
张宏伟 主任医师
首都医科大学北京三博脑科医院
神外资讯近期连续刊登首都医科大学三博脑科医院脑肿瘤专家、神经外科二病区张宏伟主任撰写的手术月谈心得体会,共12期。张宏伟主任多年来主要从事脑肿瘤的临床治疗,如听神经瘤、脑膜瘤、三叉神经鞘瘤等的手术切除及三脑室后部肿瘤以手术为主的综合治疗等,特别是对以垂体瘤为主的鞍区肿瘤的诊断、鉴别诊断及手术治疗有自己独到的见解,对听神经瘤等颅底肿瘤的手术切除经验丰富。张宏伟主任的系列月谈取名“颅路”,并非只是要讲各种手术入路问题,而是把颅脑疾病的手术治疗比作一条充满艰难险阻的道路,或是一座需要不断攀登的高峰,每一步前行,每一个登攀,都需要大家付出辛勤的汗水和不懈的努力。张宏伟主任期望与诸位神经外科同道在更广阔的道路上共同学习、共同进步!
颅路(六):顶枕开颅经枕下幕上入路(Poppen入路)处理镰幕交界区脑膜瘤手术体会
镰幕交界区脑膜瘤是小脑幕脑膜瘤的一个亚型,从术中来看其起源于镰幕交界的游离缘,多数将直窦向后上方推挤,有些巨大的肿瘤甚至占满整个直窦和窦汇,这时候叫直窦窦旁脑膜瘤似乎更合适。该部位脑膜瘤的前方为胼胝体压部和薄薄的三脑室后部;下方为上丘下丘、松果体、Galen静脉及其属支,后界为肿瘤的基底(镰幕交界区),上界为大脑镰及下矢状窦(Assari下型及前型;Bassiouni的II、III、IV型,详见下文术前评估)。由于肿瘤压迫四叠体,因此往往合并梗阻性脑积水;若肿瘤已侵犯入直窦或完全充满直窦则小脑幕窦会非常发达、肿瘤周围亦会新增多支静脉引流,因此此种情况下术中尽可能地保留上述“引流装置”将显得非常重要。
从以上描述的肿瘤生长特点来看,顶枕开颅经枕下幕上入路(Poppen入路)应该是处理该部位肿瘤的最佳入路。经此入路处理镰幕交界区脑膜瘤主要有两点应重点加以把握:一是在枕叶完好保护的前提下肿瘤的充分显露、二是静脉窦及静脉(特别是“新生”静脉)的保护。整个手术过程应全程贯穿“微创”的理念,下面主要就上述两点予以展开讨论。
一术前评估
该部位肿瘤的术前评估非常重要,也主要是围绕上述的两点进行,Assari根据肿瘤与直窦、Galen’s静脉、下矢状窦的关系将其分为前、下、后、上四型,个人感觉对临床帮助不大,因为下矢状窦几乎在所有的肿瘤中都是闭塞的;Bassiouni等根据肿瘤的起源、生长方向及与Galen’s静脉的移位方向将其亦分为I、II、III、IV四型,有一定的指导价值。
上述分型并不重要,重要的是对每个患者进行个体化评估:
①磁共振静脉窦血管成像(MRV)是必须做的,了解横窦是否闭塞、哪侧是主要引流、直窦的通畅程度及与肿瘤的大致位置关系,做到“心中有数”;了解扩张“新生”的引流静脉的大致位置、数量、主要引流的侧别,判断出哪些应力争保留、不能损伤,对术中手术方案的实施、操作具指导价值,也是“微创”理念的直接体现。
②对肿瘤显露的评估:是否合并脑积水及其严重程度,肿瘤的外侧缘与小脑幕间是否形成一个释放脑脊液的间隙,是否需要术前三天开始应用甘露醇,是否需要术中同时行枕角穿刺等。
二体位、切口和骨窗
侧俯卧位或俯卧位。
体位的要求:要使枕叶在重力的作用下有偏离大脑镰和小脑幕的倾向,头不宜过屈,术中全程勿使枕叶的受力点作用在牵开的脑板上,当然此过程中可充分考虑到手术床的旋转度。
切口要求:过中线0.5cm-1.0cm左右、下缘略过上项线的马蹄形切口。
骨窗要求暴露出横窦、矢状窦及窦汇。经此入路处理镰幕交界区脑膜瘤利用的不单纯是枕下幕上间隙,还应充分利用后纵裂间隙,有些肿瘤从核磁上来看主体偏上、前,似乎经后纵裂入路更为直接,但实际上亦应充分暴露出横窦及窦汇,也需两个间隙的结合完成手术。
三枕叶保护与肿瘤的显露
这也是影响手术质量很重要一个环节:
①一般情况下枕叶的内侧面及底面内三分之一没有引流静脉,是一个“天然的”手术通道,但有时在临床上发现会有自枕极汇入矢状窦或窦汇的引流静脉,这时一般都会影响肿瘤的显露,可予以离断;自枕底幕上间隙暴露肿瘤时,应注意外侧汇入小脑幕窦或横窦的引流静脉,以免引起不必要的出血、加重小脑术后的回流负担。
②脑脊液的释放,此入路一定要在脑脊液充分释放的前提下来完成,释放的部位在枕下幕上肿瘤外侧缘与小脑幕缘形成的三角形间隙,绝大多数情况下经此操作均可达到预期目的。在个别情况下由于脑积水的影响枕叶张力明显,则应充分应用甘露醇、过度换气等脑回缩技术,必要时可行枕角穿刺释放脑脊液。
③整个牵开过程要充分遵循“自然牵开”的原则,不能使枕叶表面因为脑板的牵开而形成角度,重力作用在脑板上就更不可取了。随着手术进程的深入,牵开也是一个逐渐的过程,切勿一步到位。
四肿瘤的切除顺序与注意事项
①可先电凝处理术侧的肿瘤表面、小脑幕及大脑镰的肿瘤基底,然后同侧肿瘤予以减容。
②根据直窦的位置选择自直窦前方或后方平行切开小脑幕,处理基底与减容交替进行,若有条件可应用超吸刀辅助,幕的切开应尽量靠近肿瘤、尽量避开小脑幕窦。
③肿瘤表面的一些回流静脉应尽量予以保留,勿轻易电凝离断,这是术后枕叶功能得以良好保证的方法之一。
④有时为了将基底全部切除或充分切除镰对侧的肿瘤,这时需将大脑镰切开,此处操作亦应紧沿肿瘤基底与镰的交界进行,勿过多切开大脑镰,因为镰的表面会有新增的静脉回流,这些都应术中加以注意。
⑤一般情况下,肿瘤与其下方及前下方的大脑大静脉及其属支粘连都不是很紧密,保持良好的肿瘤蛛网膜界面对其保护大有裨益。也有肿瘤与静脉系统粘连很紧的,此时可仔细予以残留薄层并加以灭活。
⑥有时肿瘤巨大是否有必要采用双侧Poppen入路?这种情况下是有必要的,其可避免大脑镰的过多切开及枕叶的过度牵拉,尽管切口大了一些、骨瓣也大了一倍,但脑组织得以很好地保护、肿瘤得以安全地切除,这是对“微创”理念的一个很好诠释(如病例2)。双侧Poppen入路以俯卧位为首选。
⑦若肿瘤完全侵蚀入直窦,甚至直窦内肿瘤占主体,怎么实施手术方案?这样的肿瘤周边新生的引流静脉将异常丰富、发达,若按常规策略分离切除势必会对其造成损伤,所以我们可以利用超声刀采取直接在窦内切除肿瘤而周边残留薄薄一层的“掏心”策略,或“掏心”后根据术前的评估决定残留薄层的部位,以做到最大限度地切除肿瘤又能确保术后充分的静脉回流。
⑧若术中不慎造成静脉窦破裂出血怎么办?可以应用前述的于春江教授提出的“海绵填塞焊接法”来控制。
⑨若梗阻性脑积水明显,术中是否有必要将三脑室后部和四叠体池打通,类似于后部的三脑室造瘘?没有必要,因为镰幕交界区脑膜瘤为三脑室外的肿瘤,肿瘤切除后导水管会自然开放,其再发狭窄梗阻的概率非常低,这一点不同于三脑室后部的其它类型肿瘤,如松果体细胞瘤、生殖细胞类肿瘤等。
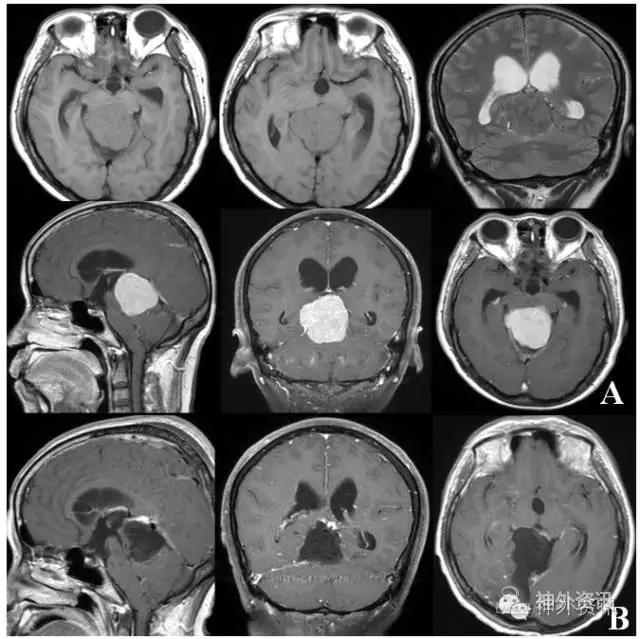
病例1:女,50岁,主因“头痛伴视力下降2个月”入院。图A为术前MRI提示肿瘤位于镰幕交界区,已引起梗阻性脑积水,T2WI示病变呈低信号,提示肿瘤较硬,后术中得以证实。行右Poppen入路肿瘤近全切除,病理:纤维型脑膜瘤。图B为术后第三天的MRI,示肿瘤近全切除。
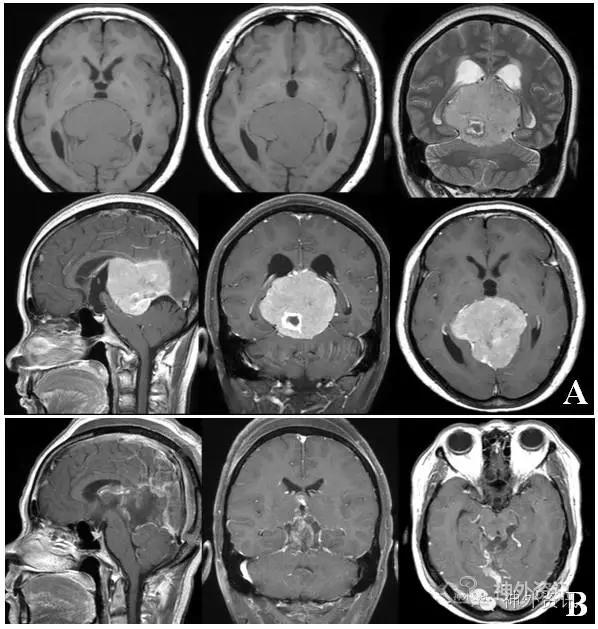
病例2:女,51岁,主因“双耳听力下降一年,加重伴头痛半年”入院。图A为术前MRI, 肿瘤巨大,为防止枕叶的过多牵拉及大脑镰的过多切开,术中采用了双侧Poppen入路肿瘤切除;病理:上皮型脑膜瘤。图B为术后一周复查的MRI,提示肿瘤切除可,枕叶保护完好。
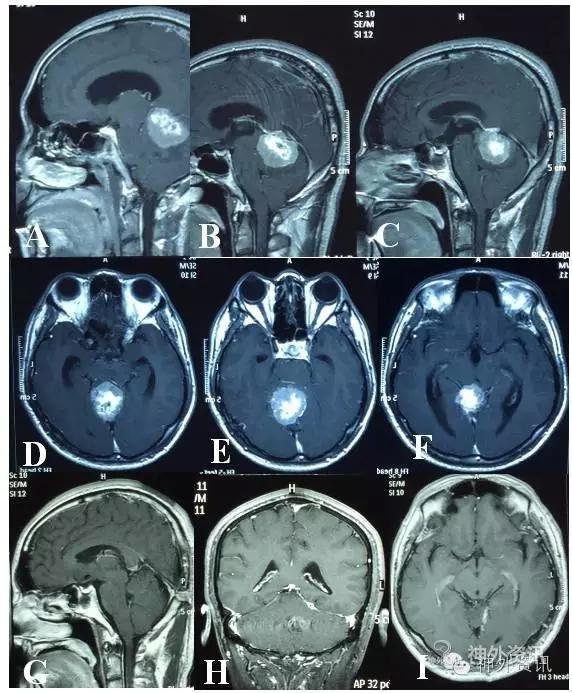
病例3:这是近期的一个病例,40岁,男性,主因“间断头痛、走路不稳伴恶心、呕吐5天”入院。MRI(A-F)提示镰幕交界区占位,幕上脑室扩大,行右Poppen入路肿瘤切除,术后病理:非典型脑膜瘤。术后三个月复查磁共振(G-I)示肿瘤切除满意,定期复查。
往期回顾
更多资讯请关注神外资讯微信公众号:neurosurgerynews



