经典老文,2003年Lancet-Neu上的综述 这时候Lancet的背景还是红色的。腔隙性梗死,由穿透性动脉闭塞引起的小的深部梗死,约占所有缺血性中风的四分之一。这些梗死通常被认为是良性血管病变,具有良好的长期预后。然而,最近的研究表明,这种情况只发生在病程的早期。梗死后几年,死亡风险增加,主要是心血管原因。腔隙性脑梗死后卒中复发的风险与大多数其他类型的卒中相似,患者发生认知能力下降和痴呆的风险增加。年龄、血管危险因素、夜间高血压和发病时脑血管疾病的严重程度对几乎所有结局都有重要的预后影响。需要更多的机制、预防和治疗方面的研究来为腔隙性梗死患者的长期治疗提供具体的指导。危险因素的改变可能在针对这种中风亚型的治疗干预中发挥重要作用。小血管疾病占所有缺血性中风的25%。几乎所有的临床脑卒中分类都旨在将腔隙性脑梗死与其他脑卒中类型区分开来,因为根据涉及的血管机制和梗死的大小,每种脑卒中亚型的预防、治疗和预后都是不同的。与其他脑卒中亚型相比,腔隙性梗死后的预后被认为好得多,几乎没有急性死亡率,总体上恢复良好,卒中复发风险低(通常与首次卒中属于同一亚型),对长期生存影响很小或没有影响。过去两年发表的预后研究数据表明,需要对这种观点进行实质性修改。除了生存和复发风险外,还需要考虑更广泛背景下的预后,包括长期残疾、发展为认知能力下降、痴呆和其他行为功能障碍的风险,以及小血管疾病的无症状进展。本文综述了腔隙性梗死的预后特征,并提供了最新的参考文献腔隙性梗死是一种小的(直径< 15mm)皮质下梗死,通常位于基底节区、丘脑、内囊、辐射冠和脑干,由单个穿通动脉闭塞引起虽然这种梗死类型最早是在19世纪由法国神经病学家和神经病理学家发现的,但正是C . Miller Fisher在细致的临床病理观察的基础上,为我们对腔隙性梗死的病理认识奠定了基础。Fisher表明,大多数梗死是由两种类型的动脉病理引起的:颅内动脉粥样硬化(穿支口部或穿透血管的原位动脉粥样硬化)和高血压继发的节段性动脉组织紊乱或脂质透明质沉积。这些病理不同于同心玻璃样壁增厚(玻璃样动脉粥样硬化),后者是引起血管性痴呆的广泛不完全性脑白质梗死的主要决定因素。然而,腔隙性梗死和影响白质的弥漫性脑小动脉疾病通常是一致的,并且有许多相同的危险因素。病理研究的腔隙性梗死总数很少,而且大多数研究都是在高血压未被发现和管理的时代进行的。大多数腔隙在临床上是无法检测到的,是脑血管疾病的一部分。最近的一份报告显示,视网膜动脉的病理改变与MRI上的腔隙和白质病变相似,表明脑小动脉的改变甚至可能是更广泛的小血管疾病的一部分。当有症状时,腔隙性梗死与临床“腔隙性”综合征相关,其中五种是公认的:纯运动性偏瘫、感觉运动性卒中、纯感觉性卒中、构音障碍(手笨拙综合征)和共济性偏瘫。面部、手臂和腿部受累是前三种综合征的特征。最重要的临床特征是无认知症状或体征(丘脑梗死除外)和视野缺损。其他几种罕见的临床综合征也可能是由单个穿通动脉闭塞引起的,但临床病理证据更为有限。腔隙性梗死的危险因素包括年龄、性别、高血压、糖尿病、吸烟、既往短暂性缺血发作,以及可能的缺血性心脏病。高血压被认为是发生小血管闭塞的先决条件;然而,研究表明,腔隙性梗死的血管危险因素的特征并非特定于腔隙性梗死,而与其他类型的中风在很大程度上相似。一些腔隙性梗死患者缺乏经典危险因素,一项研究表明,在过去十年中,高血压的更有效治疗改变了脑血管疾病的性质。对于任何预后研究来说,疾病的明确定义和参与者在疾病病程的共同点上具有代表性和无偏倚的样本是至关重要的。在这方面,腔隙性梗死的诊断是难以捉摸的,因为精确的血管病变只能通过神经病理检查来证实。在临床实践中,潜在机制的诊断依赖于基于临床特征的概率假设,脑实质的神经影像学,以及辅助使用其他调查技术,如超声检查(颈动脉和心脏),以确定其他潜在的缺血原因。现有的成像方法通常被认为缺乏必要的分辨率来显示小脑血管闭塞。然而,最近的一份报告显示,在中风发作后不久进行常规mri甚至ct检查,可以发现与腔隙性梗死相关的血栓穿孔动脉一致。需要更多的研究来确定这些发现的普遍性,以及通过不同的成像方案进一步提高分辨率的可能性。腔隙综合征与腔隙性梗死有关,但远不是这种脑卒中亚型的特异性。一些研究表明,五种典型腔隙综合征中的任何一种,特别是纯运动性中风,都可能由脑内血肿和皮质梗死以及非血管原因引起。脑出血可以通过CT可靠地检测出来,现在通常在疑似中风的患者中进行常规检查。然而,高达50%的患者进行了急性CT和MRI检查,没有发现梗死。据报道,在可见的梗死中,62-98%与腔隙性梗死相容。然而,CT或常规mri很难确定病变是新近出现的症状性病变,还是既往的临床无症状病变。此外,血管周围间隙增大的腔隙不应误诊为腔隙性梗死。如果仅根据中风发作后最初几个小时内的特征进行评估,腔隙综合征的临床诊断甚至更不准确,因为细微的皮质特征,如吞咽困难或忽视(与腔隙综合征不相容),可能在急诊环境中无法识别,或者因为症状可能随着时间的推移而改变。(03年影像技术,DWI、高分辨核磁应用尚未普及吧)在CT和常规MRI相对不敏感的时候,弥散加权MRI能够在中风发作后的最初几个小时内检测急性缺血最近的几项研究表明,弥散加权MRI显示几乎所有腔隙综合征患者局灶性急性缺血(图1),并且发现与单一穿孔动脉闭塞相容的小皮质下缺血区域的阳性预测值为85-94%。然而,一项研究表明,16%的腔隙综合征患者在穿透区和皮质动脉区都有病变(附属病变),这表明栓塞是潜在的原因。因此,腔隙性脑梗死的临床诊断精度取决于技术。尽管弥散加权MRI在急性期明显优于常规MRI和CT,但该技术目前还不能用于所有脑卒中患者的常规检查,例如,在所有年龄组的前瞻性基于人群的研究中,它的使用不太可能是可行的。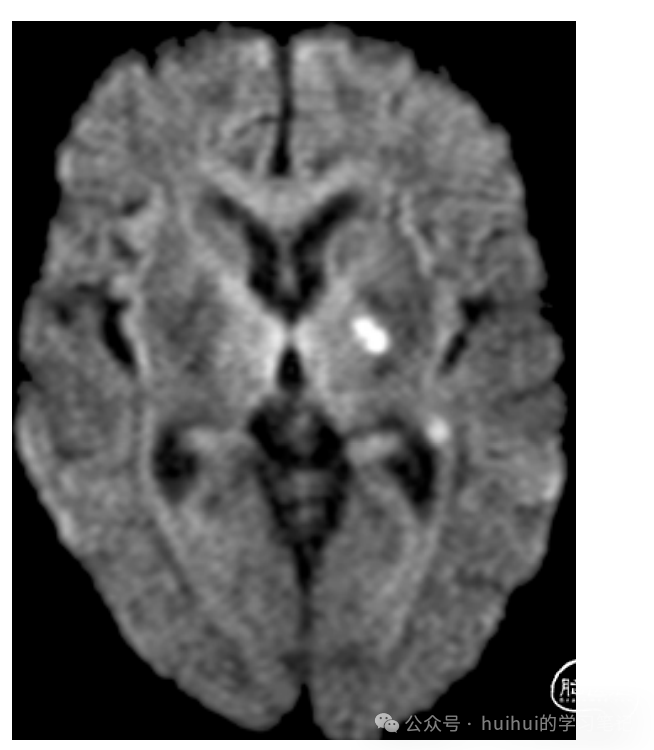
图1所示。腔隙性梗死的弥散加权MRI。
灌注加权成像可以提供关于单个皮质下梗死原因的额外信息,因为单个穿通动脉闭塞不可能出现灌注缺陷大于扩散加权MRI所见的病变。最近纳入19例腔隙综合征的研究显示,一些皮质下缺血区患者的灌注加权MRI结果与限制性纹状囊性梗死(一种与栓塞相关的皮质下梗死类型)一致,而不是由单一穿透性动脉闭塞引起的梗死。需要进一步的临床和方法学研究来阐明灌注加权MRI在区分皮层下脑卒中亚型方面的作用。一些具有与腔隙性梗死相容的临床和神经影像学特征的患者有大动脉粥样硬化或心源性栓塞(最常见的是心房颤动)的相关表现,在这种情况下,这些表现是纯粹巧合还是代表梗死的原因尚不清楚。在最近的一项大型研究中,4%的卒中患者小动脉疾病与大动脉疾病或心脏栓塞源并存,这类患者中风的原因很难在个体基础上确定,但大动脉或心脏中风的原因并不总是巧合。对颈动脉手术随机对照试验的个体患者数据进行的综合分析间接表明,同侧颈动脉狭窄(70-99%)是导致的,而不是巧合的,这表明手术对CT标准定义的腔隙性梗死患者亚组也是有益的。在TOAST分类中,有一个以上可能病因的患者被分为一个单独的亚组:原因不明的梗死。即使在设计良好的腔隙性梗死研究中,在急性CT或常规MRI的支持下,至少有四分之一的患者可能由于非腔隙性机制而发生梗死。鉴于这种诊断的不确定性,在临床实践中,应该对假定为腔隙性梗死的患者进行大动脉狭窄和潜在心脏栓塞源的调查,就像对短暂性缺血性发作和中风患者进行这些潜在原因的调查一样。如果确定了心脏栓塞的来源(如心房颤动),则患者应接受抗凝治疗(前提是无禁忌症)。如果颈动脉狭窄超过70%,颈动脉手术似乎是有益的。与其他几种缺血性脑卒中亚型相比,腔隙性脑梗死后的预后不太明确。本综述确定了24项研究,这些研究报告了腔隙性梗死患者的生存和复发性卒中的预后数据。其中18项研究基于基于医院的患者资料,而6项研究来自基于社区的系列研究(表)。12项研究仅针对腔隙性梗死患者,而12项研究包括其他特定脑卒中亚型患者,每种亚型分别描述。未纳入腔隙性梗死亚组定义不明确或描述不详细,或仅报告短期预后数据(<3个月随访)的研究。大多数研究规模相对较小,只有7项是基于150名或更多患者的研究。只有4项研究的随访时间达到或超过4年。以医院为基础的研究患者的平均年龄往往比以社区为基础的研究更年轻,间接表明前者可能存在选择偏倚。在大多数研究中,纳入标准是首次出现伴有五种公认的腔隙综合征之一的卒中。然而,在两项研究中,大约四分之一的患者可能或明确有过中风病史。一项研究仅包括纯运动性卒中患者。在大多数研究中,神经影像学标准(CT或常规MRI发现直径小于15mm的皮质下小梗死,或未见梗死)也是纳入标准的一部分。在一项研究中,感觉运动卒中患者仅在CT扫描上只纳入了可见梗死的患者。磁共振成像在四项研究中一直使用,和扩散加权磁共振成像没有在任何研究中使用。这些研究在是否纳入潜在心栓子源或大动脉狭窄性疾病患者方面存在差异,尽管几乎一半的研究没有说明这一区别。在5项预测腔隙性梗死的预后研究中,10-15%的患者存在主要的心栓子源。很少有研究持续使用心脏超声心动图或颈动脉或主动脉弓超声检查。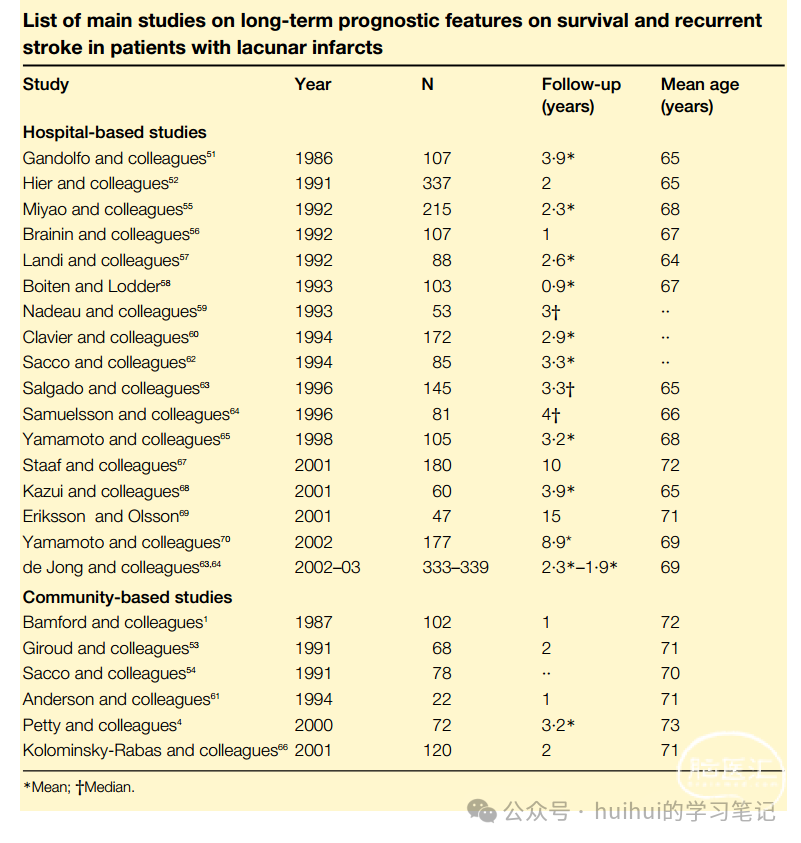
其他危险因素的患病率也存在很大差异,高血压的患病率从39%到81%(可能与定义的差异有关),糖尿病的患病率从14%到27%。几乎没有关于脑卒中患者的预后研究反映的是真实的自然病程,而是患者在接受某种形式的治疗后的预后,如积极管理危险因素和抗血小板治疗。风险因素控制的充分性或治疗依从性在任何研究中都没有报道。大多数关于腔隙性梗死的研究发现,卒中发作后立即死亡的风险很低,这并不奇怪,因为原发性病变很小,恢复速度通常很快(这降低了继发并发症导致的死亡风险),心脏合并症比大多数其他类型的卒中更少见。30天的平均病死率为2.5%(范围0-10%),1年的病死率为2.8%(范围2 - 15%)。研究之间的差异可能是由于患者数量少,结果事件数量少,准确性有限。然而,经过5年的随访,约有四分之一的患者死亡(平均27.4%;范围17 - 38%)。在所有研究中,年平均死亡率为2.8%(范围3-15%),但明显更高(平均5.1%;范围3 - 7%),随访时间为4年或更长。与其他脑卒中亚型相比,腔隙性脑卒中的生存预后更有利。在Kolominsky-Rabas及其同事进行的以人群为基础的研究中,66名小动脉闭塞亚组患者的2年生存率是心脏栓塞患者的3倍。在荷兰的一项基于医院的研究中,腔隙性卒中患者的死亡率在所有研究时间点最低(30天,1年,平均1.9年),动脉粥样硬化血栓性卒中居中,心源性卒中最高。一项研究表明,腔隙性梗死患者的生存率与年龄和性别匹配的普通人群相似,这与卒中的预后相反,卒中发作后1个月生存率明显下降。然而,大多数腔隙性梗死的预后研究仅限于5年或更短的随访,这是许多其他脑卒中流行病学研究的共同特征。然而,Staaf及其同事最近对患者进行了至少10年的随访研究,得出了不同的观点:尽管这些患者的前5年死亡风险与普通人群相似,但与普通人群相比,随后几年的风险增加了10 - 15%(图2),10年后,60%的患者死亡。在Eriksson和Olsson最近的另一项研究中,对患者进行了长达14年的随访,观察到腔隙性中风患者的死亡率在6年时与一般人群相比有显著升高;14年时,几乎75%的患者已经死亡。对随访时间最长的三项研究的数据进行汇总显示,52%的死亡是心血管疾病,21%是中风,27%是其他原因。对于一般的中风患者,心血管死亡在长期内占主导地位,在30天和1年存活者中占所有死亡的一半。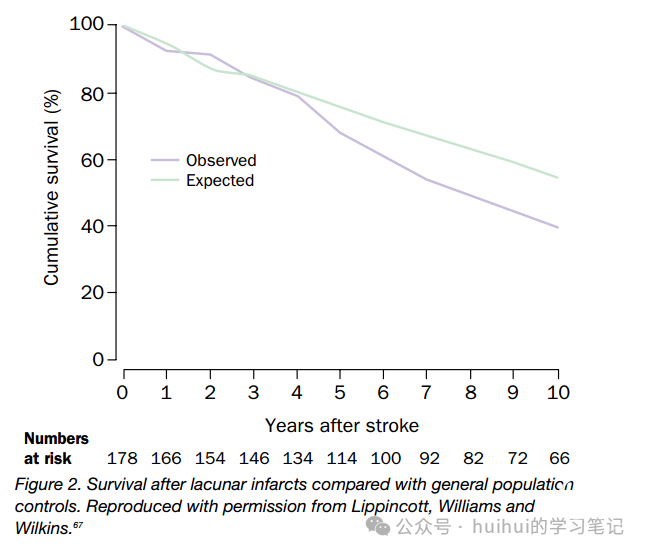
四项研究报告了多变量分析确定的死亡预测因素;年龄、糖尿病、吸烟、残疾、性别、未使用阿司匹林。De Jong及其同事报道,CT显示有一个或多个无症状腔隙的患者比无此类病变的患者生存时间短,但CT结果并不是死亡的独立预测因素。然而,当分析仅限于CT无症状腔隙和白质变的患者(19%)与没有任何这些发现的患者(59%)相比,前者的死亡率明显更高(分别为43%对19%;优势比5·8;95% ci 1.60 - 20.95)。在另一项研究中,白质变也与死亡风险增加有关,但没有进行多变量统计分析。
中风复发的风险
在所有研究中,1年内卒中复发的平均发生率为7.7%(范围2-12%),而4-5年的发生率为22.4%(范围15-28%)。在大多数研究中,一年后卒中复发的风险约为每年4.6%。然而,在Staaf及其同事的研究中,中风复发率从最初5年的5%下降到第一次中风后5 - 10年的不到1%。
关于腔隙性梗死后卒中复发的风险是否与其他亚型卒中不同,研究存在差异。通过单因素比较,三个研究报告腔隙性梗死的复发率较低,但在其他三个研究中没有发现差异。然而,在两项使用多变量分析的研究中,缺血性卒中亚型在调整年龄、卒中严重程度和糖尿病之前或之后都不是长期复发的独立预测因子。因此,很少有证据表明腔隙性梗死对复发性卒中的预后比其他缺血性卒中亚型好。
最近的报告提供了强有力的证据,表明血管危险因素和基线时脑血管疾病的严重程度是腔隙性梗死后未来卒中风险的重要决定因素,正如一项早期研究所表明的那样,在三项研究中,高血压和糖尿病、任何心脏栓塞源、糖尿病和CT上无症状腔隙病变是未来卒中风险的独立预测因素,而在另一项最近的研究中,糖尿病、多个腔隙和高24小时收缩压是血管事件的独立预测因素,其中76%是由复发性卒中引起的。一份来自小皮质下卒中二级预防(SPS3)试点试验的初步报告显示,59名西班牙裔美国患者的复发率非常高(每年22%),其中84%患有高血压,64%患有糖尿病。因此腔隙性梗死患者复发的风险是不一致的。
复发性卒中亚型的研究之间存在很大差异,腔隙性梗死引起的新卒中比例从17%到84%不等。然而,关于这一问题的四项大型研究的数据更为一致,其中50-72%的新卒中与腔隙性梗死患者的首次卒中类型相同。然而,多达一半的复发性卒中是其他亚型,说明复发性卒中的原因在这一患者群体中也是异质的。这并不奇怪,因为导致小脑动脉血管闭塞的主要危险因素也会促进冠状动脉、主动脉和颈颅动脉的动脉粥样硬化。
Samuelsson及其同事对腔隙性梗死后卒中复发的发病机制进行了详细的研究,其中64例卒中复发患者均进行了MRI钆造影剂检查,注意到异质性模式。在一些复发性腔隙性卒中患者中,临床特征很复杂,包括帕金森型步态障碍、突出的假球特征、嗜睡、凝视障碍和认知功能进行性下降。腔隙性梗死后再发卒中中脑出血的比例似乎与一般卒中相似(约为10%)。然而,这一比例在更广泛的脑血管疾病患者亚组中可能更高。
腔隙性梗死后功能预后的长期预后比生存和复发性卒中的预后更少受到关注。使用了侧重于日常生活活动独立性水平的粗略评估工具,而不是对其他活动和参与领域进行更全面的测量,例如最近通过的世卫组织国际功能分类(ICF)中所规定的那些工具。值得注意的是,日常生活活动障碍(ADL)的很大一部分,特别是工具性ADL,取决于执行功能。与其他亚型脑卒中患者相比,腔隙性梗死患者往往具有更有利的功能预后。然而,腔隙性梗死患者日常活动的功能需依赖比例在1年时高达18-33%,在2年时高达36%,在3年时高达42%。在日常生活活动独立的患者中,约有10%的患者在其他领域的功能下降,限制了习惯的社会关系或娱乐活动。一小部分患者(5-12%)在中风前已因其他因素存在功能依赖。在许多病例中,功能能力的退化与复发性中风同时发生。没有关于第一次中风后3年以上残疾的数据。仅在少数研究中分析了残疾的预测因素,这些研究表明年龄、糖尿病和中风的初始严重程度与不良预后有关。有趣的是,在两项研究中,无症状腔隙病变和白质变的存在也是独立的预测因素,表明,更晚期的脑小动脉疾病可能会限制小局灶性病变后大脑功能恢复的可能性。腔隙性卒中患者的生活质量由疾病影响概况确定。与其他类型的幕上梗死和出血相比,腔隙性梗死患者在几乎所有生活质量类别中的功能障碍均明显减少。然而,大约四分之一的腔隙性中风患者报告总体生活质量或社会心理生活领域严重受损。在过去的十年中,中风后的认知障碍受到越来越多的关注。腔隙性梗死后,认知功能在急性期通常不受影响,但认知功能障碍和痴呆的发展是一个长期关注的问题。局部单腔隙性脑梗死后可能出现显著的局灶性神经心理损伤,包括语言流畅性、记忆功能和语障。在将认知障碍归因于CT或MRI发现的局灶性病变时需要谨慎,因为这些技术可能无法显示急性共存的皮质病变。
许多单腔隙性梗死患者,甚至那些没有或很少残疾的患者,都有非特异性的认知症状(如细微的、主观的认知功能障碍;(处理速度的减慢)。单发症状性幕上腔隙性梗死患者在大多数神经心理测试中能力正常,但在特别费力和需要有效使用多种能力的任务中发现损伤。
痴呆的风险仅在少数腔隙性梗死患者的研究中得到评估。腔隙性梗死后2-3年有11%的患者出现痴呆,而9年后有15%的患者出现痴呆。痴呆症通常与复发性中风同时发生。
一项对痴呆症预测因素的正式分析表明,男性、认知障碍、夜间没有血压下降以及MRI上的汇合性白质高信号是独立的危险因素。其他研究也表明弥漫性白质病变与腔隙性梗死患者的智力功能障碍有关,但这些变量的贡献很难评估。一个真正独立的分析被认为是困难的,因为最严重的白质累及往往与最大数量的腔隙性梗死有关。症状性腔隙性脑梗死后的认知功能障碍和痴呆的发展可能(至少部分)是由于共存的白质变病和多发性临床无症状的小范围深部脑梗死所致;协同效应也可能发生。Nun研究表明,在符合阿尔茨海默病神经病理学标准的患者中,脑梗死患者的认知功能较差,痴呆的患病率高于无梗死患者特别是,基底节区、丘脑或深部白质的少量腔隙性梗死使临床痴呆的风险增加20倍。近年来,该杂志对皮层下缺血性血管性痴呆和血管性认知障碍的研究进行了全面的综述。
无症状脑血管病的进展
尸检报告和神经影像学研究都表明,很大比例的腔隙性梗死不会导致中风,而是无症状的。无症状腔隙和白质高信号随着时间的推移而进展,尽管很少有研究对腔隙性梗死患者的这一问题进行纵向评估。研究表明,新的无症状性梗死的发生率至少是新症状性腔隙的两倍,大约3年后,几乎一半的患者发生无症状性梗死并进展为白质病变。
总结
过去2年发表的预后研究数据改变了我们对腔隙性梗死的看法。腔隙性梗死曾经被认为是良性的、无害的血管病变,现在应被视为脑血管疾病的重要标志,随着时间的推移,其不良后果的风险很高。迄今为止的研究有一些方法学上的局限性,但主要的发现已经揭示了许多关于腔隙性梗死的不良预后(panel)。
腔隙性梗死研究的缺陷与发现 |
1 方法论的问题
病人的材料是否明确? 至少四分之一的患者可能有小动脉闭塞以外的梗塞原因。
患者是否包括在病程的共同阶段? 首次中风时无症状性脑血管病的严重程度变化很大
样本量是否足够? 很少有大型研究(>150例患者),这限制了它们确定个体风险预测因子的能力。
研究设计得好吗? 很少有前瞻性和基于人群的研究
随访时间是否足够长? 很少有研究随访超过5年
是否考虑了所有相关的结果? 关于功能和认知障碍的数据很少 |
2 主要发现
生存受到影响吗? 不是在病程早期,而是在头5年之后的死亡风险增加
死亡的主要原因是什么? 超过一半的病例是心血管疾病
中风复发的风险是否低于其他中风亚型? 没有
新的卒中是否属于同一亚型? 新腔隙最常见,但形态各异
是否存在认知能力下降和痴呆的过度风险? 有可能,但数据有限;血管白质疾病引起血管性痴呆的关系尚不清楚:巧合还是协同作用?
哪些因素导致不良的长期结果? 年龄增加、血管危险因素、无症状脑血管疾病严重程度(无症状脑梗死的严重程度)和夜间血压高 |
在最初几年,腔隙性梗死患者的预后在生存和残疾方面比其他脑卒中亚型的患者更有利,这可能仅仅是因为病变面积小。然而,从长期来看,存在死亡、卒中复发和认知功能障碍的风险。关于脑小血管疾病无症状卒中的进展比新发中风多出数倍,并且可能对脑功能有害。因此,小血管疾病的真正性质只有在几年后才会变得明显。在发病10年后,三分之一或更少的患者仍然存活没有复发性中风,很大一部分幸存者残疾,有认知障碍,或痴呆。
越来越多的证据表明,血管危险因素和第一次中风时无症状小血管疾病的程度对几乎所有结果都有重要的预后影响。在第一次中风时同时患有多种危险因素和晚期脑血管疾病的患者似乎有更高的致残和死亡风险。危险因素的改变可能在治疗中起着核心作用。专门针对腔隙性梗死患者的干预措施最近的两项大型试验表明,无论当前的风险因素水平如何,血管事件风险增加的人都能从降压和降胆固醇治疗中受益,这一原则代表了血管疾病预防方面的一个重要变化。需要对腔隙性梗死的机制、预防和治疗进行进一步的研究,为这些患者的长期治疗提供具体的指导。幸运的是,这样的试验正在进行中。
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。




![]()




