第一作者:刘佩玺,史源
通讯作者:朱巍,安庆祝
作者单位:复旦大学附属华山医院

REF: Liu P, Shi Y, Li Z, et al. Interposition Intracranial-Intracranial Bypass Based on Anterior Cerebral Artery A1 Donor Anastomosis: Technical Advances, Outcomes, and Literature Review. Oper Neurosurg (Hagerstown). 2023;24(5):322-329. doi:10.1227/ons.0000000000000585
PMID: 36716013
前 言![]()
![]()
随着介入技术和理念的发展,血管内治疗和常规的显微开颅夹闭技术可完成对大多数脑动脉瘤的治疗。然而针对复杂脑动脉瘤的开颅手术治疗,脑血管搭桥技术的运用则是必不可少的。颞浅动脉(STA)作为供体是颅外-颅内(EC-IC)搭桥术的常用策略,然而从血流量的角度考虑,颅内-颅内(IC-IC)搭桥术具有诸多优势,譬如IC-IC脑血管搭桥术可避免EC-IC技术运用过程中骨瓣或肌瓣压迫和颈部切口。在搭桥策略中,大脑前动脉(ACA)A1段很少用作供体。在这项研究中,作者团队总结了基于ACA-A1作为供体的IC-IC搭桥治疗复杂脑动脉瘤的病例,并提供一个全面的手术经验描述。
方 法![]()
![]()
研究回顾性分析了2019-2022年采用基于ACA-A1作为供体的IC-IC搭桥术治疗7例复杂脑动脉瘤患者的临床资料,通过收集患者的临床资料,并于门诊或电话对患者进行随访,并评估结局。改良Rankin评分(mRS)评分被用来量化预后。
结 果 临床特点![]()
![]()

手术策略
手术结果和随访
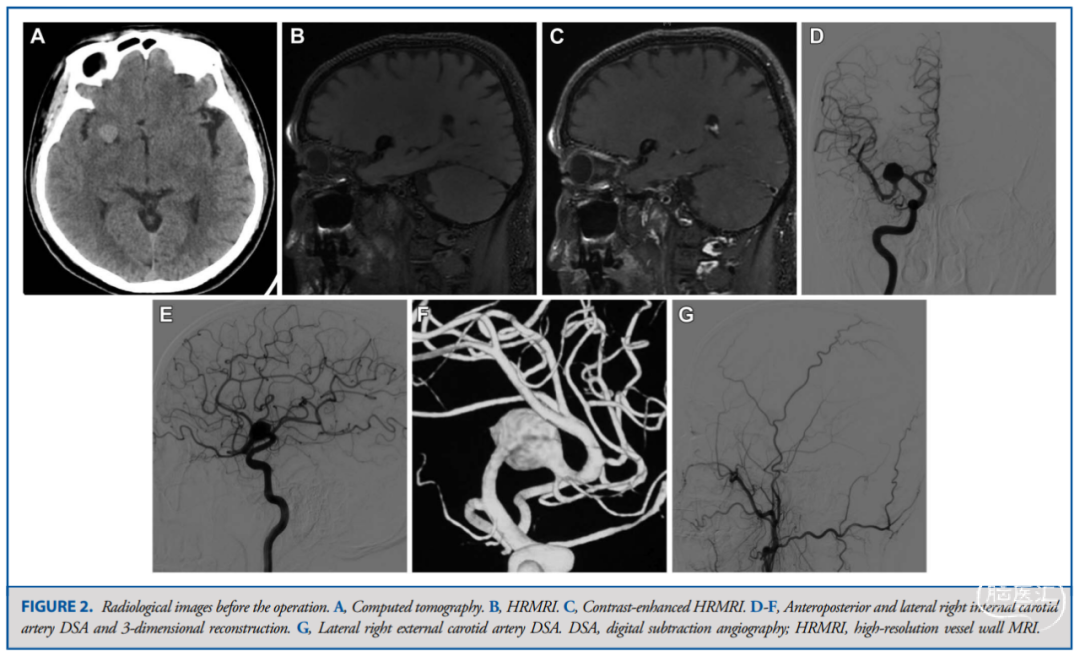
病例1 病例2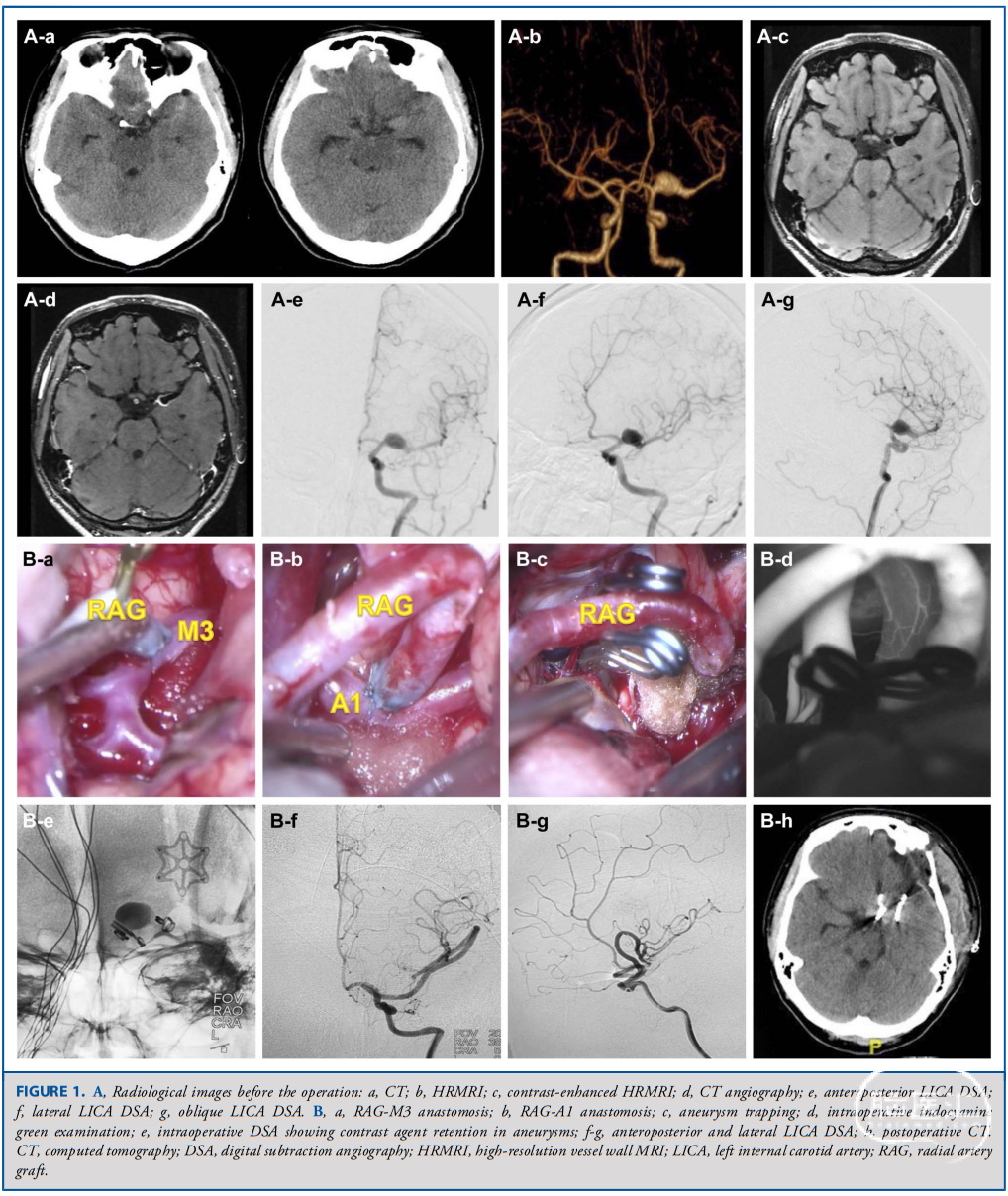
![]()
![]()
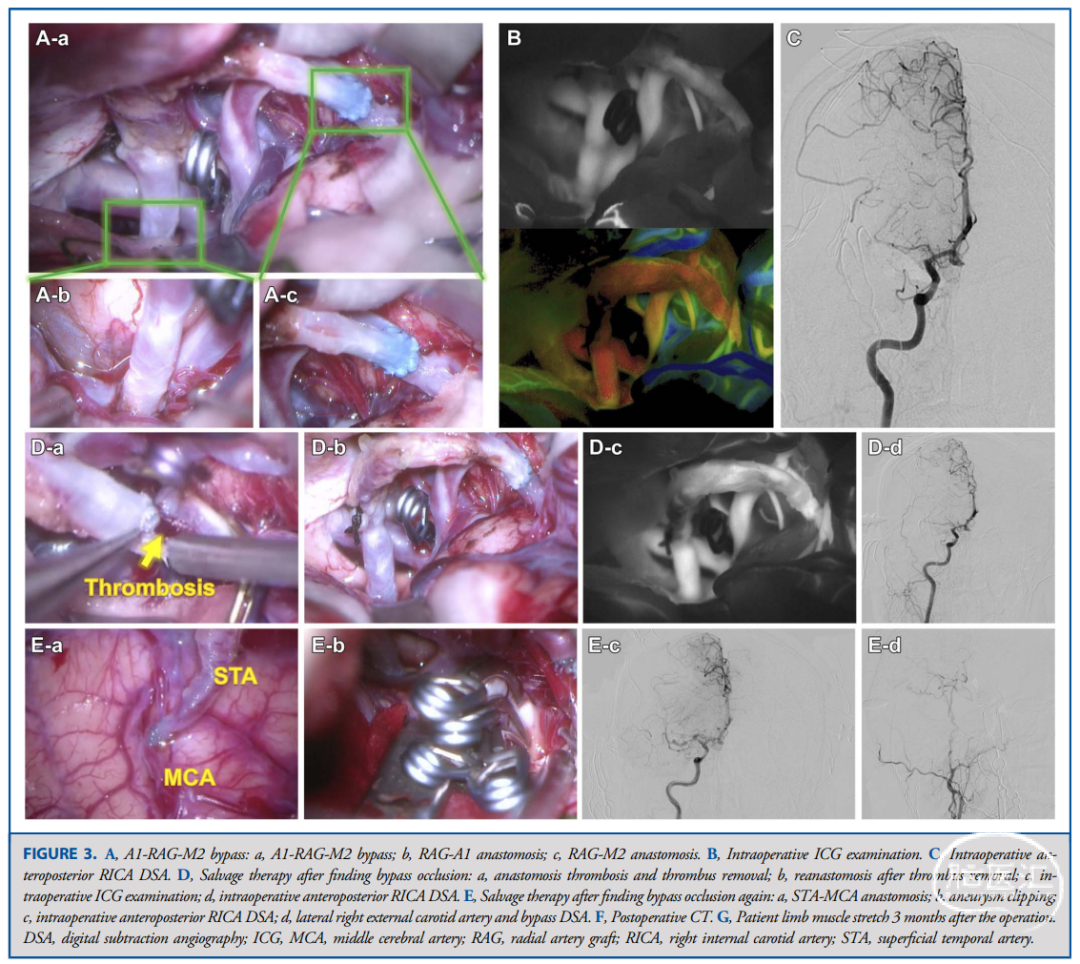
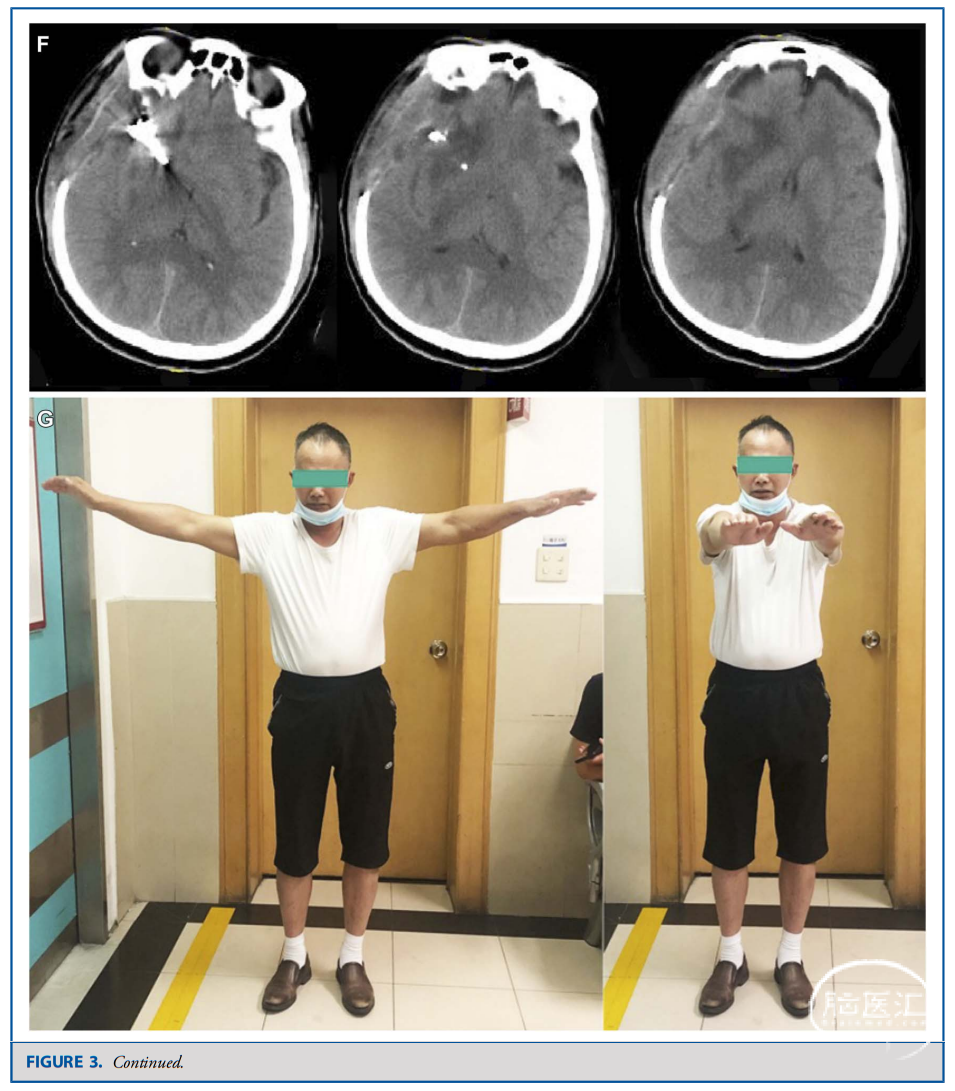
结 论![]()
![]()
![]()
![]()
评论 即使是经验丰富的医生,治疗复杂脑动脉瘤也是一项重大挑战。本文报告了以桡动脉作为桥血管、大脑前动脉(ACA)A1段作为供体,进行颅内-颅内搭桥术的手术效果。所有7脑动脉瘤的夹闭或孤立的致死致残率达到一个可接受的范围。这种手术方式是治疗这种复杂的大脑中动脉和后动脉动脉瘤的可选术式,因为它具有诸多优势,比如桡动脉桥血管取材更短、避免颈部切口与骨缺损,避免肌肉瓣压迫的风险。然而,术前应仔细评估双侧A1和前交通的血流,以避免梗死。在每个病例中,个体化评估患者情况结合外科医生的经验,是复杂脑动脉瘤患者获得更好治疗结果的关键。 Andrei Fernandes Joaquim Campinas, Brazil 通讯作者简介![]()
![]()
朱巍 教授 复旦大学附属华山医院 神经外科主任医师,教授,博士生导师 复旦大学附属华山医院神经外科副主任兼总院执行主任、神经外科第二党支部书记 国家“万人计划”领军人才 上海市“优秀学术带头人” 上海市“科技启明星” 上海市“科技启明星”跟踪计划 上海市卫生系统“银蛇奖”一等奖获得者 上海市卫生系统“百人计划”、“医苑新星”、复旦大学“名医工程”获得者 上海市医学会神经外科分会副主任委员 中华医学会神经外科分会脑血管外科专业组副组长 安庆祝 主治医师 复旦大学附属华山医院 神经外科医学博士,上海市中西医结合学会神经外科专业委员会委员,《World Neurosurgery》等杂志审稿人 临床上擅长各类出血及缺血性脑血管病的介入及手术治疗 参与多项国家自然科学基金、上海市自然科学基金、国家科技支撑计划等科研项目研究。近年来参编神经外科论著5部,以第一或通讯作者发表SCI论文十余篇






