本文来源于公众号:十六级灰阶
脑梗死的分类
脑梗死又称缺血性卒中,是指各种原因所致脑部血液供应障碍,导致局部脑组织缺血、缺氧性坏死,而迅速出现相应神经功能缺损的一类临床综合征。其病因包括:血管壁病变、心脏病和血流动力学改变、血液成分和血液流变学改变及其他。

局部脑缺血由中心坏死区及周围脑缺血半暗带组成,大部分缺血半暗带仅能存活数小时,挽救缺血半暗带是急性脑梗死的治疗目标。有效挽救缺血半暗带脑组织的治疗时间,称为治疗时间窗。
脑梗死临床表现的一般特点为:突然发病;出现局灶性神经功能缺损症状;临床表现取决于梗死灶的大小和部位。
脑梗死,是CT问世之后的一个新的概念,它涵盖了临床上的脑血栓形成脑栓塞等多种情况。尽管它们在发病上、临床特点上、病理基础上各不一样,但在影像学表现上基本一致,所以统一叫做脑梗死。
影像学上把脑梗塞分为缺血性梗死、出血性梗死、分水岭梗死、腔隙性梗死四大类。
1
缺血性脑梗死
1
缺血性脑梗死
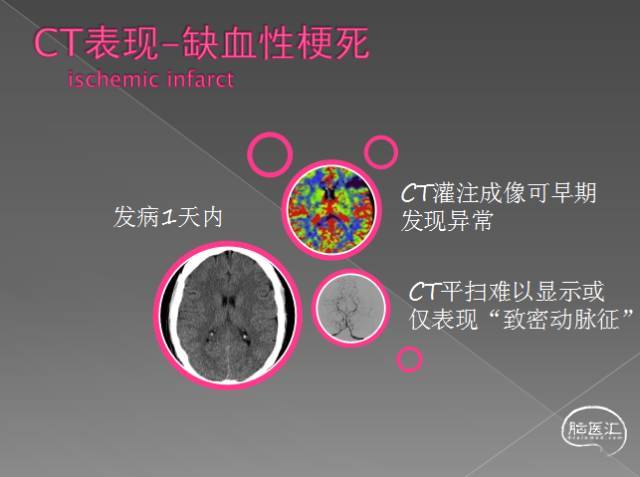
缺血性脑梗死发病1天内,CT平扫很难早期发现异常,仅表现“致密动脉征”。
什么叫做致密动脉征
在急性脑梗死,闭塞的大脑中动脉因血栓或栓子的形成,然后顺应性或逆行性发展形成数厘米长的质地较硬的固态血凝块,导致血流被阻断,如适时行CT扫描在图像上表现一段或点状动脉密度增高,这种征象称大脑中动脉高密度征或动脉致密征。

脑动脉致密征一般在发病30分钟内可显示,是大脑中动脉供血区大面积脑梗塞的早期表现。此时,血供区脑组织尚未出现明显低密度改变,而临床症状十分典型,表现为对侧偏瘫及不同程度的感觉障碍、意识障碍或失语等。
发病6小时以后,缺血区脑组织因持续性缺血缺氧,导致细胞膜离子泵衰竭而产生细胞毒性脑水肿。此时复查示可发现典型的动脉致密征,同时伴有岛带区脑灰白质“模糊效应”。

1~7天之间血脑屏障严重破坏,吞噬细胞增多,髓鞘脱失,CT表现为该区呈更低密度改变,占位效应更为明显,甚至出现脑疝。

缺血性脑梗死2~3周病灶中心出现坏死,血脑屏障渗透性增加,水肿消退,CT表现为等、低密度混杂的“模糊效应”,脑回增强,占位减弱。

4周以后梗塞病灶逐渐形成脑软化灶,呈等或稍高于脑脊液密度。
2
分水岭梗死
分水岭脑梗死(watershed infarction,WI),又称边缘带梗死,是指发生在脑的两条主要动脉分布区交界处的脑梗死,多发生于脑的较大动脉供血交界区。无论从病因、发病机制、病理还是临床特征上来讲,它都不同于脑血栓形成和脑栓塞。主要位于大的皮质动脉供血区之间、基底核区小动脉供血区之间的边缘带脑组织,故而也称之为边缘带脑梗死。一般认为分水岭脑梗死多由于血流动力学障碍(如体循环低血压和低血容量)所致,目前认为微栓子进入脑皮质血管分布区,脑组织缺血,也可引起本病。
1.根据供血区域不同分为 4 型 即前分水岭脑梗死、后分水岭脑梗死、皮质下分水岭梗死和基底核分水岭脑梗死,又有浅表型和深部型之分。
(1)浅表型
①前分水岭脑梗死:出现于大脑前动脉与大脑中动脉交界区,梗死灶一般呈楔形,表现为一侧肢体反复发作的麻木、乏力或轻偏瘫,舌面瘫少见,50%伴有感觉异常。病变在优势半球者以皮质运动性失语和智能障碍表现为主,非优势半球病变常有情感障碍。
②后分水岭脑梗死:包括大脑中动脉与大脑后动脉交界区表浅梗死和大脑前动脉、大脑中动脉、大脑后动脉3支动脉交界处梗死,又称为顶枕型分水岭梗死。最常见的症状是偏盲,伴黄斑回避现象,皮质性偏身感觉障碍,偏瘫较轻或无优势半球受累,表现为皮质型感觉性失语,偶见失用症,近50%可有情绪淡漠,也可有经皮质感觉性失语—情感淡漠—单纯失语。非优势半球病变可出现对侧空间忽视和位置感缺失。
(2)深部型(CWI):又称皮质下分水岭脑梗死。梗死部位在大脑中动脉深、浅穿支动脉之间,集中于基底节区中部和侧脑室体部,偏瘫症状较常见,并可有 50%以上偏身感觉缺失。有学者主张,将基底节区和放射冠区的腔隙性脑梗死统称为内囊梗死,按部位分为前、侧、后、上、下及多发型。
2.国内隋邦森教授等分型 大脑前动脉与大脑中动脉皮质支的边缘区梗死位于大脑凸面上矢状窦旁,称为前分水岭梗死;大脑中动脉与大脑后动脉皮质边缘区,梗死位于侧脑室体后端的扇形区,称为后上分水岭梗死;大脑前、中、后动脉共同供血的顶、颞、枕叶三角区,梗死位于侧脑室三角部外缘,称为后下分水岭梗死,大脑中动脉皮质支与深穿支交界的弯曲地带称为皮质下分水岭梗死;小脑主要动脉末端的边缘区,称为幕下性分水岭脑梗死。
3. 分水岭脑梗死的基本类型 分为皮质边缘带脑梗死和内边缘带脑梗死。
(1)皮质边缘带脑梗死:位于大脑前动脉、大脑中动脉和大脑中动脉、大脑后动脉之间的大脑皮质和邻近皮质下白质边缘带的脑梗死。
(2)内边缘带脑梗死:位于半卵圆中心、放射冠深部脑白质豆纹动脉穿支和大脑中动脉深穿支之间边缘带的脑梗死或位于大脑中动脉和大脑前动脉的深部脑白质分支边缘带的脑梗死。
4. 基底节区颅内动脉供血区 内侧豆纹动脉、外侧豆纹动脉、脉络膜前动脉和大脑后动脉穿支 P1 段的供血区域。
(1)前方型:大脑前动脉分支Heubner动脉与豆纹动脉分界区梗死,病灶在内囊前肢周围。
(2)侧型:大脑中动脉的岛叶支与豆纹动脉之间分界区,病灶位于壳核附近。
(3)后型:脉络膜前动脉与豆纹动脉间的分界区,病灶位于内囊后肢附近。
(4)上型:大脑中动脉的豆纹动脉外侧支与大脑中动脉的皮质支之间的分界区,病灶位于侧脑室体旁。
(5)下型:脉络膜前动脉与丘脑穿通动脉(TPA)之间或前、后脉络膜动脉间的分界区,病灶位于基底节下方。

分水岭性脑梗死多由于体循环低血压导致脑灌注不良,相邻血管供血区分界处或分水岭区局部缺血,也称边缘带脑梗死。

皮质型分水岭脑梗死发生于ACA 、MCA及PCA的皮质支的边缘带,即额颞交界区或颞顶枕交界区;梗死灶呈楔形,尖端朝向侧脑室,底朝向皮质软脑膜面。

内分水岭区梗死 放射冠区:MCA皮层穿支和深穿支间;半卵圆中心:MCA皮层穿支和ACA皮层穿支间;串珠样或融合成条状,也可呈前后走行的线状梗死病灶。

大脑中动脉深穿支供血区 基底节区、内囊、背侧丘脑
大脑中动脉表浅穿支供血区 半卵圆中心、外囊
3
腔隙性脑梗死
系深部髓质小动脉闭塞所致,缺血灶为10-15mm大小,好发于基底节、丘脑、小脑及脑干,中、老年人常见。

腔隙性脑梗死早期尤其是在24小时内,脑CT扫描不能诊断,只能排除诊断。脑CT扫描诊断腔隙的最佳时期是在发病后的1~2 周内。脑CT扫描显示腔隙灶多为低密度,边界清晰,形态为圆形、椭圆形或楔形,周围没有水肿带及占位效应。
4
出血性脑梗死
常发生在缺血性梗死1周以后CT显示在低密度梗死区内出现斑点状、片状高密度出血灶,占位效应较明显。

有时无出血前的CT对比,很难与原发性脑出血鉴别,临床表现血肿型者原有的神经系统症状均有加重。出血性脑梗死急性期、亚急性期CT呈高密度影,慢性期则逐渐呈等密度或低密度影,有增强效应。增强脑CT扫描显示在低密度区内有脑回状或斑片状或团块状强化影。对于诊断明确者,不建议作增强脑CT扫描。
![]()
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。






