瑞士伯尔尼大学附属医院神经外科的Matteo Montalbetti等回顾分析DHC患者骨窗范围及DHC后脑肿胀体积改变的相关性,结果发表在2023年4月的《Brain Spine》在线。
——摘自文章章节
【Ref: Montalbetti M, et al. Brain Spine. 2023 Apr 4;3:101730. doi: 10.1016/j.bas.2023.101730. eCollection 2023.】
研究表明去骨瓣减压术(decompressive hemicraniectomy,DHC)可以有效降低大脑中动脉(middle cerebral artery,MCA)闭塞后大面积脑梗死患者的颅内压,并且患者死亡率下降。DHC术取除的骨瓣通常冷冻保存,当脑肿胀消退后,可经颅骨成形术(cranioplasty,CP)重新植入。但对恶性脑梗死患者施行DHC术存在以下风险:DHC术后颅骨缘的剪切损伤可继发脑梗死或脑出血;DHC术后脑组织缺乏颅骨保护出现继发脑损伤;DHC术后脑脊液动力学紊乱继发脑积水或硬膜下积液;CP术后可继发感染、出血以及脑组织损伤。DHC术在去除骨瓣达到降低颅内压的同时,应提供足够空间顺应脑肿胀。但如何在一期手术中确定脑肿胀所需的确切空间?瑞士伯尔尼大学附属医院神经外科的Matteo Montalbetti等回顾分析DHC患者骨窗范围及DHC后脑肿胀体积改变的相关性,结果发表在2023年4月的《Brain Spine》在线。
研究回顾2009年1月至2018年12月期间在瑞士伯尔尼大学医院接受DHC治疗的86例MCA闭塞性脑梗死的患者临床资料。对患者DHC术前与术后2-5天内检查的CT影像进行分析。以第三脑室标记中线,然后测量最大偏离点与中线的距离,测得术前与术后中线的移位数据(Midline shift,MLS)。中线移位差(midline shift difference,MLD)为DHC术前MLS减去术后MLS。同时测量骨瓣最大直径(maximum bone flap diameter,BFD)。采用Elements©软件的SmartBrush©应用程序在层厚3mm的CT轴位影像中测定脑梗死体积(infarct volume,IV)。在DHC术前CT影像上以颅骨内缘作为边界测量脑肿胀体积。在DHC术后CT影像上,以皮瓣下的脑组织边缘作为边界测定脑肿胀体积。然后用DHC后的脑肿胀体积减去术前的脑肿胀体积,得到脑肿胀体积差。骨瓣体积测量中,作者使用iPlan©Cranial应用程序中的自动分割工具获得DHC术前与术后颅骨体积(图1);然后将术前颅骨体积减去术后颅骨体积,得到去除骨瓣体积(Bone flap volume,BFV)。计算脑肿胀疝出颅骨外缘的体积时,作者将BFV作为近似圆柱体,并假设大脑肿胀均匀,从而粗略估计肿胀脑组织疝出颅骨外缘的体积。该医疗中心将去除骨瓣大小BFD为16厘米,最小BFD为12厘米。结局评价指标,包括改良Rankin量表评分、影像学(梗塞血管区域、血栓位置、是否取栓)、手术结果(手术持续时间、手术部位感染和二次手术)、术后3月mRS评估神经功能康复情况。
图1. 左上图为去骨瓣减压术前(橙色)和DCE后(蓝色)大脑3D俯视图;右上图为DCE前(橙色)和DCE后(蓝色)的大脑3D正面视图;左下为去除骨瓣的3D图;右下为DCE术后轴向平面分割图。
研究纳入的44例MCA闭塞患者中,35例脑组织未鼓出骨窗颅骨外缘,体积为负数,中位数-33.63mL(95%CI,-51.15mL至-12.93mL),也就是说脑组织肿胀没有填满移除颅骨后所腾出的整个空间。9例(20.4%)患者脑组织鼓出骨窗颅骨外缘,脑组织鼓出骨窗颅骨外缘平均为1.62mm(95%CI,2.32mm至0.53mm)(表1)。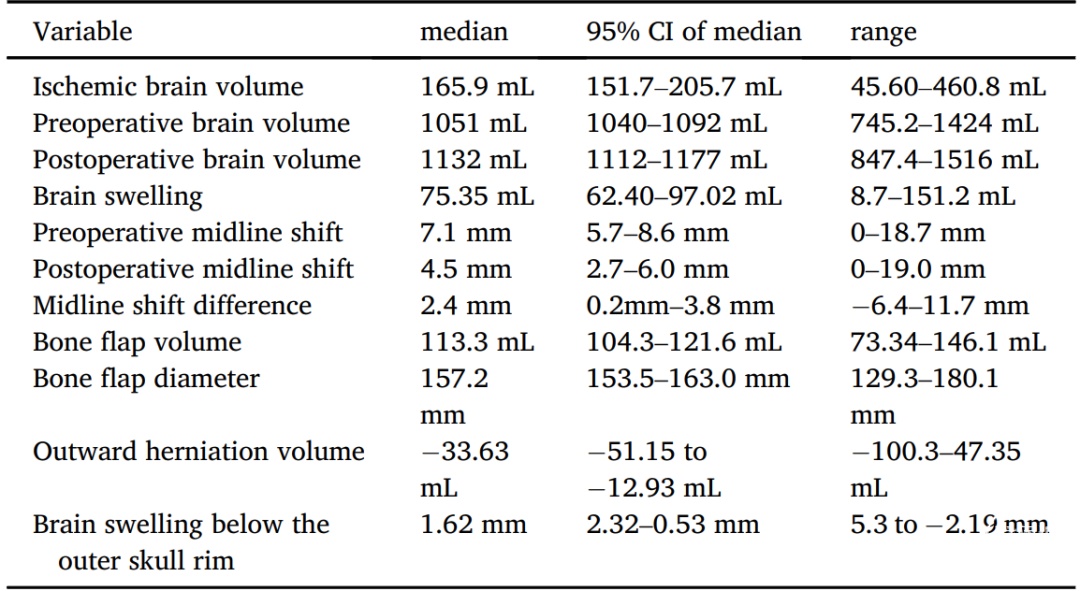
9例脑组织超过骨窗颅骨外缘体积的中位数为19.64mL(1.9-47.35mL)。这些患者同时或单独存在多血管区域受累(33.3%)、颈内动脉夹层(44.4%)、颈内动脉T型闭塞(55.6%)、先前合并出血(11.1%)、取栓失败(11.1%)。66.7%患者接受取栓术,33.3%血栓位于大脑中动脉M1段,但并非单纯M1闭塞;取栓失败、继发出血和多部位受累是出现并发症的复杂因素。相比之下,35例脑组织肿胀未超出骨窗颅骨外缘的患者中,单纯性M1闭塞者15例(46.9%),颈动脉T型闭塞者11例(34.4%),ICA合并M1闭塞者3例(9.3%),M2近端闭塞者2例(6.3%),血栓确切位置不明1例(3.1%)。其他血管区域受累者8例(22.9%)。56.3%患者接受取除术,再通失败患者1例(3.1%)(表2)。
表2. 脑肿胀是否超出原有颅骨外缘患者的血栓分布及并发症比较。
平均手术时间2小时04分(1小时03分至4小时27分),中位手术时间为1小时55分(95%CI,1小时49分至2小时12分)。4例(9.1%)患者因伤口感染再次手术。2例(4.5%)患者脑积水,分别在DHC术后1天和2天行脑室外引流术(EVD)。1例(2.3%)在DHC术后3月时,出现对侧硬膜下积液进行钻孔引流术。12例(27.3%)在脑梗死区域发生出血。1例(2.3%)因脑组织疝出颅骨骨窗而形成剪切性损伤,术后未新发脑出血。3例(6.8%)入院时合并脑出血。术后3个月时,6例(13.6%)mRS评分3分,22例(50.0%)mRS评分4分,1例(2.3%)mRS为5分,15例(34.1%)mRS为6分。
作者认为,做16cm大小的骨瓣减压手术后,由颅骨去除产生的空间足以安全容纳肿胀的大脑。在多数患者中,肿胀脑组织未疝出颅骨外缘。多血管区域受累、颈内动脉夹层、取栓失败、血栓位于M1远端或先前存在慢性血管闭塞,可能是脑肿胀体积增大的危险因素。对于多数恶性MCA闭塞的脑梗死患者,去除16cm大小骨瓣减压并同期使用植入物做颅骨修复术,可以改善手术结果,并避免以后的颅骨修补术及其相关并发症。声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、AiBrain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。
投稿邮箱:NAOYIHUI@163.com
未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。









