脑医汇,由外而内,融“汇”贯通
今天带来的是中国医学科学院北京协和医院魏俊吉教授在<第十一届全国颅脑创伤规范化治疗研讨会>分享的《神经外科重症合并出凝血功能障碍的管理》内容,欢迎大家阅读。

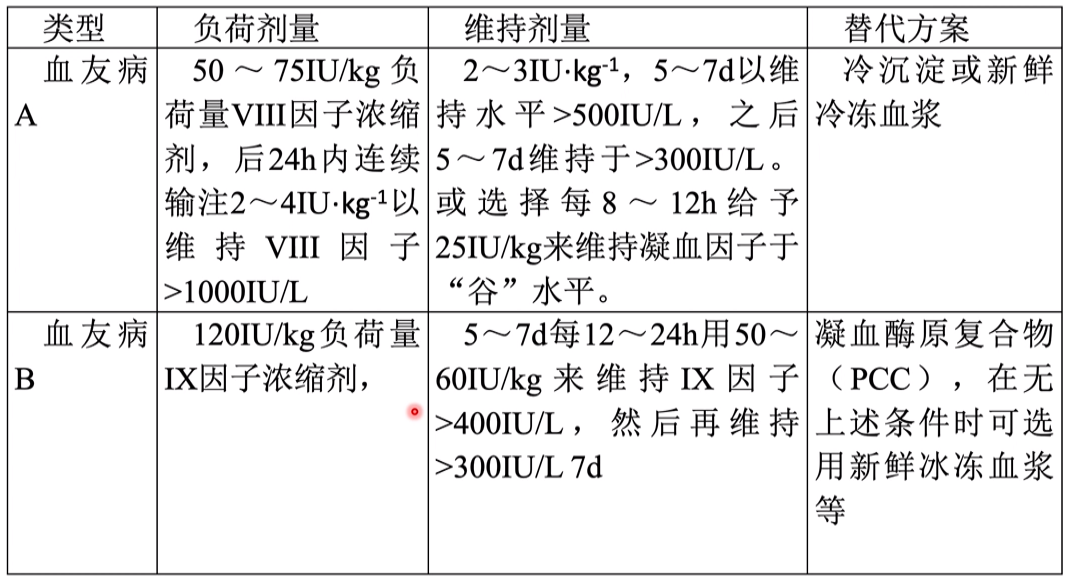
ⅤⅢ因子和Ⅹ因子缺乏症(分别为血友病A和B)是最常见的获得性出血性疾病,占所有血友病患者的80%~85%。对于发生颅内出血的血友病患者,无论是否需接受手术治疗,均应立即给予充分的凝血因子替代治疗。具体补充方案见表1。重型(<1%);中型(1%~5%);轻型(5%~40%)
病例示例
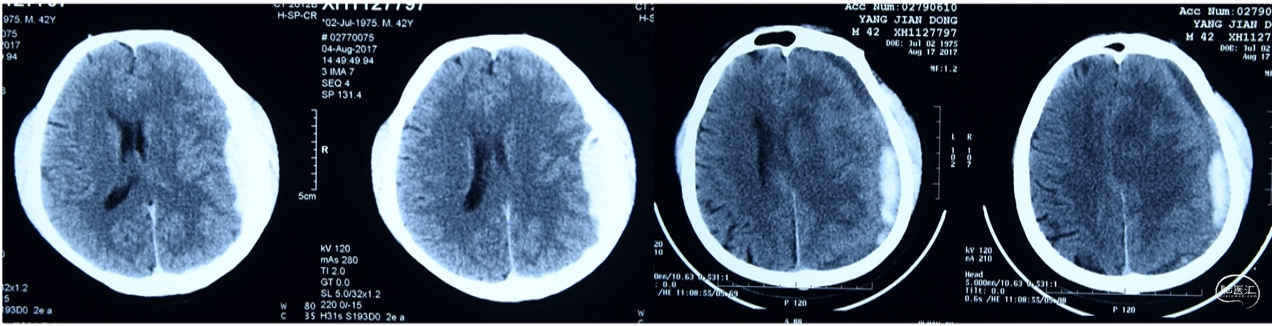
·发现颅内出血后,输注凝血ⅤⅢ因子3000U Q12h,5天后更改为1200U q12h x 3天
1200U gd x 3天,复查FVII活性;半月后1200U,每周一次;20-50%
(一)抗凝治疗患者的管理:
颅内出血或颅脑损伤后,对接受抗凝治疗的患者多需要快速逆转,对于华法林等维生素K拮抗剂(VKA)临床常使用维生素K(初时剂量10mg)拮抗。
紧急情况下,rFVlla也是临床拮抗的有效方法。如果使用凝血酶原复合物拮抗,推荐剂量为20~30 IU/kg,建议术前纠正INR至<1.4。用于逆转普通肝素(UFH)的药物是鱼精蛋白。静脉注射肝素后30min至1h,每100 U肝素应当给予0.5mg硫酸鱼精蛋白,如果超过2h,应当每100 U肝素给予0.25~0.375mg的硫酸鱼精蛋白。鱼精蛋白也用于逆转低分子量肝素(LMWH)的抗凝作用。建议剂量为过去4h内每1mg LMWH给予1mg鱼精蛋白,rFVlla及PCC均可用于逆转LMWH的作用。
抗凝药物治疗中的颅内出血
·抗凝药物经常用于房颤、人工机械瓣膜置换术后、外周静脉血栓以及肺栓塞病人。有文献报道抗凝药物治疗过程中自发性脑出血发生率倍数增加,12%-14%脑实质出血与抗凝药物相关,0.3%-1.1%接受维生素K拮抗剂(vitamin Kantagonist,VKA)治疗的患者会发生脑实质出血。抗凝药物相关性脑出血预后极差,90%的VKA相关性死亡是脑实质出血。
·快速逆转凝血功能是治疗VKA相关脑出血的关键。抗凝药物使用时的颅内出血,72h内血肿都有可能增大。
常见抗凝药物的分类及作用机制
(1)VKA:包括华法令,醋硝香豆素,苯丙香豆素,双香豆素等。VKA通过抑制维生素K,进而抑制维生素K依赖性凝血因子Ⅱ、Ⅶ、Ⅹ在肝脏的合成,从而发挥抗凝作用。
半衰期:20-60h
(2)直接Xa因子抑制剂:利伐沙班、阿哌沙班、依杜沙班是临床上常用的三种口服的直接Xa因子抑制剂。通过抑制Xa因子阻止凝血酶原转变为凝血酶,从而发挥抗凝作用。适应证包括非瓣膜性房颤患者的卒中预防,以及深静脉血栓、肺栓塞的预防和治疗。
(3)直接凝血酶抑制剂(direct thrombin inhibitor,DTI):DTI包括达比加群(口服)、比伐卢定(仅静脉)、地西卢定(皮下)、阿加曲班(仅静脉)和重组水蛭素(仅静脉)。
DTI通过抑制凝血酶,阻止纤维蛋白原裂解为纤维蛋白,从而阻断了凝血瀑布的最后步骤以及血栓的形成。
适应证包括非瓣膜性房颤患者的脑卒中预防,以及深静脉血栓、肺栓塞的预防和治疗;
(4)普通肝素:是注射用抗凝药物。肝素与抗凝血酶结合后,通过抗凝血酶间接抑制Xa和lla因子的活性,从而发挥抗凝作用。
(5)低分子肝素(LMWH):是普通肝素的裂解产物,也是一种注射用抗凝药物。LMWH与抗凝血酶结合后,通过抗凝血酶间接抑制凝血因子Xa和lla因子的活性,从而发挥抗凝作用。
与普通肝素相比,低分子肝素具备更可预测的药物代谢动力学特性和生物利用度;而且,经皮下注射给药,使用更为方便。
术前抗凝药物的拮抗方案
(1)VKA:
①纠正标准:术前INR至小于1.4。
②当出现或怀疑颅内出血时,停用VKA,同时拮抗VKA的作用,以下两种情况除外:
-高度怀疑因颅内静脉窦血栓导致的颅内出血,不建议拮抗VKA;
-当脑出血患者同时合并有症状的或危及生命的血栓形成、缺血、肝素介导血小板减少,或DIC时,要在充分评估风险和收益后再决定是否拮抗VKA。
③拮抗药物:维生素K。单剂量10mg静脉注射,后据复查的INR结果决定。如果24-48小时内,INR依然大于1.4,建议再次给予维生素K 10mg静脉注射。
④INR大于1.4,可同时推荐给予凝血酶原复合物(PCC)或者新鲜冰冻血浆(FFP)。给予PCC15-60分钟后复查INR,在随后的24-48小时,每6-8小时复查一次INR。后续治疗需要根据复查的INR水平决定再次给予PCC可能增加血栓相关并发症发生率和DIC的风险,因此不推荐重复给予PCC。如果给予PCC后24-48小时复查INR仍然大于等于1.4,建议给予FFP继续纠正INR。
⑤如果无法获得PCC或有使用PCC的禁忌,推荐给予FFP联合维生素K治疗。在给予单剂量10mg维生素K静脉注射后,按10-15ml/kg给予静脉输注FFP。
病例示例
肺栓塞后颅内出血,INR2.9
(2)直接Xa因子抑制剂:
①发生颅内出血时,建议停用直接Xa因子抑制剂。
②记录应用药物的时间信息和可能的药物相互作用,以帮助评估抗凝剂的暴露程度。
③使用2小时内,且已行气管插管或气道阻塞风险小的脑出血患者应用活性炭(50g)。
④对于仍在药物3-5个半衰期内的颅内出血患者,建议使用PCC(50 U/kg)。如果患者肝功能不全,即使停药时间大于3-5个药物半衰期,仍需给予拮抗治疗。
⑤目前尚无有效的实验室指标监测直接Xa因子抑制剂对凝血功能的抑制作用。
(3)DTl:
①在出现或怀疑颅内出血时停用
②评估末次给药的时间和剂量、肾功能、可能的药物相互作用,以帮助判断抗凝作用的暴露强度。
③在有胃肠道置管和/或低误吸风险的颅内出血患者中,在口服药物2小时之内者使用活性炭(5g)。
④使用特异性拮抗剂(依达赛珠单抗,ldarucizumab)对达比加群作用进行逆转。(我国尚未上市)。
⑤无法获得Idarucizumab或者发生其他DTI相关的颅内出血时,可应用PCC(50 U/kg)。
⑥合并肾功能不全的患者或达比加群过量的患者,如果无法获得依达赛珠单抗,推荐进行血液透析。
⑦若经过ldarucizumab、PCC治疗,患者仍有严重持续性颅内出血,建议再次使用依达赛珠单抗和/或血液透析。
⑧不推荐在直接凝血酶抑制剂相关的颅内出血患者中使用rFVlla或FFP
⑨目前尚无有效的实验室指标可以监测直接凝血酶抑制对凝血功能的抑制作用。
(4)普通肝素:
①建议停用肝素。
②颅内出血的患者应紧急使用拮抗药物。
③不建议对常规预防性皮下注射肝素的患者进行拮抗治疗。仅对预防性皮下注射肝素导致APTT显著延长的患者进行拮抗治疗。
④用硫酸鱼精蛋白拮抗肝素,每100单位肝素用药后2-3小时使用1mg硫酸鱼精蛋白,每次浓度不超过50mg。对APTT持续延长的患者,建议对每100单位普通肝素重复使用0.5mg鱼精蛋白。
(5)LMWH:
①颅内出血时,应终止LMWH的使用。
②治疗剂量LMWH的患者发生颅内出血时建议进行拮抗。预防剂量LMWH的患者建议停药,一般无须进行拮抗治疗
③(a)依诺肝素:依诺肝素使用8小时之内,每1mg依诺肝素使用1mg鱼精蛋白(最多不超过50mg)。依诺肝素使用8-12h之间,每1mg依诺肝素使用0.5mg鱼精蛋白。
(b)达那肝素及那曲肝素:每100单位使用1mg鱼精蛋白(最多不超过50mg)。
(c)对发生严重危及生命的大出血或患有肾功能衰竭的患者,建议减少鱼精蛋白的用量(0.5mg/100单位)
④鱼精蛋白存在禁忌的患者,可以考虑使用rFVlla(90 ug/kg)。
⑤不建议使用FFP、PCC或aPCC拮抗LMWH的抗凝作用。
神经外科手术原则
·神经外科手术的干预应该在上述指标调整到相对安全的情况下实施。
·出现中线移位,脑疝前期甚至脑疝等严重颅内压升高的急性期患者,建议在清除颅内出血的同时,考虑去骨瓣减压;
·中线结构正常的颅内出血或者慢性硬膜下血肿如需要手术治疗,优先推荐进行微创手术治疗。
·术后应该进行出凝血功能的动态监测。
恢复抗凝治疗时机
对于脑出血后恢复抗凝治疗的最佳时机,目前缺乏高级别的循证医学证据。要具体问题具体分析,一定进行多学科协作基础上的个体化治疗。建议:
(1)对于抗凝适应证为房颤、深静脉血栓的患者,为预防再次出现脑出血,建议术后4周之后再考虑恢复术前抗凝药物。
(2)对于抗凝适应证为人工机械性瓣膜置换术后的患者、肺动脉栓塞的患者,因其是发生血栓栓塞事件的高危因素,可考虑术后2周恢复术前的抗凝药物,但需反复交代、充分告知再次发生脑出血的风险较高。
病例示例
男性,44岁
·主诉:进行性左上肢麻木无力5小时入院
·查体:神志清楚,言语流利,双侧瞳孔等大等圆,直径约2mm,左上肢肌力5-级,余肢体肌力5级。
·既往史:11年前行心脏二尖瓣人工机械瓣膜置换及主动脉弓置换,长期口服华法林,INR调控与2.5-3.0。
·CT:右侧额顶部蛛网膜下腔出血
病情进展
·左上肢麻木无力进行性加重
·3小时后神志变差,昏睡-昏迷
·复查CT:出血增多,重现颅内血肿
·处置:维生素K 110mg+新鲜血浆200ml
·INR?
·颅骨钻孔引流
发病13小时复查颅脑CT
发病14小时复查颅脑CT
病情进展
·发病24小时后次日晨6时,双侧瞳孔散大
·考虑脑疝
·急诊开颅行去骨瓣减压+血肿清除手术
·术后瞳孔有缩小
开颅术后2小时右侧瞳孔再次扩大
开颅术后24小时
(二)抗血小板治疗患者的管理:
大多数抗血小板药物是不可逆的,择期术前7~10d必须停止用药,而对口服抗血小板药物的急诊患者建议通过血栓弹力图及其他血小板功能实验室检查明确受抑制程度。
对于血小板功能显著受抑制的,应术前输注血小板后再实施手术,术后持续监测必要时继续替代治疗。对于血小板功能未受影响的患者或者简单的手术(如慢性硬膜下血肿钻孔引流术),可以不输注血小板。也可以用0.3μg/kg的醋酸去氨加压素(DDAVP)逆转阿司匹林的效应。恢复抗血小板治疗的时机可参考相关共识建议。
抗血小板药物治疗中的颅内出血
·对于抗血小板药物是否会增加脑出血的发生率,目前尚缺乏高级别循证医学证据,不强烈推荐对脑出血患者的血小板功能常规进行纠正。
·对于有急诊手术需求或血肿处于进展期的患者,建议可以进行新鲜血小板的替代治疗。
·对于可逆性抗血小板药物,停药3-5个半衰期后血小板功能即可恢复。对于不可逆性抗血小板药物,需待新生血小板生成并进入外周血中后,血小板功能才能恢复。
·即使存在血小板聚集率低下,也并不代表一定会导致血肿增大或术中出血增加,因此还需要根据临床情况决定是否给予替代治疗。
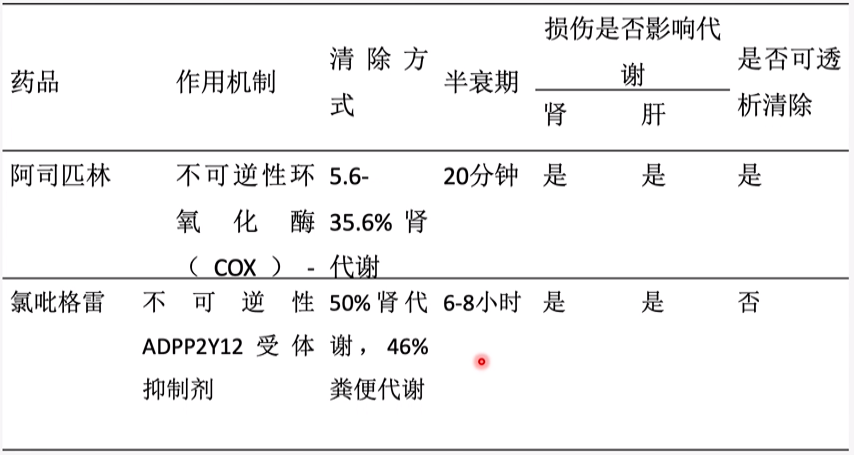
常见抗血小板药物的分类及作用机制
术前抗血小板药物的替代及纠正方案
(1)
·一般情况下,输注血小板可以改善血小板的功能。但对于脑出血患者而言,输注血小板是否可以避免血肿增大、减少死亡率、改善患者预后,目前尚无统一结论。
·PATCH试验认为输注血小板不能避免血肿增大和改善预后。该研究结论基于如下几点:①增加了血栓形成事件的发生;②导致一些促炎症反应;③抑制了自身新生血小板的生成;④输注血小板的量不足以对抗残存抗血小板药物的抗血小板作用。因此,对于不进行神经外科手术的抗血小板药物相关颅内出血患者,不建议输注血小板。
(2)如果行神经外科手术,则建议输注血小板。①建议在输注血小板前进行血小板抑制率的功能测定。②当不能进行血小板功能测定时,可经验性输注血小板。③在实验室证实血小板功能处于正常范围或抗血小板药物抵抗时,不建议输注血小板。
(3)对于需要输注血小板的患者,建议初始剂量为1个单位。在重复输注血小板之前,建议进行血栓弹力图的血小板功能检测,只对持续性血小板功能异常和/或持续性出血的患者重复输注血小板。
(4)需要进行神经外科手术的的颅内出血患者,除输注血小板外,还可以使用去氨加压素(DDAVP),推荐单剂量DDAVP治疗(0.4 ug/kg静脉注射)
神经外科手术原则
·神经外科手术的干预应该在上述指标调整到相对安全的情况下实施。
·严重中线移位,脑疝前期甚至脑症等严重颅内压升高的急性期患者,建议在清除颅内出血的同时,考虑去骨瓣减压;
·对于中线结构正常的颅内出血或者慢性硬膜下血肿如需要手术治疗,优先推荐进行微创手术治疗。
·术前、术中一般均需要输注血小板
·术后建议继续监测血小板功能,对于持续血小板功能异常和/或持续出血的患者建议重复输注血小板。
恢复抗血小板治疗的时机
(1)脑出血发生于冠状动脉支架置入术后6个月内,抗血小板药物对于预防支架血栓形成至关重要,故当影像学检查确定无血肿增大后应尽早恢复抗血小板治疗,建议最晚不超过1周,同时向家属充分告知再出血风险。若脑出血发生于支架置入术后6个月以上,则恢复抗血小板药物时间可适当向后推迟,最晚可推迟至2周。
(2)进行动脉粥样硬化血栓疾病一级预防的患者,停用抗血小板药物并不明显增加缺血性卒中风险,可推迟至出血后2周再恢复用药。
(3)预防外周动脉血栓的患者,停用抗血小板药物后即使疾病进展亦无生命危险,可推迟至出血后2周再恢复用药。
(4)深静脉血栓的高危患者,常规推荐使用抗凝药物进行预防,不推荐给予抗血小板药物进行预防.
(5)以上内容目前尚无高级别循证医学证据支持;因此,以上研究结果及结论供参考。抗血小板治疗的恢复要根据患者具体病情,在多学科讨论的基础上进行个体化治疗。
病例示例
男性,73岁
·主诉:外伤后意识不清4小时
·现病史:车祸致全身多处外伤,伤后即意识不清,口鼻内有大量血液流出,立即气管插管、机械通气辅助呼吸,甘露醇脱水治疗。
·查体:急诊查体左侧瞳孔3mm,右侧瞳孔5mm,双侧瞳孔对光反射消失,心率60次/分,血压139/119mmHg,SPO2 83%。既往史:既往有高血压病,窦性心动过缓,完全性右束支传导阻滞,动脉粥样硬化,高脂血症,高尿酸血症,胃溃疡病史,结肠息肉电切术后,甲状腺多发结节,长期口服阿斯匹林,每日100mg
·CT:蛛网膜下腔出血,右侧额顶叶挫裂伤,皮下血肿,颅骨多发骨折。颅板下积气,颌面部软组织间隙多发积气,右侧眼睑多发积气。
手术干预
·神经外科左侧侧脑室穿刺外引流+颅内压探头置入+右侧额颞顶开颅去骨瓣减压术
·术中血色素下降明显,术前13g,术中4.9g
·出血位置?腹部、胸部、颅底?
·耳鼻喉科行鼻内窥镜下探查止血,及鼻腔纱条填塞
·骨科行右足趾开放性损伤清创缝合术
·超声科术中床旁超声
·基本外科未能明确腹腔有问题
·介入科术中DSA检查颅底椎动脉及颈动脉系统未见创伤性动脉瘤
·输红细胞8u、血浆600ml、血小板2U,术中需要去甲肾上腺素0.4ug/kg/min维持血压MAP80mmHg左右
·术后入ICU
重症治疗及管理
·入室后继续给予输血浆1100ml,血小板2个治疗量,氨甲环酸1g,人纤维蛋白原4000mg,PCC康舒宁400 IU纠正凝血异常,复查APTT 62.6→43.9s,PT 11.9s,Fbg 1.03→2.61g/L,监测血红蛋白107g/L→78g/L→输红细胞2u→77g/L→输红细胞2u→76g/L
·复查床旁超声
·去甲肾上腺素0.04ug/kg/min维持MAP 80mmHg
·基外科会诊,建议输血治疗,增强CT检查。增强CT检查排除了脾脏破裂。
·尿500-700ml/h,比重<1.005,考虑尿崩症,弥柠尿量控制200mI/h左右
·CVP 11mmH20
·ICP:7-14mmHg
术后12小时复查颅脑CT
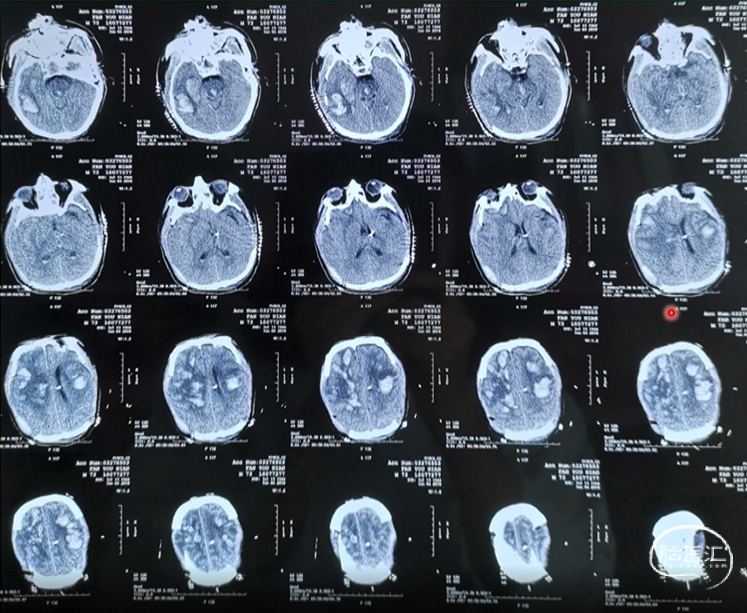
术后6天复查颅脑CT
术后3周复查颅脑CT
1周前颅脑CT
TBI患者常出现凝血指标异常,且对创伤预后有着重大的影响,指导建议如下:
(1)出血及凝血功能障碍的初步管理:
①抗纤溶药物:建议受伤后3h内使用氨甲环酸,负荷剂量为1g(给药时间至少10min),然后再至少8h时间给药1g。
②凝血功能支持:建议患者到达医院时就应立即开展对凝血功能支持的监测和相关措施。
③初步凝血复苏:可疑进展出血,建议保持输注FFP与红细胞的比例至少为1:2或者输注纤维蛋白原和红细胞。
(2)进一步目标导向的凝血管理:
①目标导向治疗:推荐在标准实验室凝血指标和(或)黏弹性实验的指导下,采用目标导向策略进行复苏措施。
②FFP的管理:PT和(或)APTT>正常的1.5倍和(或)提示凝血因子缺乏可使用FFP;对于没有进展出血的患者,避免输注FFP。
③浓缩凝血因子的管理:功能性凝血因子缺乏的情况下,推荐使用浓缩凝血因子进行治疗;如果纤维蛋白原水平正常,推荐根据黏弹性中存在的凝血启动延迟的证据给予凝血酶原复合物(PCC);建议将FXIII的监测纳入凝血支持流程中。
④补充纤维蛋白原:血浆纤维蛋白原水平<1.5g/L,推荐使用纤维蛋白原浓缩物或冷沉淀进行治疗;建议补充初始纤维蛋白原3~4g。重复剂量根据黏弹性实验和纤维蛋白原水平评估指导下给予。
⑤血小板:建议维持血小板计数100*109/L以上;如出现明显血小板减低,应根据需要个体化输注血小板。
⑥钙剂:推荐在大量输血期间监测离子钙水平并保持其在正常范围内;建议使用氯化钙纠正低钙血症。
⑦重组活化凝血因子Vll(rFVlla):不推荐使用rFVlla作为一线止血治疗;只有紧急手术需快速纠正凝血功能异常或创伤性凝血病持续存在的情况下才考虑最小有效剂量rFVlla(20μg/kg)。
魏俊吉 主任医师
中国医学科学院北京协和医院
北京协和医院神经外科副主任,主任医师,博士研究生导师。北京协和医院医学博士毕业。先后在国内多家大型医院进行神经外科方面的专业学习和交流。美国哈佛大学医学院附属BWH医院和克利夫兰医学中心(CCF)访问学者。依托北京协和医院的多学科协作团队优势,积极推动中国神经外科重症患者的规范化管理工作,牵头成立中国神经外科重症管理协作组,带领相关协作单位共撰写相关中国共识及指南11部。为国家级临床医学继续教育项目负责人。
目前兼任中国神经外科重症管理协作组组长;中华医学会神经外科分会神经创伤学组委员兼秘书;中华医学会创伤学分会神经创伤专业组委员;中国卒中学会重症脑血管疾病分会副主任委员;中华医学会神经外科学分会第七届青年委员会委员;国家卫生健康委脑卒中防治专家委员会出血性卒中外科专业委员会委员兼副秘书长;国家卫生健康委脑出血外科诊疗能力提升项目副理事长;中国医师协会神经外科学分会神经重症专家委员会委员;中华医学会肠外肠内营养学分会神经营养支持学组委员;国家卫生应急处置指导专家,国家自然科学基金评审专家,《中华医学杂志》通讯编委及中英文版审稿专家,《临床神经外科杂志》《中华神经创伤》编委;《中国医学科学院学报》《基础医学与临床》等审稿专家。
科研方向为神经损伤的干细胞治疗,神经损伤再生及修复机制研究,脑积水发病机制研究。目前主持国家自然科学基金委面上项目、教育部、北京市科委及中国医学科学院等多项课题的研究。参与科技部重大技术研发计划,以及3项国家“863计划”研究及多项国家自然科学基金、首都发展基金的研究,曾获2014年教育部高等学校科学研究成果二等奖(自然科学奖)。2000年以来,第一作者或者通讯作者在Aging、Stem Cells AND Development、J Nuclear Medicine、Brain Research、Autoimmunity等国际期刊发表SCI英文文章30余篇,发表中文文章30余篇。主译、主编及参编相关书籍及教材20余本,包括主译《神经重症监测技术》《神经外科麻醉与重症监护》《实用神经急症诊疗精要》《神经重症监护室:临床实践与组织》等。
声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。




