记得笔者2017年在美国华盛顿大学访学将要结束时,我的导师Manuel Ferreira教授赠送给我一本Rhoton主编的《Cranial Anatomy and Surgical Approaches》,同时告诉我他学生时期将这本书读了五遍,期望我回国后好好学习Rhoton教授的这本解剖巨著,可惜种种原因笔者总未能系统学习这本大块头。虽然国内神经外科专家刘庆良教授2010年就将此书翻译为中文,但是书中图片的英文标注、以及英文文献的排版方式总让人产生阅读困难。为了让自己能够系统地学习Rhoton教授的毕生心血力作,笔者决定开创一个新的《Rhoton解剖文献学习笔记系列》,笔者将Rhoton书中图片全部改用中文标注,将书中内容删繁就简使之方便国人阅读,希望各位读者跟随笔者一起学习Rhoton教授的这本解剖巨著。

笔者水平所限,错误之处请批评指正!
听神经瘤解剖
本文节选自Rhoton《The Cerebellopontine Angle》章节的《中神经血管复合体》一章。讨论的内容包括听神经瘤与内听道的关系、听神经瘤与脑干的关系。
听神经瘤常使内听道扩大,少数情况下侵入前庭和耳蜗。一个广泛被大家接受的理念是在切除肿瘤之前应当首先确认被肿瘤累及神经的两端,因为其被扭曲和移位的程度较小。人们常将注意力放在内听道侧辨认面神经,却很少从肿瘤的脑干面直接确认面神经。
一、内听道与听神经瘤的关系
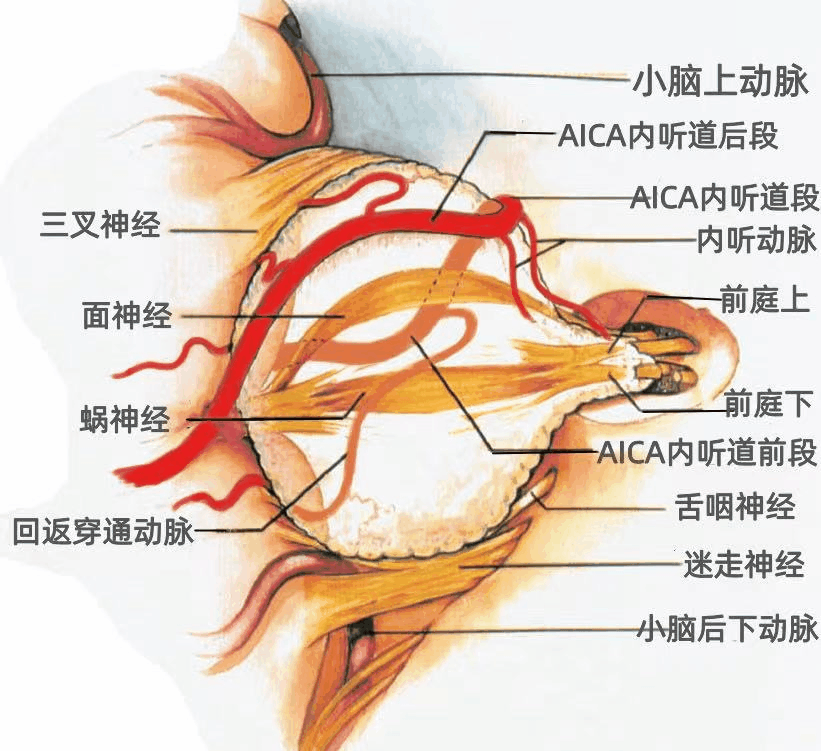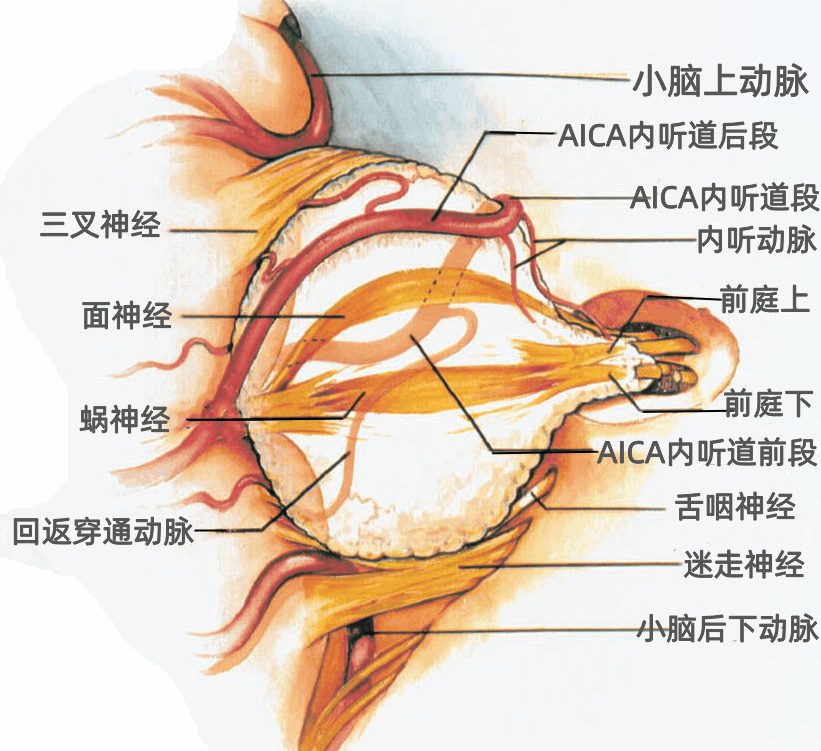
内听道内走形的神经包括面神经、蜗神经、前庭上神经、前庭下神经。这些神经在内听道内具有恒定的位置关系。
内听道外侧可分为四个部分:面神经位于前上部,蜗神经位于前下部,前庭上神经位于后上部,前庭下神经位于后下部。

内听道外侧端的水平嵴,称为横嵴或镰状嵴(上图),面神经和前庭上神经位于横嵴的上方。蜗神经和前庭下神经位于横嵴的下方。
面神经位于前庭上神经的前方,二者之间的垂直骨嵴,称为垂直嵴(下图),也称为Bill's棒,以纪念William House ,他首先提出垂直嵴在内听道的外侧端辨认面神经时的重要性。

因此切除CPA和内听道内肿瘤可选择以下三种手术入路:一种是经过中颅窝和内听道顶壁(中颅窝入路),另一种是经过迷路和颞骨的后方(经迷路入路),第三种是经过后颅窝和内听道后唇(乙状窦后入路)。
经迷路入路和中颅窝入路将在颞骨一章中讨论。
乙状窦后入路
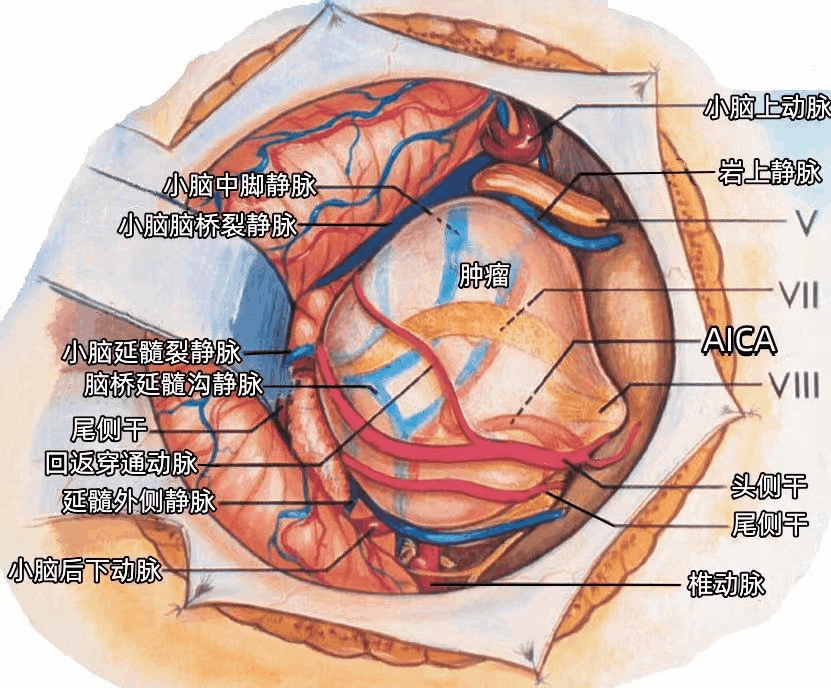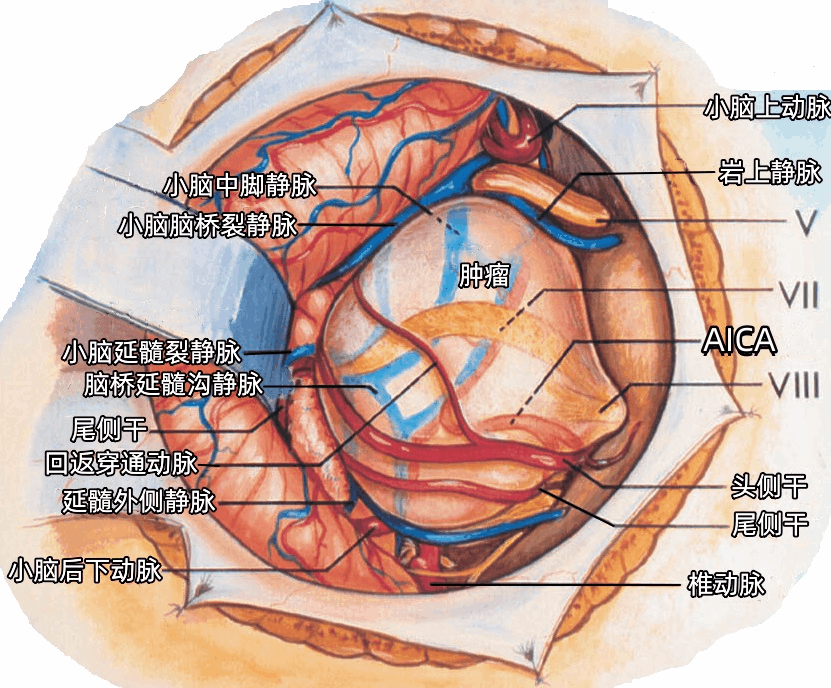
乙状窦后入路切除小型或中型听神经瘤。患者置于3/4侧俯卧位,术者坐在患者头部的后面。采用经过“星点”垂直头皮切口(下图),骨孔位于“星点”的下方,并咬除颅骨,上界暴露横窦的下缘,外侧界暴露乙状窦的后缘,下界至枕鳞的下部。硬膜下暴露直接沿岩骨后面与小脑岩面之间进行。剪开枕大池的蛛网膜并充分释放脑脊液后,小脑的岩面便从颞骨上分离。

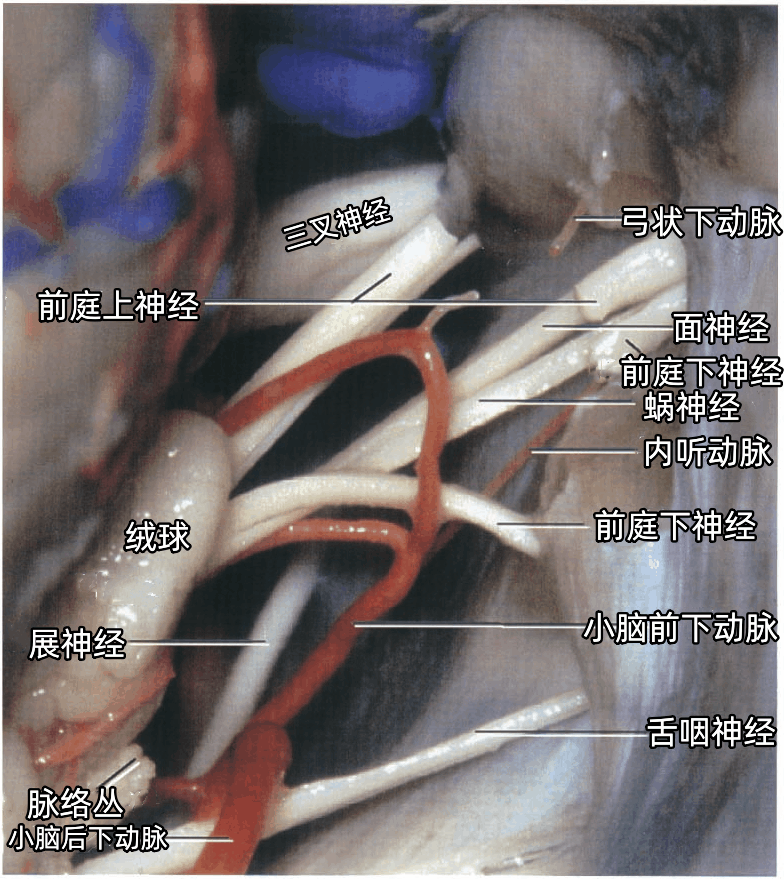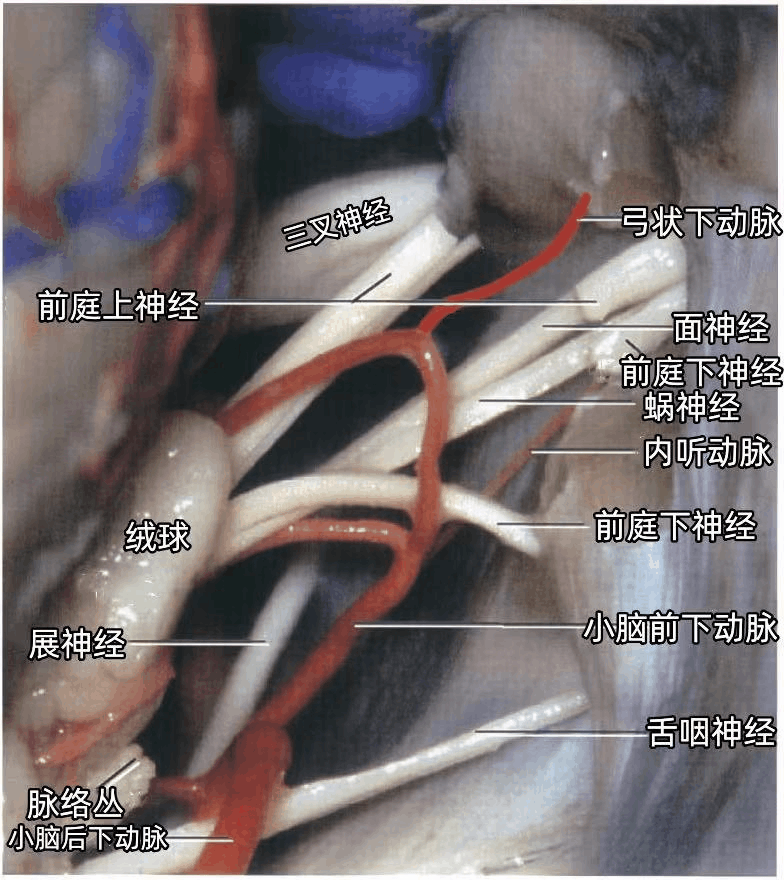
▼下图示前庭蜗神经与小脑前下动脉(AICA)的迷路支(内听动脉)一起进入内听道,小脑后下动脉(PICA)勾绕于舌咽神经、迷走神经、副神经周围。展神经在脑桥的前方上行,弓状下动脉在内听道开口的外上方进入弓状下窝。

▼下图示切断前庭上神经和前庭下神经,暴露面神经和蜗神经。脉络丛在舌咽神经和迷走神经后方,从Luschka孔突出进入CPA内。
磨除内听道后壁时常需要牺牲弓状下动脉,弓状下动脉穿经内听道后壁的硬膜进入弓状下窝。通常情况下弓状下动脉比较长,阻断不至于造成其源动脉(小脑前下动脉)的损伤;但少数弓状下动脉及其起源处的小脑前下动脉一起包在弓状下窝表面的硬膜内,在打开内听道前应将硬膜和动脉一起从内听道后壁分开。
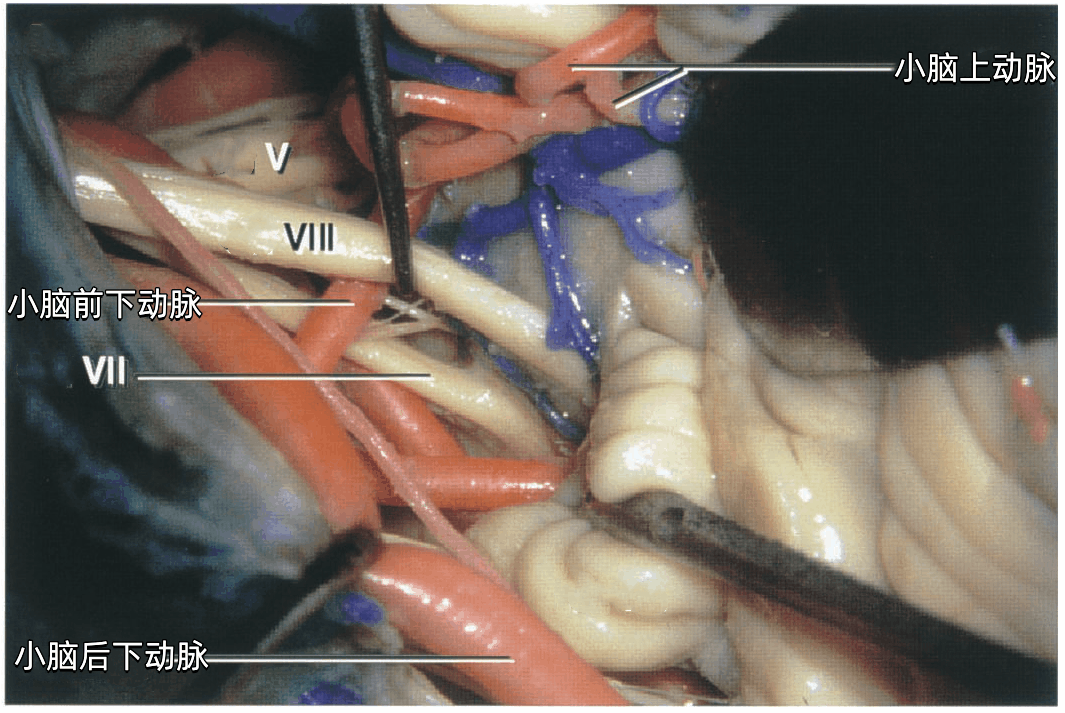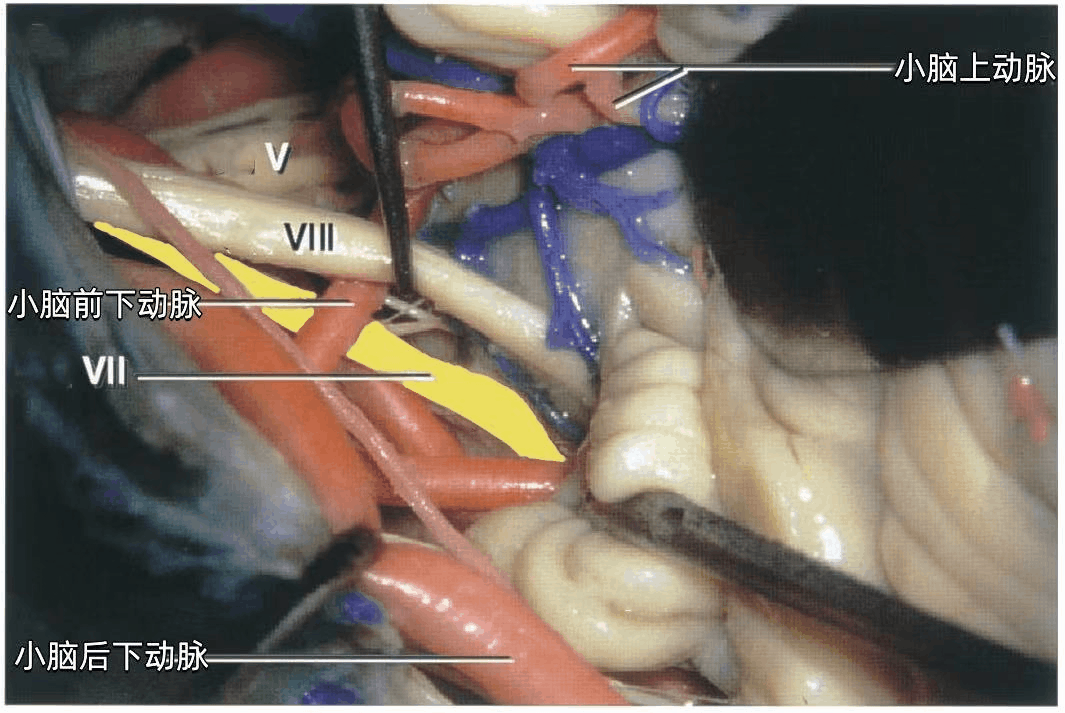
▼下图示左侧CPA。小脑前下动脉走形于面神经和前庭蜗神经之间。硬膜分隔(下图)在颈静脉孔处将舌咽神经和迷走神经分开。

▼将前庭蜗神经和绒球抬起,暴露面神经与脑干连接处。可见面神经与脑干连接处位于前庭蜗神经下方并略偏前。
▼中间神经起自前庭蜗神经的前面,在脑池和/或内听道内有游离段,远端加入面神经(下图)。面神经位于前庭上神经的前面,蜗神经位于前庭下神经的前面。蜗神经和前庭下神经之间的裂隙在内听道的外侧端较为明显,并向内延伸。

▼内听道后壁被切除,前庭上神经与前庭下神经之间的裂隙较明显。

▼磨除内听道后壁以后,打开内听道的硬膜。可见前庭上神经形成的上神经束和前庭下神经、蜗神经形成的下神经束之间的裂隙自内听道底延伸向内。横嵴将上方的前庭上神经和面神经与下方的前庭下神经和蜗神经分开。

▼内听道内神经的放大观。蜗神经部分隐藏在前庭下神经的前方。面神经一般在内听道的前上象限,靠近面神经管起源处,而不是更内侧的位置,且神经移位的方向不定。如肿瘤已长入前庭,磨除内听道底外侧的前庭后壁可轻易地暴露前庭。

▼前庭上、下神经和蜗神经之间的裂隙被从外侧向内侧分开,暴露各神经束。沿前庭蜗神经用精细的解剖器械进行操作时应从内向外而非从外向内进行,因为向内牵拉的动作可能损伤纤细的蜗神经纤维,正常情况下这些纤维穿经内听道的外侧端进入蜗轴。
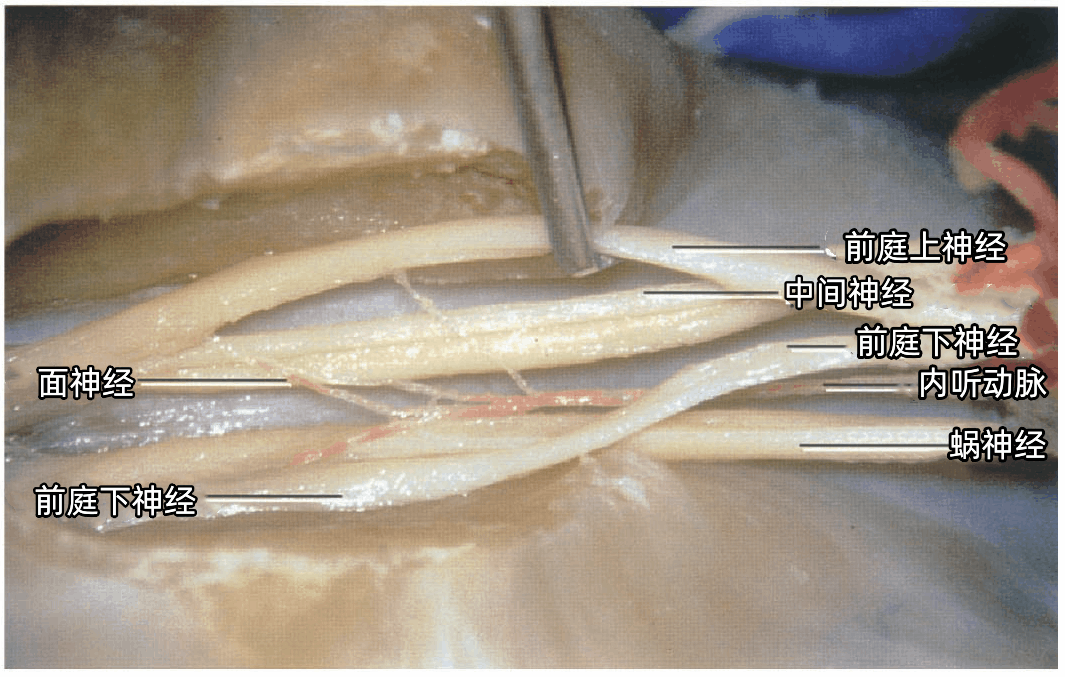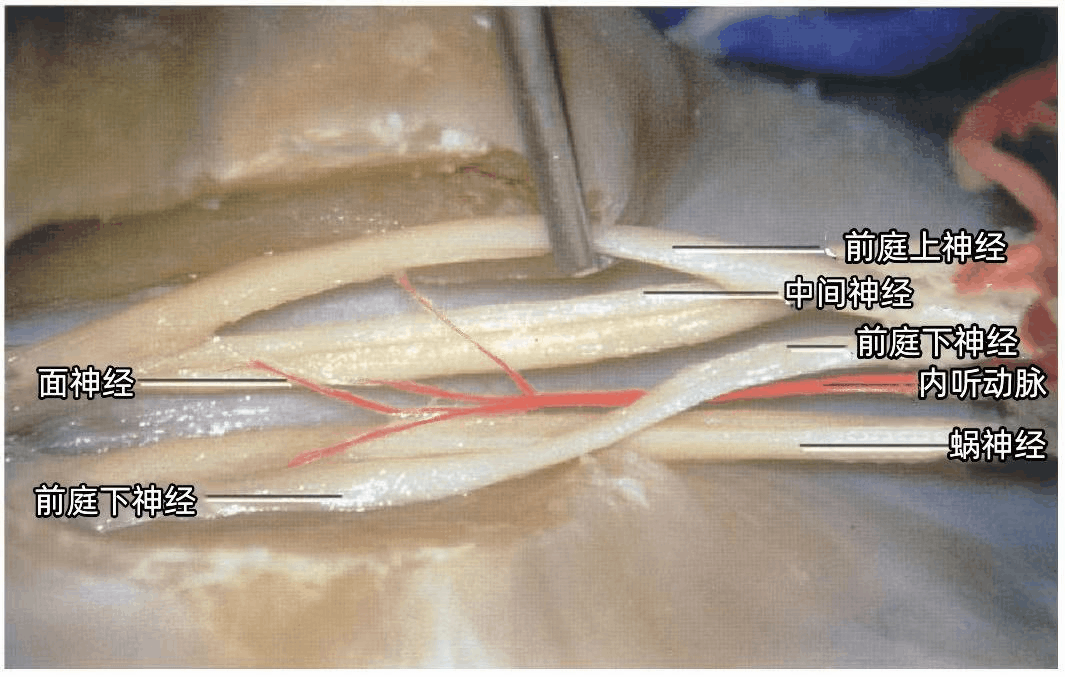
▼左侧CPA,内听道底的垂直嵴和横嵴被暴露。显露半规管总脚和上、后半规管的相邻部分。后半规管及其与上半规管形成的总脚均位于内听道后唇的外侧,术中如需保留听力,需在切除内听道后壁时应该注意保护这些结构,损伤可能造成听力丧失。

▼内淋巴管及内淋巴囊位于内听道的外下方。内淋巴管从前庭向后下延伸、开口位于内听道外下区硬膜下方的内淋巴囊。内淋巴囊延伸于内听道口外下方颞骨后面的硬膜内,在切除内听道后壁的硬膜时可以遇到内淋巴囊。透过内淋巴囊内侧的颅骨可以见到颈静脉球。异常高位的颈静脉球可以突入内听道的后壁,阻碍内听道后唇的磨除。
前庭水管位于内听道唇的外下方,术中应该避免损伤。蜗小管(canaliculus)在内听道下方的更内侧,因此损伤的可能较小。乳突气房常见于内听道后壁。

▼左侧内听道的底部(下图)。横嵴将上方的前庭上区、面神经管与下方的前庭下区和蜗区分开,垂直嵴将前庭上区与面神经管的入口分开。多支蜗神经纤维穿过内听道底筛板上微小的开口,从外向内牵拉时很容易被撕裂,因此手术中尽量从内向外解剖剥离,提高听力保留的机会。

▼内听道外侧端的前庭蜗神经被切断(下图)。面神经和前庭上神经位于横嵴上方。蜗神经和前庭下神经位于横嵴下方。面神经占据内听道的前上象限。

▼下图示听神经瘤造成的面神经不同方向的移位。面神经向前移位(下图)是听神经瘤最常发生的面神经移位方式。

▼另一种常见的移位方式是面神经向前上方移位。

▼面神经向前下方移位,肿瘤在神经的上方侵入内听道上壁、进入神经上方的区域,使面神经向下移位。

![]()
二、脑干与听神经瘤的关系
脑干周围的神经、动脉和静脉的恒定解剖关系,方便我们辨认听神经瘤内侧的颅神经。
▼神经关系
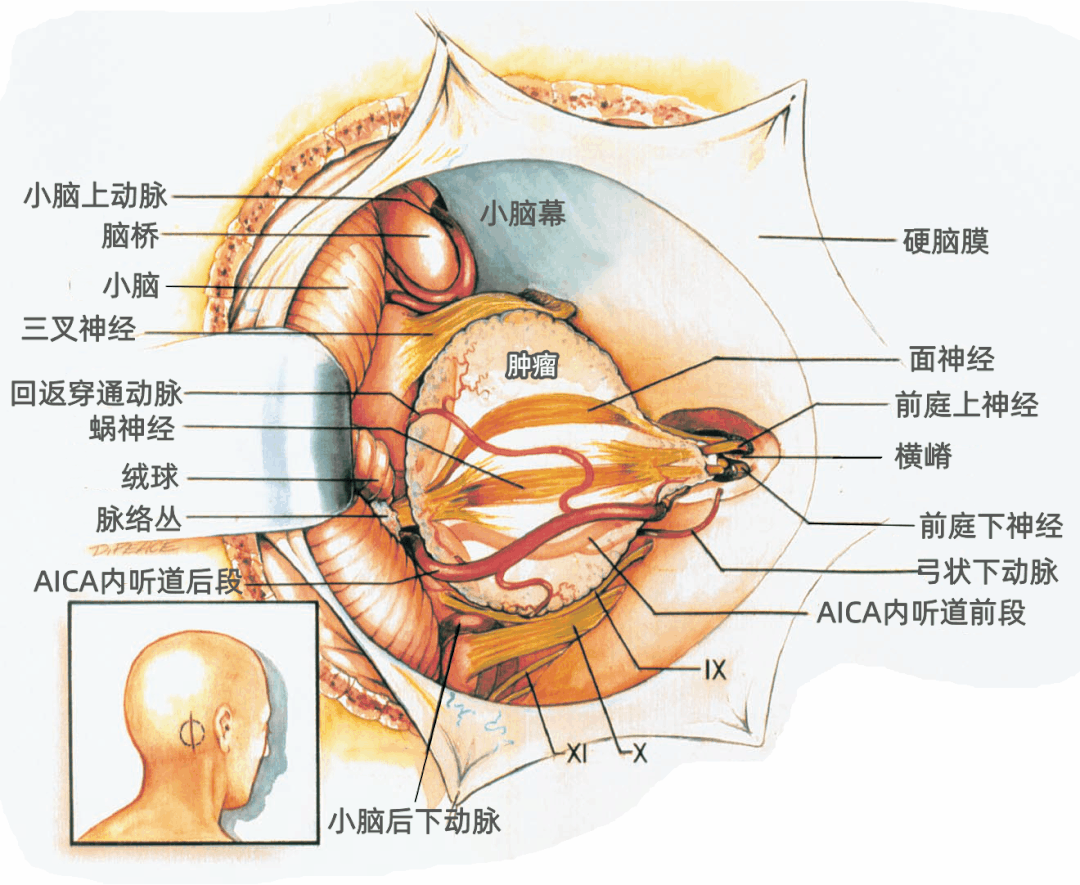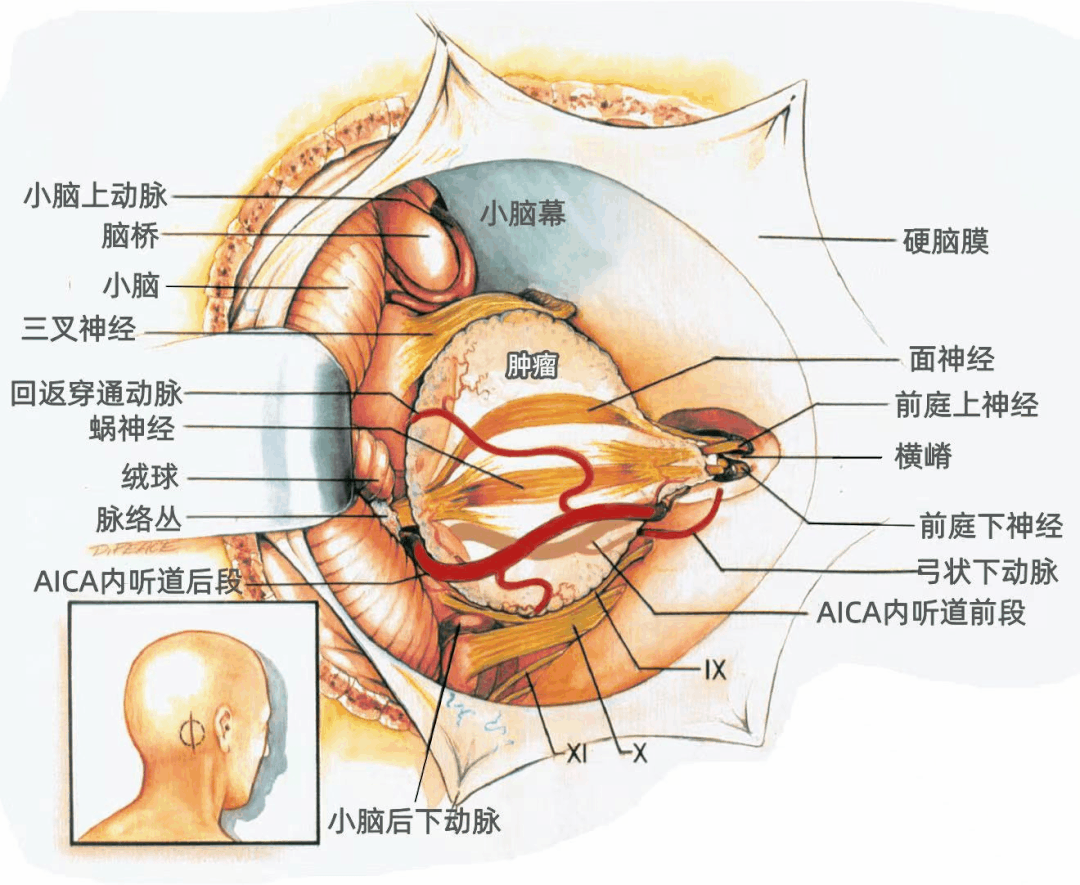
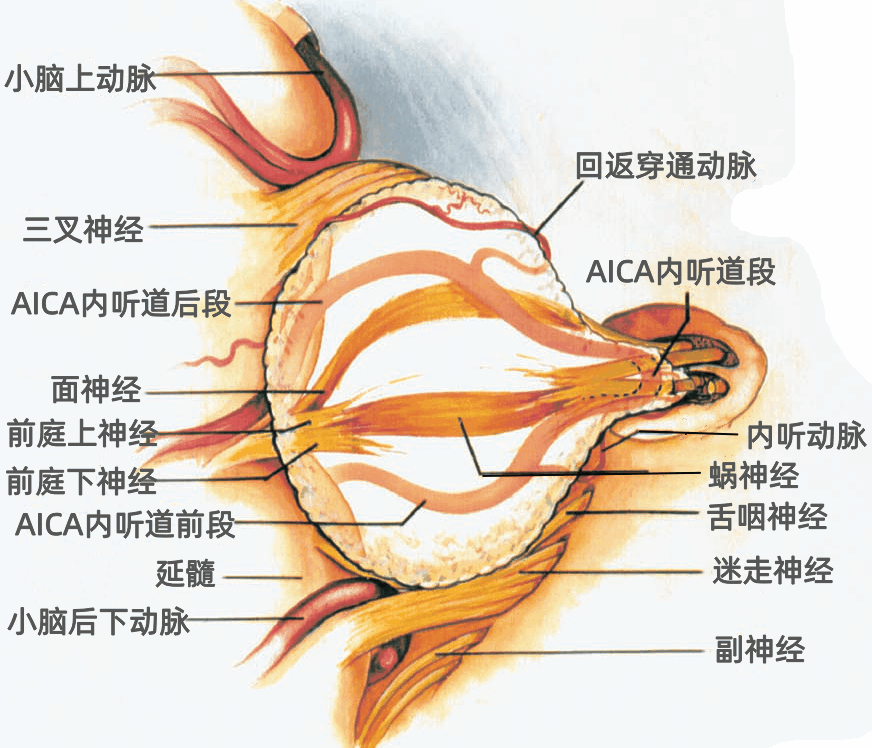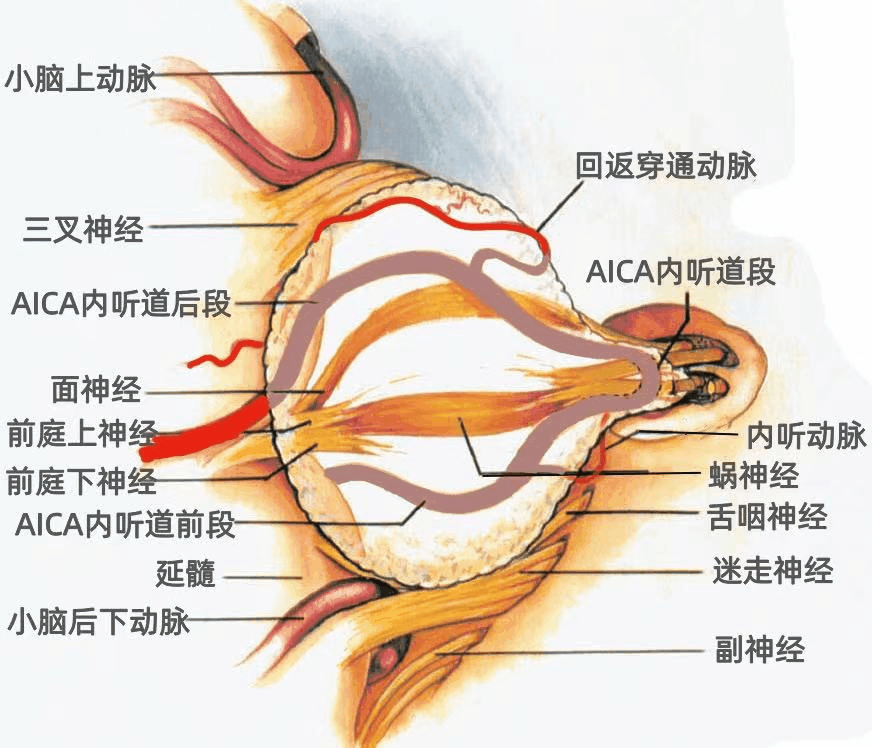
面神经与脑干连接处的解剖标志有:脑桥延髓沟,舌咽神经、迷走神经、副神经脊髓根与延髓的连接处,第四脑室外侧孔及其脉络丛、绒球。
经乙状窦后入路开颅,将牵开器置于小脑的岩面,可见面神经和前庭蜗神经起自脑桥延髓沟的外侧端,位于绒球的前方,位于从Luschka孔突出的脉络丛前上方,舌咽神经、迷走神经、副神经根丝与脑干交界连线的头侧,下橄榄上极的稍后方。

小脑脑桥裂由小脑围绕着脑桥和小脑中脚的外侧面构成,有上支和下支。小脑脑桥裂上支经过三叉神经的上方,小脑脑桥裂下支在 Luschka 孔的下方延伸。
小脑延髓裂沿延髓和小脑之间向上伸展,经Luschka孔区与小脑脑桥裂沟通。Luschka孔经面神经和前庭蜗神经附近开口于小脑脑桥裂下支。

面神经起自舌咽神经、迷走神经、副神经神经根最头侧纤维上方的2~3mm处。
即便是有肿瘤压迫的情况下,一个非常有帮助的辨认面神经出脑干位置的方法是沿舌咽神经、迷走神经、副神经脊髓根与延髓连接处画一条向上经过脑桥延髓沟的假想线,这条线上,舌咽神经与延髓连接处上方2~3mm处为面神经穿出脑干的位置。

面神经与脑干的连接处位于前庭蜗神经与脑干连接处前方1~2mm。在脑桥延髓沟处面神经和前庭蜗神经之间的距离最大,越靠近内听道距离越近(上图)。
▼与面神经和前庭蜗神经具有恒定关系的第四脑室外侧隐窝有关结构包括Luschka孔、脉络丛和绒球(下图)。
Luschka孔位于脑桥延髓沟的外缘,舌咽神经与脑干连接处的后方,面神经和前庭蜗神经与脑干连接处的后下方。Luschka 孔不常被清晰地观察到。
恒定且容易辨认的脉络丛从Luschka 孔突出,悬于Luschka 孔的外面,舌咽神经和迷走神经的后面,恰位于面神经和前庭蜗神经与脑干连接处的下方。
绒球从外侧隐窝的边缘和Luschka孔的上方突入CPA,恰位于面神经和前庭蜗神经与脑桥延髓沟连接处的后方。
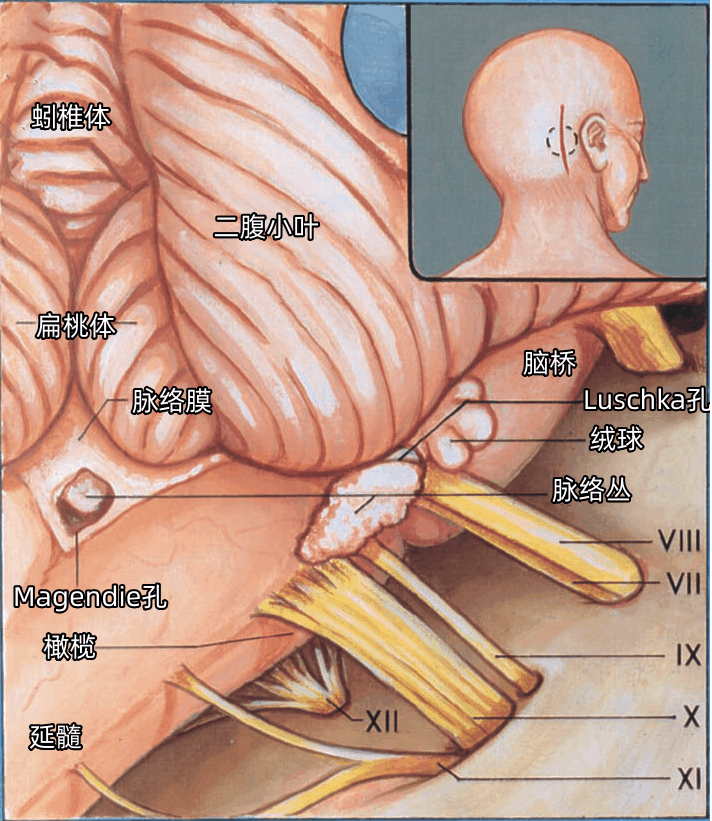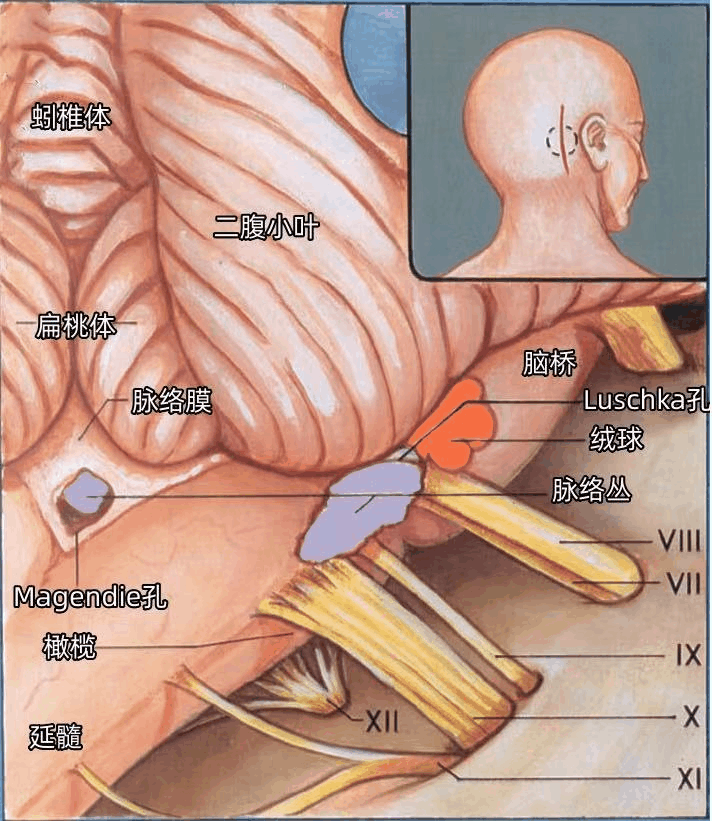
▼离断扁桃体脚,切除右侧小脑扁桃体,显示外侧隐窝与面神经和前庭蜗神经的关系(下图)。面神经和前庭蜗神经于脑桥延髓沟的外侧端进入脑干。
绒球和脉络丛在面神经和前庭蜗神经与脑干交界处的后方突入CPA。
下髓帆从蚓部的外侧伸向绒球,是绒球和小结之间仅有且唯一的残余连接,形成绒球小结叶。下髓帆向外伸展形成绒球脚。
脉络膜构成第四脑室顶壁的尾侧部,其内面有脉络丛附着。

▼脉络膜被打开.但起源于第四脑室脉络膜内侧的脉络丛被保留。穗样的脉络丛从Luschka孔突出,位于面神经和前庭蜗神经与脑干连接处的稍后下方。小脑下脚经延髓的背外侧缘上行。

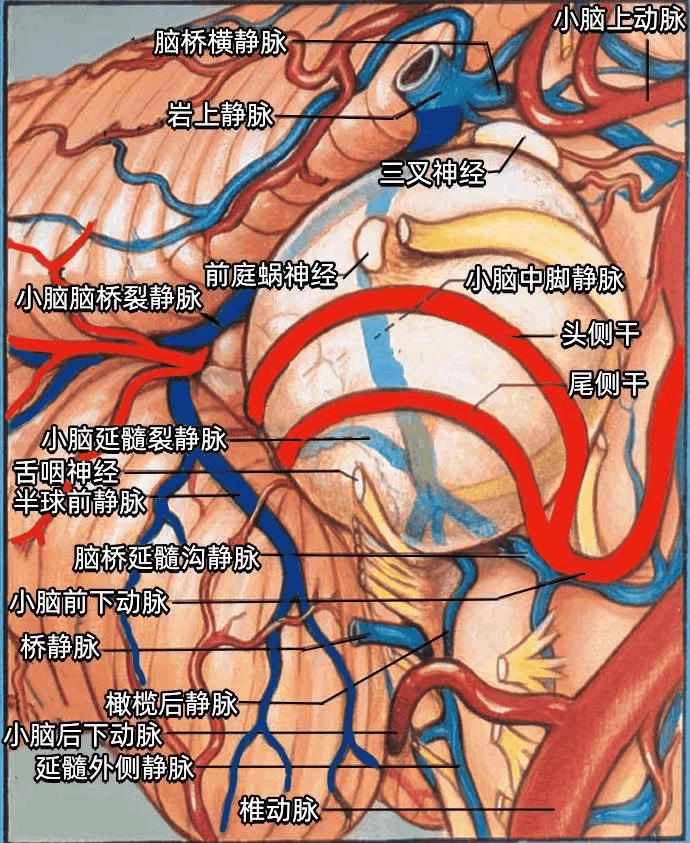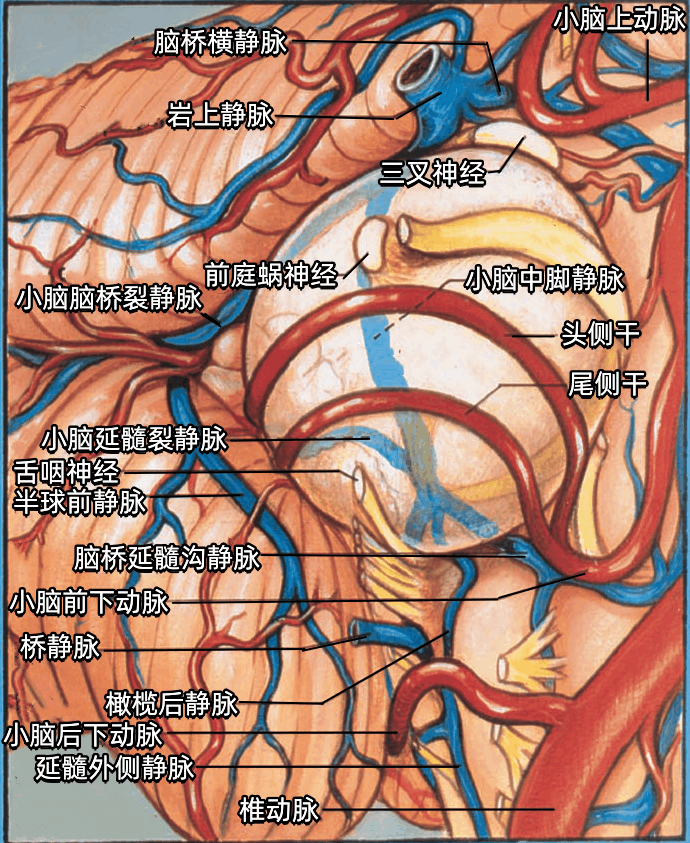
▼动脉关系
穿过桥小脑角区(CPA)的动脉,尤其是小脑前下动脉(AICA),与面神经、前庭蜗神经、Luschka孔和绒球具有恒定的关系。
▼AlCA起自基底动脉,分为头侧干和尾侧干。头侧干通常在二干中较粗大,头侧干经绒球的上方至小脑中脚表面,尾侧干供应绒球以下的区域。大多数情况下,AICA经面神经和前庭蜗神经的下方绕行脑干,但也可能在围绕脑干的过程中经过神经的上方或之间。
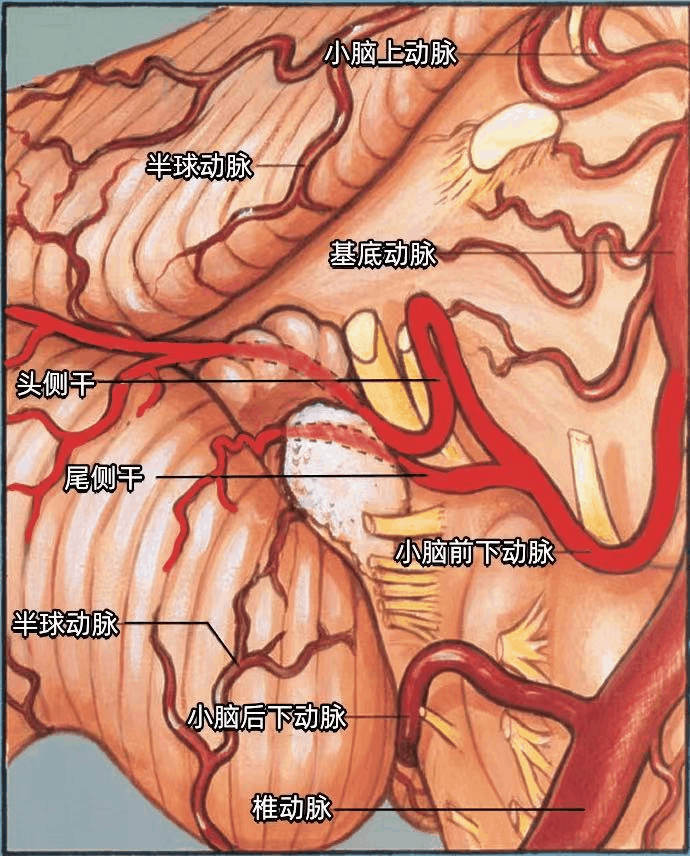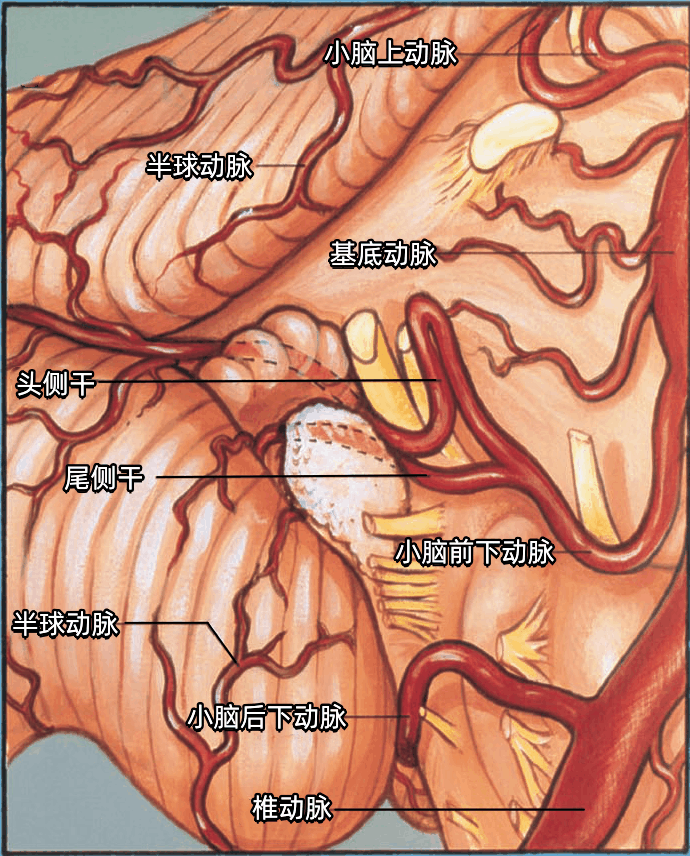
在我们以前的研究中,54%的AICA形成血管襻,到达或伸入内听道的开口。打开内听道时均应避免损伤位于内听道开口或进入内听道的AICA。
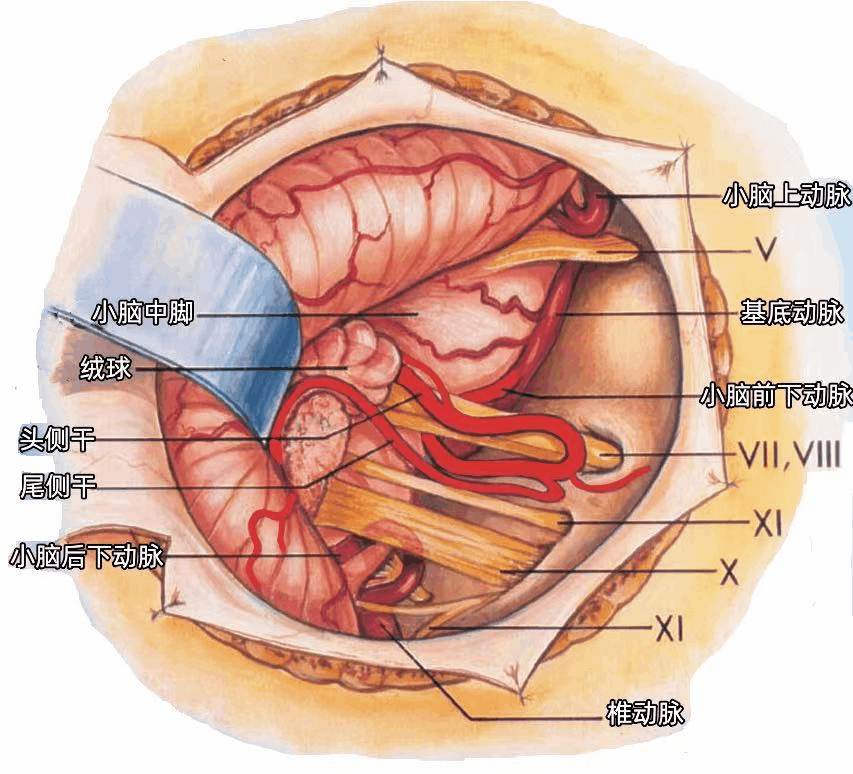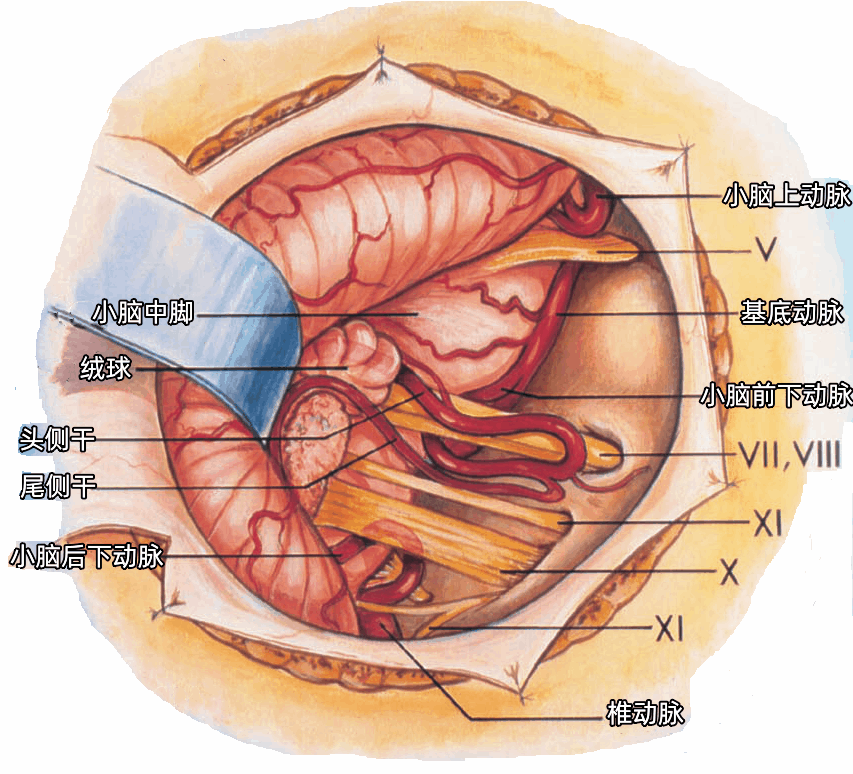
小脑后下动脉(PICA)起自椎动脉,首先穿经舌下神经根丝之间,后经迷走神经和副神经之间走向背侧,到达小脑半球。供应小脑的动脉均发出半球分支(半球动脉)。

小脑上动脉(SCA)经过三叉神经的上方。
▼静脉关系
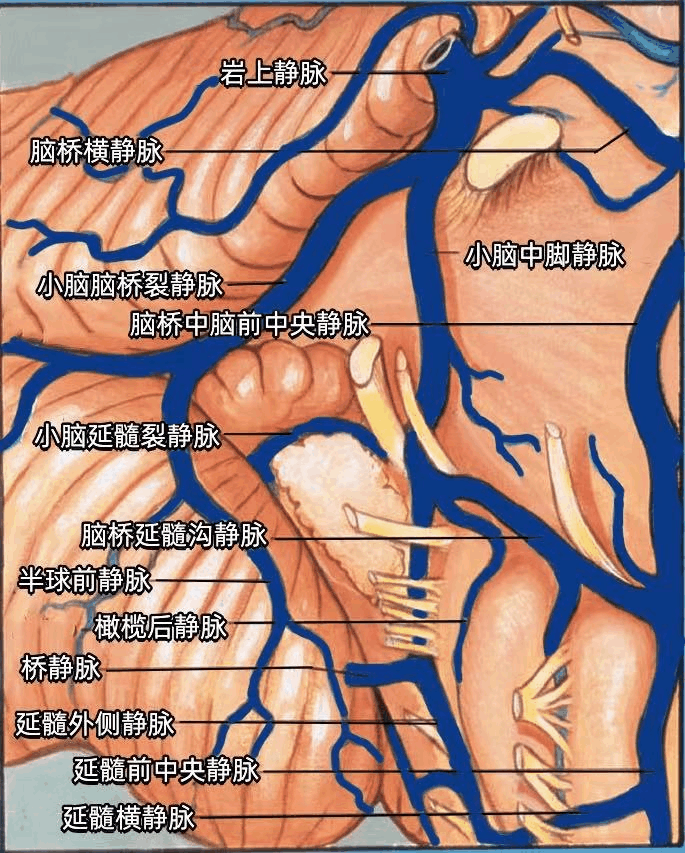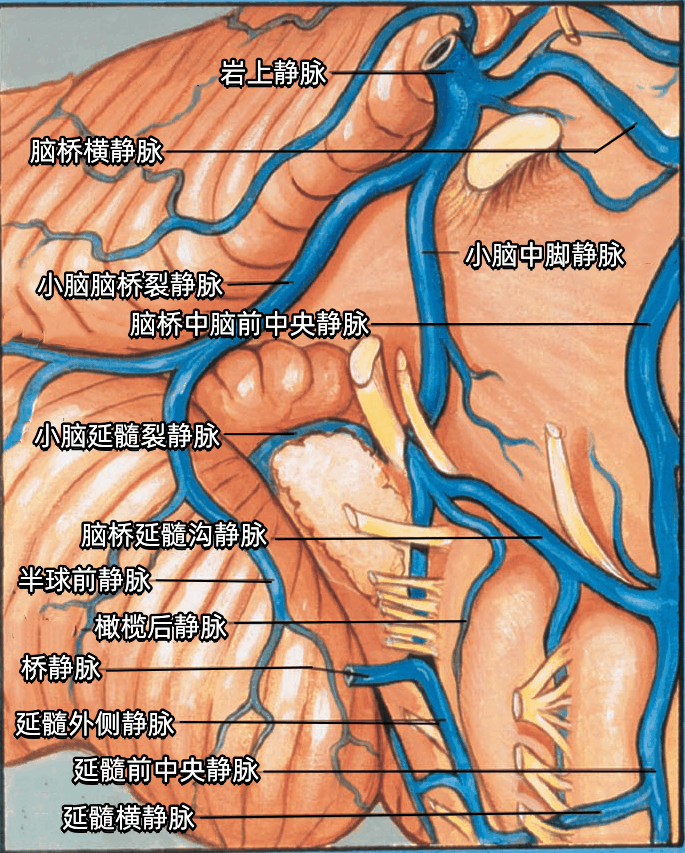
汇聚于面神经和前庭蜗神经与脑干连接处的静脉有脑桥延髓沟静脉、小脑延髓裂静脉、小脑中脚静脉、橄榄后静脉、延髓外侧静脉、小脑脑桥裂静脉(下图)。
手术中辨认出任何一支上述静脉有利于面神经和前庭蜗神经与脑干的连接处。
小脑脑桥裂静脉由起自小脑的半球前静脉形成、于小脑中脚表面经过绒球上方。
脑桥横静脉和延髓横静脉经过脑桥和延髓的表面。
延髓前中央静脉和脑桥中脑前中央静脉于延髓和脑桥的前面上行。
一支桥静脉经过迷走神经根下方回流至颈静脉孔。
前外侧缘静脉经过小脑的前外侧缘(下图)。
脑桥中脑沟静脉在动眼神经的下方行于脑桥中脑沟内(下图)。
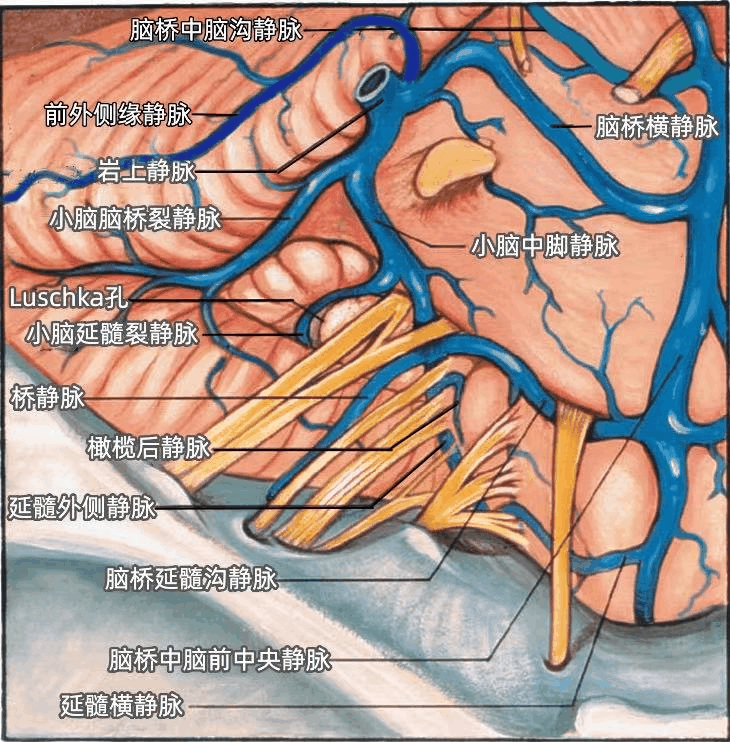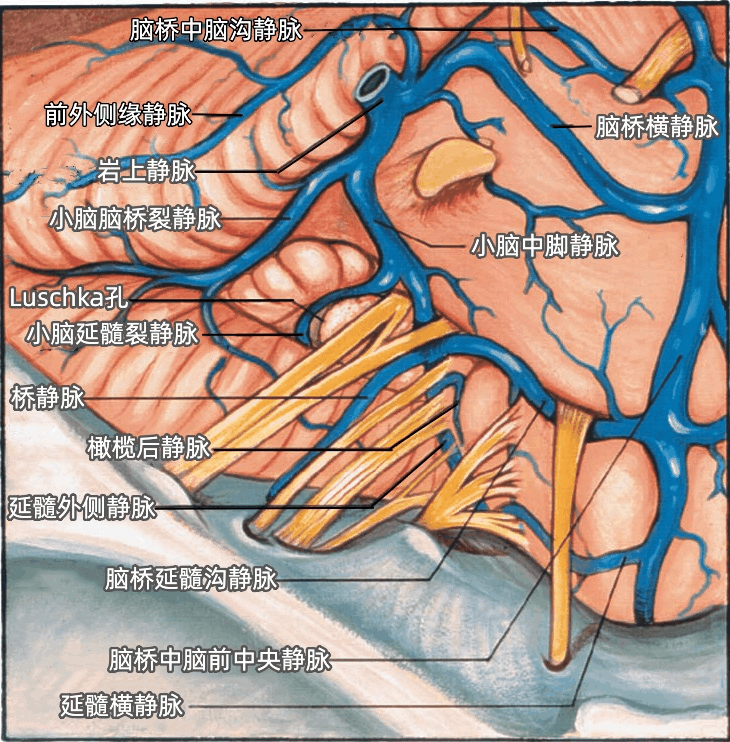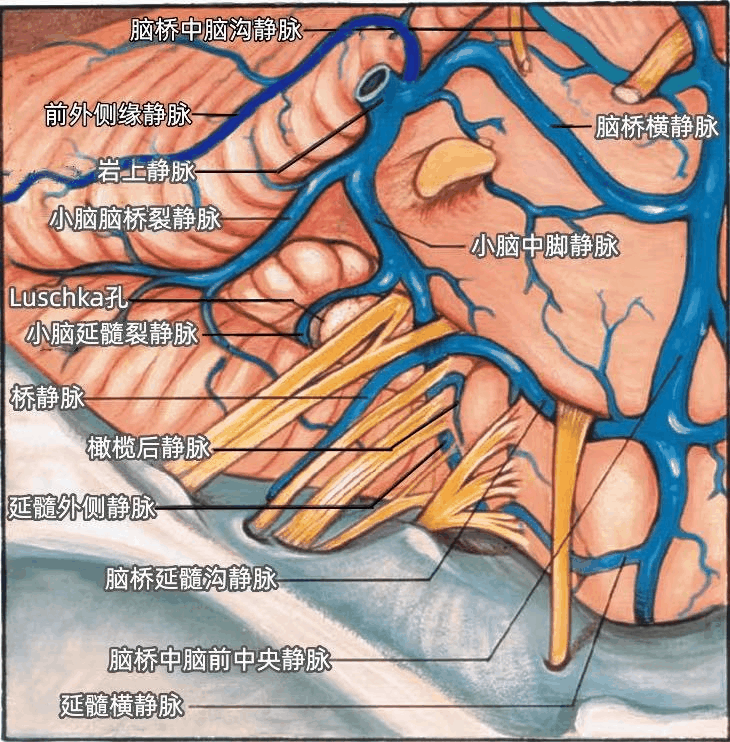
小脑脑桥裂静脉沿小脑脑桥裂的上支行于绒球上方(上图、下图),与小脑中脚静脉、脑桥横静脉汇合形成岩上静脉,最后注入岩上窦。
脑桥中脑前外侧静脉经脑桥表面上行(下图)。一支桥静脉经迷走神经后方经过。

▼听神经瘤的神经血管关系
听神经瘤起自前庭神经,使面神经向前上方移位,三叉神经向上移位,迷走神经和舌咽神经向下移位。前庭蜗神经消失于肿瘤内。

尽管面神经被肿瘤挤压,但它仍位于脑桥延髓沟的外侧缘,舌咽神经和迷走神经的头侧,绒球的前方,从突出于Luschka 孔的脉络丛的前上方进入脑干。绒球沿外侧隐窝附着缘的附近进入脑干。

肿瘤内侧被挤压移位的静脉包括脑桥延髓沟静脉、小脑中脚静脉、小脑脑桥裂静脉、小脑延髓裂静脉、延髓外侧静脉、橄榄后静脉。
暴露CPA中央外侧隐窝附近的听神经瘤不需要损伤任何桥静脉。在大型听神经瘤切除的末期进行肿瘤上极操作时,如果静脉需要阻断,则往往是岩上静脉的某一支。小型听神经瘤的切除一般不需要损伤岩静脉。听神经瘤上极周围遇到的最大静脉是小脑桥脑裂静脉(下图)。小脑桥脑裂静脉行经肿瘤上方。
AlCA通常被肿瘤挤压向下移位,分为头侧干和尾侧干,AICA的头侧干经过肿瘤下方和绒球上方,到达小脑中脚的表面。AlCA 的一个回返穿通动脉跨越肿瘤表面供应脑干(下图)。AlCA发出弓状下动脉进入内听道后壁的弓状下窝。
▼听神经瘤 AICA 移位方向
AICA最常经过面听神经下方,所以听神经瘤常使AICA动脉向下移位;如果AICA经过面神经与前庭蜗神经之间,则听神经瘤常使AICA向前移位;如果AICA经过面听神经的上方,则肿瘤常使AICA向上方移位。
下图示内听道的后壁被切除,显示横嵴和前庭上神经、前庭下神经。前庭神经消失于肿瘤内。但面神经和蜗神经被推移到肿瘤的前方。脉络丛经肿瘤内侧突入CPA,小脑上动脉和三叉神经位于肿瘤的上方,PICA和舌咽神经、迷走神经和副神经位于肿瘤的下方。
AICA内听道前段和内听道后段最常见绕行于肿瘤的下缘(上图)。AICA内听道前段从前下方接近内听道,内听道后段位于肿瘤的后下方。弓状下动脉起自AICA内听道前段,一支回返穿通动脉起自AICA内听道后段。
Atkinson指出听神经瘤术后尸检中经常发现AICA的闭塞。他报道的3个病例中,行经肿瘤包膜表面的动脉分支被结扎,导致患者因AICA供应区包括桥脑外侧、被盖和延髓的梗塞而死亡。他指出尽管手术结束时高血压会有所缓解,但在AICA阻断的同时或稍后血压仍会升高。这些肿瘤还可能导致PICA移位、长入基底动脉与桥脑之间、拉伸基底动脉至桥脑的穿支。
▼下图示不常见的AlCA移位类型:AICA内听道前段和内听道后段位于肿瘤上方,内听动脉起自AICA内听道段。
▼当AICA行经前庭蜗神经与面神经之间时,AICA内听道前段和内听道后段均被肿瘤挤压向前移位。
![]()
听神经瘤解剖总结
▼我们通常采用乙状窦后入路切除小型或中型听神经瘤。利用冲水磨钻切除内听道后壁,因为面神经始终自面神经管的前上象限进入内听道底,因此在此处辨认面神经最容易,而更内侧的面神经移位角度变化较大。
AICA围绕肿瘤的下缘。保留与肿瘤包膜发生粘连的小脑动脉非常重要,因为与肿瘤粘连或发生移位的小脑动脉穿支受损是手术致残或致死的一个重要原因。肿瘤包膜表面的任何血管均应当视为经过肿瘤表面供应脑干的正常动脉来保留,当肿瘤囊内切除后,应尝试将这些血管从肿瘤包膜上分离下来。当血管从包膜上分离以后,最初认为与肿瘤包膜粘连的血管往往被证实是神经组织的血管。
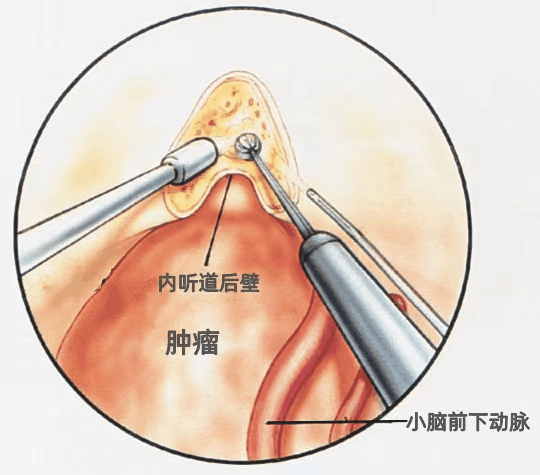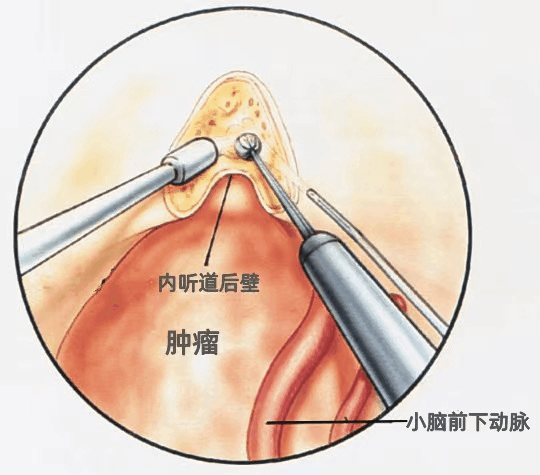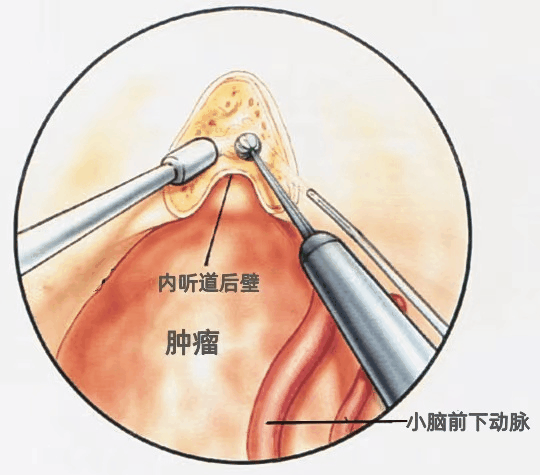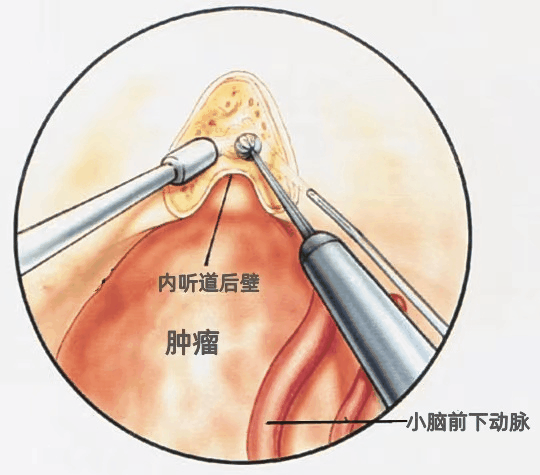
▼CPA区肿瘤的切除原则是将肿瘤从神经上剥离,而不是牵拉神经使其从肿瘤表面剥离。不要试图在手术之初就将肿瘤全部暴露,而应在切开肿瘤的表面后先行囊内切除。囊内部分肿瘤切除后,肿瘤即向外移位,更多的肿瘤便可以经小的暴露得以切除。囊内切除后,从脑桥和面听神经脑干连接处的后面剥离肿瘤的囊壁。
因为听神经瘤最常起源于后方的前庭神经,所以面神经和蜗神经通常多向前移位,然而由于肿瘤向不同的方向生长,使得面神经的移位方向不仅可以向前,也可以向前上方和前下方,少数情况下也可位于肿瘤的后方。尽管面神经受肿瘤挤压而发生移位,但通常可以在脑桥延髓沟的外侧端,舌咽神经的头侧,Luschka 孔、绒球和突出于Luschka 孔的脉络丛的前上方确认面听神经。
前庭上神经和前庭下神经可于内听道外侧端看到。蜗神经位于前庭神经的前方,通常位于肿瘤囊壁的前半部。

▼在肿瘤的内侧和外侧确认面神经和前庭蜗神经后,中间部分的残余肿瘤可以利用精细的器械从神经上剥离下来。
按图中箭头方向,从内向外的方向(而非从外向内)用显微剥离子沿Ⅷ神经进行分离,因为向内牵拉可能使纤细的蜗神经纤维在进入耳蜗处发生撕裂。
肿瘤与邻近的神经看起来似乎结合紧密,实际上并不是因为肿瘤包膜与周围神经粘连紧密,而是因为肿瘤包膜内残留的肿瘤过多,推挤周围的神经组织(而不是黏连)。当包膜内肿瘤切除后,肿瘤向外侧移位,进而暴露脑干侧的肿瘤。
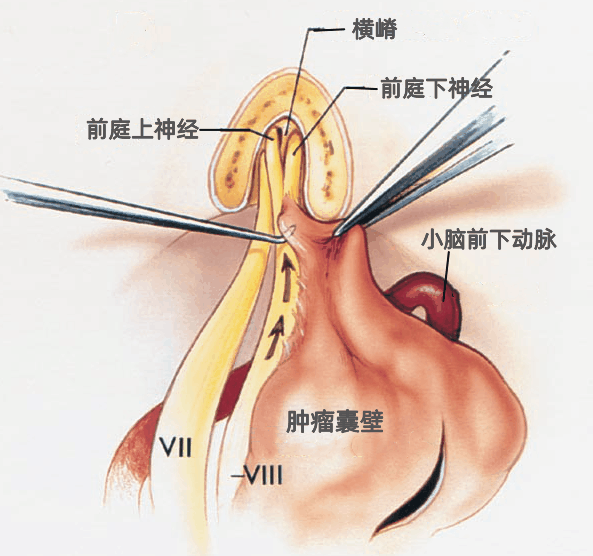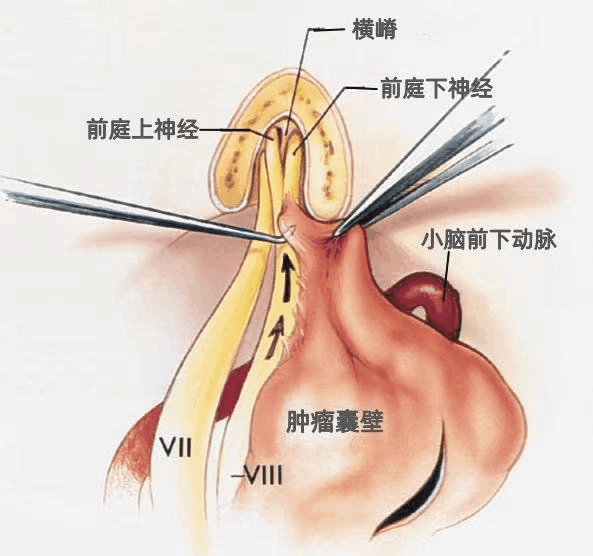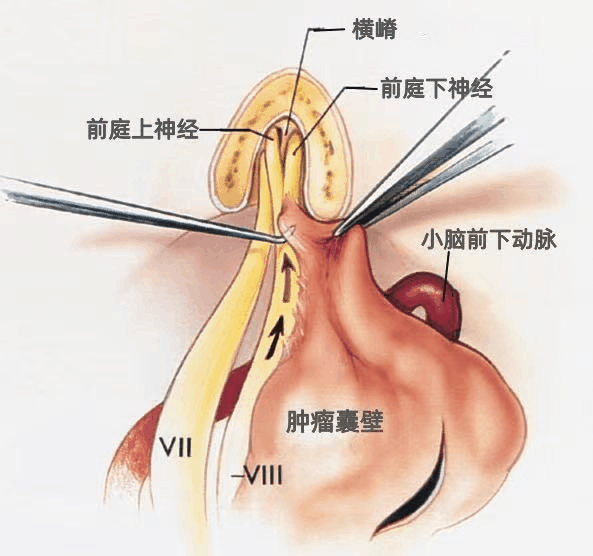
▼切除肿瘤后的CPA和内听道。面神经和前庭蜗神经被保留。应尽量减少静脉损伤的数量,防止不良后果的发生。如果肿瘤生长达内听道的上方,有些静脉可能需要牺牲;而小型听神经瘤或位于CPA下部的肿瘤,切除过程中常不必损伤岩静脉。结扎岩静脉在切除某些CPA肿瘤时是不可避免的,但偶尔会造成脑干和小脑的出血性水肿。

▼内听道后壁切除后的局部封闭。将骨蜡涂抹到内听道后壁的开放气房上,然后取一小块压碎的腹部皮下脂肪置于磨开的内听道区,可有效防止脑脊液漏的发生。

乙状窦后入路对小型和大型肿瘤的切除均适合。与迷路入路不同,乙状窦后入路不伴有听力丧失。
对于小型肿瘤,乙状窦后入路较中颅窝入路提供了更大的暴露。而且一旦神经在肿瘤的外侧得以确认,从内侧将肿瘤的包膜从神经上剥离下来,较从外侧分离保留听力的可能性更大。与中颅窝入路比较,乙状窦后入路中面神经通常位于肿瘤的深方,被一薄层前庭蜗神经膜保护,因此更有利于面神经的保护。在中颅窝入路中,面神经常位于术野的上部,位于肿瘤的表面,被肿瘤推挤拉长,大部分操作直接在神经的表面进行,增加了术后面神经功能障碍的风险。
![]()
笔者将于近期撰文分步讲解《中型听神经瘤切除技术》《中颅窝入路切除小型听神经瘤》
希望对大家有所帮助,更多精彩内容请持续关注。
点击或扫描上方二维码,查看更多“脑肿瘤”内容





