
脑室腹腔分流术(ventricular-peritoneal shunt :VP shunt)是治疗脑积水最常用的手术方式。就手术风险和显微外科手术能力而言,这一手术操作简单耗时,被认为是神经外科最不具挑战性的手术之一。然而,正如大多数神经外科医生所知,VP分流手术有很大的潜在并发症。有许多细节可能无法以完美的方式进行,因此,可能导致不良结果甚至并发症。由于没有标准化的分流操作流程及技术,导致不同的手术技术可能会导致不同的结果。本文介绍的脑室腹腔分流术(VP分流术)的手术技术是德国柏林洪堡大学的Michael J. Fritsch 教授的个人经验,是基于不同神经外科中心的培训经验和实践。
德国柏林洪堡大学的Michael J. Fritsch 教授是世界著名的脑积水专家,由他主编的Normal Pressure Hydrocephalus: Pathophysiology - Diagnosis - Treatment 1st Edition:《正常压力脑积水:病理生理、诊断、治疗》(第1版),是第一本关于脑积水的书籍。本文摘自Michael J. Fritsch 教授关于脑室腹腔分流术的手术技术(主要针对的是正常压力脑积水[iNPH]患者)。

1.手术室布置
须遵循Maurice Choux制定的“分流规则”,特别是儿童脑积水患者。因此,如果是择期手术,VP分流手术应该是早上的第一台。手术期间,应尽可能限制手术室(operating room, OR)的人员数量(如手术医生、助手、麻醉师、洗手护士)。在切开皮肤之前,分流硬件设备必须在手术室中。应关闭手术间的门,并标记一个标志,表明正在进行分流手术,提示进入受限,除非有紧急情况,否则手术期间手术室的工作人员不得进出。作为许多中心的标准程序,在切开皮肤前30分钟注射一次抗生素预防(静脉注射1.5克头孢呋肟cefuroxime)感染。术后不常规使用抗生素。
第二个最重要的步骤是选择合适的分流硬件。成功的分流手术始于适应症。非卧床患者中大多数特发性正常压力脑积水[iNPH]患者安装重力辅助阀,大多数继发性NPH患者则安装压差阀。非卧床患者引流过度的风险增加。卧床患者,在一天的大部分时间内保持水平姿势的患者,引流过度的风险较小,可能会从压差阀中获益。


阀门的初始压力设置为5 cm开启压力;这可以在手术前在可调节阀中进行调节。有关分流器和阀门的种类、原理及设置等更多详细信息,及关于过度分流和分流不畅及其相关并发症的讨论,在后续的文章中叙述。



上图:(a)重力辅助阀 (gravity-assisted valve ,GAV) X线下的照片和实物照片。中图:proGAV阀调节装置的结构和照片(右侧是调节部件和重力部件的照片);下图:proGAV设置后X线透视。
2.体位
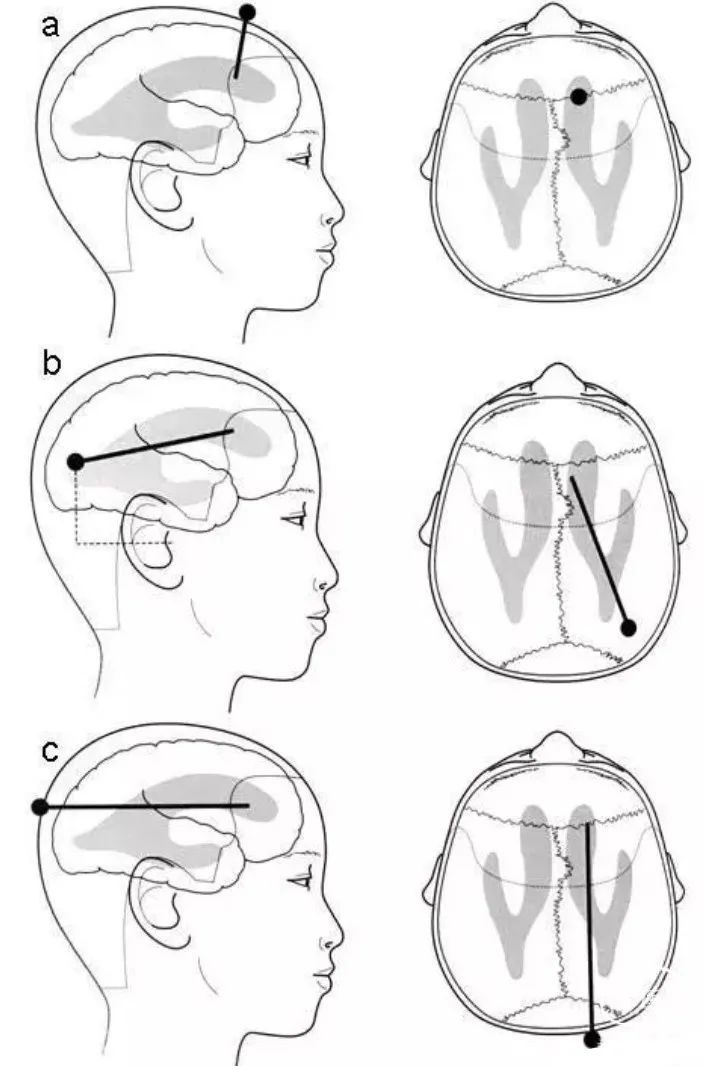
患者的体位对于手术顺利进行至关重要,应由手术医生或经验丰富的助手进行。如果没有理由在患者的左侧进行手术(比如以前的手术或植入物),那么一般更倾向于在右侧进行手术。患者应仰卧,头部可以放在马蹄形头枕中固定,也可以放在凝胶头枕环上。头部转向对侧,通常旋转45°至60°,并向后略微倾斜。右肩略微抬高。胸部、颈部和耳后区域之间应该在一条直线,以便于皮下隧道穿通。
3.备皮和消毒
在成年患者中,剃除额、颞和耳后区域的头发,而儿童只沿着分流路径剃一小块,或者在新生儿中也可能根本不剃头。在消毒前需手动清洁皮肤,然后由手术医生进行消毒,以便能够重新识别手术区域所需的边界。在翻修病例或者在手术过程中手术计划可能发生变化时,提前考虑消毒的范围,对手术医生来说尤其重要。
4.铺巾
手术医生用一铺巾覆盖消毒了的所有皮肤,当皮肤完全干燥时,应使用铺巾并重叠覆盖。然后从头部到腹部进行垂布,从头部的U形垂布开始,然后两侧各有两个直垂布,最后是一个垂直于后一个垂布的大直垂布。当然,首先应用大单铺布,然后应用铺巾也是可能的。一旦铺好,手术所需的其他器械就被搬上手术台,然后更换手套(▶ 图1)。

图1右侧脑室-腹腔分流术患者的体位和铺巾
5.手术操作

本文以德国贝朗(Braun)蛇牌(Aesculap)的可调压式分流管为例,讲述脑室腹腔分流的手术操作。(3T MRI下安全(抗磁),调压范围0-200mmH20,储液囊 阀门 抗虹吸装置都有单独可选,问题是阀门组装较长,价格相对较高,产品选择比较复杂。
•GAV 固定压力分流管(集成抗虹吸)、储液囊非集成、钛合金外材质,内部集成重力抗虹吸阀门、ProGAV: 可调压分流管:proGAV 储液囊非集成,有调压笔,可调压阀门,抗虹吸装置,通过磁体和转子调节弹簧给到蓝宝石球的压力,实现可调压。
需两名手术医生一起进行手术。分流硬件的放置按从近端到远端的方向实行。从冠状缝前钻孔开始,植入脑室导管,然后植入分流阀门,然后植入远端腹膜导管。有些医生更喜欢同时从两侧进行手术,一个手术医生从头部钻孔开始,另一个在腹部切口开始。
分流设备应使用器械操作,而不是手术医生的手或手套,以避免与皮肤接触,并且应在植入前尽可能晚地将分流设备从包装中取出。如果分流设备保持在包装外,则应使用无菌液体浸泡覆盖。
5.1 脑室导管
经典的经额入路的皮肤切口是线性弯曲的。这种类型的切口允许将钻孔储液器完全放置在皮肤下方,并且避免了以后必须通过皮肤的切口上穿刺储液器。
钻孔位于Kocher点,该点位于冠状缝前2cm和正中旁3cm。强烈建议使用标准测量值11–3–6:钻孔应位于鼻根上方11 cm处;中线旁3cm;并且近端导管应推进到距颅骨内表面6cm的大脑内。解剖标志(用于穿刺同侧额角)是同侧眼的瞳孔中线和同侧耳的耳屏。根据这些测量,即使有些脑室较小,应用上述方法,几乎都可以将脑室导管放置在患者的脑室前角,远离Monro孔。

Kocher点
位置:鼻根上方11cm、中线侧方3cm。这个位置通常位于瞳孔中线,在冠状缝前1-2cm。通常在右侧(非优势半球)是最安全的。
方向:垂直外耳道的连线并指向同侧內眦。
深度:皮下大约6cm,或者直到达到同侧侧脑室的前角。为了最大限度地引流脑脊液,导管的尖端应该靠近Monro孔。
当然也有其他钻孔穿刺方式比如:

Keen点
适应症:后颅窝手术中的紧急脑脊液引流或脑室-腹腔分流。
位置:耳廓上方和后方约2.5-3cm。
方向:垂直于颞叶皮质,稍指向头侧。
深度:4-5cm,或者直到到达同侧侧脑室的三角区。

Frazier点
位置:枕外隆突上方6cm,中线旁开3-4cm。
方向:指向对侧內眦上方4cm处。
深度:先进针5cm,见脑脊液流出拔除针芯,再进针5cm,将导管完全位于同侧侧脑室。
Peter J. Morone,Michael C. Dewan,Scott L. Zuckerman, R. Shane Tubbs, Robert J. Singer.Craniometrics and Ventricular Access: A Review of Kocher’s, Kaufman’s, Paine’s, Menovksy’s, T ubbs’, Keen’s, Frazier’s, Dandy’s, and Sanchez’s Points.Operative Neurosurgery 0:1–9, 2019 DOI: 10.1093/ons/opz194
钻孔后,首先打开硬脑膜,然后打开蛛网膜。不应在未切开蛛网膜的情况下进行脑室穿刺。将长度为6.5 cm的脑室导管(从颅骨内表面测量,将其准确地送入大脑6 cm)连接到钻孔储液囊(bore hole reservoir),然后将其放置在脑室系统中。从钻孔储液囊中,将通向阀门的远端导管放置在帽状腱膜下,并在耳后的第二个皮肤切口处穿出(▶ 图2)。

图2脑室(近端)导管连接至钻孔储液囊,远端导管(来自储液囊)位于帽状腱膜下。阀门和腹腔导管已经放置在皮下。
将分流的这部分放置在皮肤下后,通常使用库欣或斯科特套管(Cushing or Scott cannula)穿刺脑室系统(▶ 图3)。

图3使用Scott套管穿刺脑室。
在穿刺并确认脑脊液(CSF)流出后,移除整个套管,并使用解剖镊将近端导管沿先前的穿刺导管相同的隧道推进入脑室系统。一旦导管到达脑室,脑脊液将流入钻孔储液囊(▶ 图4)。


图4(a和b)取下Scott套管并使用解剖镊将脑室导管置于同一穿刺隧道内。该技术在两名不同的患者身上进行了演示
轻度泵送后,将出现远端脑脊液流动(▶ 图5)。

图5脑脊液流入并在钻孔储液囊中可见
此时,采集CSF进行实验室检查(例如,葡萄糖、糖、蛋白质、细胞计数),如果需要,还采集革兰氏染色和培养样本。避免在穿刺后直接从脑室导管中取出脑脊液,因为在脑室较小患者中,当脑室变得太小时,如果需要,手术医生可能会失去第二次穿刺的机会(NPH患者中很少见)。

图6在导管远端(连接钻孔储液囊和阀门),可留取脑脊液进行实验室检查
有些手术医生更喜欢用装有导丝的脑室导管穿刺脑室。优点是通过脑实质的单一通道,但缺点是必须在导管已经就位的情况下进行脑室导管和远端分流部分之间的连接。这通常需要通过内外移动进行操作,并有移位的风险。
5.2 阀门
第二个切口应在耳廓的后方并略高于耳廓,沿着颞枕区动脉的路径纵向皮肤切口。这样更有可能避免枕动脉或耳后动脉的主要分支受损。有些医生喜欢使用横向切口。不管哪一种切口都可以很容易地向乳突方向,分离耳后的帽状腱膜下平面(▶ 图7,▶ 图8,▶ 图9)。

图7从横向切口将阀门(proGAV)放置在耳后(左侧)。重要的是,将重力单元平行于身体纵轴放置,并在耳后平面上分离一个足够大的囊袋,以使阀门、重力单元和腹腔导管顺利定位,而不会扭结。

图8调整分流设备的阀门(proGAV,近端,可调节)和重力装置(proSA,远端,可调节)

图9重新打开先前使用的耳后皮肤切口,(可调节)重力单元平行于身体纵轴放置;所有植入物都不会直接位于切口下方,而是位于耳朵和切口之间。
理想的阀门的可靠定位应放置在耳后,离耳足够远以防止患者眼镜压迫等问题出现,离耳足够近以允许阀门平行于身体纵轴。该定位应通过头颅侧位X线透视片进行确认(▶图10,▶图11,▶图12)。
此时,在手术中,已放置脑室导管和储液囊。储液囊允许在任何时候进行安全的脑脊液抽吸,并确保导管的垂直直角定位。该措施几乎完全排除了近端导管放置后的移动。缝合关闭这一切口的帽状腱膜。

图10手术后6个月触诊可调节阀门。

图11阀门的调整。阀门应放置在离耳朵足够远的地方,以避免患者的眼镜对阀门的压缩等问题出现,并允许在不压缩或扭曲耳廓的情况下轻松调整。

图12颅骨侧面X射线照片显示proGAV阀门(圆形,近端,可调节)和重力装置(阀门远端,不可调节,平行于患者身体纵轴)的正确位置。
5.3 腹腔导管
第三个切口将在脐部。现在将进行从腹部到耳后区域的隧道贯通。对于无法进行隧道贯通的患者,需要在锁骨稍上方切开第四个切口。隧道从锁骨上至耳后方向,然后从锁骨上区域至耳后区域。在将阀门和远端导管定位在皮下平面之后,固定来自储存囊的导管和阀门的近端部分之间的连接。
最重要的是足够大和足够宽的准备耳后袋,使阀门顺利地置入其中,而无需进一步准备。通过在腹部区域稍微向远端拉动导管即可放置阀门。放置阀门后,耳后皮肤切口下方不应有硬件,阀门应位于准备好的袋中,即耳和皮肤切口之间。此时,脑脊液应该在分流系统的最远端滴出。如果没有,则应通过泵送储液囊进行抽吸或推进。这证实了到目前为止在安置过程中没有任何障碍(▶ 图13)。

图13继发性(出血后)正常压力脑积水患者植入前,从腹腔导管远端吸出脑脊液。
一旦确认,有两种方法可以将远端导管放置在腹腔内。可以使用套管针,这是一种安全可靠的程序。经验丰富的手术者使用套管针,甚至优于开腹手术技术(堵塞率、感染率、手术时间)。梗阻和感染率与开放技术相当;套针节省了时间(10分钟);因此,它显示出较低的感染率,对患者的侵袭性较小(较小的皮肤切口,较少的解剖分离),对手术医生来说更方便。
或者,可以使用标准的开放式方法,皮下脂肪组织和腹直肌前鞘,肌肉(通常使用两个夹子),腹直肌后筋膜,可以用刀或一把小剪刀打开。正确打开腹膜很重要。在腹部用钝解剖器进行分离,以确保其正确打开,到达腹腔,并且分流放置的特定部位没有粘连。然后,将远端导管放置在腹腔内。通常使用不可吸收缝线将导管固定在腹直肌后壁上(▶ 图14)。

图14(a)腹膜腔中腹腔导管的放置。(b) 缝合关闭腹腔,同时将导管固定在位
对于腹腔粘连患者,最好在腹腔镜直视下放置腹腔导管。这需要与腹部外科医生合作。越来越多的学者提倡常规腹腔镜放置(▶ 图15,▶ 图16,▶ 图17)



腹腔镜视图图1.15:套管针穿透腹壁;图1.16:腹膜导管被拉进腹腔;图1.17:导管位于腹腔内。
6.VP分流的替代方案
VP分流的替代方案是脑室心房(ventriculoatrial ,VA)分流和腰大池腹腔(lumboperitoneal ,LP)分流。后一种分流适用于脑假性肿瘤患者,并广泛应用。然而,一些综述报告了LP分流的并发症和翻修率高得令人无法接受。VA分流用于腹膜炎或广泛腹部手术后出现严重腹部瘢痕的患者。这些分流器的近端放置如上所述。远端导管可通过手术插入下颌角下方2cm的面部静脉,或直接穿刺颈内静脉。VA分流的缺点是右心房血栓形成的风险(▶ 图18)。

图18胸部X光检查,大约在第四肋骨的头部上方可以看到脑室心房分流术的尖端
作者简介
李新军
男,汉族 (1980.05-)九三学社,主任医师、硕士研究生导师、中国中医药研究促进会(CRACM)青年专家组委员、四川省住院医师规范化培训骨干教师。
熟悉神经外科常见病及多发病的诊治,擅长颅内肿瘤、脑出血、颅脑损伤、脊柱脊髓疾病等的临床诊治及显微手术,在《中华神经外科杂志》、《中华神经医学杂志》、《中华神经外科疾病研究杂志》、《国际神经病学神经外科学杂志》《中国临床神经外科杂志》《中国微侵袭神经外科杂志》《NEURAL REGENERATION RESEARCH》《CRTER》等国内外核心期刊发表论文40余篇,其中SCI收录5篇。实用新型专利15项,国家发明专利3项,主编专著3部。主持市厅级以上课题5项,参研省部级课题多项。获得四川省科技厅一等奖一项,四川省医学科技奖三等奖一项,市优秀科技论文一等奖、二等奖多项。四川省科技厅科研课题评审专家,德阳市医疗事故鉴定专家,德阳市九三学社参政议政委员会副主任。
![]()





