ANGEL-ASPECT研究解读
2015年取栓刚刚有推荐证据,虽然仅限于ASPECTS评分≥6分的患者中,但不乏有“胆大之人”,对术前ASPECTS评分较低的患者开展取栓,然而取栓之后仍然能够奇迹般的改善患者预后。甚至发现已经“梗死”的脑组织,CT密度减低或核磁DWI高信号的脑组织,在术后复查时恢复正常。这些临床问题的发现,是在“指南”推荐之外,也正式我们开展临床研究,拓展取栓适宜人群的出发点。
(点击查看)登顶NEJM! 缪中荣教授团队ANGEL-ASPECT研究结果在国际卒中大会现场发布,同时《新英格兰医学杂志》在线发表!
ANGEL-ASPECT研究的出发点也是如此,探索指南推荐以外的ASPECTS评分及核心梗死体积是否能够通过取栓获益,是否增加出血风险,就是项目设计的初衷。
对于ANGEL-ASPECT研究的详细的探索分析,还需要后期亚组的研究。今天对于发表的主文章中涉及的一些热点问题,和大家进行汇报和解读。
研究背景:
2015年HERMES团队在汇总5项研究的分析中(MR CLEAN, ESCAPE, REVASCAT, SWIFT PRIME, and EXTEND IA)提示ASPECTS0-5分的患者获益不明确,但2018年HERMES组织汇集了7项研究(MR CLEAN, ESCAPE, EXTEND-IA, SWIFT PRIME, REVASCAT, THRACE, and PISTE),并对ASPECTS评分进行分层比较,发现ASPECTS0-2分的获益不明确,但ASPECTS3-5分的患者血管内治疗组良好预后31%,内科治疗组仅为16%。荟萃分析也提示大核心梗死取栓获益的可能性。直到2022年2月的ISC大会,RESCUE Japan LIMIT研究公布结果并发表在NEJM,首个证实了低ASPECTS评分取栓的可行性,但有待于其它研究结果进一步证实。
临床意义:
在临床工作中,遇到CT-ASPECTS评分较低或者梗死体积较大的患者,取栓还是不取栓?是一个很难抉择的问题,往往要结合患者发病时间,临床表现,基础疾病,年龄,是否溶栓,闭塞部位等一系列情况,由术者综合判断,并且在术前交代时也存在着难点。
ANGEL-ASPECT研究的出发点主要人群是临床应用最广泛的CT-ASPECTS评分评估下3-5分的患者,这部分患者虽然在指南中并没有最高级别推荐取栓,但潜在获益的可能性极大,开展临床研究具有可行性,对于适应证的拓展大有裨益。目前,国际上有六项研究在进行大核心梗死取栓的探索,每个研究的入排标,研究人群准都各有差异。目前,三项研究(RESCUE Japan LIMIT,ANGEL-ASPECT,SELECT2)发表在NEJM上,TESLA已经完成入组,TENSION研究在进行中期分型。相信这些研究的结果会对指南产生深远的影响。
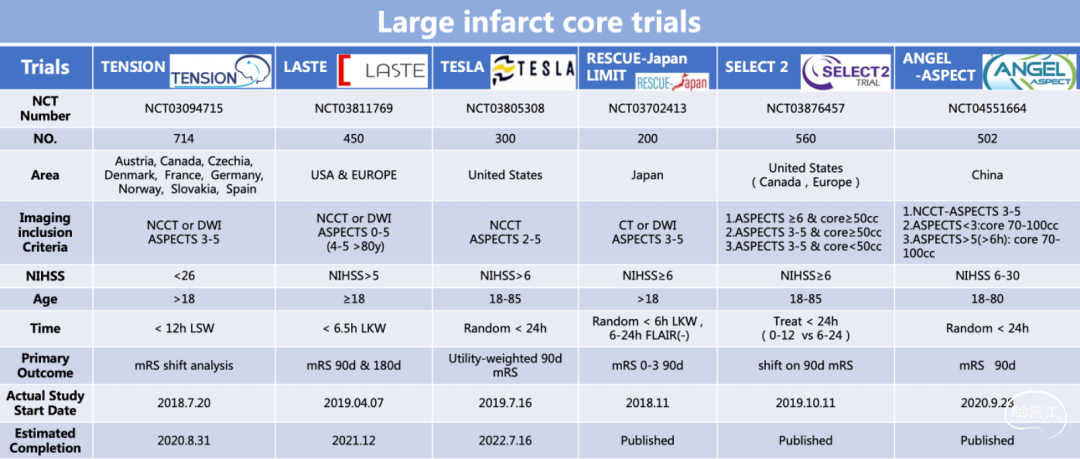
影像标准:
对于入组的影像,ANGEL-ASPECT研究的目的是纳入对多的潜在获益的大核心梗死人群。因此,对于大核心梗死常用的两种定义——ASPECTS评分和核心梗死体积,该项目均进行了入组的影像设定。结合以往研究提示的大核心梗死潜在获益范畴,ANGEL-ASPECT研究对于ASPECTS评分和梗死体积都做了上限的界定。整体的标准就是“ASPECTS低,但不是特别低;核心梗死大,但不能特别大。”符合任何一种可能获益的大核心梗死范畴时,也均可纳入。因此,研究设计上在不违背现有指南最高级别推荐的前提下,对指南中推荐级别较低的病人进行随机对照研究。
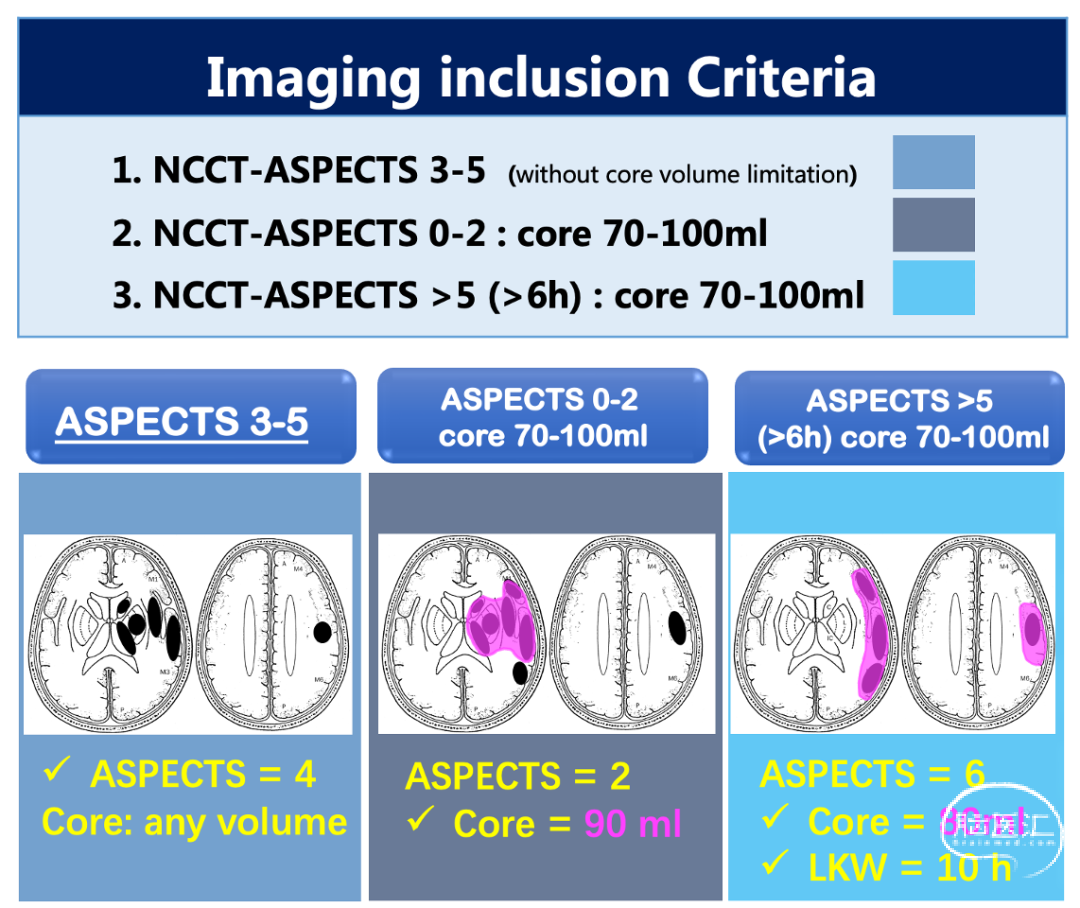
影像的入排标准如下:
1)发病24h内,平扫CT的ASPECTS评分为3-5分:全部纳入研究,不考虑核心梗死体积的上下限;
2)发病24h内,平扫CT的ASPECTS评分为0-2分,但梗死体积在70ml-100ml:鉴于梗死体积未超过100ml,具有潜在获益性,可以纳入研究;
3)发病6-24h,平扫CT的ASPECTS评分大于5分,体积在70ml-100ml:该部分人群的体积超过现有指南中体积(DAWN和DEFUSE 3),可以纳入研究。
基线特点:
ANGEL-ASPECT研究纳入了456例患者,1例患者在随机到取栓组后,退出研究。因此,在进行ITT分析时,血管内治疗组230例,药物治疗组225例。卒中发作到随机的时间血管内治疗组为453分钟(299–712),内科治疗组为463 分钟(305–781),60%以上的患者发病时间在6h以上。
对于基线梗死体积,ANGEL-ASPECT研究的中位ASPECTS评分均为3分,梗死体积血管内治疗组为60.5ml(29-86),内科治疗组为63ml(31-86)。虽然ANGEL-ASPECT项目以CT-ASPECTS评分3-5分为主要入组人群,但梗死的中位体积并没有超过70ml,这比较真实的反应了ASPECTS和梗死体积之间的一种“不匹配”现象。近期的一项研究也阐述了4种ASPECTS评分和梗死体积错配与否的情况,对于同样是低ASPECTS评分患者,其预后和核心梗死体积大小密切相关,这项研究在真实世界纳入了ASPECTS评分0-5分的患者,其中80%以上的低ASPECTS评分患者的梗死体积小于70ml,而这部分患者取栓治疗,良好预后(90天mRS评分0-2分)比率达到了38.9%。ANGEL-ASPECT入组人群的影像特点与该研究较为呼应,取栓治疗组中位ASPECTS评分3分的情况下,中位梗死体积为60.5ml,良好预后达到了30.0%。但ANGEL-ASPECT研究的人群特点又和其它研究有很大差异。

I.Low ASPECTS / low core ;II.Low ASPECTS / high core;III.High ASPECTS / low core ;IV.High ASPECTS / high core
ANGEL-ASPECT还有一些特别之处:
基于CT-ASPECTS评分入组不同于以往的研究,所有入组的病人均为CT-ASPECTS评分3-5分或者CT-ASPECTS评分0-2分,但梗死体积在70-100ml。此外,中国人群的ICAS比率较高,在入组病例中,血管内治疗组有20%的患者进行了球囊扩张或支架置入术进行补救治疗。最后,ANGEL-ASPECT研究是目前大核心梗死的RCT研究中入组最多的人群,时间窗也是以6h以上的人群为主。
从取栓的寒冬到春天,我们可以看得到,阳性的取栓结果来自于方方面面的努力,材料进步、筛选精准、技术成熟、流程改进,才使得取栓走出寒冬,迎来春天。2015年指南改写了取栓的推荐级别,让世界卷起了取栓的热潮,2018年指南改写了取栓的时间窗,让取栓适合的人群进一步的拓展。有人说“指南”无用,自己是最好的指南,听着似乎并非没有道理,其实是没有体会到指南的意义。“指南”看似“无用”,因为它一直在被改写,临床经验是改写指南的动力,临床研究是改写“指南”的依据。“指南”实则珍贵,它从来没有说过哪些患者绝对不能取栓,而是告诉我们,哪些患者我们应该积极去努力,不放弃。用自己的研究,书写自己的经验,提供自己的证据,期待多个大核心梗死研究能够改写指南。
特别说明:本文旨在传递医疗前沿信息和研究进展,仅作教育或科普用途,不应被视为对所涉医疗产品的推荐或功效证明。涉及疾病诊断、治疗、康复相关的,请务必前往专业医疗机构就诊,寻求专业意见。
点击或扫描上方二维码 查看更多“介入”内容





