更多精彩内容 请关注作者
一般资料
患者:女性,64岁。
主诉:右侧头面部麻木2月余。
现病史:患者入院前2月无明显诱因出现右侧面部麻木,当时未予以重视,未行规律诊治。2月来右面部麻木感逐渐加重继而右侧额颞部出现麻木感,偶感头晕,走路不稳,患者入院2周前就诊于外院治疗,诊断“面瘫:查因”,住院期间完善相关检查,头部MR提示颅内占位性病变,未予特殊治疗建议转院手术治疗,遂至我科就诊。
查体:右侧额纹较对侧浅,额肌及眼轮匝肌与对侧肌力无明显差异,右侧鼻唇沟较对侧浅,口轮匝肌功能无明显异常,双侧听力对称,四肢无麻木,肌力对等,生理反射存在,病理反射未引出。
既往史:2016年于外院行甲状腺部分切除术,病理提示甲状腺腺瘤。
家族史:否认家族遗传病史。
术前检查
1.实验室检查:AFP7.65IU/ml, CEA 1.12ug/L, TG(-),甲状腺功能检测正常,慢性肝炎抗原(-),肝功能检测、凝血功能检测正常。
2.其他检查:双耳神经诱发电位:右耳听觉诱发电位检测异常,左耳听觉诱发电位未见异常。肺部CT、腹部B超、心电图等未见异常,
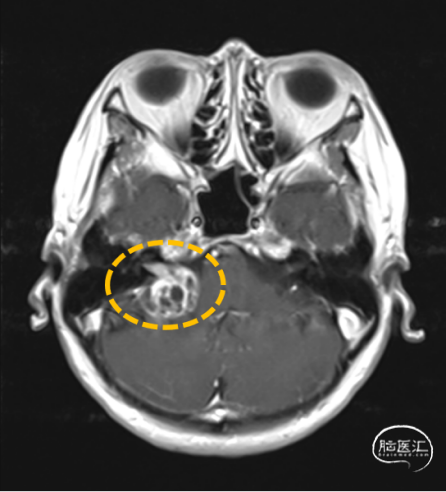
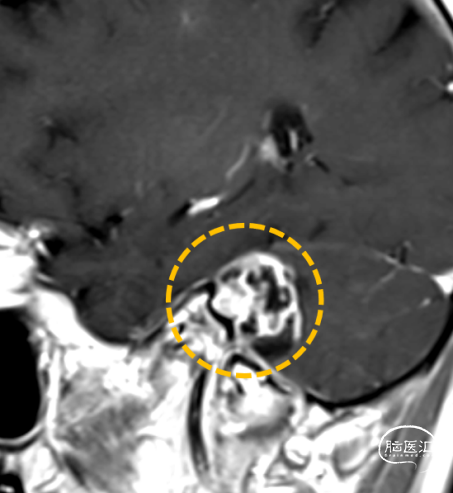
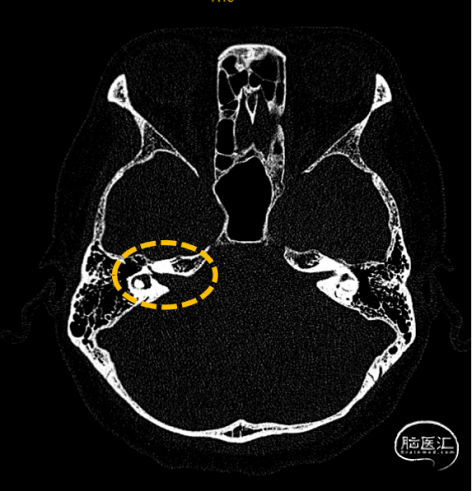
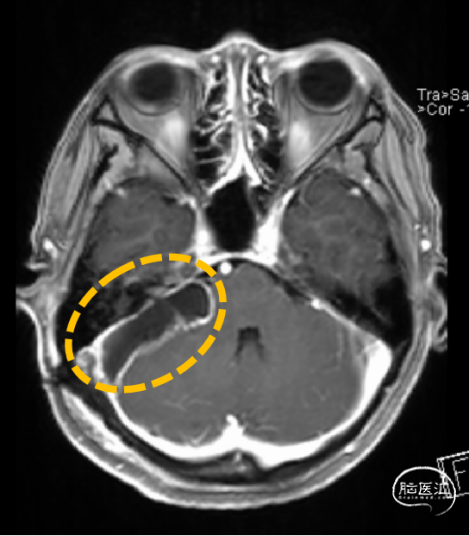
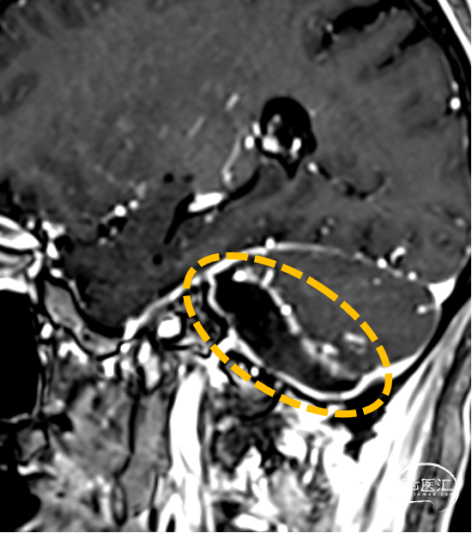
3.头部MR:右侧内听道扩大,桥小脑角区见一混杂长T1长T2信号影,压水序列呈混杂低信号,DWI(b=1000)呈低信号,边界清楚,分叶状,大小约2.3×2.1cm,增强不均匀强化,病灶外缘部分突入右侧内听道。影像诊断:右侧桥小脑角区占位病变,听神经瘤可能。
01
02
03
术前诊断及鉴别诊断
术前诊断:
听神经瘤(Vestibular Schwannomas,VS)是桥脑小脑角区最常见的良性肿瘤,起源于听神经鞘,好发于中年人,高峰在30-50岁,无明显性别差异,多为单侧起病。临床表现多与肿瘤生长情况有关,对周围神经、血管及脑组织产生压迫,以非对称性听力下降最为常见,此外还包括非对称性耳鸣、前庭失衡、面神经受累导致面瘫、三叉神经受累出现面部及舌尖麻木、颅压增高引起头痛等。MRI是目前诊断听神经瘤最敏感、最有效的方法。在T1WI呈低信号或等信号,T2WI呈不均匀高信号,当肿瘤内有囊变时在T1WI上为更低信号,T2WI上信号更高;增强后呈不均匀强化,囊变坏死常见。CT可见内听道不对称性扩大,可清晰显示颞骨、内听道骨性结构,有助于手术方式的选择。该患者基本符合上诉临床症状和影像表现,因此该诊断概率大。
鉴别诊断
①颅咽管瘤:好发于鞍区,肿瘤形态以结节状、分叶状为主,肿瘤有包膜,边界清楚,可伴蛋壳样钙化,肿瘤信号复杂,占位效应明显,增强扫描后肿瘤实性部分明显不均匀强化,囊性部分弧形或环状强化。从影像及临床表现,目前该诊断并不支持。
②面神经瘤:起源于面神经,位于内耳道的前上象限,内耳道前上壁骨质可见破坏,形成沟通内耳道-面神经管迷路段的肿块;薄层MRI或MR水成像有助于显示肿瘤在内听道及迷路的位置,而听神经瘤不累及面神经管迷路段。面神经瘤早期主要症状有面部肌肉痉挛、面瘫等,其听力症状出现一般较晚,两者在MRI上的信号强度及强化方式—致,临床鉴别困难。从临床症状上,目前并不支持该诊断。
③胆脂瘤:常表现为面部麻木或疼痛,CT呈低密度影,骨窗CT内听道无扩大;MRI上呈长T1长T2信号,DWI高信号,增强后扫描一般无强化。从影像及临床表现,目前该诊断并不支持。
治疗计划
听神经瘤治疗策略包括手术治疗和立体定向放射治疗等,其选择取决于肿瘤分期、位置、生长速度、是否囊性变、患侧及对侧听力水平、患者年龄、全身状况和期望值等。一般而言,对于临床分期为I、II期的(局限于内听道内的、CPA区直径<15mm),若担心手术风险可密切随访观察;对于III期以上及囊性听神经瘤,或I、II期肿瘤听力良好,未侵犯内听道底,术后有听力保留可能,或伴有难治性眩晕的,如无特殊,建议手术治疗。本例患者分期为III期,综合患者病情及诉求,我们决定对患者实行手术治疗,经讨论后拟在显微镜及电生理监测下行右侧乙状窦后入路手术切除肿瘤。
手术策略
患者取右侧卧位,头稍向左转,使得切口位于高点,手术通道基本垂直于地面,以适应术者的最佳操作状态;
切口取枕下乙状窦后入路标准切口;
弧状切开硬膜,予甘露醇脱水处理,并释放脑脊液减压;
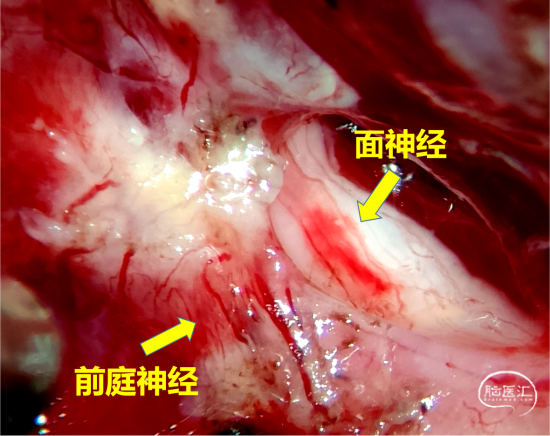
尽量在各神经组织间隙间操作,显露肿瘤,在包膜内进行颅内减压和分离,避免过度骚扰皮层、神经及血管,减少副损伤;
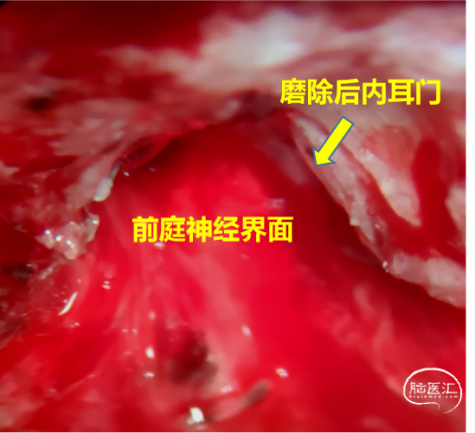
磨除内耳门,分离侵犯内听道的肿瘤组织;
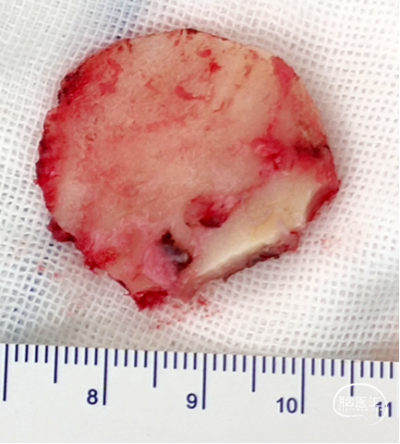
显微镜下全切肿瘤,实现面神经解剖保留,避免刺激损伤神经,注意缝合硬脑膜,防止脑脊液漏。
术中照片
01
02
03
术后影像
01
02
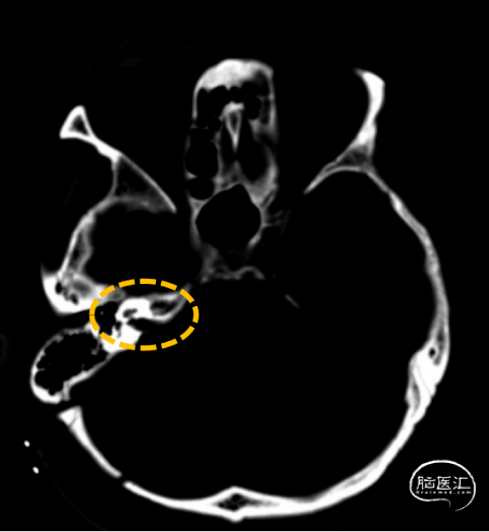
03
术后结果
患者对手术耐受良好。
术后影像证实肿瘤完全切除
患者术后神志清晰,言语流利,双侧瞳孔等大等圆,对光反射灵敏,右侧听力较前稍下降,右侧面瘫I级,四肢肌力张力正常。
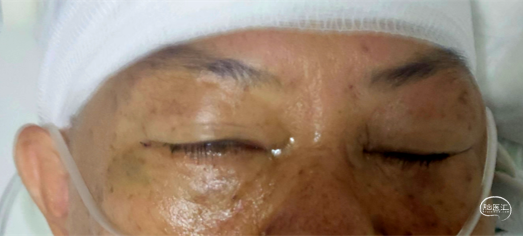
01

02
术后病理
病理检查:镜下可见梭形细胞呈束状或栅栏样排列,部分区域排列密集,部分区域较疏松,部分细胞轻度非典型增生,并见泡沫样组织细胞,血管丰富且扩张充血伴红细胞渗出。
病理诊断:病变呈神经鞘瘤(WHOⅠ级)。
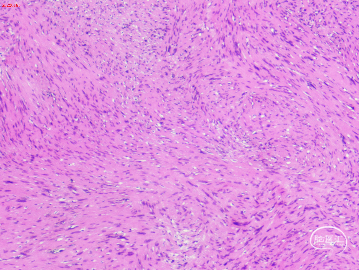
01
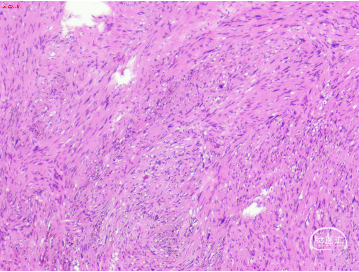
02
探讨
听神经瘤是主要起源于内听道前庭神经鞘膜施旺细胞的良性肿瘤,又称前庭神经鞘瘤,占颅内肿瘤的6% ~ 9%,占桥小脑角肿瘤的80% ~90% ,是桥脑小脑角区最常见的良性肿瘤,好发于中年人,以30-50岁最为多见,无明显性别差异,多为单侧起病。听神经瘤为良性肿瘤,其引起的症状主要与瘤体的生长、对周围神经、血管及脑组织产生压迫有关,以非对称性听力下降最为常见,虽然肿瘤进展缓慢,但与脑干及脑神经相邻,随着肿瘤的增大会导致耳鸣,听力下降,最终会导致丧失听力;若肿瘤进一步生长,侵犯压迫周围神经而出现相应症状,如侵犯面神经,出现面瘫,侵犯三叉神经则会出现面部、舌尖麻木,侵犯舌咽、迷走神经会出现咳嗽无力、吞咽困难等。肿瘤压迫小脑后,会出现行走不稳,眩晕,不能完成一些精细的动作。若肿瘤继续进展,可能会造成脑积水,一旦颅内压增高会导致头痛加重、呕吐、视力下降,甚至出现脑疝,威胁病人生命。由于听神经瘤起病隐袭,早期症状有耳鸣、听力下降、眩晕等。初期因症状轻微很容易被忽略。
听神经瘤治疗策略包括手术治疗、立体定向放射治疗以及随访观察等,其选择取决于肿瘤分期、位置、生长速度、是否囊性变、听力水平、年龄、全身状况和期望值等。一般而言,根据2001 年日本听神经瘤多学科共识会议提出的分期方式,对于分期为I、II期的(局限于内听道内的、CPA区直径<15mm),若担心手术风险可密切随访观察;对于III期以上及囊性听神经瘤,或I、II期肿瘤听力良好,未侵犯内听道底,术后有听力保留可能,或伴有难治性眩晕的,如无特殊,建议手术治疗。听神经瘤手术的首要目标是安全地全切除肿瘤,并尽量保证面神经功能的完整,因为与术后生活质量密切相关,以及无严重神经系统后遗症,如术后昏迷、偏瘫、球麻痹等。此外,对有实用听力的患者要争取保存听力。本例患者临床分期为III期,有手术指征,术前患者已出现患侧听力受损及面部感觉麻木、患侧额纹及鼻唇沟较对侧浅,合并眩晕及行走不稳等症状,有手术指征,患者要求手术切除肿瘤,同时尽量保留听力及面部功能,考虑患者肿瘤侵犯内耳道及面听神经,肿瘤累及前庭神经及小脑,经讨论后拟在显微镜及电生理监测下行右侧乙状窦后入路手术切除肿瘤,同时实现面神经级前庭神经功能或解剖保留,手术难度大。术中发现肿瘤范围从听神经、三叉神经周围沿小脑延至脑干旁,肿瘤质地较韧,血供丰富,且肿瘤包绕面听神经,最终完整切除肿瘤,实现面神经及前庭神经解剖保留。术后患者恢复顺利,神志清晰,言语流利,双侧瞳孔等大等圆,对光反射灵敏,右侧听力较前稍下降,右侧面瘫I级,四肢肌力张力正常。
作者简介
宁波 教授
广州市红十字会医院
暨南大学附属广州红十字会医院神经医学部主任、神经外科主任,暨南大学及贵州医科大学硕士生导师,北京天坛医院博士后,美国Barrow Neurological Institute访问学者。
主要学术兼职:广东省医师协会神经外科学分会常务委员、广东省脑发育与脑病防治学会脑病精准诊疗与修复分会副主任委员、广州市医学会神经外科分会常务委员、广东省医学教育协会神外专委会常务委员、广东省中西医结合学会神经外科专业委员会常务委员、广东省健康管理学会神经外科专业委员会常务委员、广东省行业协会头颈外科分会常务委员、广东省行业协会神经外科分会委员、广东省医师协会神经修复专业医师分会委员。《Experimental and Therapeutic Medicine》、《International Journal of Molecular Medicine》、《Molecular Medicine Reports》、《International Journal of Oncology》、《Neurological Sciences》、《Oncology Letter》、《Oncology Reports》、《Translational Surgery》、《Cancer Translational Medicine》、《中华临床医师杂志》审稿专家。
点击或扫描上方二维码,前往宁波 教授学术主页
查看更多精彩内容
点击或扫描上方二维码,查看更多“功能”内容






