
01
病例(一)
患者基本信息
病史:男,72岁,有高血压、房颤病史。
主诉:右侧肢体无力伴意识不清2小时。
专科检查:昏睡,不能言语,双侧瞳孔等大等圆,直径约3.0mm,对光反射敏感,双眼右侧凝视,口角左歪,左侧肢体肌力4级,右侧肢体肌力1级,右侧巴氏征(+),右侧腱反射(+)。
术前评分:NIHSS评分27分,GCS评分9分,mRS评分4分,AIS-APS评分13分,低风险。

术前CT(4.6):未见出血,左侧小脑梗塞。

术前CTA(4.6):基底动脉远端闭塞。
02
术前评估
1.脑梗死 TOAST分型、大动脉粥样硬化型。
2.高血压3级很高危。
3.心房颤动。
NIHSS评分27分,GCS评分9分,mRS评分4分,AIS-APS评分13分,低风险。
基底动脉远端闭塞,考虑心源性栓塞, 6F Neuron Max 90cm建立通路,ACE 68、Rebar 27导管同轴超选抽吸取栓,若失败,支架补救。
ꔷ 长鞘(支撑导管):6F Neuron Max 弯头 90cm
ꔷ 抽吸导管:ACE 68
ꔷ 导丝:泥鳅导丝、200cm synchro 导丝
ꔷ 普通导管:5F 125 多功能导管
ꔷ 微导管:Rebar 27
03
手术过程


基底动脉远端闭塞,左椎动脉V4段斑块伴轻度狭窄。

ACE 68、Rebar 27导管同轴经右侧椎动脉超选。

ACE 68进入血栓抽吸。

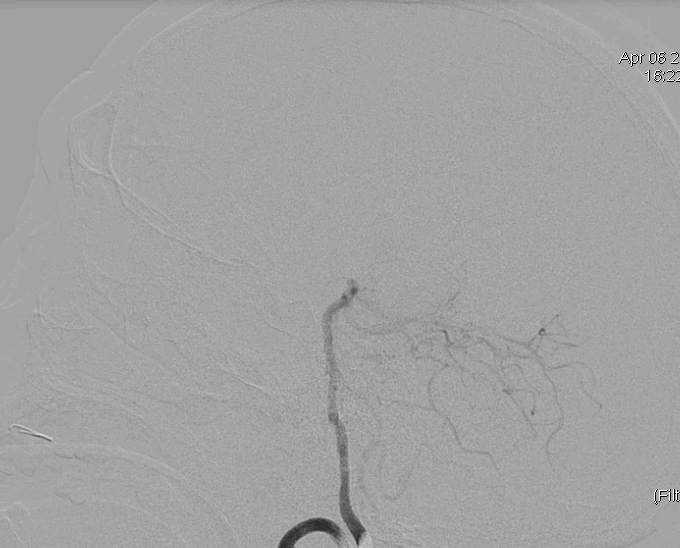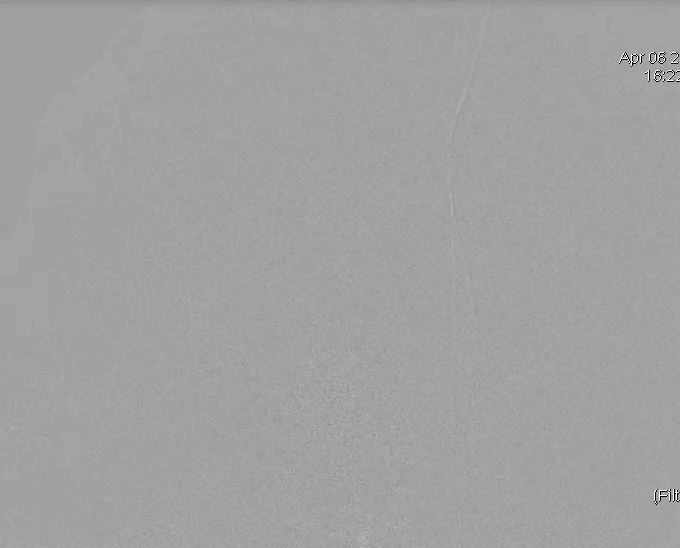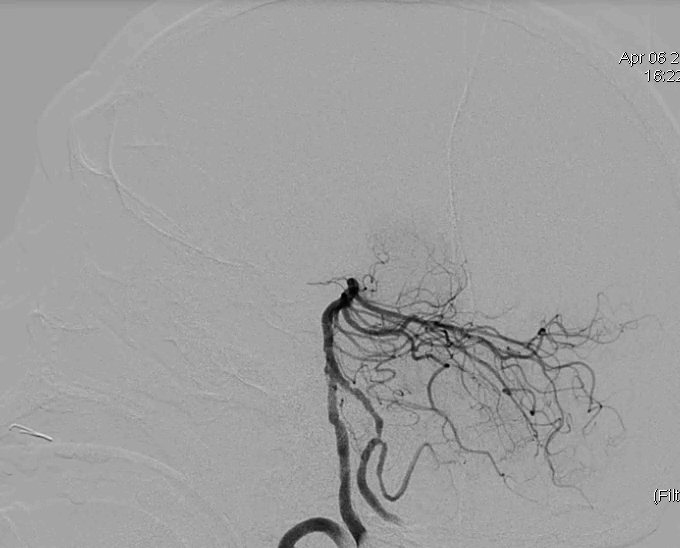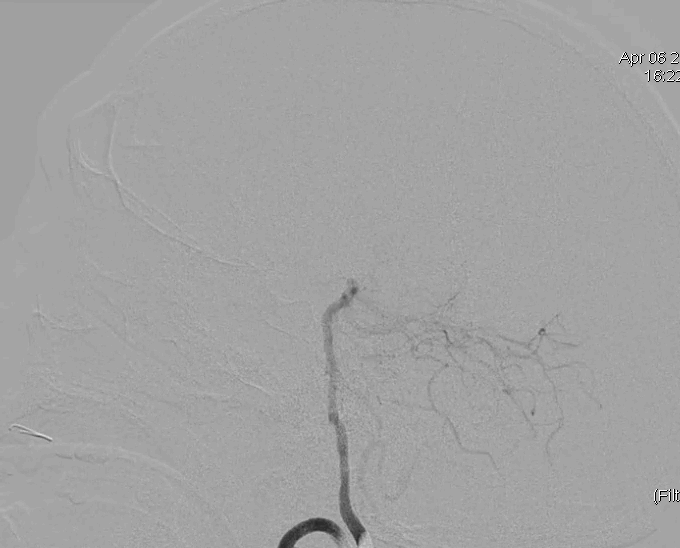
术后造影恢复mTICI评分3b级血流。

抽吸血栓送检病理:混合性血栓。

术后造影恢复mTICI评分3b级血流。
04
术后处理及复查

CT(术后第1天)
左侧小脑梗死,与术前相比梗死范围未见扩大,未见脑内出血。

MRI FLAIR序列(术后第2天)
左侧小脑梗死。

CTA(术后第11天)血流复通。
ꔷ 专科检查:神志清楚,言语清晰,无凝视,口角略左歪,伸舌略右偏,左侧肢体肌力5级,右侧肢体肌力5级,右侧巴氏征(+),右侧腱反射(+)。
ꔷ 出院评分:NIHSS评分1分(面瘫1分),GCS评分15分,mRS评分3分。

05
小结
ꔷ 术前评估结合DSA造影,判别卒中原因很重要,指导取栓策略。
ꔷ 6F Neuron Max导管支撑强、头端软,有利于后循环取栓。
ꔷ ACE 68抽吸导管头端软、管腔大,有利于超选和抽吸血栓。

01
病例(二)
患者基本信息
病史:男,74岁,有高血压、动脉粥样硬化病史,无房颤病史。
主诉:言语不清14小时,加重伴伴意识不清2小时。
专科检查:昏睡,不能言语,双侧瞳孔等大等圆,直径3.0mm,对光反射敏感,无凝视,无口角歪斜,四肢体力4-级,双侧巴氏征(+),腱反射(++)。
术前评分:NIHSS评分11分,GCS评分12分,mRS评分4分,AIS-APS评分12分,低风险。

术前CT(4.30)
未见出血及梗死。

术前CTA(4.30)
前循环血流通畅,两侧椎动脉和基底动脉未显影。

术前CTP(4.30)
小脑及脑干血流明显减慢,灌注严重不足。
02
术前评估
ꔷ 对于椎动脉、基底动脉闭塞而致急性缺血性卒中患者,在仔细分析获益风险后,可考虑对筛选后的患者进行介入取栓(ⅡB)。
ꔷ 对于同时存在颅内和颅外血管闭塞的串联病变患者,进行介入取栓是合理的,具体取栓模式可根据患者的病变情况个体化选择(ⅡC)。
1.脑梗死 TOAST分型、大动脉粥样硬化型。
2.高血压3级很高危。
3.动脉粥样硬化。
NIHSS评分11分,GCS评分12分,mRS评分4分,AIS-APS评分12分 低风险。
基底动脉及两侧椎动脉闭塞,结合动脉粥样硬化病史,考虑椎动脉闭塞,可能伴有远端血栓形成;先行椎动脉成形术(球囊和支架), 6F Neuron Max 90cm建立通路,ACE 68、Rebar 27导管同轴超选抽吸取栓。
ꔷ 长鞘(支撑导管):6F Neuron Max 弯头 90cm
ꔷ 抽吸导管:ACE 68
ꔷ 导丝:泥鳅导丝、200cm synchro 导丝
ꔷ 微导管:Rebar 27
ꔷ 球囊:3*15mm
ꔷ 支架:4*15mm APOLLO 球扩支架
03
手术过程

Ⅲ型弓,右椎动脉纤细,左椎动脉和基底动脉闭塞,甲状颈干代偿。

左椎动脉球囊成形
Synchro 导丝超选左椎动脉,3mm*15mm球囊扩张,后左椎动脉开口恢复部分血流。

基底动脉抽吸血栓
基底动脉闭塞,考虑血栓形成,ACE 68、Rebar 27导管同轴经左侧椎动脉超选,ACE 68抵住血栓抽吸。


抽吸后复查造影恢复mTICI评分3b级血流。

抽吸血栓送检病理:混合性血栓。

左椎动脉支架成形
抽吸后造影见左椎动脉开口回缩,狭窄严重,置入4*15mm APOLLO 球扩支架。



支架成形后
支架成形后造影:残余狭窄约10%,支架位置佳;基底动脉及其分支显影正常。
04
术后处理及复查

CT(术后第3天)
未见小脑及脑干梗死,局限性少量蛛网膜下腔出血与右侧脑室三角区少量脑出血,予以脱水、改善神经功能、清除氧自由基、抗血小板治疗,患者病情逐渐好转。

蛛网膜下腔出血与脑出血吸收
ꔷ 专科检查:神志清楚,言语清晰,无凝视,无口角斜歪,四肢肌力5-级,腱反射(+),双侧巴氏征(-),脑膜刺激征(-)。
ꔷ 出院评分: NIHSS评分4分(四肢各1分),GCS评分15分,mRS评分2分。



05
小结
ꔷ 快速充分术前评估和沟通。
ꔷ 熟悉各种取栓器材特点。
ꔷ 快速建立通路,结合病史、造影,分析卒中原因。
ꔷ 合理有效选择取栓策略,支架、抽吸、BGC。
ꔷ 重视卒中患者全程管理。

总结
ꔷ ADAPT技术是椎基底动脉栓塞的首选开通方案之一,抽吸导管到位率高,具有开通时间短、效率高的特点。
ꔷ ACE 抽吸导管整体取栓简单快速,逃逸发生较少,对于明确的血栓性栓塞,尤其是穿分支较多的基底动脉等大血管病变更为适合。
ꔷ Neuron Max长鞘具有强近端支撑力、远端柔软的特点,对于椎动脉迂曲的路径具有较好的通过性,为后循环取栓治疗提供强支撑。
术者简介
杨培培
蚌埠医学院第一附属医院
介入科主治医师
中国妇幼保健协会安徽分会放射介入专委会常委
蚌埠市医学会介入放射学会委员
擅长领域:肝癌及其并发症的综合介入治疗;肝硬化门静脉高压TIPS及其相关治疗;头颈部及内脏血管性疾病的介入治疗;出血性疾病的介入诊疗
发表论文10篇,SCI收录2篇





