病例一
病史简介
患者基本信息
50岁,男性,因突发言语不清、右侧肢体乏力9.5小时入院。
现病史
患者于9.5小时前(约2022-4-6 22:30)工作时突发言语不清、右侧肢体乏力,表现为发音困难,右上肢上抬费力,站立及行走不稳,伴头晕,视物旋转,有恶心、呕吐,呕吐胃内容物2次,无视物重影,无饮水呛咳,无意识丧失,无肢体麻木,至当地医院就诊,测血压190/110mmHg,给予降血压、改善循环等治疗,头晕、头痛减轻,仍有言语不清、右侧肢体乏力,完善颅脑CT示:考虑左侧基底节区、放射冠区脑梗死可能,考虑病情危重,后至我院脑卒中急诊。2022-4-7 8:50入院,9:30病情进一步加重,右侧肢体肌力进行性下降,右上肢完全不能移动,右下肢不能抬举。
既往史:
既往有高血压病病史,无规律诊治。
查体:
BP:180/110mmHg,神志清楚,构音不清,右侧鼻唇沟浅,左眼裂6mm,左瞳孔2mm,右眼裂8mm,右瞳孔3mm,对光反射灵敏,右上肢肌力1级,右下肢肌力2级,左侧肌力5级,共济运动不能完成,NIHSS评分8分。
术前影像学检查:
急诊颅脑CTA+CTP检查:

急诊CT可见左侧小脑半球低密度病灶。

CTA可见左侧椎动脉开口及V1段重度狭窄,基底动脉远端重度狭窄。

CTP可见左侧小脑半球低灌注状态(MTT,TTP延长)。
治疗经过
术前讨论
结合患者病史以及相关影像学检查,考虑急性后循环梗死并且呈进行性加重,CT未见大面积梗死病灶,CTP可见左侧小脑半球低灌注状态。双侧椎动脉V1段以及基底动脉均存在中-重度狭窄,考虑行左侧椎动脉V1段血管内介入治疗,必要时行基底动脉血管内治疗。
相关风险
医源性夹层、动脉破裂、斑块脱落引起栓塞事件、穿支事件,急性血栓形成等。
术中涉及介入器械选择
8F Cordis导引导管
Maurora雷帕霉素药物洗脱支架系统 5.0×12mm
Transend 205cm 微导丝
LitePAC 3.0×20mm球囊
手术过程

右侧椎动脉造影见右侧椎动脉非优势,V4段以远血流灌注明显减慢。(A:正位;B:侧位)。

左侧椎动脉造影见左侧椎动脉优势,V1段严重迂曲,开口重度狭窄,基底动脉轻度狭窄,颅内段血流灌注明显减慢。(AB:正位;C:侧位)。
8F导引导管置于左侧锁骨下动脉,Transend微导丝通过狭窄病变,使用3.0×20mm球囊对狭窄病变进行预扩张,过程顺利。根据血管的管径与长度,植入Maurora雷帕霉素药物洗脱椎动脉球扩支架(5.0×12mm),造影,见支架位置释放良好,贴壁良好,狭窄部位无残余狭窄。
支架定位
支架释放过程
支架释放后

A:支架释放过程,球囊扩张,局部可见腰部结构。
B:支架释放后,局部可见支架释放良好。
C和D:术后与术前对比,支架释放良好,顺应性良好,未明显改变血管的走形及形态。
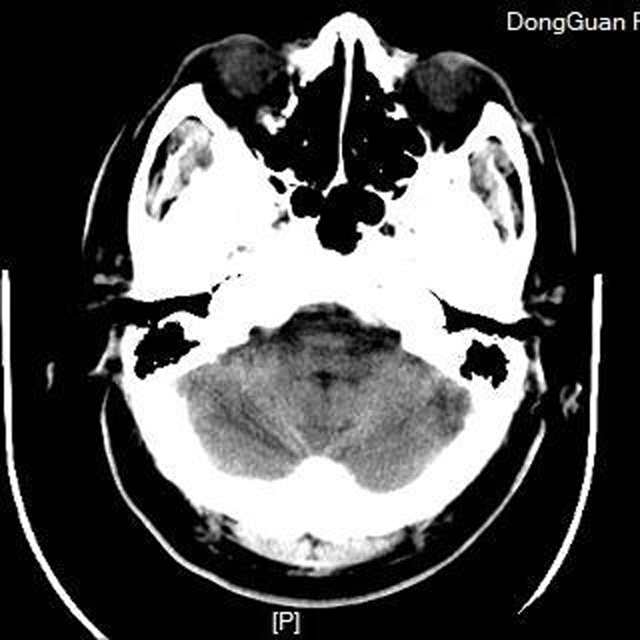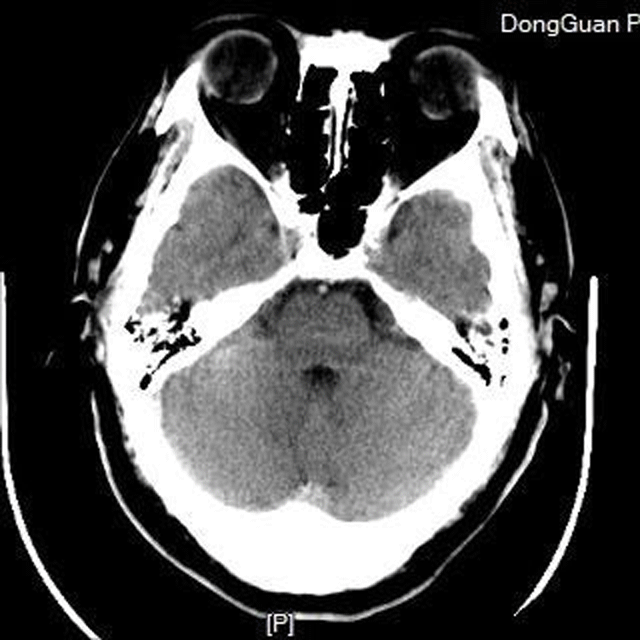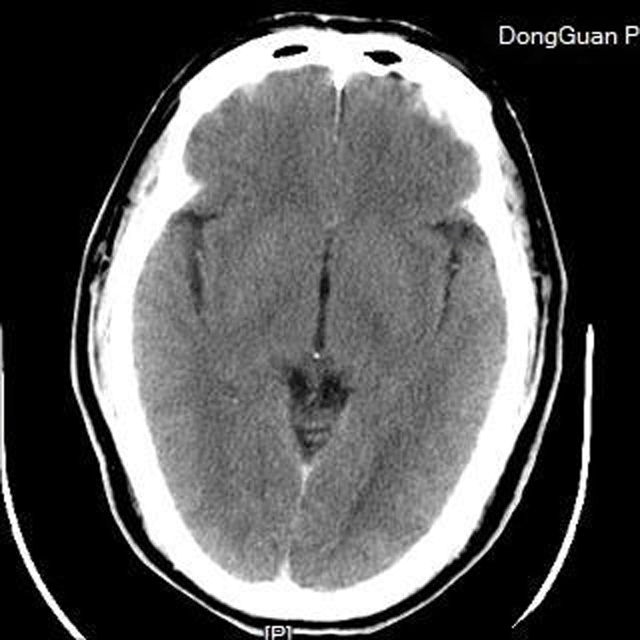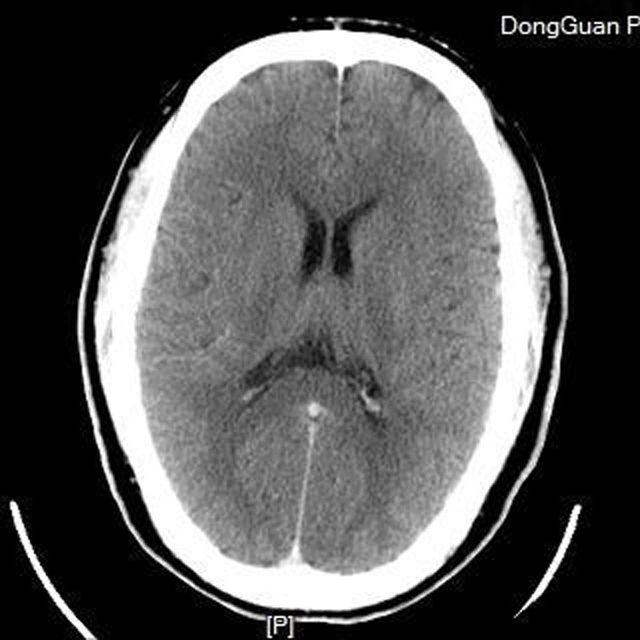
术后CT
术后查体:神清,言语稍欠清晰,双侧瞳孔等大,d=3mm,双侧眼裂8mm,右侧鼻唇沟浅,右侧肌力改善,右上肢肌力4-级,右下肢肌力4级,左侧肢体肌力5级。

术后颅脑MR:脑桥左侧急性期脑梗塞
术后定期随访情况:患者术后无不适,肢体肌力恢复,出院带药1周,返回老家,未规律复诊。电话回访,症状无再发。并再次对患者进行健康教育,建议当地医院神经内科复诊。
病例二
病史简介
患者基本信息
65岁,男。因“反复一过性右上肢乏力2月”入院。
现病史
患者于2月前无明显诱因反复出现一过性右上肢乏力,主要表现为右上肢持物无力,伴有头晕,自诉持续约15分钟后缓解,过程无言语不清,无肢体抽搐,无意识不清,未予以重视,1天前再次出现上诉症状,性质同前,症状自行缓解。
既往史:
发现高血压病3个月,自诉服用苯磺酸左旋氨氯地平5mg,血压控制良好。
查体:
神清,言语清晰,双侧瞳孔等圆等大,d=3.0mm,对光反射灵敏,双侧鼻唇沟对称,伸舌居中,四肢肢体肌力5级,肌张力正常,无感觉障碍,共济运动正常,病理征未引出,脑膜刺激征阴性。心肺查体未见明显异常。
术前影像学检查:
术前颈部血管彩超:双侧颈动脉内-中膜增厚并斑块形成(多发)。双侧椎动脉起始部狭窄(70%-99%)。
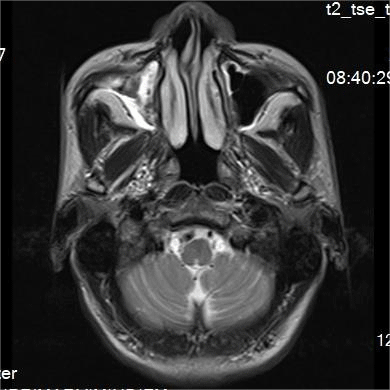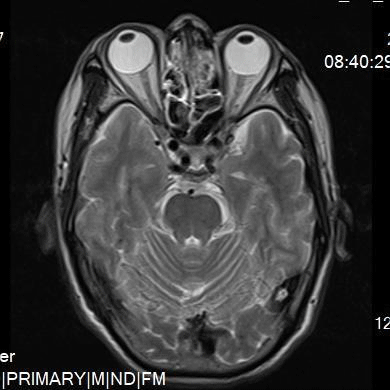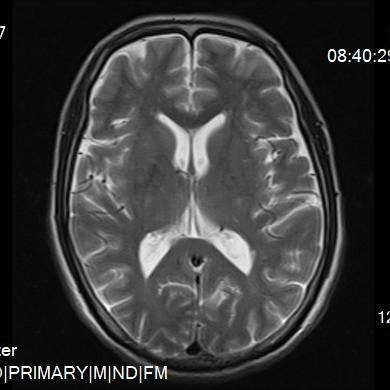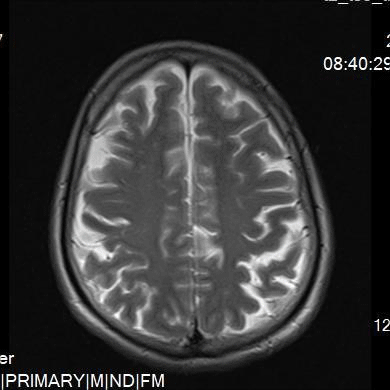
术前检查颅脑MR T2,提示双侧额顶叶脑白质多发缺血、变性灶。

右侧颈内动脉正侧位
脑血管造影:双侧颈内动脉造影见颅外段无明显狭窄,双侧大脑中动脉及大脑前动脉均有轻度狭窄,未见后交通开放。

左侧颈内动脉正侧位
左侧椎动脉
右侧椎动脉
双侧椎动脉造影:左侧椎动脉非优势,开口次全闭塞,远端通过同侧颈深动脉代偿;右侧椎动脉优势,开口重度狭窄。
治疗经过
术前讨论
无症状性后循环血管病变,主要左侧椎动脉次全闭塞,灌注不足。右侧椎动脉优势,虽然开口重度狭窄,但血流灌注正常,可保证整个后循环血管供血。右侧椎动脉开口狭窄病变可择期处理。目前考虑行左侧椎动脉开口血管成形及支架植入术,改善后循环供血情况。右侧椎动脉暂予药物治疗,定期随访。
相关风险
医源性夹层、动脉破裂、斑块脱落引起栓塞事件、急性血栓形成等。
术中涉及介入器械选择
6F Envoy导引导管
Maurora雷帕霉素药物洗脱支架系统 3.5×12mm
Transend 300cm 微导丝
LitePAC 2.0×15mm球囊
Spider 4.0保护伞
手术过程
6F Envoy Guiding置于左侧锁骨下动脉,路图下,300cm Transend微导丝+Rebar 27微导管通过狭窄病变,微导管通过稍有受阻,微导管造影,确认远端血管通畅,血管多发狭窄,但前向血流良好。

微导管造影

因开口处血流缓慢,担心近端有血栓可能。置换出微导管,置入Spider 4.0mm保护伞,使用LitePAC 2.0×15mm球囊对狭窄处进行扩张,加压至6atm,球囊无明显腰部结构。回撤球囊后复查造影,见狭窄有弹性回缩,远端血流改善,狭窄近端未见明显血栓影。
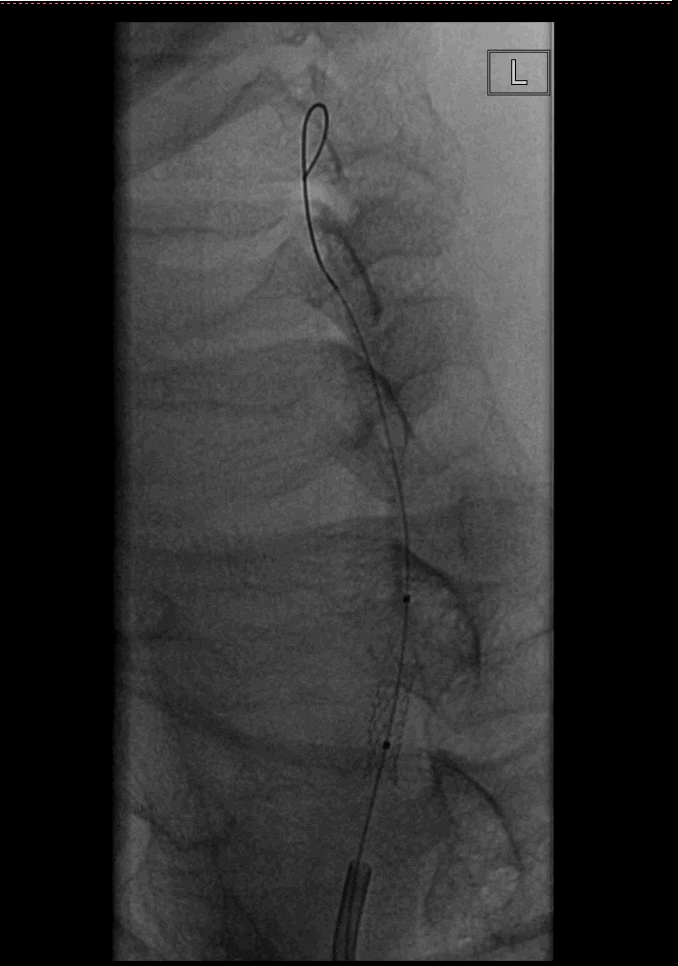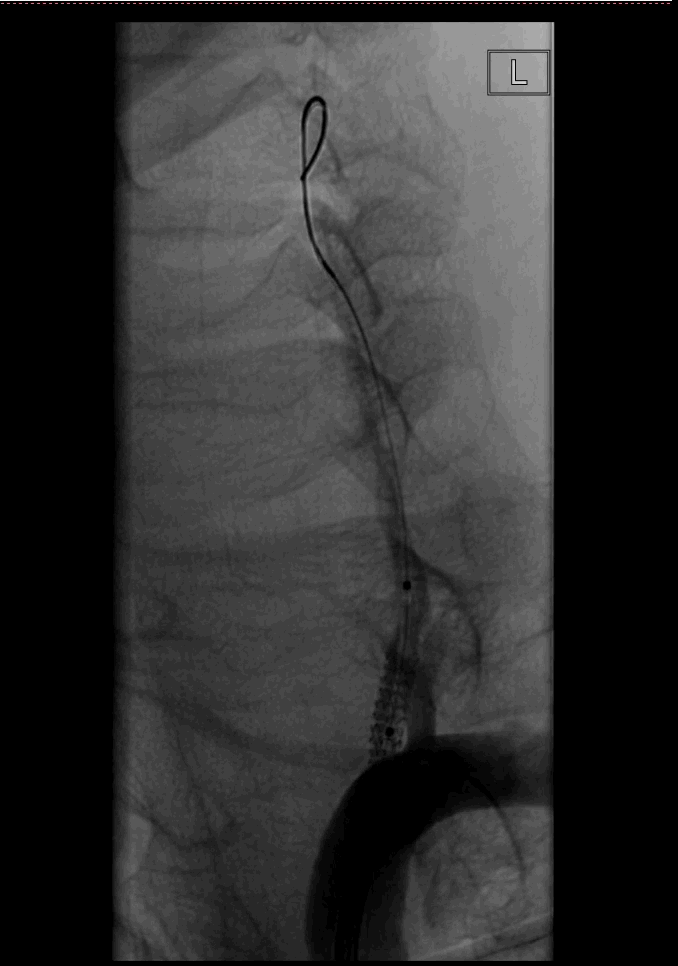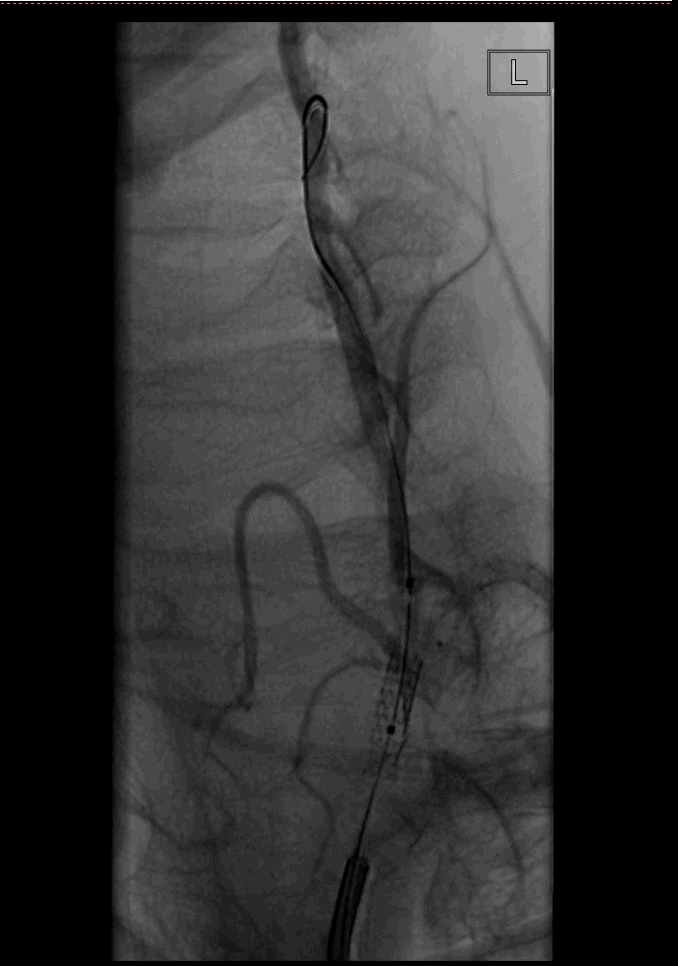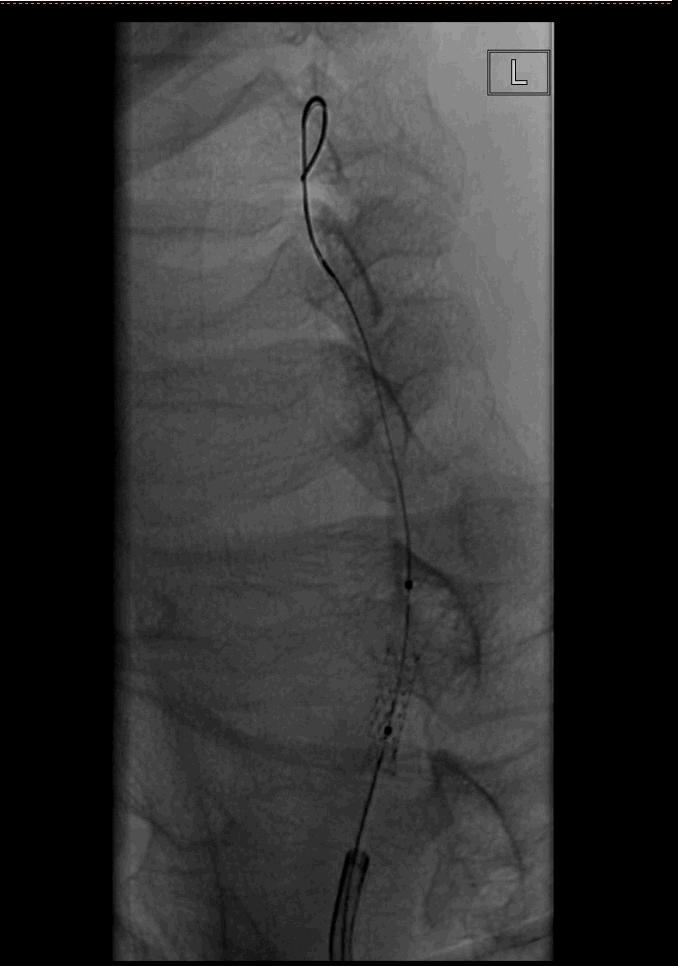
回收保护伞后,根据椎动脉的直径和狭窄长度,植入雷帕霉素药物洗脱支架系统 3.5×12mm,准确定位后加压至10atm,球囊完全打开,支架释放顺利。
复查造影,远端血流明显改善
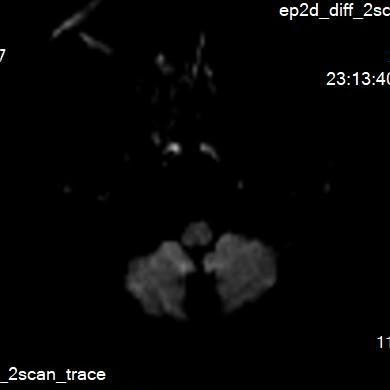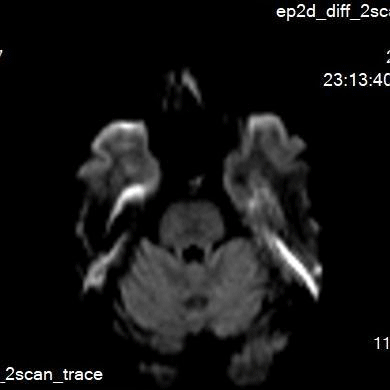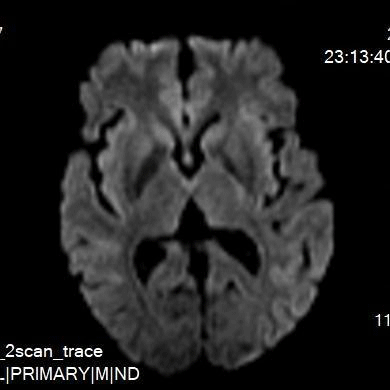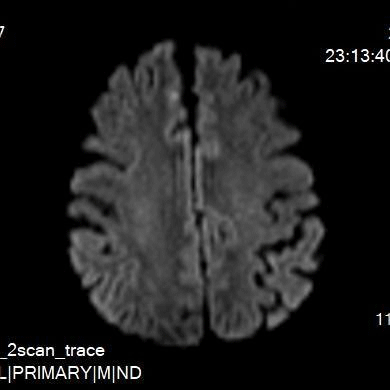
术后无不适,复查颅脑DWI。
病例总结
1、目前国内及国外没有专门针对椎动脉开口的裸支架,神经介入专家多采用外周支架或者冠脉支架替代。但支架断裂、向前或向后移位、再狭窄或者闭塞等并发症比例远远高于颈动脉支架。有患者自身的原因,也有支架的问题。椎动脉开口位置较为特殊,椎动脉远端进入椎间孔,相对固定,锁骨下动脉远端延续为腋动脉也是相对固定,随着心脏的搏动,椎动脉开口支架需要更加强的金属耐疲劳性,以避免支架变形或者断裂。其次支架后血流的剪切力改变也加速了内膜化的进程,也是支架后再狭窄的一个危险因素。最新推出的雷帕霉素药物洗脱椎动脉支架解决了这个难题,但可能对比裸支架,其抗血小板治疗的时间需要更长。
2、两例患者均存在双侧椎动脉狭窄和(或)闭塞病变,病变部位位于椎动脉开口,严重影响了椎动脉对颅内供血,后循环供血代偿不充分。均有行椎动脉血管成形及支架植入术手术指征。病例1狭窄病变迂曲明显,但术后可见Maurora雷帕霉素药物洗脱支架系统的径向支撑力相当不错,支架释放后无回缩及位移,血流改善明显,且支架的通过性及顺应性非常出色,未对血管的迂曲形态造成太多的干扰。而病例2的难点不在于支架的植入,在于如何处理慢性闭塞的技巧和流程,微导丝、微导管的应用,如何预防栓塞事件等等。Maurora能够提供2.5-5.0mm直径的选择,也为手术顺利进行提供了保障。
3、对于Maurora支架的释放过程,可能需要注意系统稳定性,双导丝技术有助于系统稳定;其次,在支架释放早期,球囊加压匀速打起,首先起来是近端,紧接着是远端,呈“哑铃”状后可加快加压速度,球囊打到工作压后可维持8-10秒,缓慢撤除压力。所以在支架释放前定位的时候需要注意提前调整导管、导丝以及支架系统的张力,避免支架近端扩张后产生“挤瓜子”效应。
4、手术病人还在后续随访中,需要今后更多的复查结果来验证支架的有效性。
Maurora®雷帕霉素药物洗脱支架系统

END
医生简介

神经内科副主任医师,中国共产党员
广东省医学会神经病学分会第九届委员会眩晕学组组员
广东省卒中学会脑血流与代谢分会第一届委员会委员
东莞市医学会神经病学分会神经介入学组秘书
参加工作16年,从事神经介入13年,早年曾在南方医科大学珠江医院及东部战区总医院(原南京军区南京总医院)进修学习神经介入,并多次参加北京天坛医院的神经介入专题培训
擅长于脑血管病的诊疗及神经介入工作,包括急性脑梗死动脉取栓,颈动脉支架植入术,椎动脉支架植入术,颅内动脉血管成形及支架植入术
科室介绍
东莞市人民医院神经内科是东莞市唯一的神经病学广东省临床重点专科,是全市首个国家神经病学住院医师规范化培训基地。以神经内科为主导,医院成功创建了国家高级卒中中心、东莞市脑卒中医疗质控中心,是东莞市神经内科专科联盟牵头单位,并在国家抗癫痫协会二级癫痫中心评审中获得评审专家组的高度评价。神经内科是集医、教、研为一体的神经病学中心,现拥有三个病区,150张床位(其中重症床位32张),配备完善的神经电生理中心、神经康复室及神经心理测量室。科室年住院人数5200余人次,年门诊量逾10万人次,2020年介入手术670台。2019年广东省卫健委DRGS数据评审学科排名中,神经内科名列全省第8名。
科室专业技术力量雄厚,有博士3人,硕士17人(硕士以上医师占60%);高级职称16人,中级职称35人;市医学学科带头人2人,市杰出青年医学人才3人,市科技领军后备人才2人,“东莞名医”3人;南方医科大学硕士生导师2人,广东医科大学硕士生导师3人。学科主任陈仰昆教授被评为广东省杰出青年医学人才,是中华医学会神经病学分会神经康复学组委员、东莞市医学会神经病学分会主委及广东省医学会脑血管病分会常委。
神经介入团队自2006年开始组建并开展神经介入手术,目前团队成员有11人,分布两个院区。可进行脑血管造影、颈动脉及椎动脉狭窄支架植入术、锁骨下动脉狭窄支架植入术、颅内动脉狭窄支架植入术、急性脑梗死动脉取栓治疗等手术,近年来年手术量超600台。

神经内科全员

红楼院区神经介入成员

普济院区神经介入成员



