美国太平洋神经科学研究所的Michael B. Avery等报道这两种手术入路治疗脑肿瘤患者的经验,其结果发表在2021年10月的《J Neurosurg》在线。
——摘自文章章节
【Ref: Avery MB, et al. J Neurosurg. 2021 Oct 29;1-11. doi: 10.3171/2021.6.JNS21759. [Epub ahead of print]】
随着微侵袭神经外科的发展,选择恰当的手术入路可降低患者死亡率、缩短住院时间、加速康复、提高功能及美容效果。眶上入路(SO)和mini翼点入路(MP)是两种常见的微创手术入路;对脑肿瘤切除术,这两种手术入路均可通过内镜辅助提高切除率。然而,很少有研究对比这两种入路的脑肿瘤切除的适用范围及内镜辅助的手术效果。美国太平洋神经科学研究所的Michael B. Avery等报道这两种手术入路治疗脑肿瘤患者的经验,其结果发表在2021年10月的《J Neurosurg》在线。
作者通过回顾性分析2007年10月至2020年10月间于医疗中心使用SO入路和MP入路的锁孔手术行脑肿瘤切除的188例患者临床数据,包括年龄、性别、病理检查结果、肿瘤位置、肿瘤最大直径、既往手术或放疗史、内镜使用情况、肿瘤切除范围、手术时长、并发症、住院时间和出院情况等。其中,158例患者行173例次SO入路,30例患者行31例次MP入路。行SO入路和MP入路患者的平均年龄为59.4±16.9岁和59.5±14.4岁,平均随访时间分别为28.9±35.9月和23.4±21.9月。两组患者在年龄和随访时间上均无显著性差异。
SO入路和MP手术入路,均采取全麻下的仰卧位;3钉头钉固定头部,依据肿瘤位置头偏转20度至60度不等。术中均由神经导航定位,避免使用单极烧灼;定期松动皮肤拉钩,减少头皮着力点的压伤。对于轴内肿瘤,切皮前行静脉内注射荧光素,达到肿瘤可视化。切开皮质前,常规使用术中超声观察肿瘤位置;肿瘤切除过程中,多普勒探头定位血管位置,避免血管误伤;一般不行腰大池引流。硬膜内操作时,早期打开蛛网膜池,释放脑脊液,降低颅内压,使脑组织塌陷;避免使用牵开器,也为置入内镜创造条件。两种入路手术均在显微镜下切除大部分肿瘤,再使用内镜探查残余肿瘤。残余肿瘤如在同侧视神经下、筛板区时,均位于SO入路患者的蝶骨嵴内侧或MP入路患者的前颅窝及鞍旁区域。SO入路的皮肤切口在眉毛最浓密的中间部,长度常为4-5cm,从眶上切迹内侧至颞上线外侧约1cm处(图1)。切开皮肤后,分离皮下和颞肌,辨认眶上神经并保护之;L型切开颅骨膜,正好位于眶上神经外侧,与眶上神经平行,沿眶缘横向延伸至皮肤切口外侧,暴露颞肌。使用5-6个皮肤拉钩向外上方牵开皮肤。不切除眶缘骨质,使用磨钻磨除前颅窝内板及突起的颅底,扩大暴露范围。硬膜呈曲线切开,翻向额部。肿瘤切除后,紧密缝合硬膜,覆盖明胶海绵;用钛板遮盖内侧间隙。骨瓣与眶缘之间的间隙用骨水泥填充,然后仔细缝合肌肉和皮肤。MP入路以翼点为中心开颅,向上不超过颞上线水平,做长约6cm的弧形切口;锐性分离筋膜层和颞肌,使用3-4个皮肤拉钩将皮瓣翻向前方。在关键孔和颞骨下部钻骨孔;骨窗成形,将蝶骨嵴向下磨除至眶-脑膜韧带水平的骨质,可获得最大范围的暴露。显微镜下切除肿瘤后,使用内镜探查和切除残余肿瘤。最后,紧密缝合硬膜,覆盖明胶海绵;钛板固定骨瓣后,用4-0可吸收缝线缝合皮下。
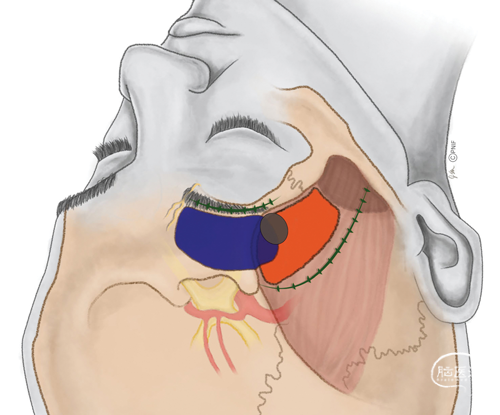
图1. SO入路(蓝色)和MP入路(橙色)的皮肤切口(蓝线)。SO切口在眉毛最宽部分内长约5厘米,向外侧延伸,超出颞上线,可作颅骨锁孔开颅。眶上神经位于颅骨上方,为开颅的内侧界。MP入路的皮肤切口起自颧骨根部上方于耳屏前方,沿发际线向上和向前轻轻弯曲,直至颞上线。SO入路和MP入路,常用于处理轴外的脑膜瘤和轴内的转移瘤和胶质瘤(图2、图3)。SO入路可切除范围大的肿瘤,包括整个同侧前颅窝和对侧前颅窝内侧、鞍旁区域、同侧侧裂、颅中窝内侧和中脑前部。MP入路可切除的肿瘤仅限于同侧中颅窝、侧裂、鞍旁外侧和前颅窝后部。处理鞍旁肿瘤,两组入路无明显差异。SO入路比MP入路可到达的鞍旁区域更广。
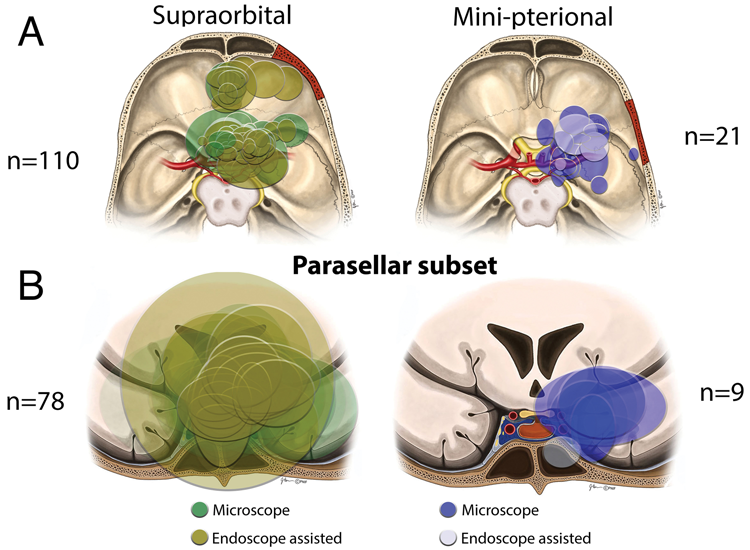
图2. SO入路和MP入路切除轴外肿瘤的轴位投影。A. 非鞍旁肿瘤的轴位投影。B. 鞍旁肿瘤的冠位投影。不同颜色分别表示单独显微镜切除与内镜辅助切除的区域。
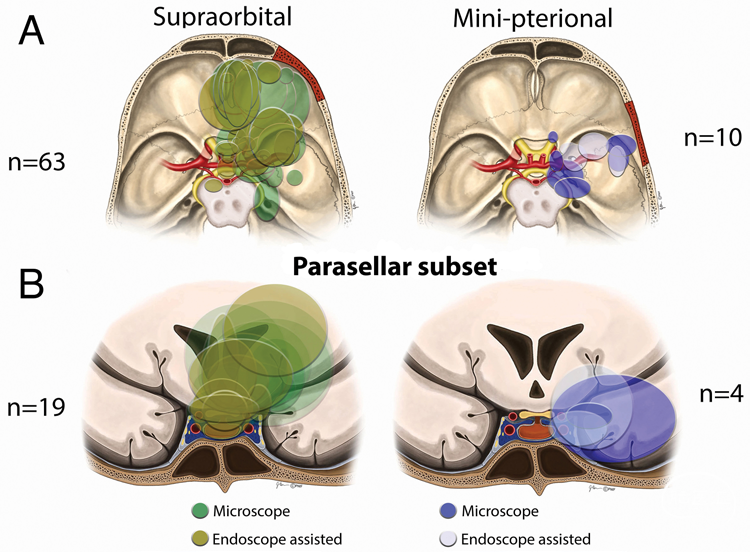
图3. A. SO入路和MP入路切除轴内肿瘤的轴位投影。B. 位于鞍旁肿瘤轴内冠位投影。不同颜色阴影分别表示单独应用显微镜切除与内镜辅助切除的区域。对于轴内和轴外肿瘤,内镜探查有助于残余肿瘤的切除(图4)。SO入路在内镜辅助下切除轴外肿瘤33例,肿瘤主要位于中线筛板、嗅沟、鞍旁和蝶骨翼;切除轴内肿瘤15例,肿瘤位于额叶内侧、眶额部、视交叉池上方及前颞叶。MP入路在内镜辅助下切除轴外和轴内肿瘤分别3例和2例。
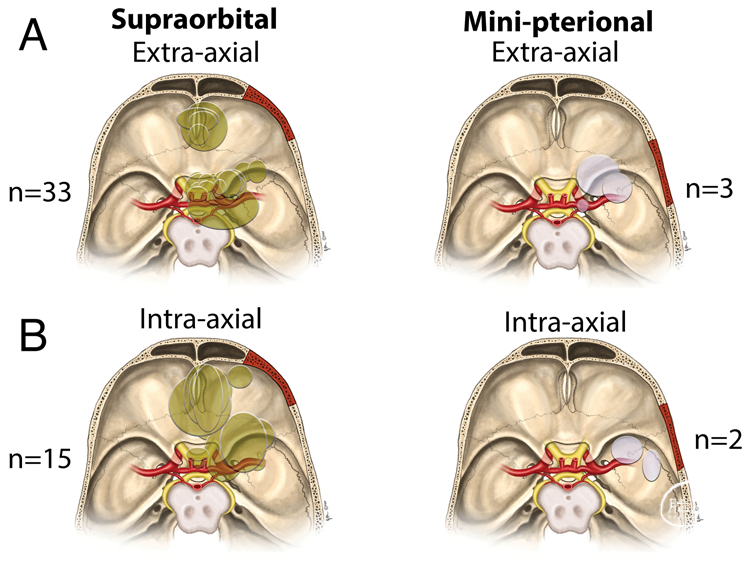
图4. 首次在显微镜下切除肿瘤后,内镜辅助下SO入路或MP入路,探查和切除残余的轴内肿瘤(A)和轴外肿瘤(B)。
结果显示,内镜在SO入路比在MP入路使用更多,分别为98例(56.6%)与7例(22.6%)(p<0.001)。SO入路和MP入路的全切率、近全切率及次全切率无差异。两组入路中使用显微镜与内镜辅助的肿瘤全切除比例也无显著差异。
SO入路和MP入路分别有11例(6.4%)和1例(3.2%)出现严重手术并发症;分别有5例(2.9%)和0例出现轻微并发症。两种入路患者的中位住院时间分别为3天和2天(p=0.03),正常出院患者分别为155例(89.6%)和27例(87.1%),无显著性差异。
最后作者指出,对于脑肿瘤切除术,SO入路和MP入路是互补的锁孔手术,两者可到达的区域在鞍旁和侧裂周围有较多重叠。对局限于中颅窝和蝶骨翼区肿瘤,首选MP入路;对位于前颅窝延伸至视神经上方和颈内动脉床突段上方的肿瘤,首选SO入路。位于颅底中线的肿瘤,可考虑经内镜鼻蝶入路。SO入路比MP入路的适用范围更广。内镜的应用进一步增加两种入路的实用性。

声明:脑医汇旗下神外资讯、神介资讯、脑医咨询、AiBrain所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。











