所谓“星期五”
对于医生,能够深入到每个病例是最满足的事情。
今年,我们新的团队成为神经内外科的MDT团队(脑血运重建中心Cerebral Revascularization Center,CRC),增强了实力,增加了新的成员。因此每个人也都会“动”起来,每两周在「卒中视界」推送一期小文章, 记录工作心得、病例分析、文献思考,甚至是人生感悟。喜欢的请关注一下,不喜欢的也欢迎吐槽,无论好坏,都是我们成长的足迹……
——焦力群
本期病例
今天的病例是一位66岁的男性患者,因“突发左手无力1月余”入院。核磁提示梗塞主要位置在右侧颞叶,同时额叶也存在梗塞,但病灶较小;CT灌注显示右侧颞叶CBF明显降低,CBV改变并不显著,考虑正处在失代偿阶段,灌注情况似乎要差于组织情况,我们认为这应该是进行血运改善很适合的病例。

再让我们看看血管的情况。
TCCD提示:右侧大脑中动脉靠近分叉部血流束明显变细,流速高达351cm/s,同时远端流速明显降低(35cm/s)伴低博动。
CTA显示结果相似,而且上、下两干可能均有受累。
最终造影结果证实了前述检查,的确是累及上下干起始部的大脑中狭窄。
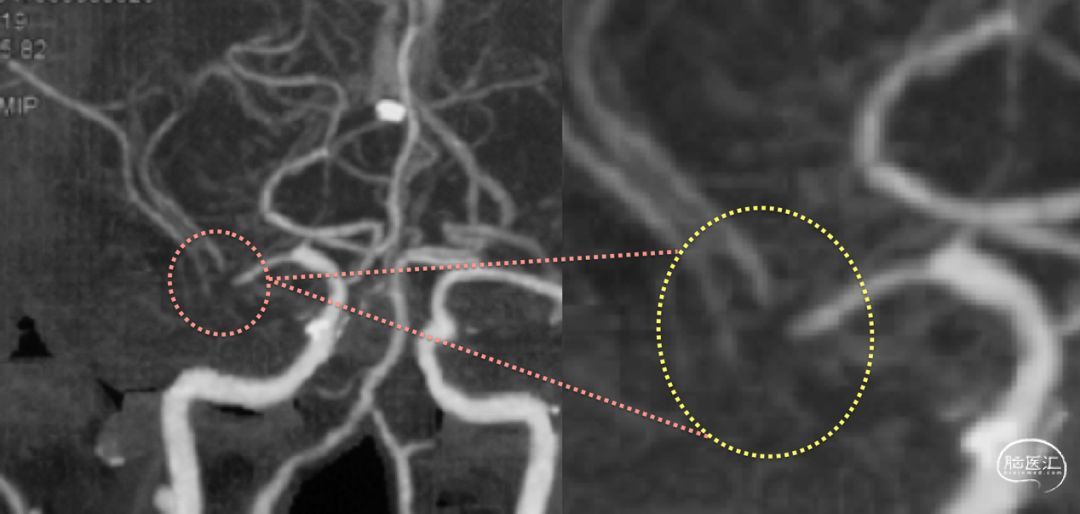
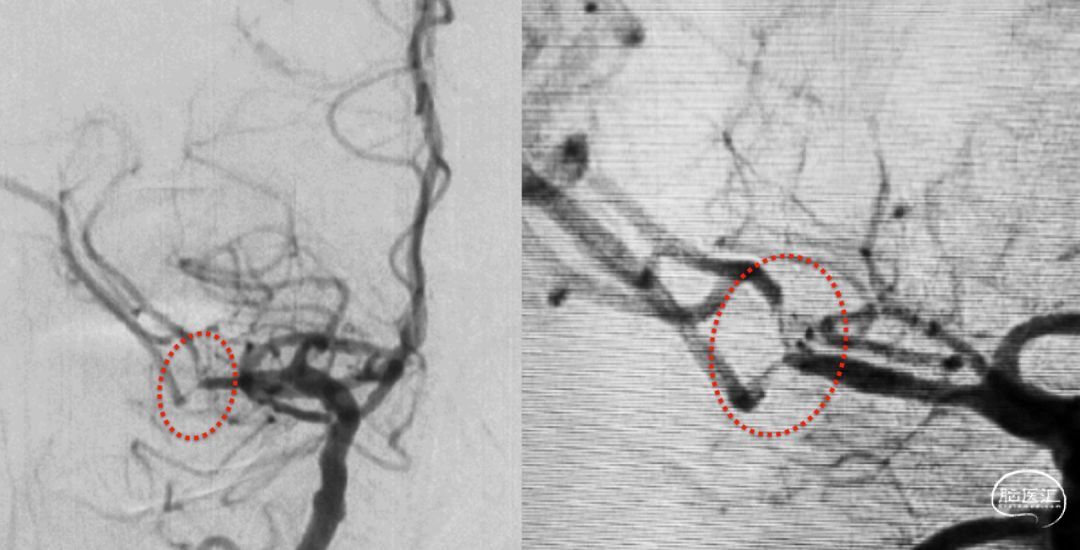
结合患者核磁影像所显示的梗塞灶与MCA的解剖图像来看,较大梗塞灶的“罪犯”血管应该是下干或颞干,而上干的额顶升动脉相关的分水岭区域也有较小的梗塞灶。

我们该怎么办?
1
药物治疗?灌注显著的失代偿,似乎提示再一次动力学梗塞的临近![]()
2
介入治疗?分叉病变同时累及,我们可没有“裤衩”形支架![]()
3
手术治疗?这个倒是可以选择,但超过65岁的高龄患者,搭桥的远期有效性并没有被证实![]()
最终我们选择的依然是介入治疗,这里有两个关键词:微导丝边支保护+单纯球囊扩张成形。
操作流程如下:
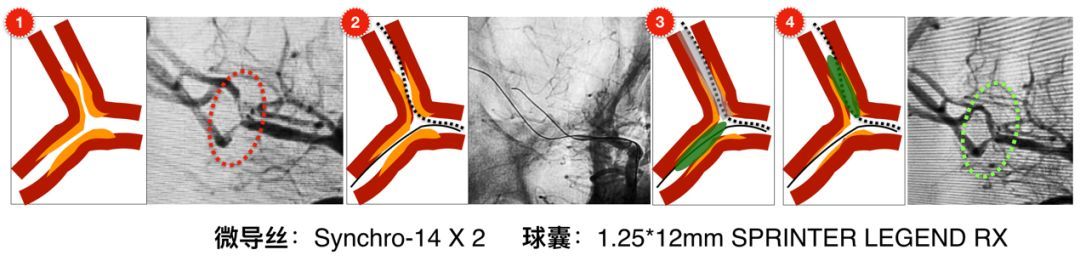
先将导引导管置于右侧颈内动脉C2段(路径如下图),后使用Synchro-14微导丝配合Echelon-10微导管,将微导丝置于颞干M3段;
同样的方法,再将另一根Synchro微导丝放置于上干M3段;
沿颞干的微导丝将1.25*12mm SPRINTER LEGEND RX 球囊小心送至狭窄处,冒烟证实对位良好,以8atm缓慢扩张,撤出球囊。复查造影显示原位狭窄较前改善,但额顶升支血流较扩张前血流明显缓慢。
最后撤出颞干的球囊并保留原导丝,沿额顶升支的导丝以同样的球囊进行扩张,造影显示两支M2分支管径均较前改善,血流速度亦明显改善。撤出微导丝观察近15分钟,复查造影未出现急性闭塞或前向血流缓慢,术毕。
患者麻醉清醒后无新发梗塞症状,术后持续使用小剂量替罗非班(8ml/h)12小时。术后仍然建议双抗3个月,并密切随访。
我们知道,对于颅内动脉狭窄血管内治疗的质疑,很大程度源于其安全性, SAMMPRIS等多项研究揭示术后缺血性不良事件多为穿支梗塞,尤其是对于富穿支血管的大脑中动脉与基底动脉。
但另一个容易被忽视的是边支血管,它与穿支一样,都是主干血管正常的分支,但边支血管一般管径更大,比如:
①椎动脉颅内段狭窄与PICA
②基底动脉狭窄与AICA或SCA
③颈内动脉颅内段狭窄与脉络膜前动脉或眼动脉
④大脑中动脉主干与分支
对于这种情况,保护策略来源于冠脉血管内治疗的导丝保护技术:在边支血管内置入导丝,防止主干血管的支架或球囊由于挤压而导致边支血管闭塞;后来由单导丝保护技术发展为双导丝保护、球囊保护技术,这其中又分为主动球囊保护或预埋球囊保护。在实际应用到颅内动脉时,又有些医生尝试使用微导管进行保护,因为它更加柔软的特性似乎更适用于颅内分支。
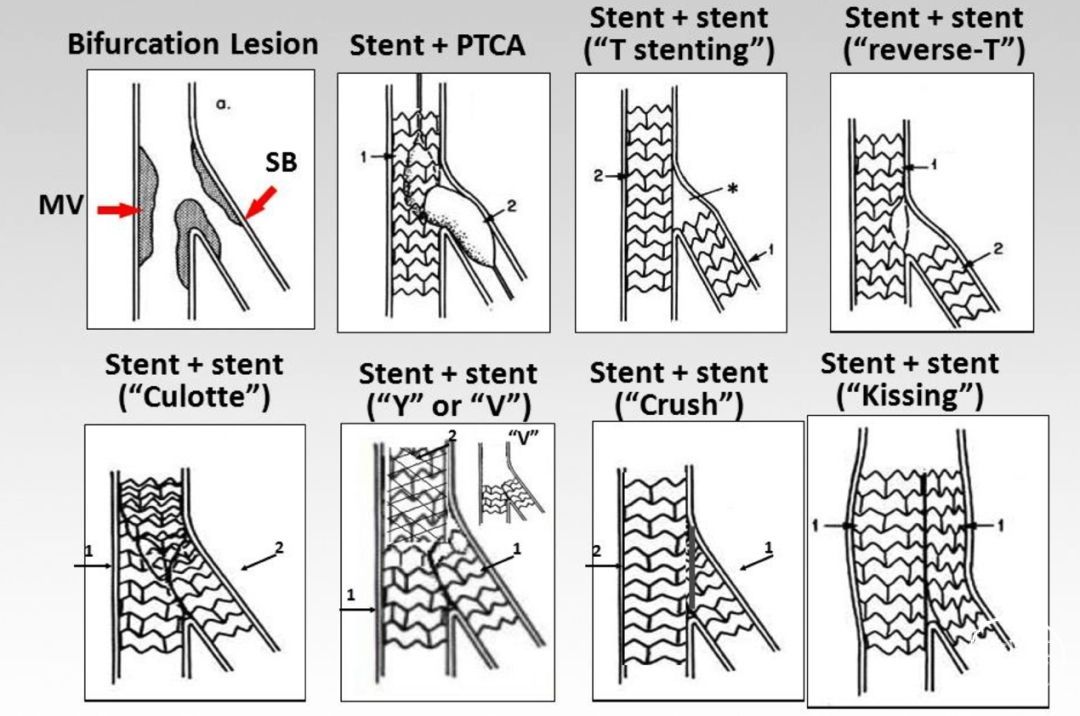
球囊扩张成形的方式正确吗?
其实我们还可以选择颅内外动脉搭桥,但两者都缺乏高级别临床证据。
之所以选择介入干预,原因在于该病例大脑中动脉的分支角度比较平顺,并不刁钻,血管内操作的风险还是可控的。如果任何一支发出角度很大,恐怕就不适合球囊扩张了,因为过度移位可能造成血管的撕裂损伤。
但对于球囊扩张而言,长期预后会如何呢?我们曾经回顾了单中心6年期间的颅内动脉单纯球囊扩张成形,均是面对较小管径(<2mm)或富含穿支的血管,长期随访显示卒中或死亡的复合终点仅为2.9%,而平均随访17.6个月,平均狭窄率仅由术后的25.3%加重到34.7%,还是比较满意的。
在此基础上,我们确定了对于部分颅内动脉狭窄的单纯球囊扩张适应证,而边支狭窄就是其中之一,该病例也是我们前瞻性观察队列中的一个病例,相信随着样本量的扩大和随访期的延长,我们会得到更多的证据指导。

技术细节是不是还需要斟酌呢?
在选择边支保护策略时,导丝预置保护或球囊预置保护哪个更好呢?
本例术中选择了导丝保护,分别、依次扩张两个MCA分支,这么做最大的问题是无论先扩张哪一个,在对后一支血管进行扩张时,都会对先扩张的血管造成压迫,出现闭塞的风险。这也是我们先扩张颞干的原因,可以最大可能保证上干的通畅。
那是不是球囊预置保护更安全?或者采用冠脉常用的kissing技术?kissing技术应用在细小脆弱的颅内动脉是否安全?这些问题目前确实无法回答,也只能期望获得“一视同仁”的成形效果。
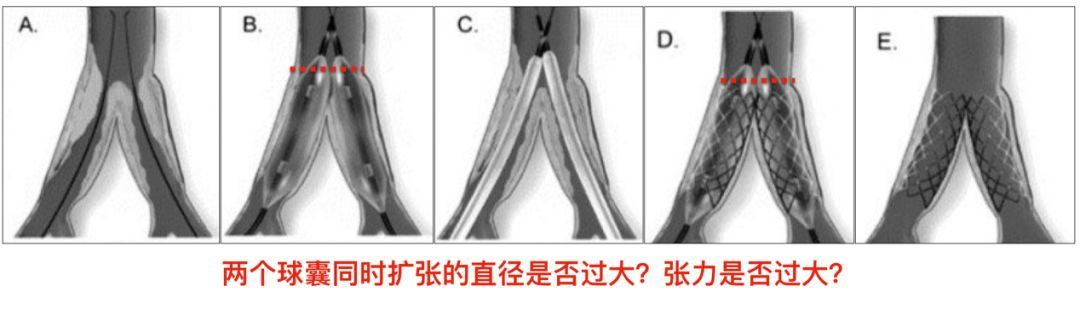
从冠脉获得的经验进行分析
通过从冠脉获得的经验来看,近分叉病变单纯球扩的再狭窄率是很高的,药物球囊应该具有更好的远期疗效。但可惜的是目前药物球囊的最小直径为2.0mm,无法应用于此例;同时,药物球囊的神经毒性目前还无法完全排除,所以对DCB在颅内的应用,我们保持谨慎关注的态度。
专家点评
焦力群
主任医师,教授,首都医科大学宣武医院介入放射科主任兼神经外科副主任。国家重点研发计划首席科学家。统率宣武医院脑血运重建中心,以期达到神经内、外科的真正融合,手术与介入的优势互补。
评语:
颅内动脉狭窄介入治疗的边支血管保护,并不是一个新话题,也不是新技术。但该病例并非主干病变累及或危及边支血管,而是两个共同起源的边支血管同时发生狭窄,主干血管并没有过多影响。如何能够安全的进行边支血管重建,而不影响主干或相互影响,应该是这个病例的关键。
王亚冰主任做出了自己的选择,即便是在扩张先后顺序这种细节上,也做到了深思熟虑,这是作为医生非常重要的!凌主任总是跟我们“唠叨”![]() ——“凡是预则立,不预则废”,这就是宣武手术预案的作用。但最让我觉得难能可贵的是他在手术成功后的反思。这并不是每一个医生都可以做到的,我们有时说笑亚冰有“被害妄想”
——“凡是预则立,不预则废”,这就是宣武手术预案的作用。但最让我觉得难能可贵的是他在手术成功后的反思。这并不是每一个医生都可以做到的,我们有时说笑亚冰有“被害妄想”![]() ,但就是这种所谓的“被害妄想”,使一个医生逐步成长为专家。
,但就是这种所谓的“被害妄想”,使一个医生逐步成长为专家。
患者的安全来自于我们对每一个细节的预判,我们能力的提高也来自于术前、术后的不断预演和复盘,即便你面对着一个“简单”的疾病。
作者简介:
王亚冰
博士学位,师从于凌锋教授,曾留学法国,现任首都医科大学宣武医院神经外科副主任医师,缺血专业组主诊组长,对于缺血性脑血管病而言,是手术和介入治疗的双面专家,每年在宣武医院完成各类手术和介入治疗超过400例。作为骨干参与国家科技部十二五、十三五研究,主持完成了国内颅内动脉狭窄介入治疗的多中心大样本队列研究—CRTICAS,先后发表10余篇SCI文章,其中,2018年完成药物涂层球囊治疗椎动脉狭窄的国际首例报道,发表在权威的JACC杂志。








