鼻中隔黏膜下切除术是耳鼻喉科用于矫正鼻中隔偏曲的术式。迄今已有100余年的历史。巴西Stamm教授于2008年介绍了“ 一侧经鼻中隔黏膜下、对侧经鼻入路” 切除垂体肿瘤的手术方法(下图)。后人逐渐将其改良为 单鼻孔或双鼻孔 鼻中隔黏膜下入路(Endoscopic Trans-septal approach)切除鞍区占位性病变。天津市环湖医院于焕新教授数月前发文介绍了《垂体瘤内镜手术的鼻中隔膜下入路》,笔者亦在近段时间开始尝试用鼻中隔黏膜下入路切除垂体腺瘤,发现其具有更好保护鼻腔及鼻甲黏膜,术后鼻腔出血少等优点,于是笔者查阅了相关文献、视频,制作了本篇公众号文章。
由于本人水平所限,错误之处请批评指正!(参考视频详见文末)
![]()
(上图示 Stamm’s approach)
![]()

鼻中隔黏膜下入路
一、鼻中隔解剖
鼻中隔位于左右鼻腔之间,由筛骨垂直板、犁骨、鼻中隔软骨构成,表面被覆黏膜。正常人的鼻中隔很少完全正中,多数稍有偏曲。
![]()
▼冠状位显示 筛板垂直板、犁骨,附着在蝶窦前壁。 它是定位蝶窦中线的最佳标志。
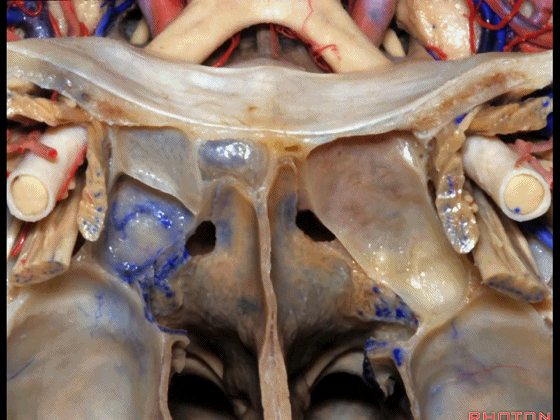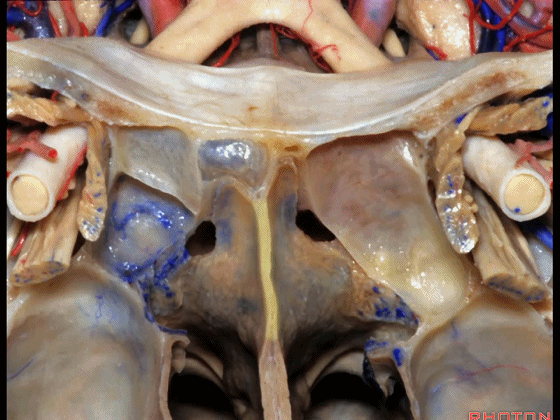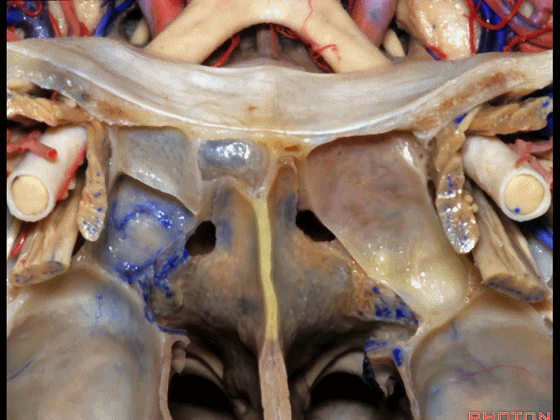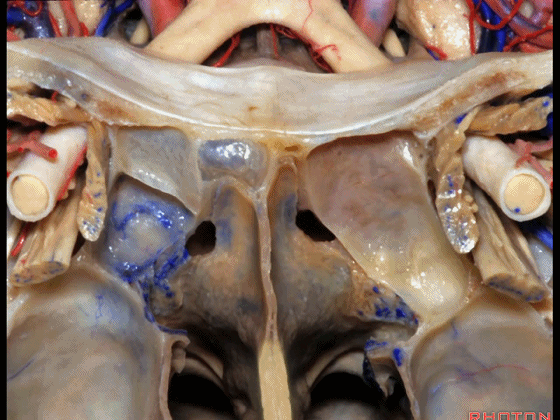
▼下图示鼻中隔黏膜。上部与上鼻甲相对的鼻中隔黏膜为嗅区的一部分,术中切勿损伤。
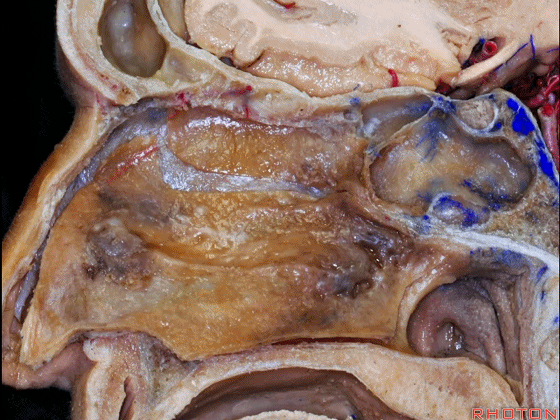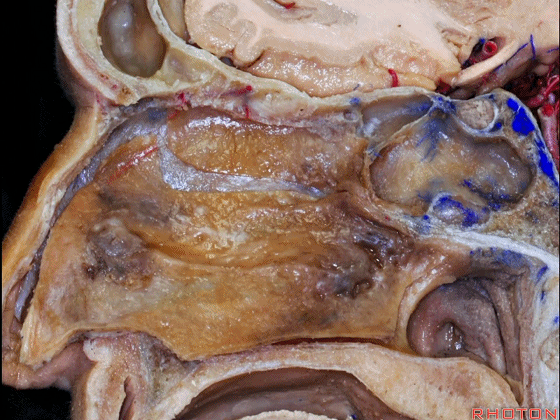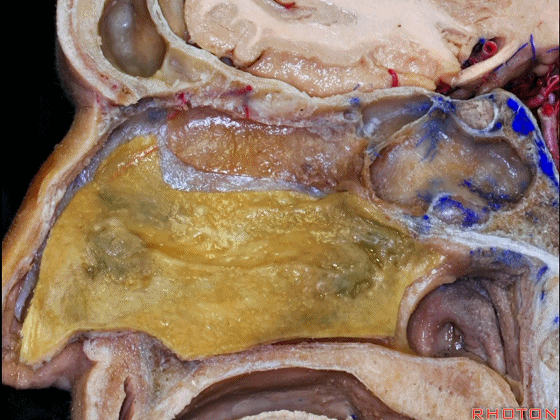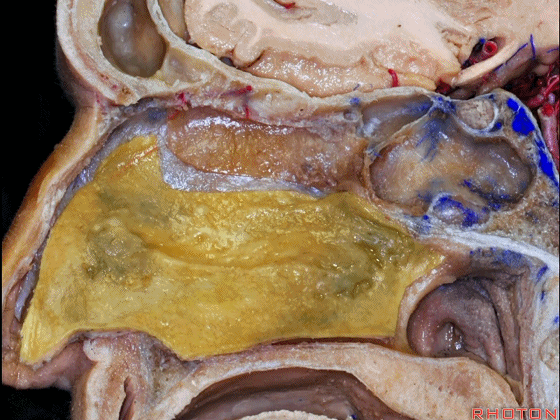
▼鼻中隔黏膜的上部供血动脉为筛前动脉,筛后动脉。更大的下部则由蝶腭动脉来供血。
二、手术适应症
鞍区占位性病变均可采取该入路,尤其适合 鼻腔狭窄,鼻中隔偏曲较重的病人。
三、手术禁忌症
1.鼻腔或鼻窦有急性炎症,应治愈后2周始能手术。
2.急性中耳炎,急性咽喉炎。
3.年龄在18岁以下,鼻部发育未完全者。
4.既往曾行鼻中隔成形术,鼻中隔缺损多
四、手术步骤
常规气管内插管全身麻醉,患者取仰卧位,头部后仰15°,向术者侧偏转20°。将眼睑闭合,护眼膜保护。用5%碘伏消毒面部和0.05%碘伏纱条消毒鼻腔。
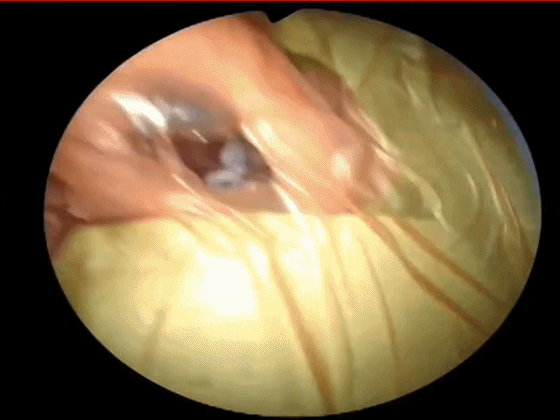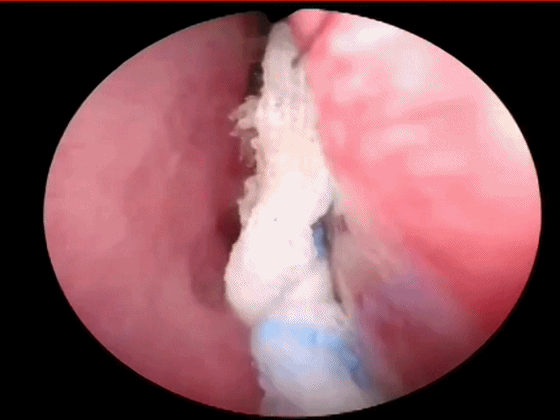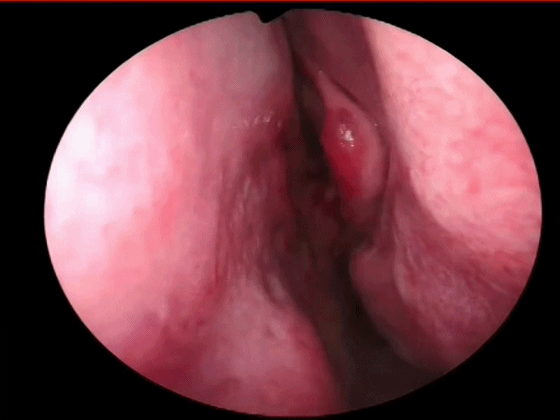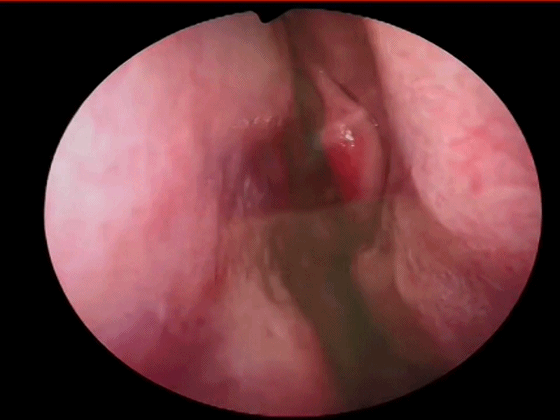
▼首先在内镜直视下逐步进入鼻腔,用吸引器吸除鼻腔内分泌物。下图示左侧鼻腔。
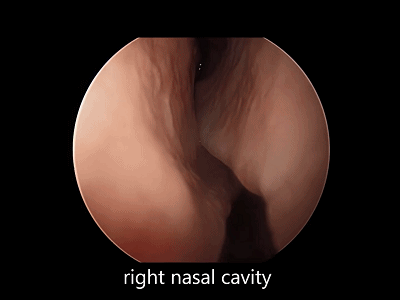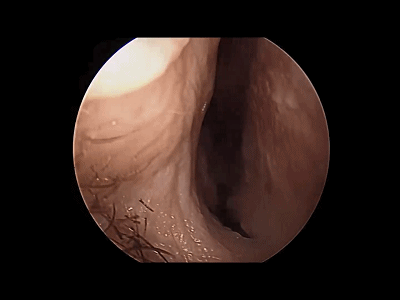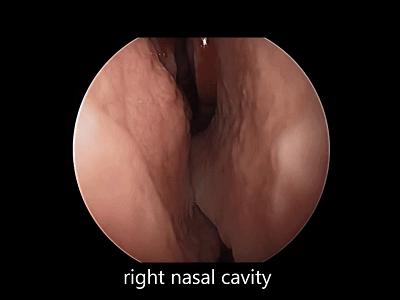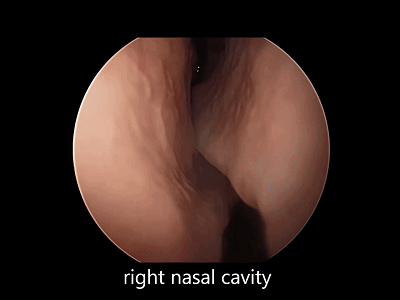
▼下图示右侧鼻腔。观察鼻腔、鼻甲有无黏连,鼻道有无狭窄。
▼如鼻甲肥大,可使用0.01%肾上腺素盐水棉条扩张鼻道。
▼鼻中隔黏膜 切口的位置:可根据鼻中隔的弯曲情况,一般应于鼻中隔的凸面进入,利于分离。在皮肤与黏膜交界处切开,靠近皮肤以避免撕破黏膜,即Killian切口。
![]()
▼本文展示两种切开方式:①单极切开;②小圆刀切开。
下图示使用单极在右侧 Killian切口处上下方向划开鼻中隔粘膜。
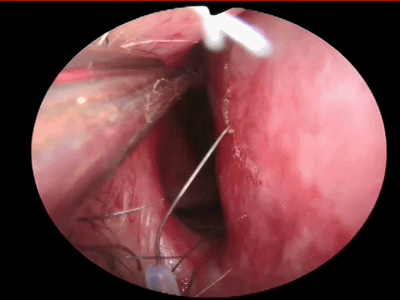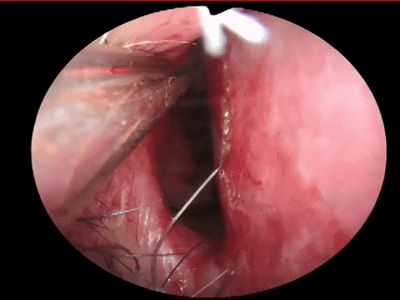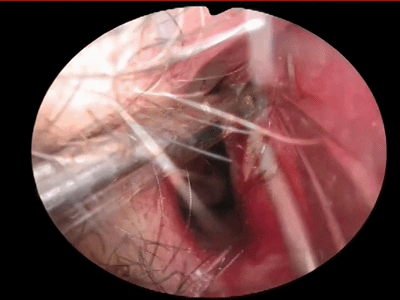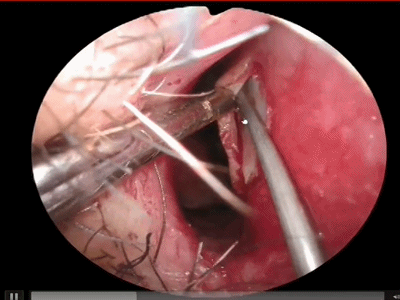
▼如果需要双人四手操作,可以在对侧鼻中隔(左侧)用单极在中鼻甲前下方做平行于右侧killian切口的直切口(减小单极电量,切勿切透鼻中隔软骨)
▼②小圆刀切开。
下图示左侧鼻腔,首先用1%利多卡因和肾上腺素稀释1:10万注射液 注入鼻中隔粘膜。
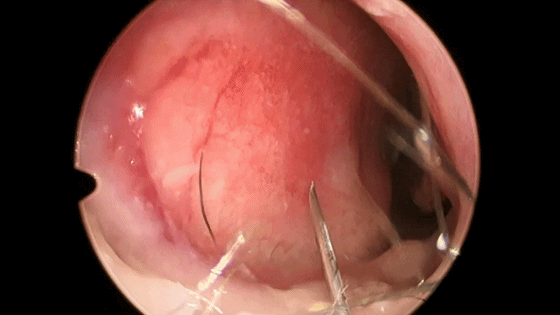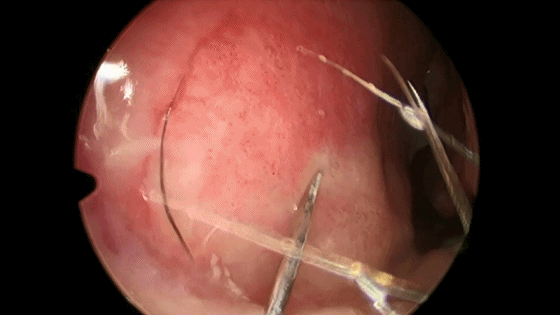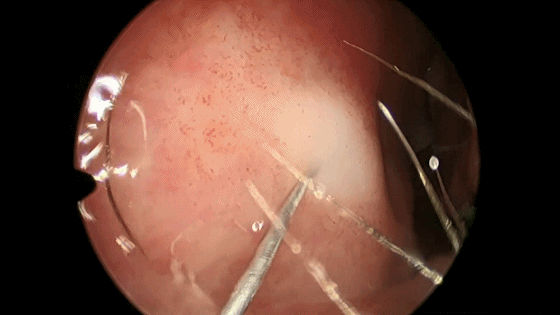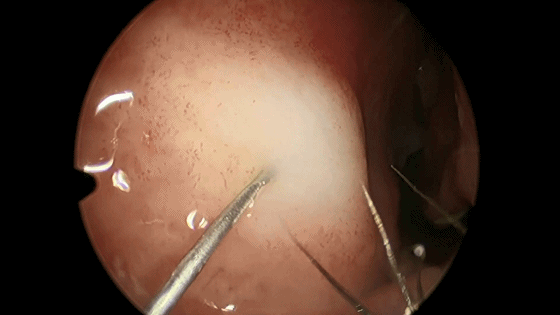
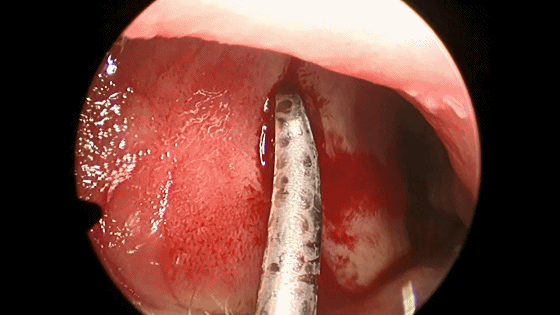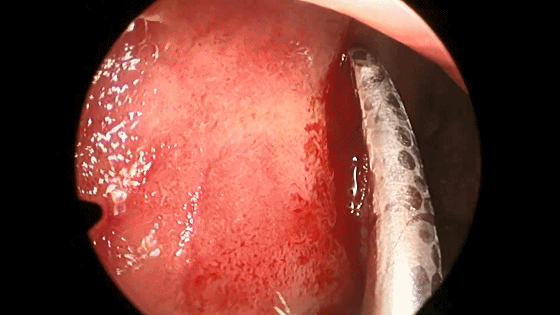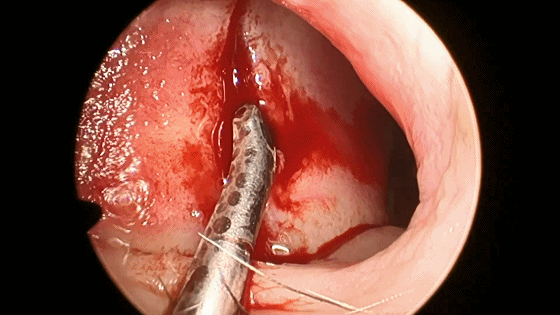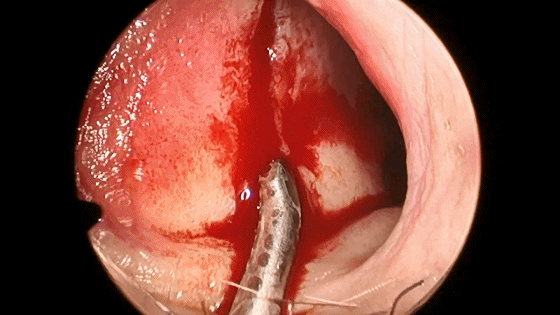
▼用小圆刀片 弧形切开鼻中隔黏膜。切口起自鼻底部,上至鼻中隔最前上处。切口宜长,便于操作。切透黏膜与软骨膜,切勿划出多处创面,否则易于撕裂黏膜。
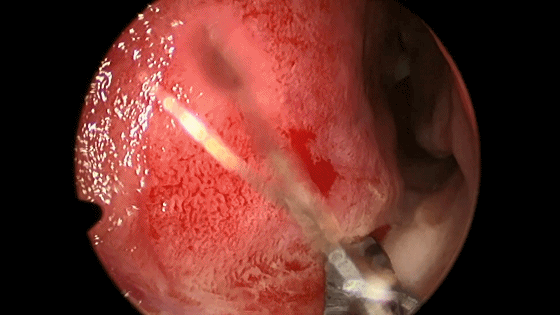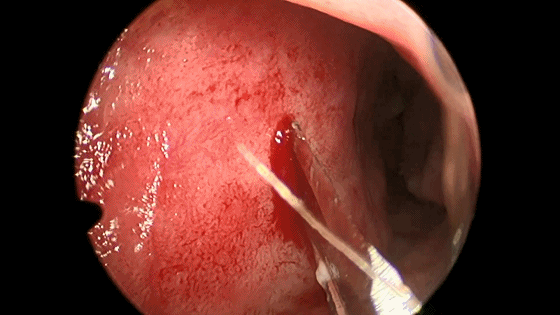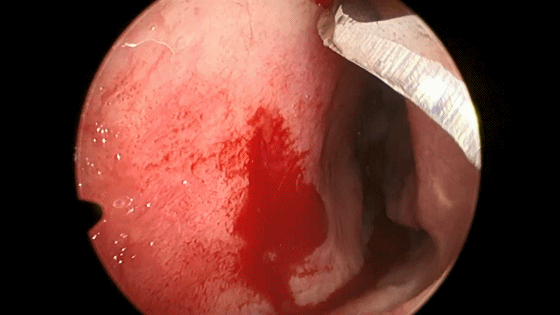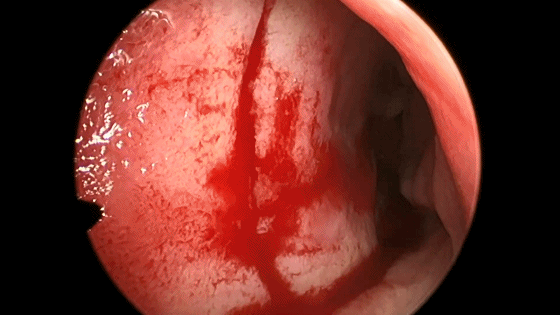
▼切开黏软骨膜后始可开始分离。若剥离子在黏膜与软骨膜之间,软骨膜仍盖于软骨上,则呈柔软红色;若软骨膜已分开,则呈闪光白色的表面。
![]()
▼用鼻中隔剥离子分离切口侧鼻中隔软骨膜及骨膜,弯曲面向软骨及筛骨垂直板分离时自上而下并与鼻梁平行分离黏软骨膜直至犁骨,此部位软骨膜常有粘连愈着,分离时应用宽钝器械,不要用小而锐的器械,以避免穿孔。
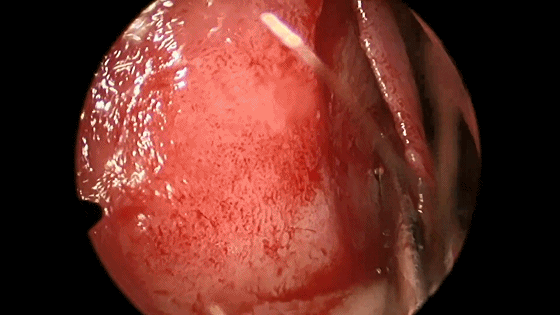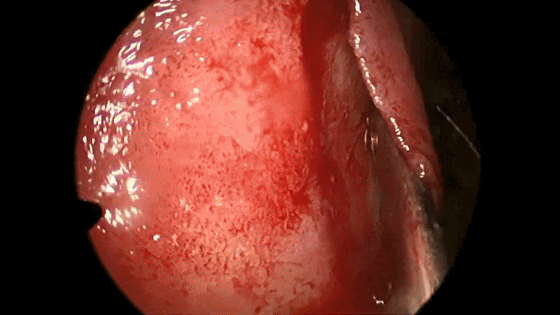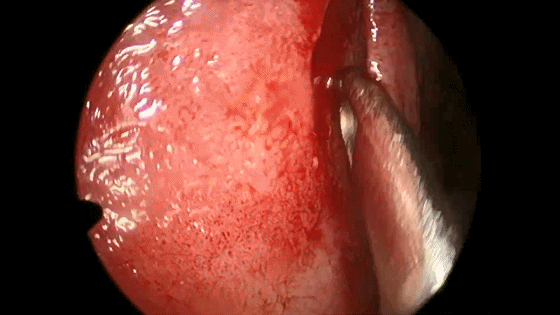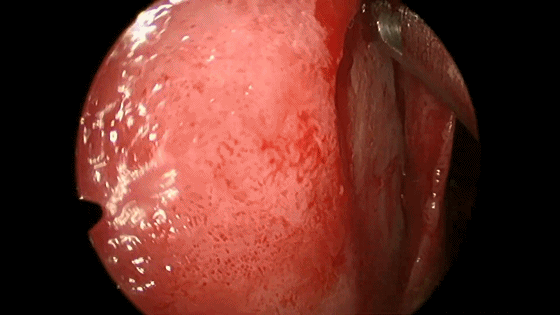
![]()
▼将左侧黏软骨膜从鼻中隔上分离,直到暴露后方的蝶骨嵴和蝶嘴。
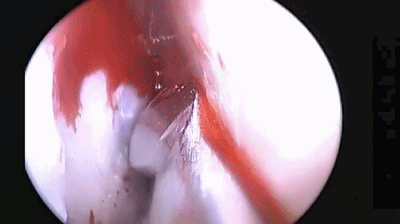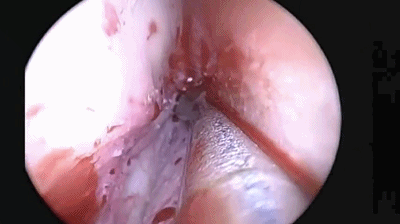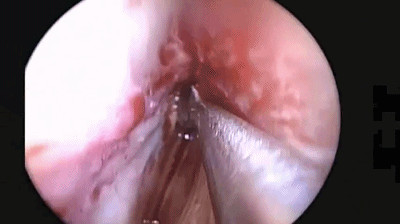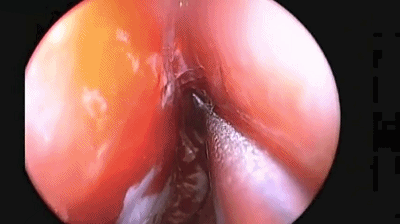
▼使用磨钻在犁骨和筛骨垂直板后部 上下方向磨开鼻中隔骨质。
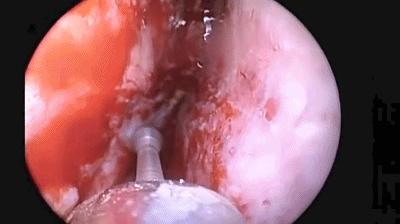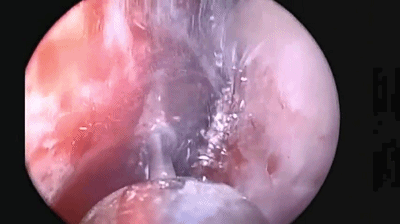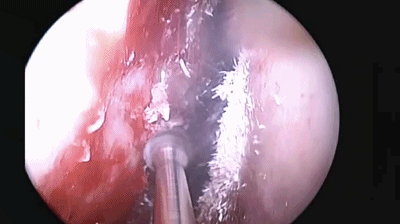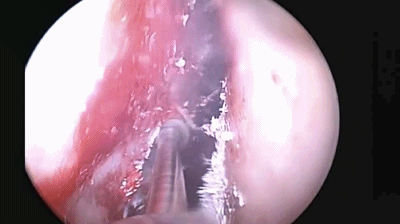
▼分离对侧黏软骨膜与鼻中隔间隙,直至完整暴露双侧蝶嘴至蝶窦开口上方的蝶窦前壁骨质。
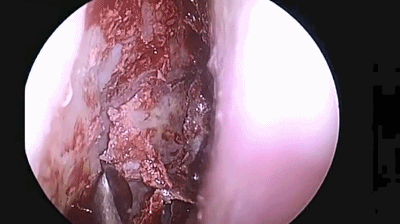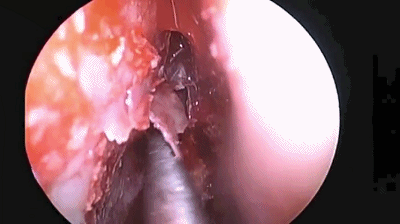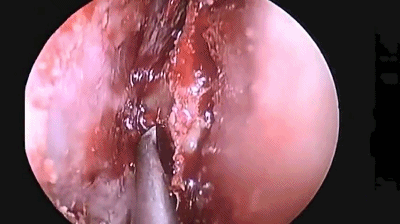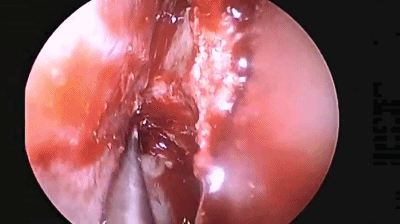
▼此时还可以用鼻中隔回旋刀或磨钻取下部分完整骨片并保留之,以备修补颅底。

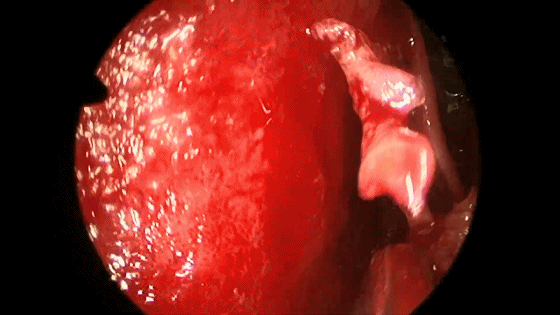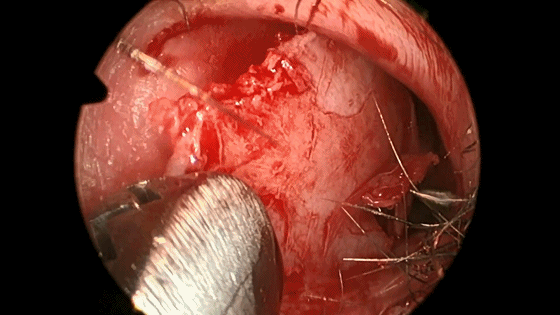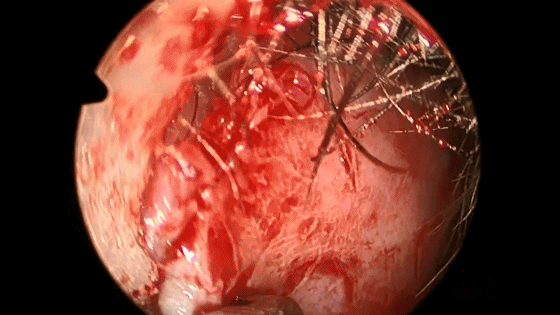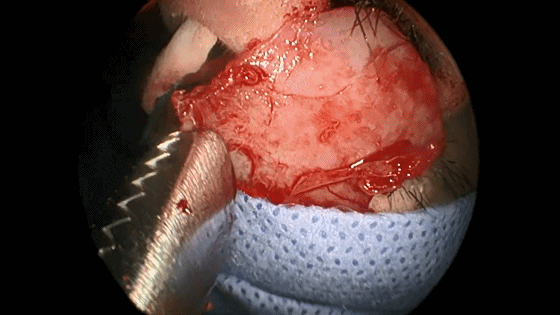
▼如需要双人四手操作,可再将右侧的黏软骨膜从鼻中隔上分离。

▼下图示双侧蝶嘴至蝶窦开口上方的蝶窦前壁骨质。
注意勿伤及蝶腭动脉。若伤及易出血,出血可用电凝止血,必须彻底止血,以免并发中隔血肿。
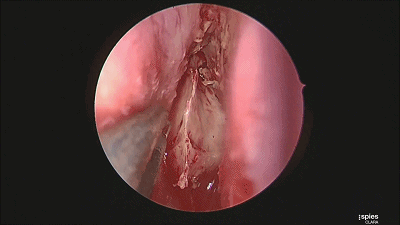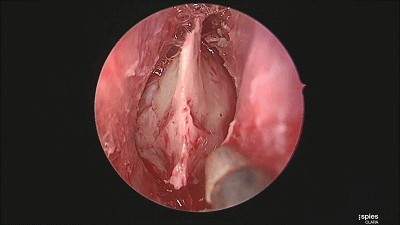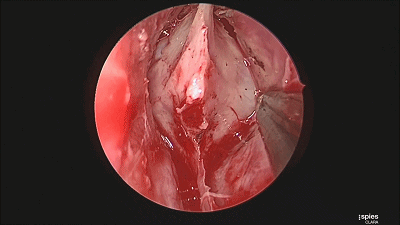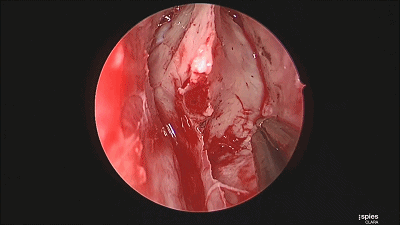
▼然后,我们采用双人四手,三个器械操作,磨除蝶骨嘴的骨质。
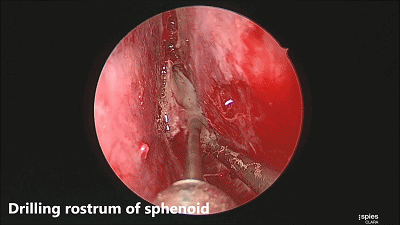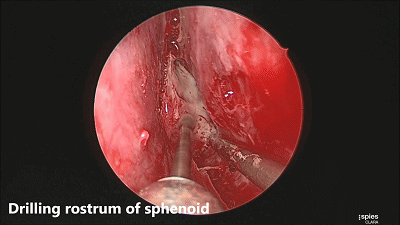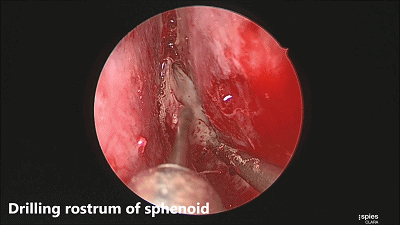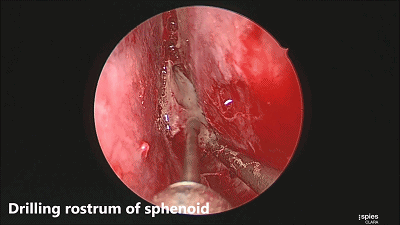
▼咬骨钳咬除碎骨。
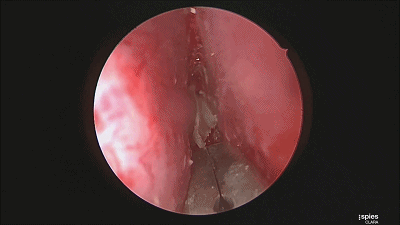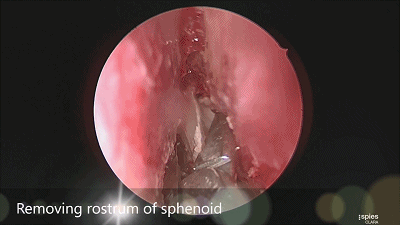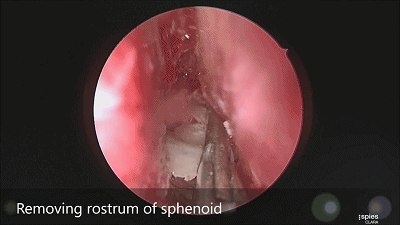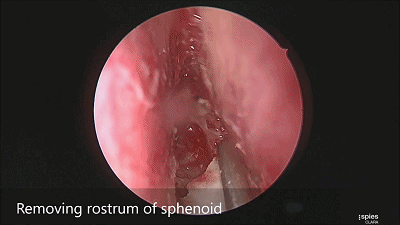
▼咬钳去除蝶窦黏膜,若出现黏膜渗血,可用小棉片将黏膜推开或电灼黏膜使其皱缩。蝶窦黏膜不必完全切除。
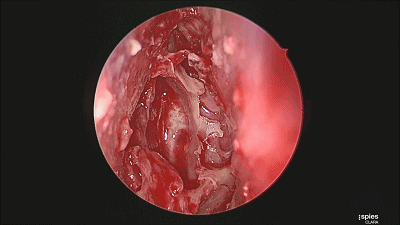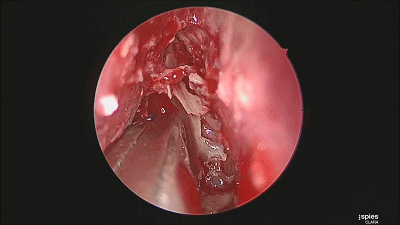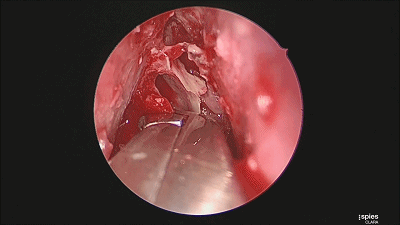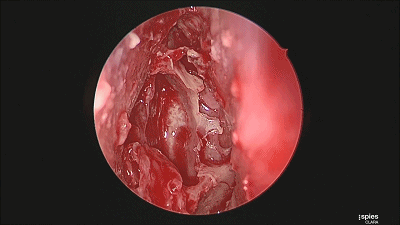
▼继续磨除蝶窦前壁骨质。 定位蝶窦中线。
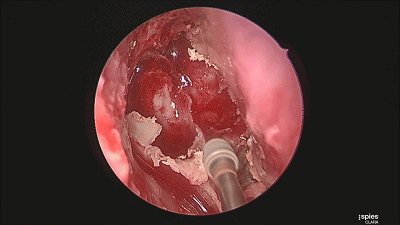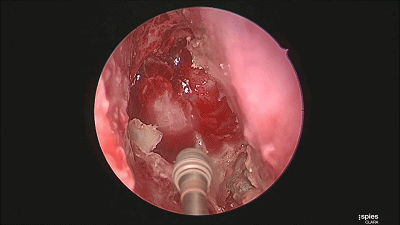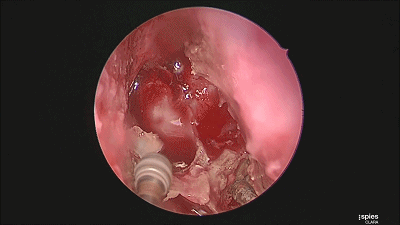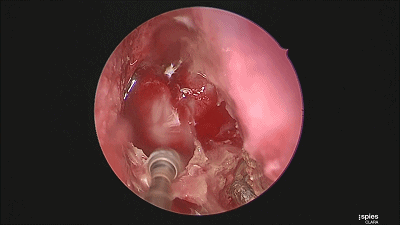
▼用磨钻从鞍底下部磨开鞍底骨质。
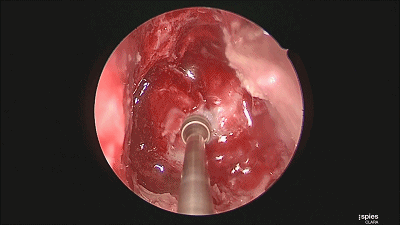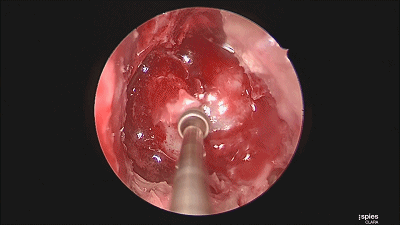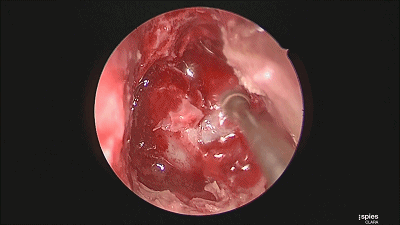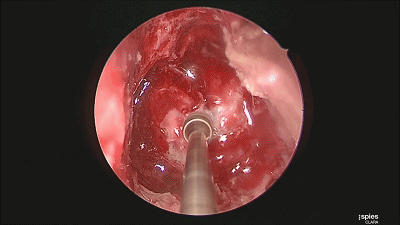
▼根据肿瘤大小,用万向椎板咬骨钳开放直径约1-1.5cm的骨窗,显露鞍底硬膜。
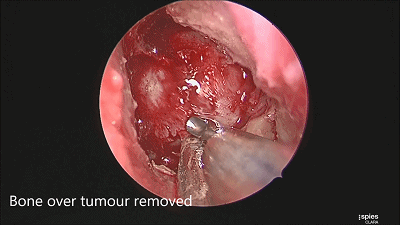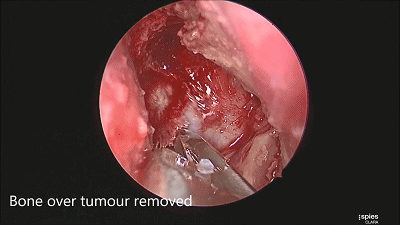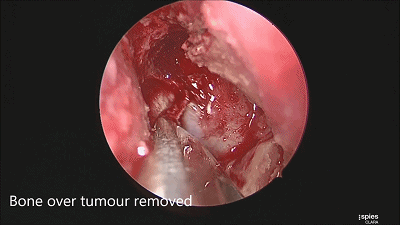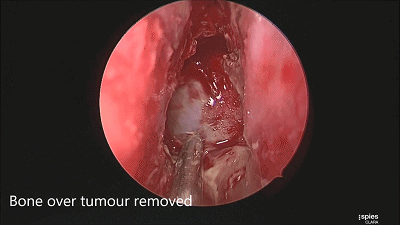
▼尖刀“X”划开鞍底硬膜
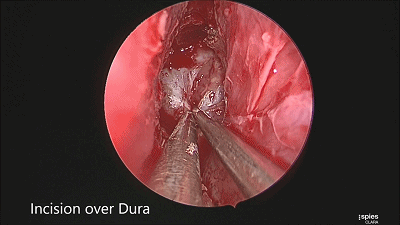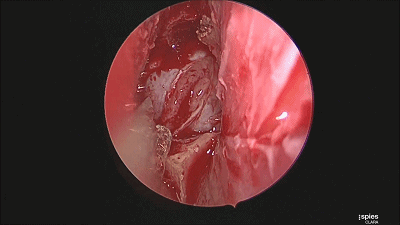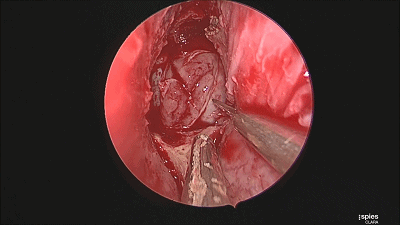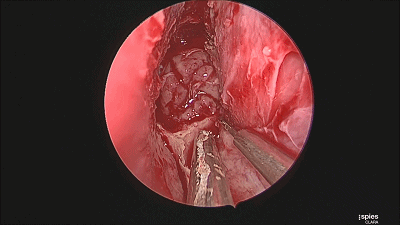
▼刮匙轻轻刮取肿瘤。
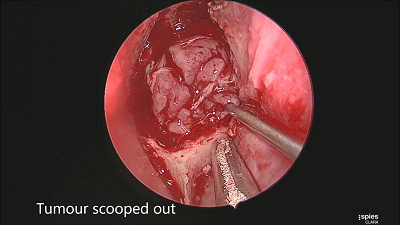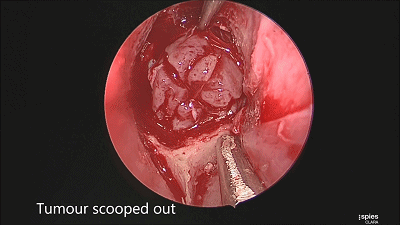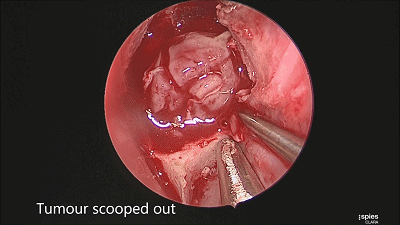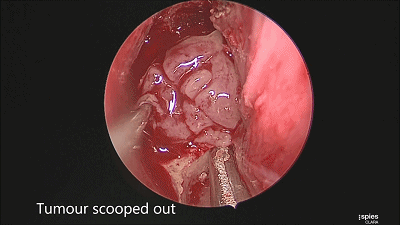
▼留取肿瘤标本。
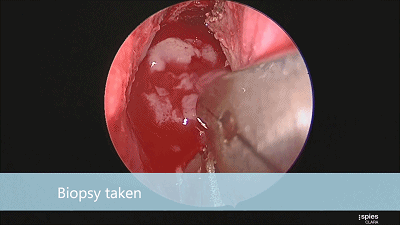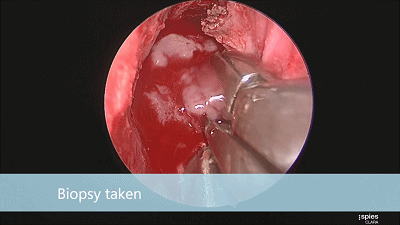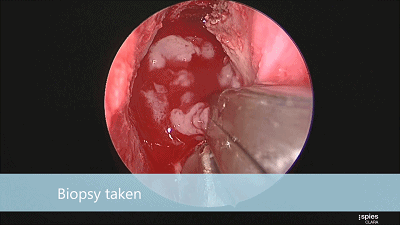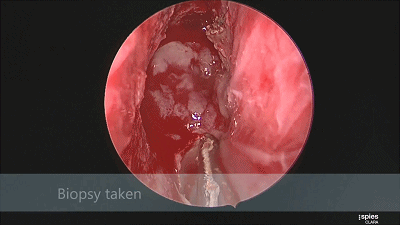
▼本例垂体腺瘤质软,易于吸除。
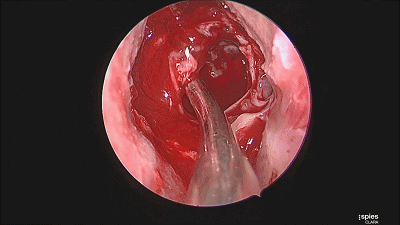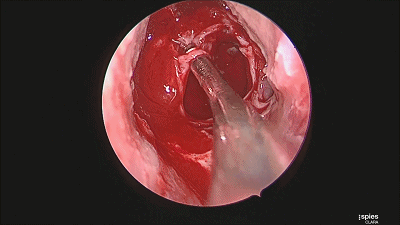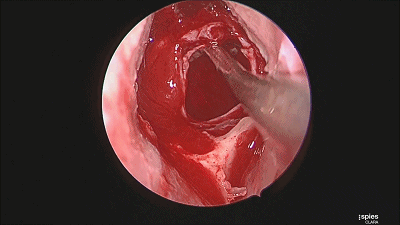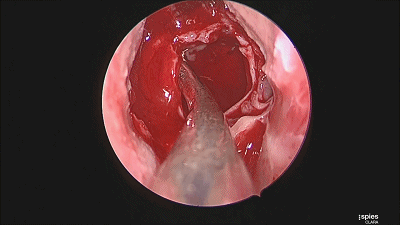
▼继续仔细吸除瘤腔死角的肿瘤。
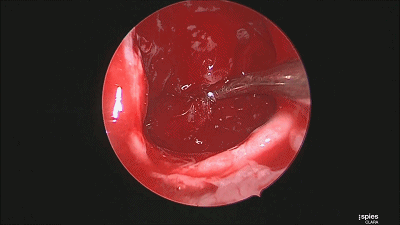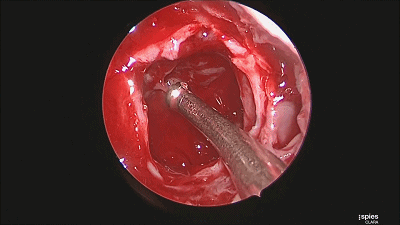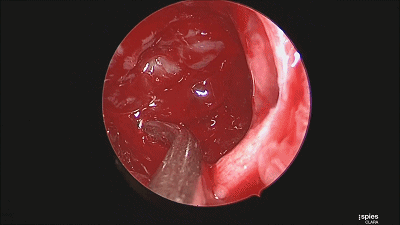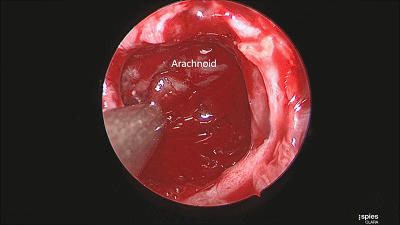
▼肿瘤切除满意后,速即纱包裹明胶海绵填塞瘤腔。
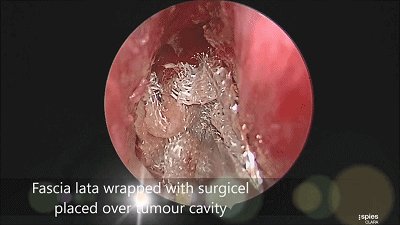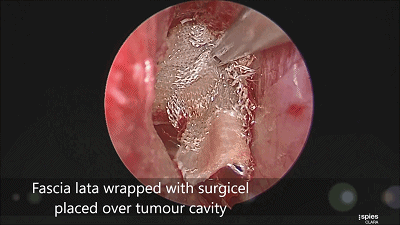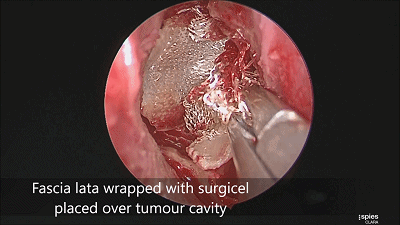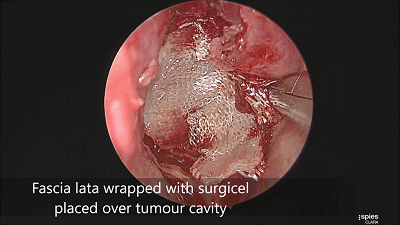
▼用纤维蛋白胶加固
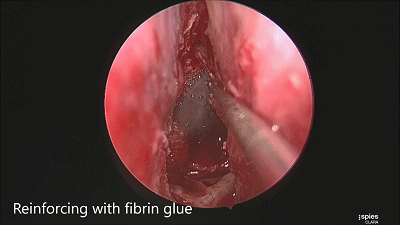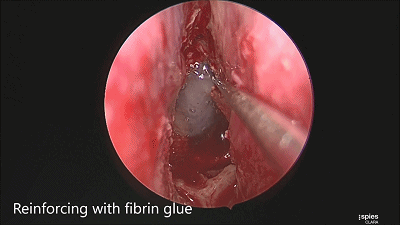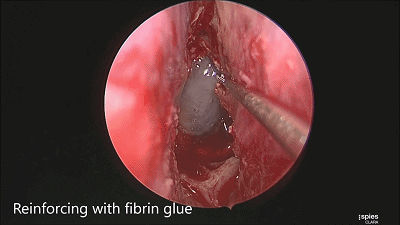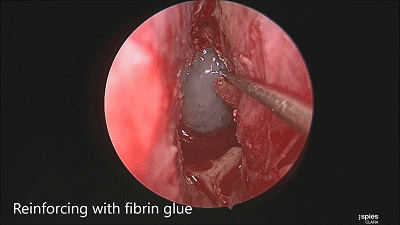
▼日本Masahiro Shin教授 展示了 采用 球囊压迫鞍底修补材料的方法(下图)。
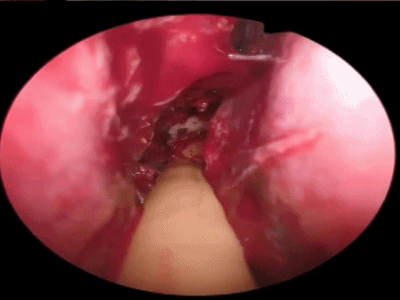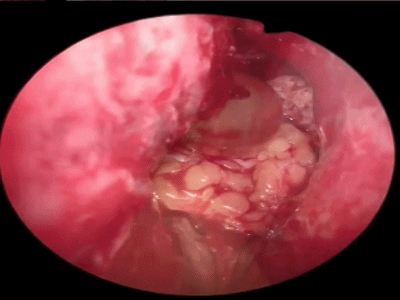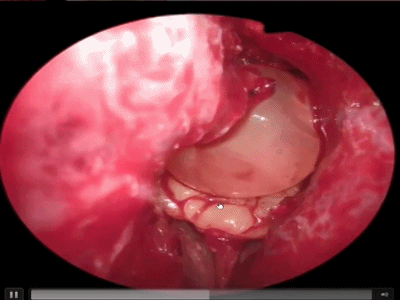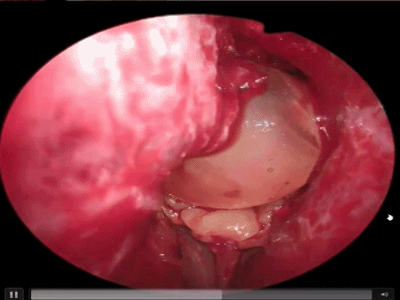
▼术毕,检查鼻中隔是否正直,有无出血点,吸净血液、血块,并取出碎骨片,然后将两侧鼻中隔黏膜对合。
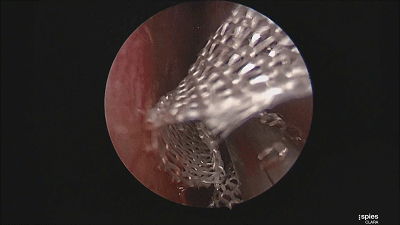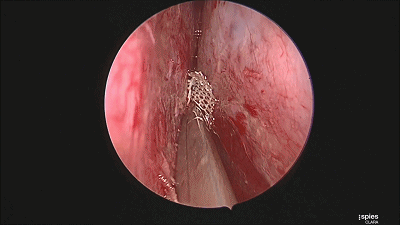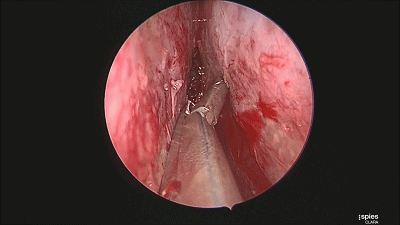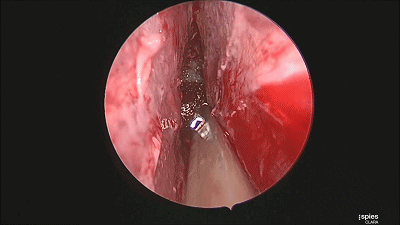
▼最后检查双侧鼻腔,吸净血液。
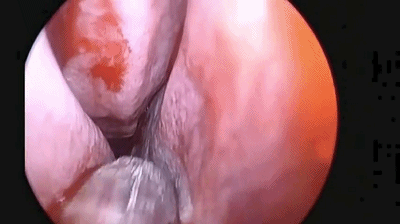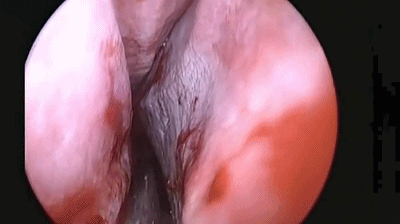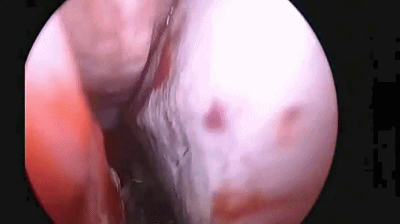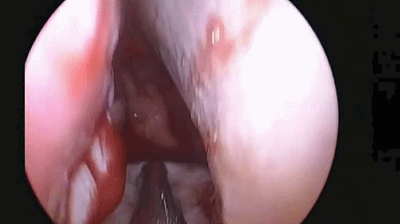
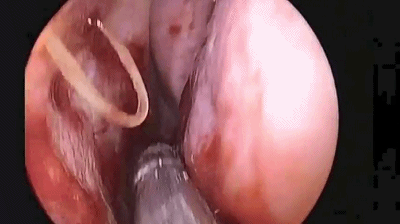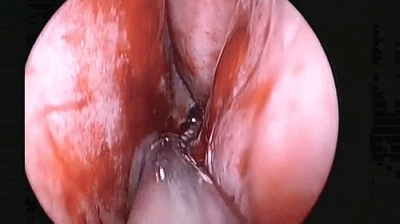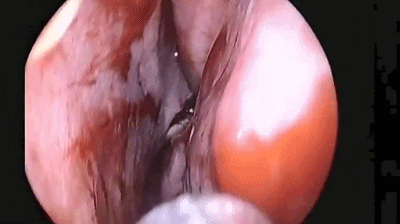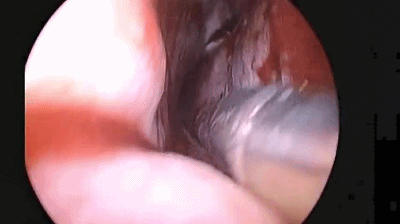
▼手术完成后,双侧鼻腔对称填塞膨胀海绵(下图示Doyle夹板),将双侧切口的粘膜复位。
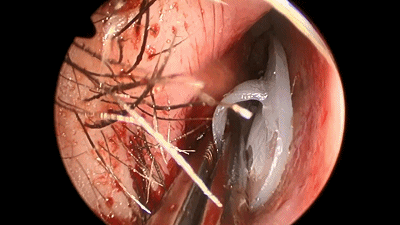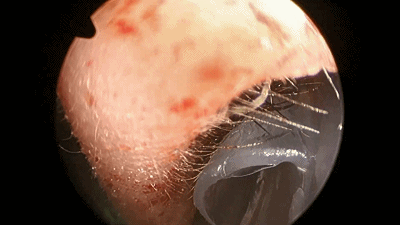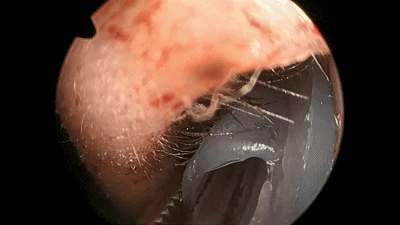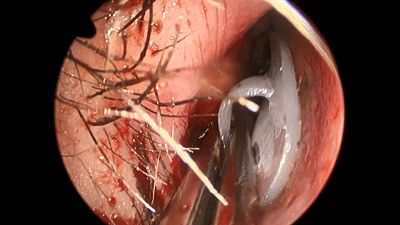
▼鼻中隔黏膜切口也可缝合2~3针,防止黏膜退缩、软骨暴露而延缓伤口愈合及结痂。
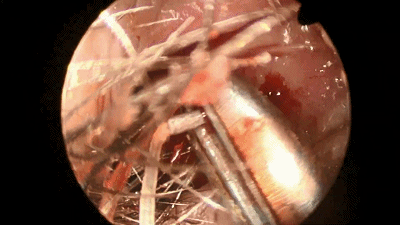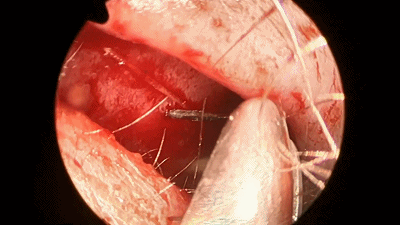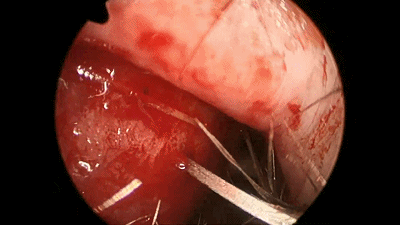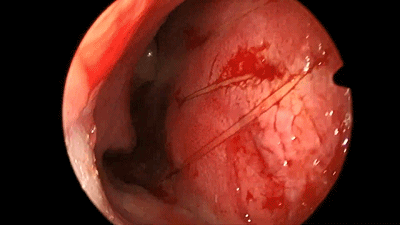
![]()
▼术前、术后3月、术后一年鼻腔粘膜对比。可见该术式保留大部分鼻腔粘膜及鼻甲,不破坏鼻腔的通气和鼻窦引流功能。
![]()
图片引自日本Masahiro Shin教授手术录像
![]()

术中注意事项
1.第一黏膜切口要在一直线上,不要做多个切口,使黏膜撕裂。切口不能过深,避免一刀切至软骨甚至损伤对侧软骨膜。
2.分离鼻中隔黏膜时,常出血影响视野,此时可使用带吸引器功能的剥离子。
3.分离至软骨与骨交界处,有时纤维粘连较紧或对侧软骨膜与骨嵴相连,此时分离应仔细,必要时用球刀切开粘连处再分离,以免损伤黏骨膜。分离时剥离子弯凹面需紧贴软骨及骨,避免黏膜损伤。
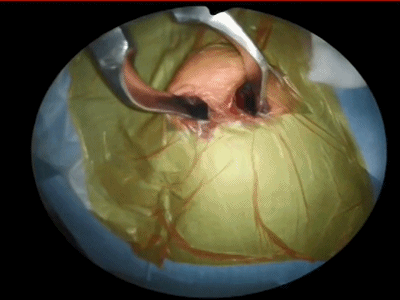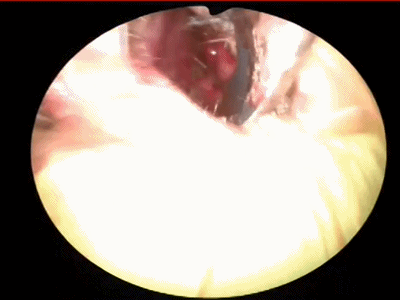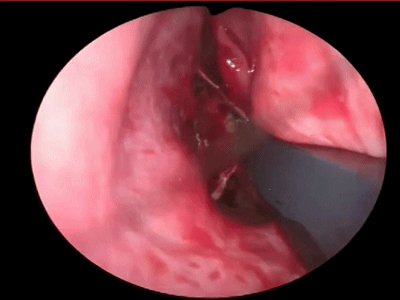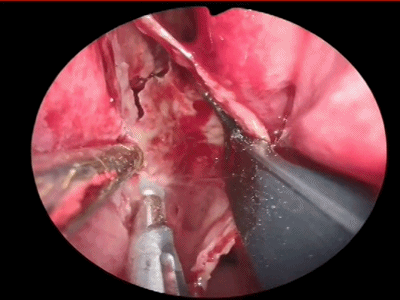
4.对于初学者,常常遇到下图中情况(吸引器或内镜无法顺利进入鼻中隔黏膜下),笔者常采用剥离子将黏膜瓣抬起(亦可将鼻中隔粘膜用缝线牵开),以便顺利地操作内镜和仪器的进出。
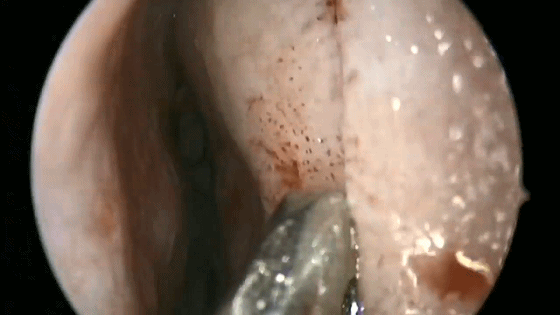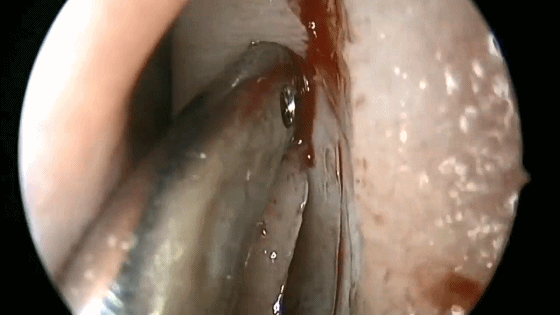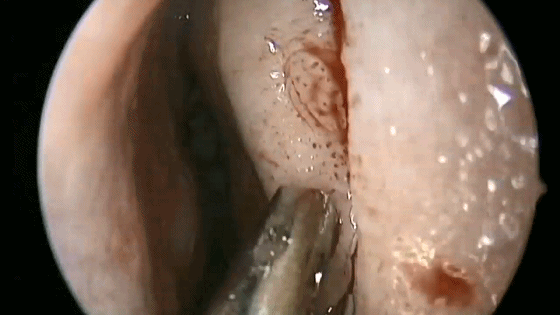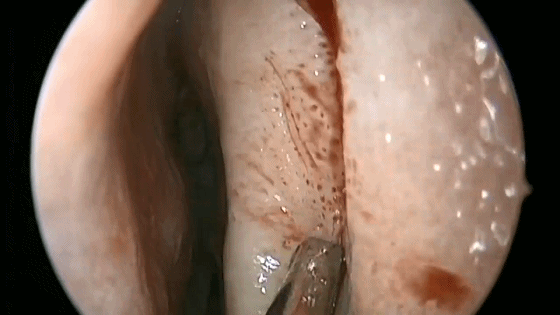
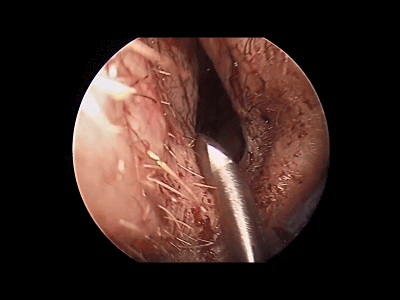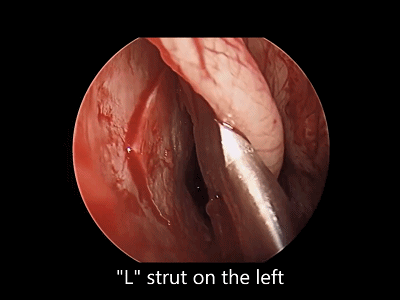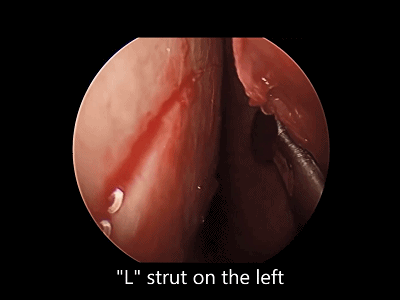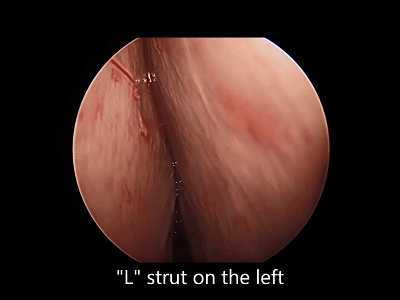
▼日本Masahiro Shin教授使用一种鼻中隔扩张器(下图),可以将双侧鼻中隔黏膜牵开,便于双人四手操作。
![]()


术后处理
1.术后病人取半坐位,鼻腔填塞者应于术后48h分次抽出填塞物,术后1周耳鼻喉科会诊清理鼻腔,以免鼻中隔与下鼻甲粘连。
2.密切观察鼻部渗血情况。如有出血,检查为切口为中隔内部出血,予以重新填塞。
3.术后给以抗生素治疗。如有头痛、鼻痛给以止痛剂。

术后并发症
1.鼻中隔黏膜撕裂为术中常见的并发症。①多因切口分离时未达黏骨膜,而撕裂黏膜。②或在分离嵴突时,周围黏膜分离范围不够而撕裂;③剥离器头未紧贴软骨或骨,当分离时手有落空感即已损伤黏膜。如为一侧黏膜撕裂多易愈合,如损伤处与切口在一平面即形成鼻中隔穿孔。
2.鼻中隔穿孔多因技术不熟练或操作时不够细致而造成。若穿孔小可将黏膜对位缝合,若穿孔较大,可在穿孔前方或后方做一黏膜松解切口,使黏膜前移或后移,覆盖穿孔,再缝合穿孔缘,或将取下的中隔软骨修平,放于穿孔间。
3.鼻中隔血肿多发生于鼻腔纱条取出后,两侧软骨膜或骨膜之间出血,鼻中隔血肿时可见鼻中隔黏膜向两侧凸起,色暗紫,触之软,用麻黄素后不收缩。若血肿较大,应自切口处分离取出血块,再重新填塞,给以抗生素及止血剂。
4.鼻中隔脓肿为鼻中隔血肿感染所致,有鼻梁部疼痛及头痛、寒战、发热,检查鼻中隔红肿、触痛、有波动感,鼻梁部明显压痛。如已确诊,应将切口分离,排脓,放入橡皮引流,给以大量抗生素。
5.外鼻畸形有鼻梁塌陷(鞍鼻)、鼻孔扁平(塌鼻)、鼻尖消失,为手术中切除软骨过多,病人年龄在18岁以下而鼻尚未完全发育,或因鼻中隔脓肿后软骨液化而形成。外鼻畸形既影响面容又影响鼻生理功能,故应在手术时加以预防,如已发生畸形,可于术后6个月进行鼻整形术。
6.鼻腔粘连或因手术操作不当,损伤鼻腔外侧壁黏膜所致,或因纱条填塞过紧,时间过长,鼻黏膜损伤后形成假膜所致。术后发现此类情况,应每天换药予以分离,使黏膜上皮化,若已形成粘连,则可用小刀分离后放入硅胶薄片,待粘连创面上皮化后取出。
7.急性鼻窦炎及中耳炎若纱条填塞时间过久,可影响鼻窦及中耳引流,形成急性鼻窦炎及中耳炎,因鼻阻塞而张口呼吸,还可引起咽炎。
![]()

总 结
优点:
1.保留大部分鼻腔粘膜及鼻甲,避免鼻中隔穿孔;
2.不破坏鼻腔的通气和鼻窦引流功能,在保证足够的骨窗暴露范围的同时,降低了术后鼻窦炎和嗅觉减退的发生率,提高了患者的生活质量;
3.蝶腭动脉的鼻中隔分支 以及鼻中隔黏膜 予以保留,可以进一步获取鼻中隔黏膜瓣;
4.可扩展为双人四手操作;
5.术后鼻腔残余物更少,术后鼻腔恢复更快。
缺点:
1.单鼻孔鼻中隔黏膜下入路,可能出现通道狭窄,器械进入不便等情况;
2.术后黏膜卷曲,与鼻甲黏连,影响嗅觉。
3.不利于术后评估脑脊液鼻漏
4.术后蝶窦引流不佳,可能导致头痛等不适。
参考视频




