首发:神经病学医学网 译者:玄之玄 仅供学习交流
精品推荐,干货较多,建议认真阅读每一段话,肯定会有新的认识、意想不到的收获,亲测有效!学习就是这样,不要怕麻烦,话不多说,小板凳搬来,一起学习吧!

脑干的结构比较复杂,加之病变的水平、部位、范围大小等不同,可以产生各种不同的临床表现,构成很多的脑干损害的临床综合征,故定位有时较为困难,必须结合脑干的解剖特点,作为病变定位的指导,脑干病变的定位原则如下。
(一)确定脑干是否有病变:
1.脑神经核或其根丝受损:
由于第Ⅲ~XII对脑神经核都位于脑干内,且都由脑干传入或发出纤维,而脑神经核相互之间又相当接近,故在脑干损害时,至少有一个或两个以上的脑神经核或其脑内纤维受损,产生相应的临床症状。
2.交叉性综合征是脑干病变的特点:
脑干病变,常损害一侧。故于病灶同侧出现脑神经感觉、运动核及其纤维的损害引起周围性瘫痪及感觉障碍,往往能提示病灶所在的部位。同时还损害了病灶同侧所通过的下行运动传导束和上行感觉传导束,出现病灶对侧感觉和(或)运动障碍的症状体征,这样就形成了交叉性综合征,即病灶同侧脑神经周围性瘫痪及感觉障碍,病灶对侧肢体中枢性瘫痪及传导束性感觉障碍,伴有或不伴有病灶对侧病变水平以下的脑神经感觉、运动障碍,例如中脑病变引起的动眼神经性交叉瘫,其病灶侧出现动眼神经麻痹,病灶对侧出现中枢性肢体瘫痪及中枢性面神经与舌下神经瘫痪。如果病变位于脑桥,则可出现面神经性交叉瘫,这时除出现病灶同侧的周围性面瘫及对侧肢体的中枢性瘫痪之外,还可出现对侧中枢性舌下神经瘫痪。又如病变位于延髓出现舌下神经性交叉瘫,则病灶同侧出现舌下神经周围性瘫,病灶对侧肢体出现中枢性瘫痪。因为皮质脑干束到延髓已经终了,故无病灶对侧的脑神经核上性损伤。
(二)确定脑干病变的水平(纵定位)
确定脑干病变的水平主要取决于脑神经核及其发出的脑内纤维是否受到损害。一般来说,第三、四对脑神经及其核和瞳孔反射中枢在中脑,第五、六、七对脑神经及其核和角膜反射中枢在脑桥,第八对脑神经及其核在脑桥延髓交界部,第九、十、十—、十二对脑神经及其核和咽反射在延髓。此外,在延髓内尚存有三叉神经脊束核。所以当动眼神经所支配的眼肌麻痹、瞳孔反射消失,并伴有脑干传导束障碍的症状,就能说明病变部位在中脑;如果三叉神经分布区域的运动和感觉障碍,角膜反射消失,同时有传导束功能障碍,病变可确定在脑桥;假如有第九~十二对脑神经的某些症状,咽反射消失和对侧肢体的运动或感觉障碍,其病变必在延髓。由此可见,脑干纵向定位诊断主要依赖于脑神经根和脑神经核的存在部位。这些病灶均位于脑神经麻痹侧,应当指出,脑干病变时脑神经核或其根丝虽然极易受到损害,但是,不一定是病变的直接损害,也可以因病变的压力或血液循环障碍的间接影响。
(三)确定脑干病变的范围(横定位)
确定脑干病变的范围与病变的位置有关。脑干为不规则的柱状体,高位较粗大,低位较细窄。如果病变位于延髓,由于延髓的体积较小,所以小的病变,尤其在延髓背部较小的病变,也很容易造成显著的功能障碍,引起双侧的病损。例如在舌下神经核附近的小量出血或小软化灶,往往可以引起双侧舌下神经的核性损伤,产生舌全部的麻痹。锥体位于延髓的最下端,两侧锥体在此紧相靠近,故在此部位较小的病变就可以引起两侧锥体束的损害,产生四肢瘫痪。两侧内侧丘系在延髓和脑桥下部彼此靠近,故在此部正中区有小的病变,便可以出现颈髓以下的四肢躯干深感觉障碍和感觉性共济失调。脑干高位水平较宽,脑桥和中脑的体积较大,因而同样大小的病变在中脑和脑桥则往往只能侵及单侧,出现单侧的症状及体征,很少出现像延髓那样的两侧核性损害的症状及体征。由此可见,脑干病变所致的功能障碍的范围与程度并不能代表病变的范围与程度,但是脑神经损害的多寡在某种意义上来说可以反映病变范围。
(四)脑干病变时的某些特殊的症状和体征
脑干某些部位的病变可以出现特有的症状,对脑干病变的定位诊断很有帮助。例如;①空间知觉障碍:患者可以看到有人经墙壁进入邻室,且能看邻室中其他物件,墙壁被看成为弯曲或扭曲状,或有倒塌的感觉。见于第四脑室底的脑桥被盖部和内侧纵束所在部位的病变;②幻觉:中脑被盖或第三脑室尾部底内病变时,幻觉相当常见。大脑脚性幻觉类似白日梦,推测病变可能靠近睡眠醒觉中枢。
(五)脑干内、外病变的鉴别
正确地区分病变是在脑干内抑或是脑干外,对于某些疾病,尤其是决定肿瘤的治疗方针和预后判定具有重要的意义。一般而论,脑干外肿瘤以外科手术治疗为主,而脑干内病变则以内科保守治疗为主。脑干髓内、髓外病变的鉴别如下∶①脑干内病变交叉征明显,而脑干外病变交叉征不明显或不存在。②脑干内病变脑神经麻痹与肢体瘫痪发生的时间相差不多,而脑干外病变则脑神经麻痹出现的早而多,对侧肢体如有瘫痪或感觉障碍,也往往发生的较晚,而且程度也较轻。③脑干内病变常有纯属脑干内结构损害的症状,例如内侧纵束损害出现两眼球分离,不能凝视,垂直性眼震或内侧纵束综合征(前核间麻痹);外展旁核损害出现眼球同向运动障碍等。脑干外病变不出现内侧纵束及眼球同向运动障碍等症状。④区分脑神经是核性还是周围性损害∶脑干内病变常损害中脑动眼神经核的一部分或双侧动眼神经核部分受累,表现动眼神经麻痹常为不全性,双侧性;且由于动眼神经核还发出纤维支配眼轮匝肌,故在动眼神经麻痹的同时,伴有眼轮匝肌麻痹,表现为眼裂扩大和不能闭目。舌下神经核亦分出一部分纤维支配口轮匝肌,故脑干内病变损害舌下神经核,除表现舌肌麻痹外,尚同时伴有口轮匝肌麻痹(表 2-1)。


(一)延髓病变的症状
延髓的体积较小,组织结构较致密,一个较小的病灶常可累及许多具有不同功能的结构,引起广泛、明显的症状和体征,同时也容易引起延髓双侧的损伤。根据病变损害的部位不同,可出现各种不同的症状与体征。
1.运动障碍:
延髓病变所致的运动障碍,主要是指锥体束损害引起的瘫痪。脑干内的锥体束包括皮质脊髓束和皮质脑干束(皮质延髓束)两部分。皮质脑干束至延髓其纤维全部终止于疑核和舌下神经核。皮质脊髓束行至锥体下端,大部分纤维(约75%~ 90%)越过中线形成锥体交叉,交叉后的纤维在脊髓侧索内下行,成为皮质脊髓侧束,止于同侧前角。锥体纤维进行交叉时恰在闩部以下开始直到第一颈神经根以下交叉完毕。皮质脊髓束控制对侧肢体的运动,其中控制上肢肌肉的纤维在内侧,控制下肢肌肉的纤维在外侧。皮质脊髓侧束则控制同侧肢体的活动,控制上、下肢肌肉的纤维排列如同皮质脊髓束,即上肢仍在内侧,下肢也在外侧。在锥体交叉部,控制上肢肌肉活动的纤维先交叉,即在锥体交叉上部;控制下肢肌肉的纤维后交叉,即在锥体交叉下部(图 2-82)。
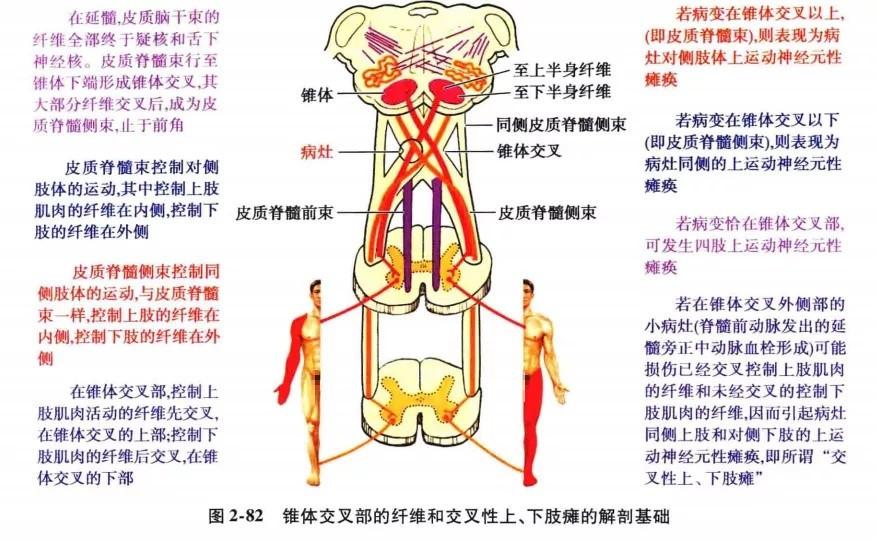
①假如病变在锥体交叉以上(即皮质脊髓束),则表现为病灶对侧肢体上运动神经元性瘫痪。②若病变在锥体交叉以下,则表现为病灶同侧的上运动神经元性瘫痪。③如果病变恰在锥体交叉部,可发生四肢上运动神经元性瘫痪。④如若在锥体交叉外侧部的小病灶(如脊髓前动脉发出的延髓旁正中动脉血栓形成)可能损伤已经交叉控制上肢肌肉的纤维和未经交叉的控制下肢肌肉的纤维,因而引起病灶同侧上肢和对侧下肢的上运动神经元性瘫痪,即所谓交叉性上、下肢瘫(这个临床不是很多见哈)。
2.脑神经麻痹:
延髓有后四对脑神经核及其发出的脑神经,疑核自上而下发出的运动纤维加入舌咽神经、迷走神经和副神经的延髓部。舌下神经核发出舌下神经。
(1)疑核及其发出的纤维损伤∶表现为声音嘶哑、饮水呛咳、吞咽困难、病灶同侧软腭麻痹(下垂)、悬雍垂偏向病灶对侧,咽反射减弱或消失,称为延髓麻痹(球麻痹)(图2-83、图2-84)。


一侧疑核接受双侧皮质脑干束的支配,故单侧皮质脑干束损害时不出现疑核的障碍,只有当双侧皮质脑干束损害时方出现双侧疑核功能障碍,表现为声音嘶哑、饮水发呛、吞咽困难、软腭麻痹,但咽反射正常,称为假性延髓麻痹(假性球麻痹)。
(2)舌下神经核及其纤维损伤∶当一侧舌下神经核及其发出的纤维损害时,可出现同侧舌肌瘫痪,伸舌时舌偏向病灶侧,舌回缩时舌偏向健侧,病程久了可出现瘫痪侧舌肌萎缩及肌纤维颤动或肌束震颤(图 2-85)。

一侧舌下神经核只接受对侧皮质脑干束的支配,故单侧皮质脑干束损害时则出现对侧舌肌瘫痪,表现为伸舌时,舌偏向病灶的对侧,没有舌肌萎缩,亦无肌纤维颤动及肌束震颤(图 2-86)。

3.感觉障碍:
延髓的体积较小,在延髓有上行的内侧丘系(司深感觉及触觉)、脊髓丘脑束(司痛、温觉),还有三叉神经脊髓束、三叉神经脊束核及三叉丘系等,这些传导束在延髓相距较近,故较小的病灶可以引起一种或一侧感觉障碍,如病变范围较大,则可引起双侧或多种感觉合并障碍。
(1)深感觉障碍常为双侧性:
双侧内侧丘系位于中线的两侧,相距很近,故在延髓正中线旁较小的病灶便可以损害两侧的内侧丘系,出现自C1以下的双侧肢体的深部感觉障碍。有人认为内侧丘系纤维在延髓具有一定的排列顺序,它们是自腹侧向背侧的排列依次为骶、腰、胸、颈,这在临床上具有一定的定位诊断意义。
(2)感觉分离较为常见∶
①深、浅感觉分离∶内侧丘系靠近中线上,而脊髓丘脑束则位于腹外侧部,两者保持有一定的距离。只有当病灶具备一定大小时方能同时破坏这两部分的纤维,产生对侧半身肢体的深、浅感觉完全障碍。如果病灶较小,只破坏两者之一,则出现对侧肢体的深部或浅部感觉障碍,称为感觉分离(或称感觉分离障碍)。②浅感觉分离:有人认为在延髓,脊髓丘脑束内的痛觉纤维在内侧上行,温度觉纤维在外侧上行(内痛外温),因此,较小的病灶可以引起痛觉或温度觉一种纤维的损害,产生痛觉及温度觉分离现象,称为浅感觉分离。
(3)可以出现节段性感觉障碍∶
在延髓中部,脊髓丘脑侧束及脊髓丘脑前束已合并成脊髓丘脑束(系)。在延髓,脊髓丘脑束也可以分层定位,其纤维排列由前外向后内依次为来自骶、腰、胸、颈部的纤维,传导面部浅感觉的腹侧三叉丘系则在脊髓丘脑束的后内侧。因此,小范围的病灶,可能只损害其中的一部分纤维,产生类似节段性痛、温觉障碍(见图 2-22)。如有大的病灶完全损害这些纤维,则可产生对侧C1水平以下半身痛、温觉消失、触觉减退。

(4)头面部感觉障碍:
1)当三叉神经脊髓束及核损害时,产生病灶侧三叉神经分布区内的痛、温觉障碍。如果三叉神经脊髓束核的上部损害,则出现同侧面部口鼻周围区痛、温觉障碍;如果三叉神经脊髓束核的下部损害,则出现同侧颜面的周边部痛、温觉障碍;如果三叉神经脊髓束核的中部损害,则产生口鼻周围区与颜面部周边部之间的区域痛、温觉障碍(洋葱皮样分布)(图 2- 87、图 2-88)。


有人认为,三叉神经脊髓束核与面部痛温觉的支配关系还有另一种排列方式,即三叉神经脊髓束核的头端支配下颌区,体端支配上颌区,尾端支配额区(图 2- 89)。

2)当一侧三叉丘系损害时,可引起对侧面部的感觉障碍(主要为痛、温觉缺失),由于同时还累及其他结构,所以往往伴有其他症状(如上图 2-90)。
(5)交叉性感觉障碍:当一侧延髓病变损害三叉神经脊髓束及其核同时又损害脊髓丘脑束时,则产生病灶同侧颜面痛、温觉障碍及对侧肢体的痛、温觉障碍,称为交叉性感觉障碍(图2-91)。

4. 霍纳(Horner)综合征
在延髓网状结构中有自下丘脑发出的交感神经下行纤维,该纤维受到损害时可出现霍纳(Horner)综合征,表现为同侧眼裂变小,瞳孔缩小及眼球内陷三主征,伴颜面潮红及发汗减少或消失(三小一少)(图 2-92)。

5.小脑性共济失调
当一侧脊髓小脑束及绳状体损害时可出现同侧的小脑症状及体征。一侧下橄榄核病变时,则出现双侧小脑性共济失调,并可能出现肌阵挛。
6.呼吸功能障碍
延髓的呼吸中枢位于延髓中、上段的网状结构中,它是整个呼吸中枢的最重要、最基本的组成部分。延髓通过迷走神经核和迷走神经对维持正常的呼吸、心跳、血压等生命活动起着极重要的作用,因此延髓是人类生命中枢之所在。当延髓呼吸中枢遭到破坏时,则呼吸立即停止。
7.心血管功能障碍
在临床上,由于脑干,尤其是延髓的病变或损伤,可出现循环功能障碍症状,如因病变破坏下凹附近的心加速中枢和血管收缩中枢,或因血肿等刺激灰翼深方的心抑制中枢,都可出现心跳减慢和血压下降等严重症状,最后发生心跳停搏。
(二)延髓病变的综合征
1.交叉性上下肢瘫痪:
这是一种少见的特殊类型的交叉性瘫痪。系在锥体交叉外侧部的小病灶,损害了已经交叉的支配上肢肌肉的纤维和未经交叉的支配下肢肌肉的纤维,从而引起病灶同侧的上肢和对侧下肢的中枢性瘫痪(见图 2-82),可由血管病(例如由脊髓前动脉发出的延髓旁正中动脉血栓形成)引起。
2.橄榄前综合征:
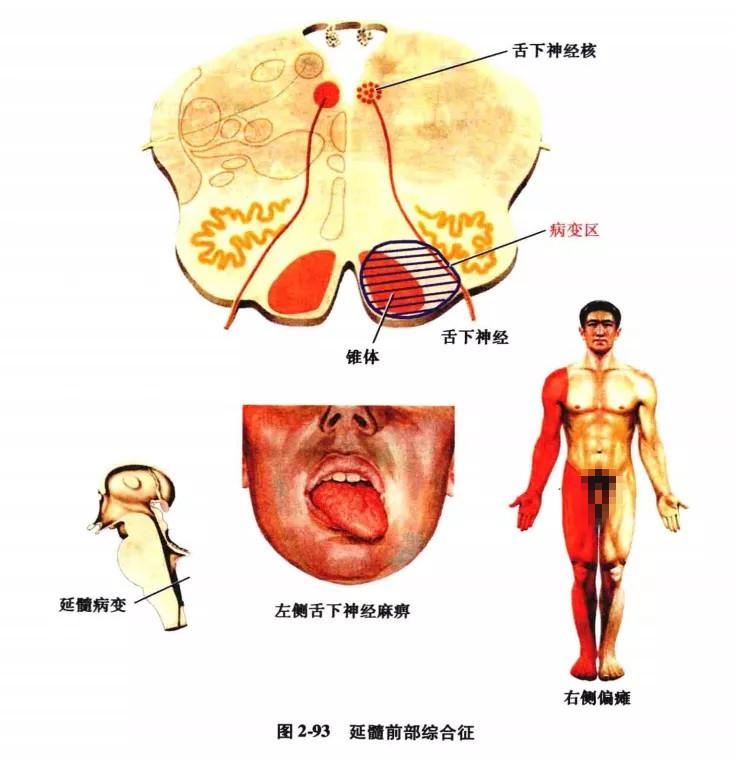
病变部位在下橄榄核的前内侧,可由脑血管病或炎症引起,包括延髓前部综合征及延髓旁正中综合征。
(1)延髓前部综合征(舌下神经交叉瘫)病变主要损害锥体及舌下神经,表现为同侧舌下神经周围性麻痹及对侧上下肢中枢性瘫痪(图2-93)。
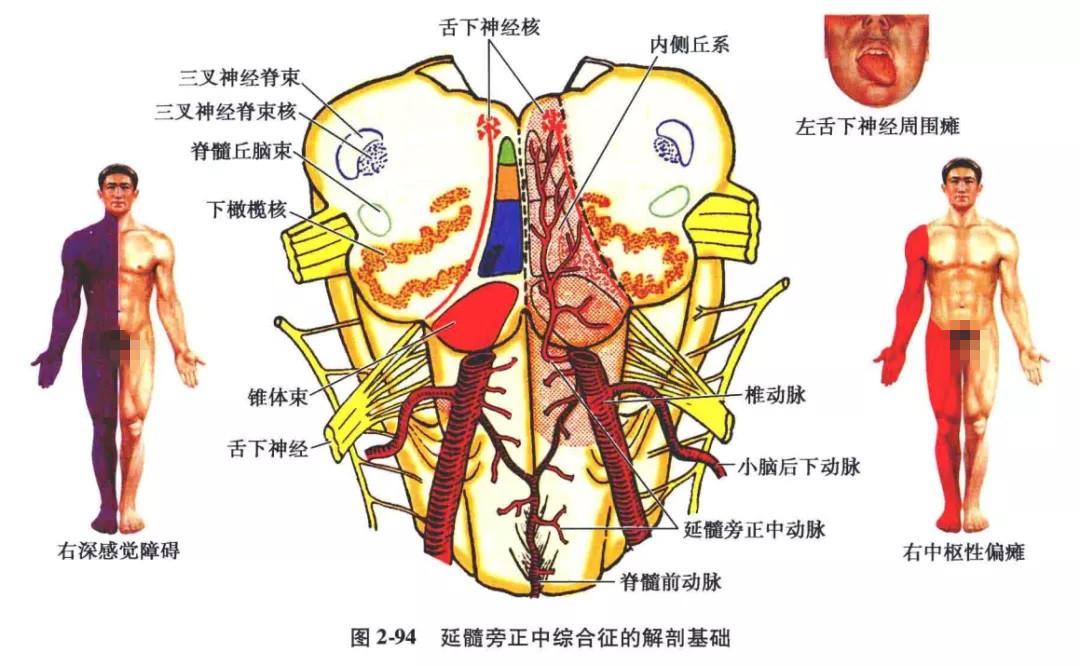
(2)延髓旁正中综合征(舌下神经交叉瘫及半身感觉丧失综合征)病变位于延髓腹侧橄榄体水平,相当于旁正中动脉支配区,为延髓旁正中动脉闭塞所致,病变范围扩大到内侧丘系和舌下神经核,因而病变损害了锥体、舌下神经根丝、内侧丘系及舌下神经核。临床表现为同侧舌下神经周围性麻痹;对侧上、下肢中枢性瘫痪;对侧肢体深感觉障碍(记忆:舌 锥 感)(图2-94)。
3.橄榄后综合征(延髓后部综合征):
病变部位在橄榄后方的延髓外侧区(图 2-95),常因肿瘤或血管闭塞性疾病引起,由于脊髓丘脑束在延髓侧区的周边部,因而常被损害而引起对侧肢体的痛、温觉缺失和触觉迟钝;又由于舌咽、迷走神经和副神经(延髓)根出自橄榄后沟,所以在橄榄后区的病变,上述神经必然受累。根据各该脑神经根或其核受累的组合不同,可构成不同的综合征(如下述)。

(1)舌咽、迷走、副神经综合征(史密特,Schmidt 综合征)∶病灶主要位于疑核及副核。临床表现为同侧咽喉及软腭麻痹;同侧胸锁乳突肌及斜方肌下运动神经元性症痪(图 2-96)。

(2)舌咽、迷走、副、舌下神经综合征(贾克森,Jackson 综合征):病灶主要位于疑核、副神经核及舌下神经核。临床表现为同侧咽、喉及软腭麻痹;同侧胸锁乳突肌及斜方肌下运动神经元性瘫痪;同侧舌肌下运动神经元性瘫痪( 图 2-97)。

(3)舌咽、迷走、舌下神经综合征(泰匹,Tapia 综合征):病灶主要位于疑核及舌下神经核。临床表现为同侧咽、喉及软腭麻痹;同侧舌肌下运动神经元性瘫痪(图 2-98)。

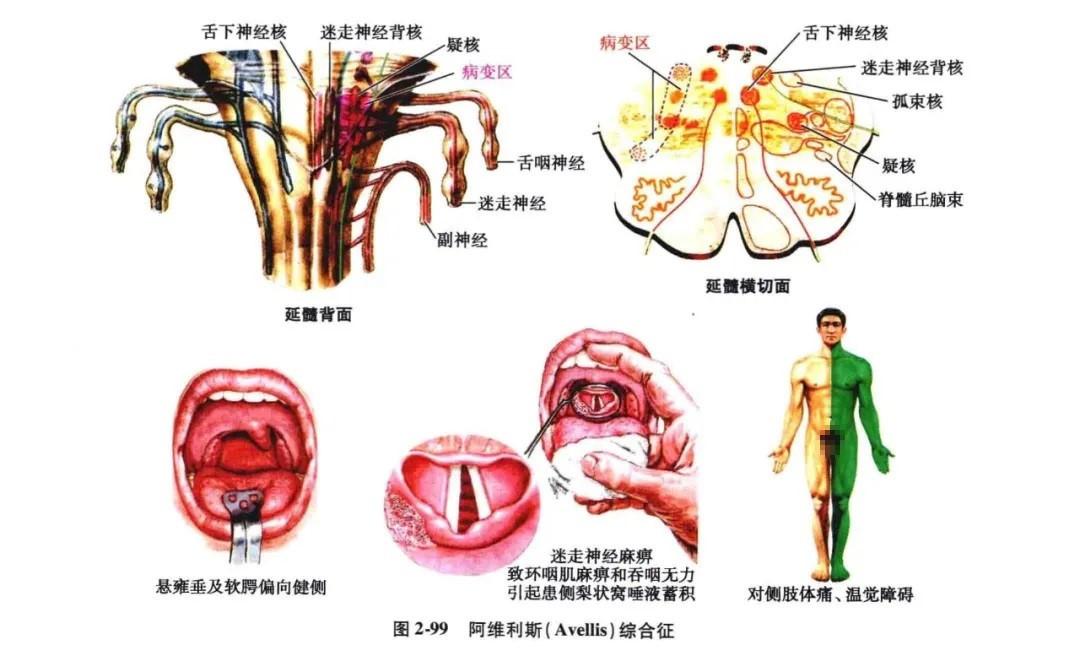
(4)舌咽,迷走,脊髓丘脑束综合征(阿维利斯,Avellis 综合征):病灶主要位于疑核、(孤束核及)脊髓丘脑束。临床表现为同侧咽、喉及软腭麻痹(声音嘶哑、饮水呛咳、吞咽困难、咽喉部感觉丧失、舌后1/3 味觉障碍)、对侧肢体痛、温觉障碍(图 2-99)。
4.延髓外侧综合征(瓦伦勃,Wallenberg综合征):
是延髓病变最常见的综合征,病变位于延髓外侧部,主要是由于小脑后下动脉(或椎动脉)闭塞所致。临床主要表现有五组综合征(记忆:感 迷 庭 交 共)(图2-100)。
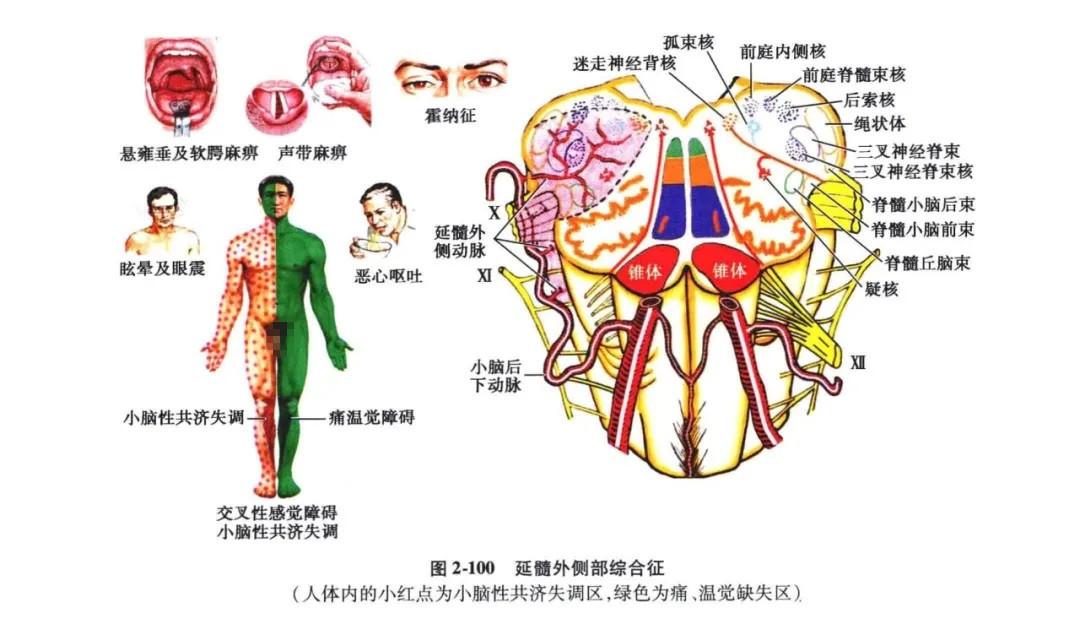
(1)剧烈的眩晕、恶心 、呕吐、眼球震颤。系由于病变累及前庭神经核所致。
(2)声音嘶哑、饮水呛咳、吞咽困难,病变侧软腭麻痹。系由于疑核及其根纤维受损害引起舌咽、迷走神经麻痹所致。
(3)交叉性偏身感觉障碍,即病变同侧颜面及对侧肢体痛、温觉缺失和触觉减退。此系病变损害了同侧三叉神经脊髓束及其核,同时又损害了脊髓丘脑束之故。
(4)同侧肢体小脑性共济失调,系由于绳状体损害所致。
(5)同侧出现霍纳(Hormner)综合征。系由于病变损害了自下丘脑下行的经过延髓网状结构内的交感瞳孔纤维所致。
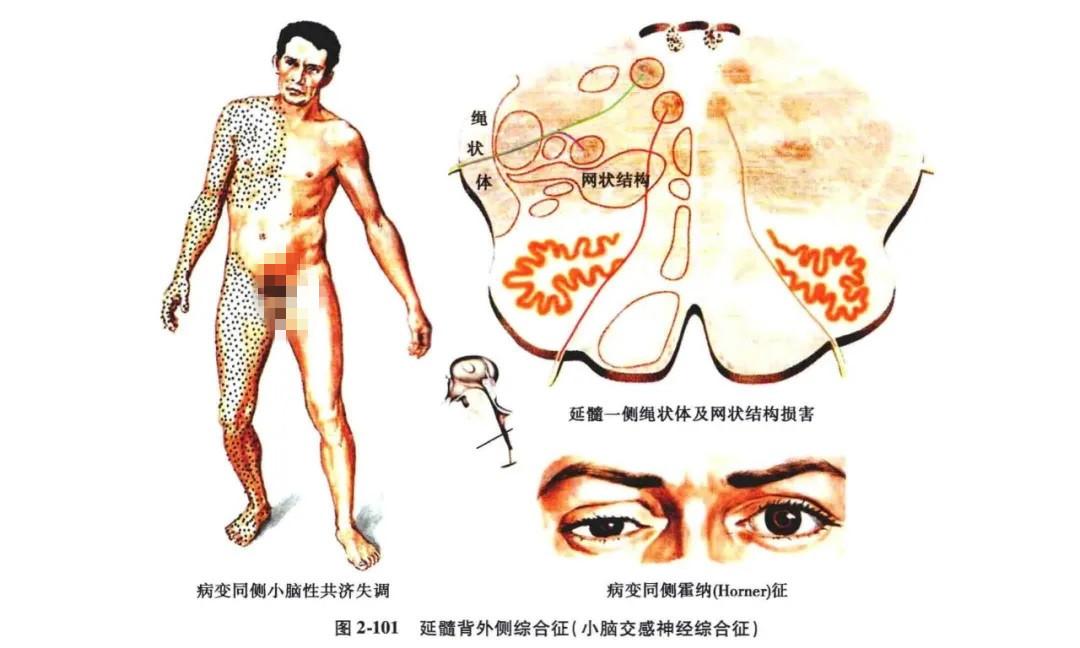
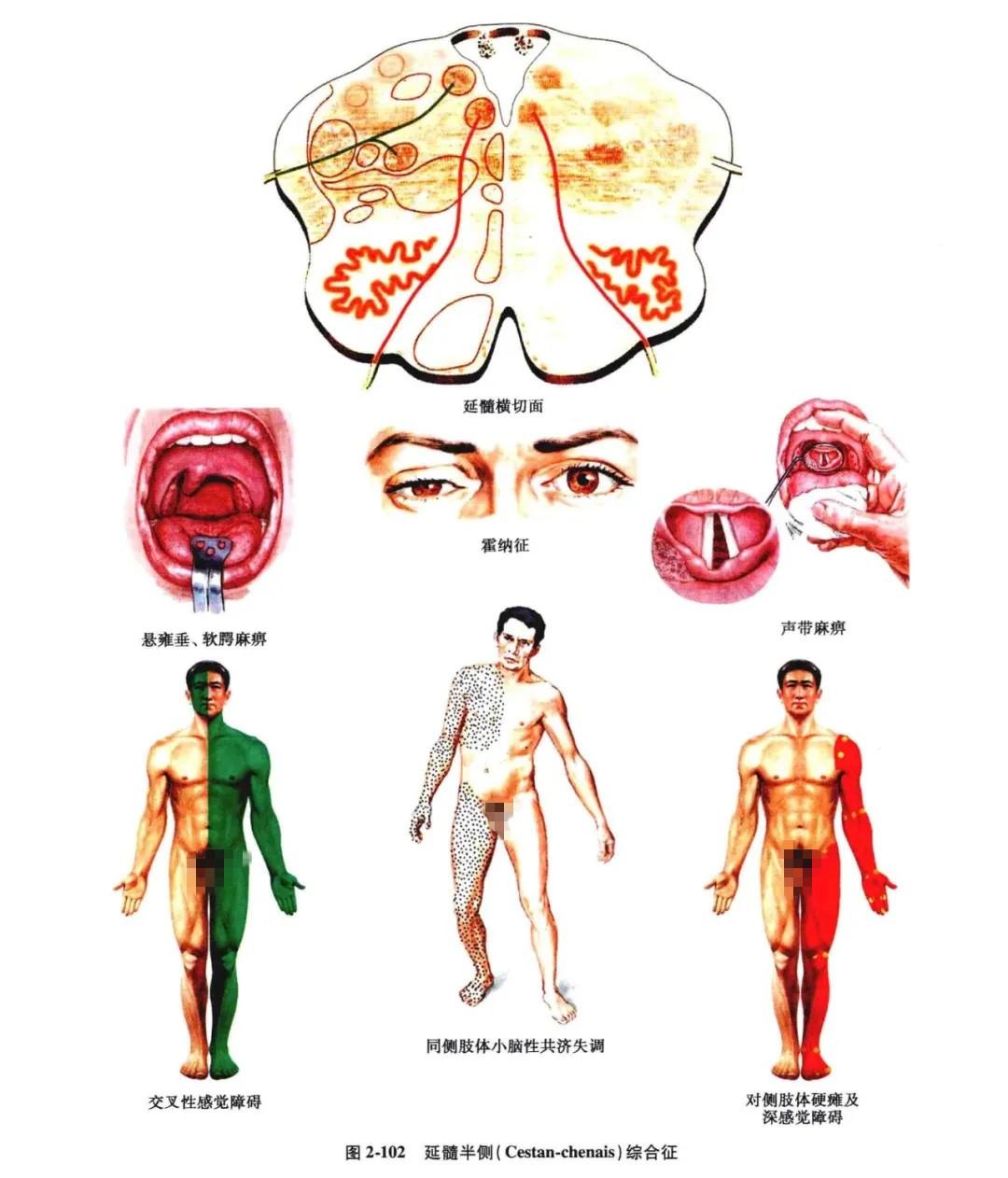
5. 延髓半侧综合征:
(1)Cestan-chenais 综合征∶①病灶同侧小脑性共济失调(绳状体或脊髓小脑后束病变);②病灶同侧霍纳( Horner)征(交感神经下行纤维病变);③病灶同侧颜面感觉障碍(三叉神经脊髓束及核病变)∶④病灶同侧软恩及声带麻痫(舌咽,迷走神经及其核损害);⑤病灶对侧肢体中枢性瘫痪;⑥病灶对侧颈以下痛、温觉障碍(图 2-102)。
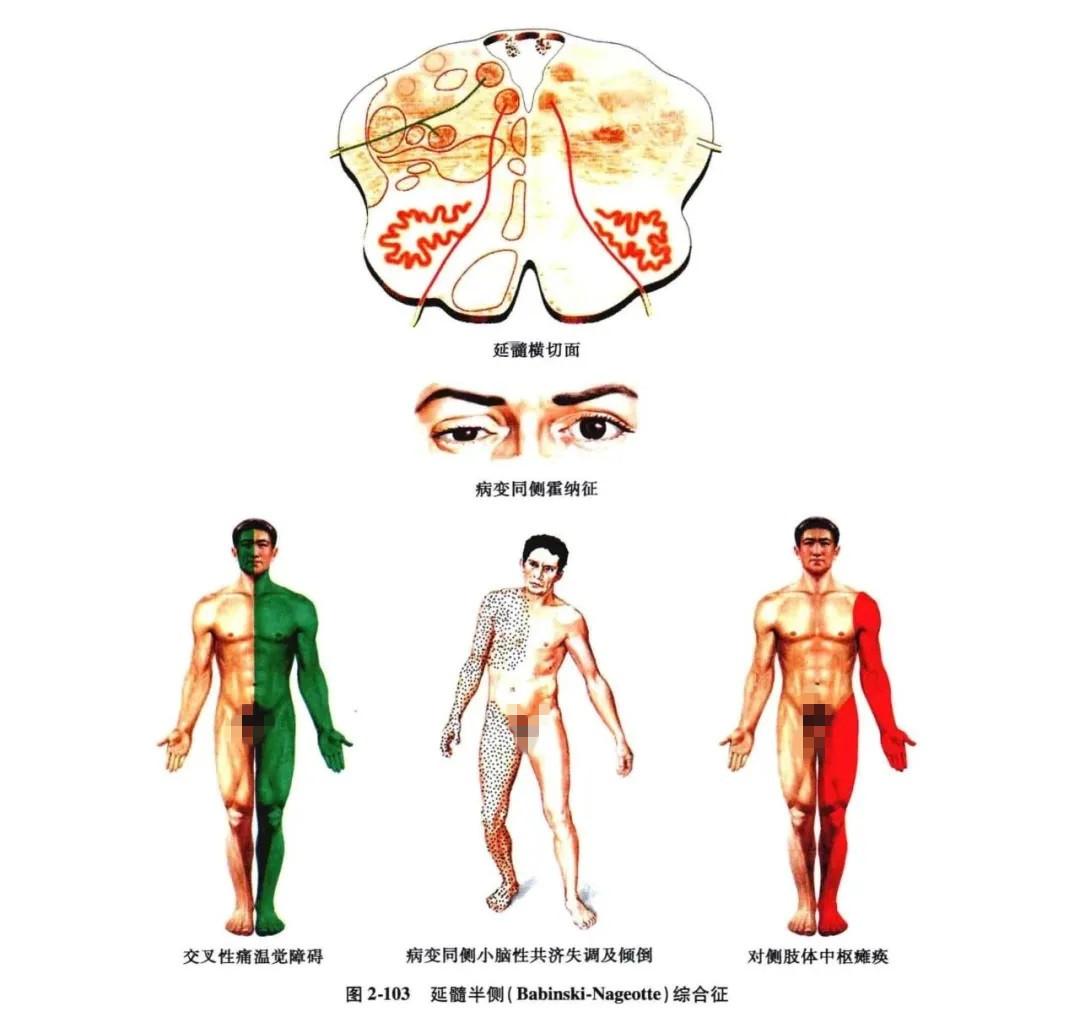
(2)Babinski-Nageotte 综合征∶①病灶同侧小脑性共济失调及倾倒现象(绳状体病变);②病灶同侧霍纳(Horner)综合征(交感神经下行纤维病变);③病灶侧面部痛、温觉障碍(三叉神经脊束及核病变);④对侧颈以下半身痛、温觉障碍(脊髓丘脑束病变);⑤对侧上、下肢中枢性瘫痪(锥体束病变)(图 2-103)。
(三)常见延髓病变的症状及综合征列表(表2-2)。



(一)脑桥病变的症状
1.运动障碍:
脑桥病变时可损害皮质脊髓束及皮质脑干束、面神经、展神经、三叉神经运动核及其纤维和眼球侧视运动的皮质下中枢(脑桥侧视中枢)。因此,当脑桥发生病变时可出现脑神经麻痹,上下肢瘫痪及侧视运动障碍。脑桥上部病变时可出现病灶对侧中枢性面、舌瘫及上下肢瘫痪;而脑桥下部病变时则出现面神经及展神经交叉瘫,即病灶同侧面神经及展神经的周围性麻痹、病灶对侧舌下神经及上下肢的中枢性瘫痪(Millard-Gubler 综合征)。脑桥腹侧部双侧病变时,可出现皮质脊髓束及皮质脑干束的完全性或不完全性损害,出现四肢的中枢性瘫痪及假性延髓麻痹。副展神经核病变时,可出现侧视麻痹,两眼向病灶侧注视不能而注视病灶对侧,即注视肢体瘫痪的一侧,例如当一侧脑桥背侧部病变时,出现福威尔(Foville)综合征,即表现为病灶同侧侧视麻痹及周围性面瘫,病灶对侧出现舌下神经及上下肢中枢性偏瘫。
2.感觉障碍:
在脑桥,三叉丘系,脊髓丘脑束及内侧丘系均属交叉后的纤维,故脑桥病变时,感觉障碍多发生在病灶的对侧。三叉神经感觉主核位于脑桥的中上部,如三叉神经感觉主核附近发生病变时可出现交叉性感觉障碍,即病变同侧面部触觉障碍,病变对侧半身痛、温觉障碍。在脑桥下部脊髓丘脑束与内侧丘系相距较远,在脑桥上部脊髓丘脑束位于内侧丘系的背外侧,因此脑桥病变时大多数患者出现分离性感觉障碍,即单独出现深部感觉障碍或痛温觉障碍,深浅感觉同时障碍者比较少见。
3.脑神经麻痹:
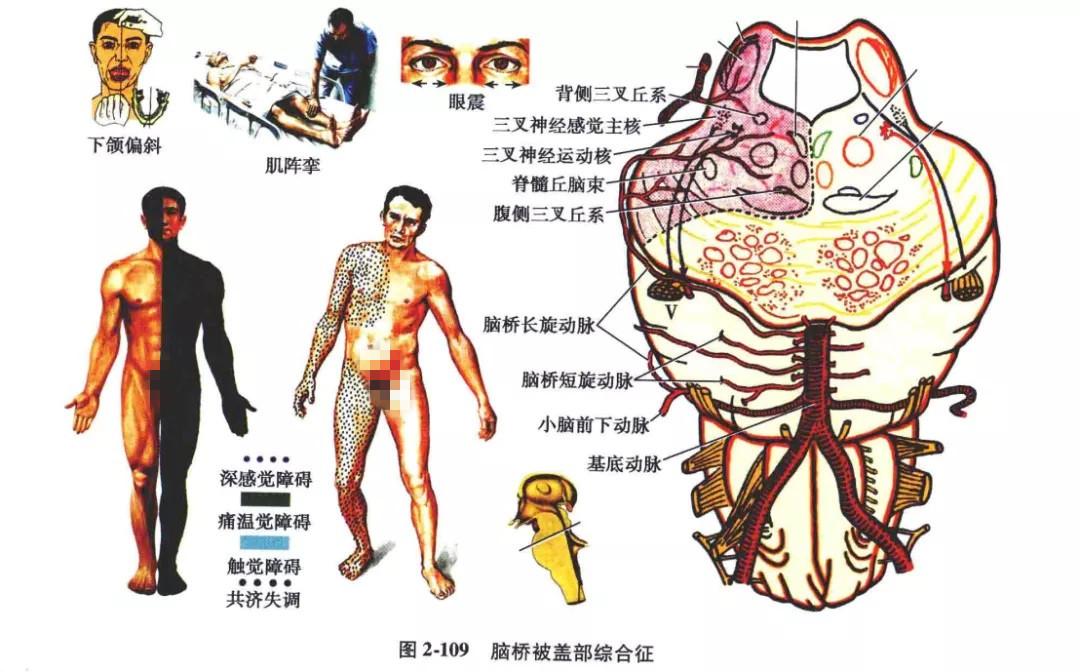
(1)三叉神经:①三叉神经感觉主核及其纤维损害,出现同侧颜面触觉障碍,角膜反射减弱或消失,有时出现角膜炎;②三叉神经脊束核的上端位于脑桥的下部,损害时出现病变同侧颜面中心部痛、温觉障碍;③三叉神经运动核及其髓内纤维损害时,出现病变同侧咬肌瘫痪,张口时下颌歪向病灶侧。
(2)展神经:展神经核损害时可出现同侧展神经麻痹,表现为眼球内斜视、复视、眼球不能外展,往往伴有同侧面神经周围性麻痹。展神经脑内纤维病变时,可出现病灶同侧展神经麻痹,但不出现面神经麻痹。
(3)面神经:面神经核及脑内纤维损害时,出现病变同侧周围性面瘫,如为脑干外病变刺激面神经时可出现病灶侧面肌痉挛。
(4)听神经:一侧听神经通过两侧脑干向中枢传导,故一侧脑干病变不引起听觉障碍,听神经病变以脑干外为多见,尤以脑桥小脑角部病变(炎症、肿瘤)为多见,听神经的刺激性病变常引起耳鸣,破坏性病变引起听觉减退甚至完全耳聋。
4.小脑性共济失调:
脑桥有桥核、小脑上脚(结合臂)、小脑中脚(桥臂)及小脑下脚(绳状体,位于脑桥下部及延髓上部的背外侧),当这些组织发生病变时,皆可出现小脑的症状及体征,主要位于同侧,也可侵及对侧,表现为小脑性共济失调。
5.中枢性高热:
是由于脑桥病变破坏了来自下丘脑体温调节中枢的控制而产生高热。
6.精神症状及睡眠障碍:
脑桥病变时因为损伤了脑干网状结构可出现精神障碍、智力低下及睡眠障碍等症状。
(二)脑桥病变的综合征
1.后核间眼肌麻痹:
是内侧纵束的后部即脑桥部分损害所致。也就是皮质脑干束的转头转眼之迷束或发自脑桥的侧视中枢至展神经核之间的内侧纵束的病变,临床表现为病变侧的外直肌不能做侧视运动,两眼的内直肌在侧视运动或集合运动时皆正常。直视时无明显斜视,亦无复视,只在向病灶侧侧视时才出现复视、外展麻痹及分离性眼球震颤(即内收的健眼比外展的病眼震颤得更明显)(图 2-104)。

为了让大家看一遍就牢牢记住,我简化了一张图,“y”型图,(因为是简化,解剖不是很严谨哦)

那再来看一下前核间眼肌麻痹:

2.一个半综合征(图2-105):
内侧纵束起源于展神经核,离开展神经核后立即交叉到对侧,与对侧副展神经核和展神经核紧密相邻。脑桥内侧病变可同时累及一侧外展旁核和从对侧交叉过来的内侧纵束。同侧的副展神经核病变引起向同侧的凝视麻痹。内侧纵束病变引起同侧核间性眼肌麻痹。左侧脑桥病变引起向左侧的凝视麻痹,以及左侧的核间性眼肌麻痹,表现为向左侧的完全性水平凝视麻痹和向右侧注视时左眼不能内收(右侧相当于"半个凝视麻痹"),唯一保留的眼球运动是右侧外展,Fisher 将这一组症状命名为"一个半综合征"。最常见的病因是脑梗死和脱髓鞘病。

来看看简化版一个半综合征:

记住一个“y”型图的画法就可以了,是不是很好记 也忘不了。
3.脑桥腹正中综合征:
常由于脑桥旁正中动脉闭塞,引起脑桥两侧旁正中区梗死,表现为两侧锥体束与两侧小脑损害的症状与体征。引起脑桥型四肢瘫、假性延髓麻瘦,展神经及侧视麻痹、双侧锥体束征与小脑性共济失调。因为损伤了双侧的桥核及其发出的向对侧交叉的桥核小脑束,故小脑性共济失调的症状及体征是双侧的。与大脑病变引起的双侧偏瘫不同,大脑病变时无小脑症状(图 2-106)。
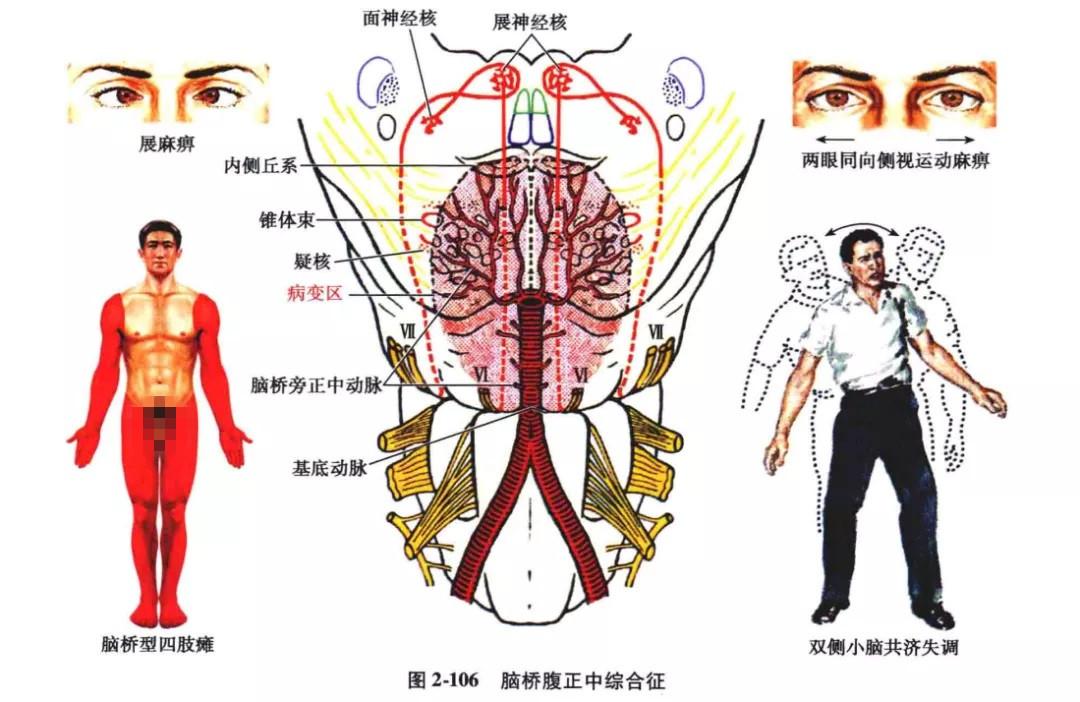
4. 脑桥(基底)内侧综合征(福威尔,Foville 综合征):
病变在脑桥基底的内侧部,此综合征以血管病(脑桥旁正中动脉闭塞)较多见,或见于炎症与肿瘤。病变损害了锥体束、展神经与内侧纵束。临床表现为病变同侧展神经麻痹;病灶对侧舌下神经及上下肢中枢性瘫痪,因而本征称展神经交叉性偏瘫(图 2-107)。如果皮质脑桥小脑束受损,可引起对侧(或双侧)肢体小脑性共济失调,肌张力低下等;如当病变波及被盖内侧部,则可影响内侧丘系,引起对侧肢体深感觉障碍;假如旁展神经核受损还可出现两眼同向侧视麻痹,两眼斜向健侧。
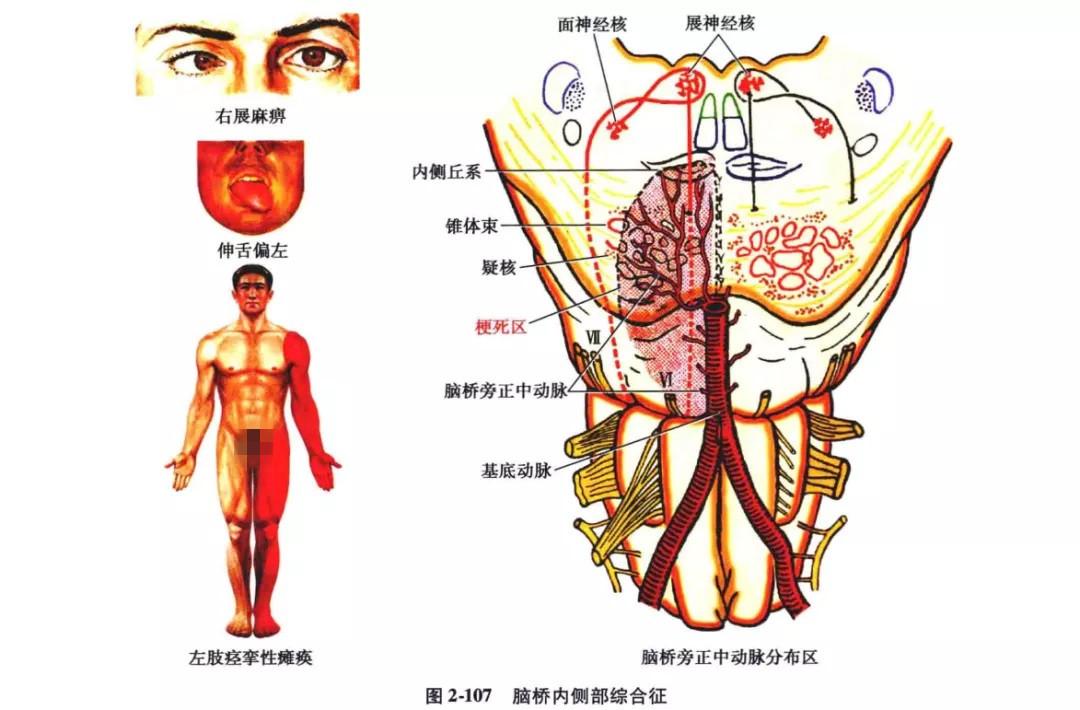
5. 脑桥(基底)外侧综合征(密拉德-谷布勒,Millard-Gubler 综合征):
病变位于脑桥下部基底部外侧,多因炎症、肿瘤等原因引起,血管性疾病较少见。病变损害了锥体束、皮质脑桥小脑束、面神经根或核,表现病灶同侧周围性面瘫及病灶对侧舌下神经及上下肢的中枢性瘫痪,因而本综合征也叫面神经交叉性偏瘫(图 2-108)。如果病灶扩大损伤展神经根时,可有同侧展神经麻痹症状。
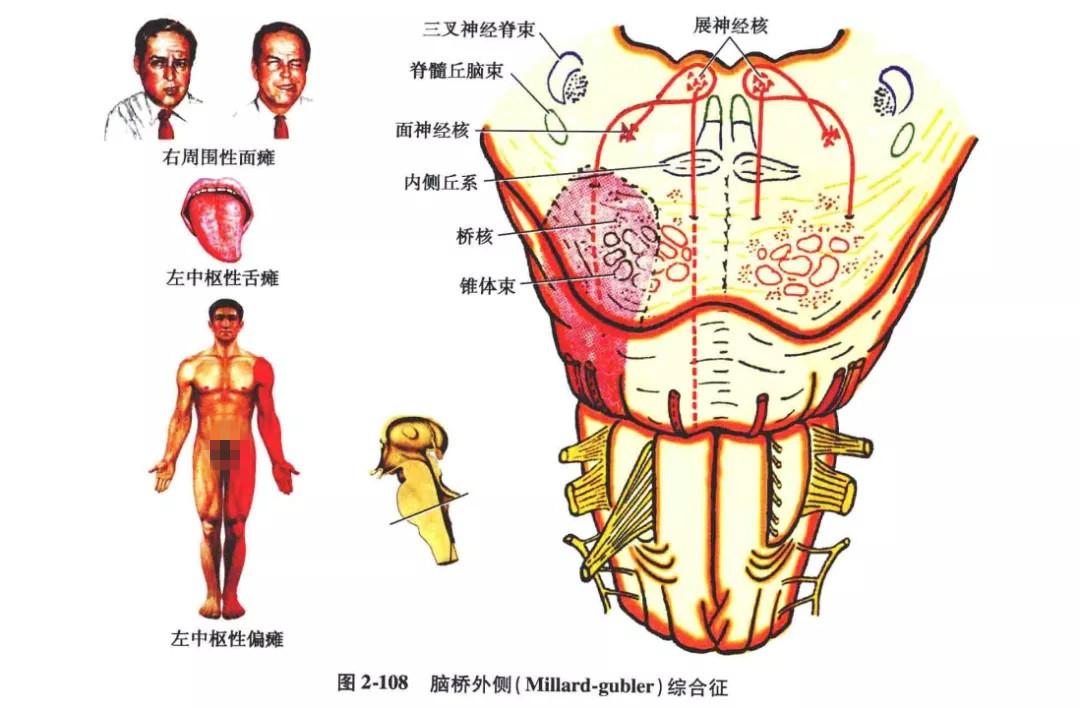
6. 脑桥被盖部综合征(雷蒙德-舍斯特,Raymond-Cestan 综合征):
病变区域在脑桥上段(面神经核和展神经核以上的部分)的被盖部,可由血管性疾病(小脑上动脉的分支)或肿瘤等引起。其主要症状如下∶内侧丘系及其外侧的脊髓丘脑束损伤后,引起对侧肢体深、浅感觉缺失,如果病变累及三叉神经感觉根和感觉主核,还可出现同侧面部感觉障碍,因而表现为交叉性感觉障碍;当三叉神经运动核受损时,可出现同侧核性咀嚼肌瘫痪;被盖中央束受损,可出现肢体肌肉阵空;内侧纵束受侵时,可有眼球震颤;当结合臂被连累时(因小脑上动脉也分布于结合臂,被盖的肿瘤也可压迫结合臂),可发生同侧肢体的小脑性共济失调(图2- 109)。
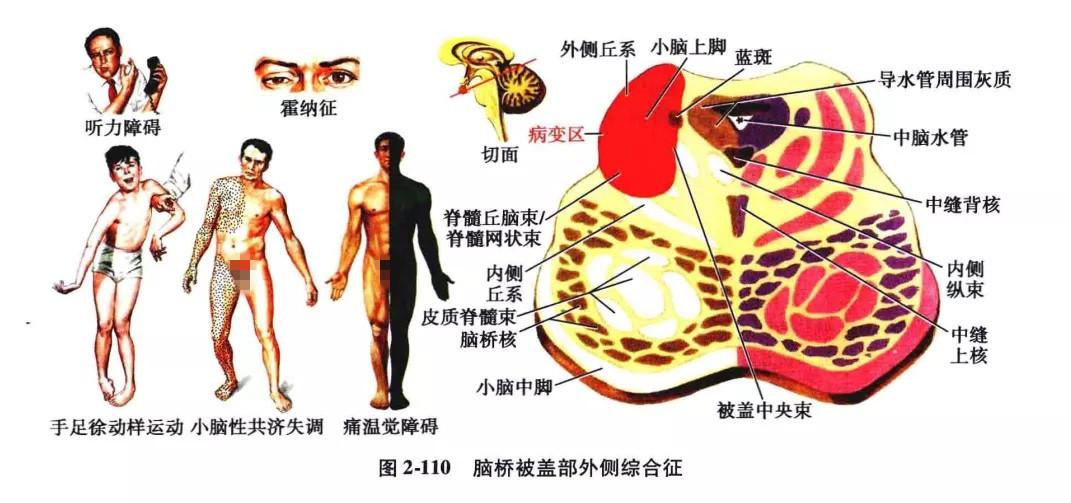
7.脑桥被盖部外侧综合征(小脑上动脉综合征):
系由于小脑上动脉闭塞所致。病变主要损害了脑桥上部被盖外侧的结合臂、脊髓丘脑束、外侧丘系、小脑上面及齿状核。临床表现为同侧肢体小脑性共济失调,可能伴有静止性不随意运动(呈缓慢的、无节律的、振幅较大的运动),尤其见于上肢,主要位于肩(三角肌)、肘关节,或手指呈屈伸性划圈性运动,即手足徐动状态,头也呈摇动状态,这些均属于小脑症状范围;病灶对侧半身分离性感觉障碍(痛、温觉障碍,触觉减退或正常);病灶同侧霍纳(Horner)综合征;双侧听力障碍,以对侧较重。此综合征的特点是同侧小脑性共济失调,对侧分离性感觉障碍,以温度觉障碍突出(图 2-110)。主要多见于闭塞性血管病、炎症或脱髓鞘疾病。
(三)常见的脑桥病变的症状及综合征列表(表2-3)




(一)中脑病变的症状
1.运动障碍:
当一侧中脑尤其是腹侧部发生病变时则出现病灶对侧中枢性瘫,即中枢性面神经瘫痪,中枢性舌下神经瘫痪及中枢性上下肢瘫痪,与内囊及大脑半球病变所引起的同侧偏瘫相似。但是在中脑大脑脚病变时所发生的偏瘫常常因为病变又同时侵害了动眼神经的髓内纤维或动眼神经的髓外根,从而合并动眼神经麻痹,出现动眼神经性交叉瘫,又称魏伯尔(Weber)综合征,即病灶同侧动眼神经麻痹及对侧半身同侧性中枢性偏瘫(后述)。
2.感觉障碍:
在中脑被盖的背外侧部,内侧丘系与脊髓丘脑束相距甚近,故在中脑的小病灶就有可能同时侵害内侧丘系和脊髓丘脑束,引起病灶对侧肢体深、浅感觉障碍。
3.眼球运动障碍:
中脑有动眼神经核、滑车神经核及其发出的神经纤维。在四叠体上丘还有眼球同向垂直运动第二级中枢,在中脑上丘水平的大脑导水管后方,即顶盖前区,为瞳孔对光反射中枢。如果以上四个部分之一或全部发生病变时,则出现相应的眼球运动障碍及瞳孔变化异常。
(1)动眼神经麻痹∶动眼神经核位于中脑上丘水平大脑导水管的腹外侧部,核形较长,且两侧的动眼神经核相距较近,故动眼神经核性病变时,双侧受累者较多,而且动眼神经核完全受累者较少,因此动眼神经核的病变多为双侧性及不完全性。动眼神经髓内纤维自动眼神经核群发出后在中脑内呈放射状行向腹侧,穿过红核和黑质内侧,纤维趋向集中,在大脑脚内侧面接近脑桥上缘处出脑,因此动眼神经髓内纤维病变时,往往同时侵害红核、黑质和大脑脚底,产生动眼神经交叉性红核综合征、动眼神经交叉性黑质综合征和动眼神经交叉性锥体束综合征等(后述)。动眼神经麻痹表现为∶上睑下垂,有外斜视、复视、瞳孔散大、对光反射(直接、间接)及调节反射消失,眼球不能向上、向内运动、向下运动亦受到很大限制。
(2)滑车神经麻痹∶滑车神经核位于中脑下丘水平大脑导水管周围的中央灰质腹侧,内侧纵束的背侧,动眼神经外侧核的下方,较动眼神经核小。由滑车神经核发出的纤维,环绕中央灰质周围行向后下方,左右交叉后,在下丘下方中线前髓帆处出脑(见图 2-16、图 2-17、图 2-41)。因此,同侧滑车神经核的病变,可引起对侧滑车神经麻痹。如同时伴有同侧动眼神经损害,则还表现出同侧动眼神经麻痹,即所谓动眼-滑车神经交叉瘫,但此处的病变往往侵害两侧神经核。如果病变侵犯滑车神经出脑处,因两侧神经相距很近,所以也多表现为双侧性麻痹。滑车神经麻痹,即上斜肌麻痹,多合并有动眼神经麻痹,单独的滑车神经麻痹少见,此时眼球活动限制,患眼向下向外运动减弱,并有复视。



(3)两眼同向垂直运动麻痹∶四叠体上丘是两眼同向垂直运动的皮质下中枢,上丘的刺激性病变可表现为垂直性眼球震颤,上丘的破坏性病变可表现为两眼同向垂直运动麻痹,包括向上注视麻痹,向上下注视麻痹和向下注视麻痹三种类型。因为本征多由松果体瘤引起,肿瘤自上而下压迫上丘,所以首先使位于上丘上半部的向上注视中枢受损,表现为向上注视麻痹,其次才压迫上丘下部,致使位于上丘下半部的向下注视中枢受损,引起两眼向下注视麻痹,单独出现向下注视麻痹者少见(上丘的上半部司垂直向上运动,上丘的下半部司垂直向下运动)。
4.瞳孔异常:
当病变损害动眼神经核的缩瞳核及其纤维时,则出现病灶同侧的瞳孔散大、对光反应(直接、间接)减弱或消失。如病变侵害顶盖前区(对光反射中枢),则出现一侧或双侧瞳孔对光反射消失,而调节反射存在,称为阿-罗(Argyll-Robertson)瞳孔(见图2-54)。

5.小脑性共济失调:
小脑上脚即结合臂在中脑下端进行交叉,因此在交叉以上的一侧小脑上脚发生病变时,在病灶的对侧半身出现小脑性共济失调。如果在交叉以下的一侧小脑上脚发生病变时,则于病灶的同侧半身出现小脑性共济失调,例如指鼻试验、指指试验、快复动作及跟膝胫试验等障碍,亦可出现程度不同的躯干性共济失调。
6.不随意运动:
中脑有红核及黑质,当其发生病变时可出现不随意运动。黑质病变时,于病灶对侧出现帕金森综合征(震颤麻痹)。红核病变时,在病灶对侧出现舞蹈样运动、手足徐运及肌阵挛等。
7.肌张力改变:
当病变损害大脑脚时,如系急性病变,急性期可出现弛缓性瘫痪(急性期断联休克),如系病变的恢复期或慢性起病者,则表现为痉挛性瘫痪(呈折刀样肌张力增高);当红核病变出现红核综合征时可于病灶对侧出现肌张力增高(出现帕金森病时),当发生红核上部综合征或红核下部综合征时可于病灶对侧出现肌张力减低;当结合臂损害发生小脑性共济失调时,出现肌张力减低。
8.去大脑强直:
当中脑病变时可出现去大脑强直,患者呈四肢强直性伸展、肩内旋、上臂内收、内旋、肘关节伸展、前臂旋前、手部掌指关节伸展、指指关节屈曲;下肢髋、膝伸直、踝趾关节跖屈、颈后伸,甚至角弓反张。同时伴有呼吸不规则、全身肌肉搐搦或肌束颤动、寒战及高热、出汗等。去大脑强直可以是完全性或不完全性的,单侧性,两侧对称或不对称性的,可自发地出现或疼痛刺激诱发出现的。病变部位在红核与前庭神经核之间,其发生机制是由于脑干网状结构下行抑制系统损伤及失去了大脑皮质、小脑、红核、黑质、纹状体等部位的抑制性影响。从而下行兴奋系统的作用加强,显著地增加了伸肌的牵张反射活动。去大脑强直是预后不良的征兆。如果去大脑强直突然转入四肢肌张力减低状态常是临危前的表现。去大脑强直的患者病情好转后可转化为去皮质强直,如病情又继续加重,去皮质强直又可转化为去大脑强直。
去大脑皮质强直状态呈上肢屈曲、内收、前臂紧贴于前胸部、下肢强直性伸展。去大脑皮质强直状态可以是完全性或不完全性的,单侧性,两侧对称或不对称性的,可自发性或给予疼痛刺激使症状加重。病损部位是在双侧大脑脚以上的病变,是由于上运动神经元(锥体束)病损,失去皮质对下运动神经元的控制而释放的结果。
去大脑强直与去皮质强直的鉴别诊断如表 2-4

9.精神及睡眠障碍:
中脑病变时由于累及网状上行激活系统可出现多眠、睡眠甚至昏迷等症状,亦可出现中脑性假性幻觉症。
10.意识障碍:
大脑皮质、网状结构和下丘脑对维持意识状态起着重要的作用,该部损伤或抑制均可导致意识障碍。
(1)网状结构∶由网状结构所致的意识障碍,有以下两个方面的原因;一是上行网状激动系统能激活整个大脑皮质的活动,维持其兴奋性,使机体处于醒觉状态。当其活动减弱时,大脑皮质就从兴奋转入抑制,进入睡眠。当其活动极度降低或无活动时便昏睡不醒或昏迷。当脑的疾患累及上行网状激动系统时,由于神经冲动不再弥散的投射到皮质维持其兴奋,便可产生意识障碍。二是中脑网状结构-丘脑-大脑皮质之间存在着往返的神经联系,构成所谓神经环路。感觉神经冲动经特异性上行投射系传导至大脑皮质,由皮质发出皮质边缘网状激动系(皮质的额叶弓状回、顶下小叶、颞上回后部-边缘系的扣带回-中脑网状激动系)纤维下行至中脑上行网状激动系,在此汇合从非特异性上行投射系传来的冲动,经丘脑再投射至皮质,沿此环路循环不已,从而持续地维持皮质的兴奋。当此环路遭到病损,皮质兴奋性得不到维持,便产生意识障碍。
(2) 下丘脑∶中脑网状结构主要是激活大脑皮质,而丘脑是激活大脑边缘系,下丘脑也激活中脑网状结构。所以除了我们历来知道的中脑网状结构对意识有作用外,下丘脑健全也很重要。
(3)大脑皮质∶即使上行网状激动系健全,然而当大脑皮质广泛损害时,意识亦不能保持正常。
(二)中脑病变的综合征
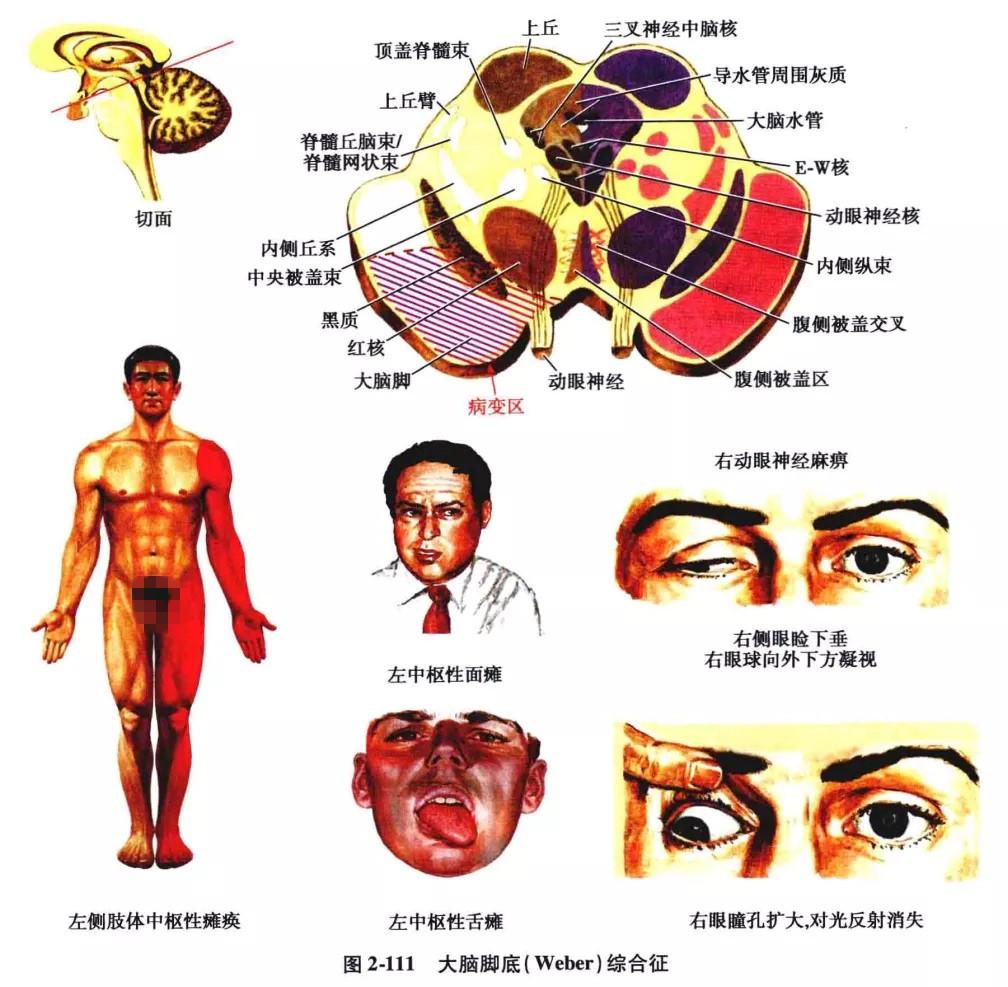
1.大脑脚底综合征(Weber 综合征):
本征又称中脑腹侧部综合征或称动眼神经交叉性偏瘫、动眼神经交叉性锥体束综合征。病变位于中脑腹侧部即大脑脚底部。损害了同侧动眼神经与位于脚底中部3/5 的锥体束,因而表现为病变同侧的动眼神经麻痹,病变对侧中枢性同侧偏瘫(即中枢性面瘫、舌瘫及中枢性上下肢瘫)(图 2-111)。动眼神经麻痹多数为完全性,表现为上眼睑完全下垂,眼球处于外下斜位,瞳孔散大,对光反应消失,眼球向上、内、下运动障碍,伴有复视,此征为中脑病变中最常见的一种,大脑后动脉或小脑上动脉的动脉瘤是常见的病因,此外还可见于小脑天幕疝的早期,例如颞叶钩回疝。
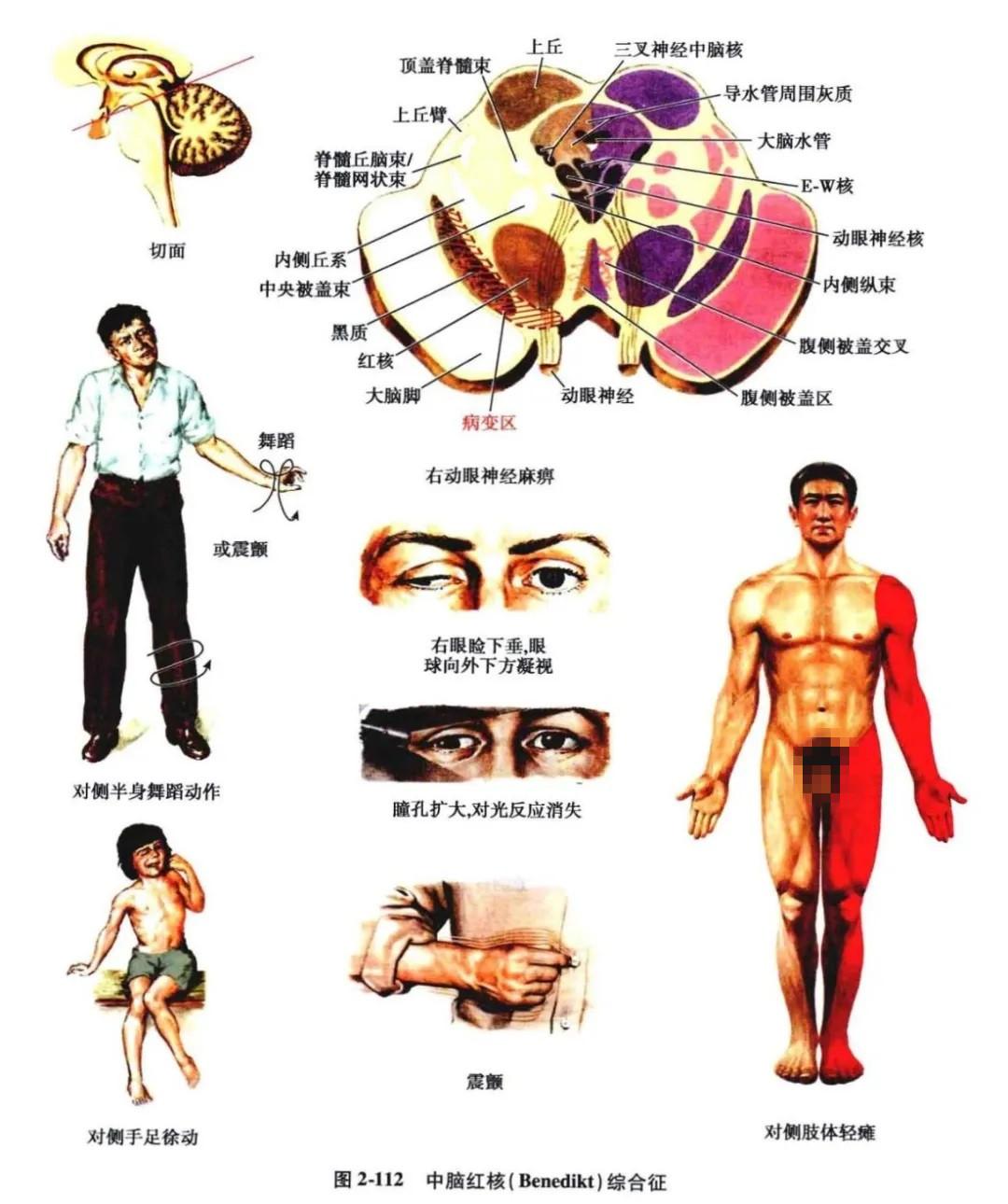
2.中脑红核综合征(动眼神经交叉性黑质综合征,Benedikt 综合征) :
本征又称动眼神经交叉性锥体外系综合征,为中脑被盖一侧病变,侵及动眼神经脑内纤维、红核、黑质、甚至结合臂,出现同侧动眼神经麻痹,对侧不完全性偏瘫及对侧上下肢震颤或舞蹈、手足徐动症等锥体外系不自主运动(图2-112)。本征动眼神经麻痹多为不完全性的,因为动眼神经的髓内纤维,一部分自红核中穿过,大部分由红核的后侧向内侧迂回而行。
3.红核下部综合征(动眼神经交叉性红核综合征,Claude 综合征):
本征也可称之为动眼神经交叉性小脑综合征,系 Claude 综合征于 1912 年首先报告,为中脑被盖近大脑导水管处病变,同时伴有结合臂连接红核处的严重损害。临床主要表现为同侧动眼神经麻痹,对侧上下肢出现小脑性共济失调的症状和体征,如指鼻试验、指指试验、快复动作及跟膝胫试验障碍,并有步履困难、站立时摇摆不定、肌张力轻度低下等(图2-113~图 2-115)。
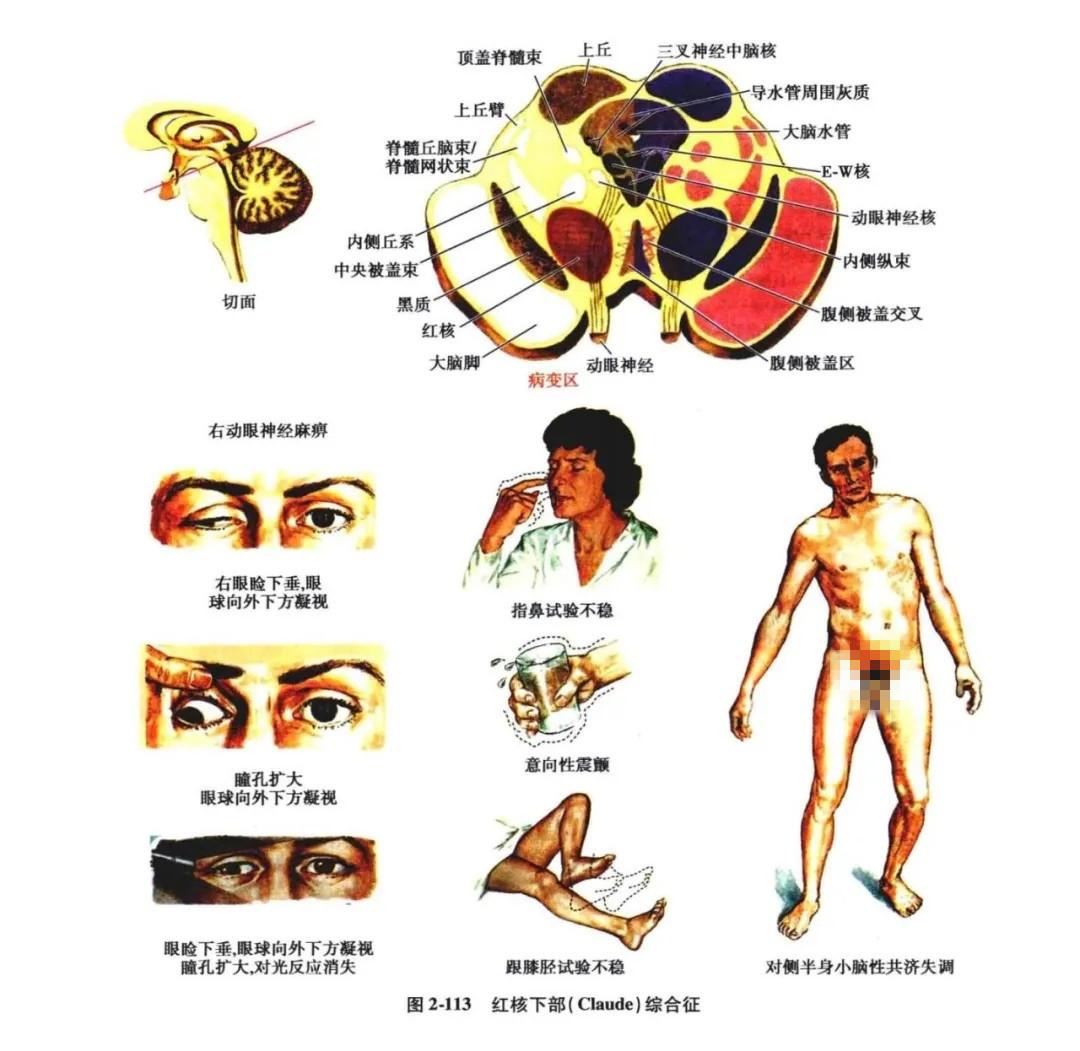


本征与 Benedikt 综合征的区别为∶Benedikt 综合征表现病变对侧锥体束不完全麻痹及锥体外系症状;而 Claude 综合征为对侧上下肢无运动障碍,肌力完全正常,肌张力轻度减低,随意运动时出现小脑症状及体征。
4. 红核上部综合征(红核丘脑综合征,Foix 综合征)(见图2-114~116):
病变位于红核上部、红核丘脑束及下丘脑。临床表现为病灶对侧有明显意向性震颤及肌张力减低,无运动障碍及动眼神经麻痹,病灶侧伴有瞳孔缩小,边缘不齐及眼球震颤。

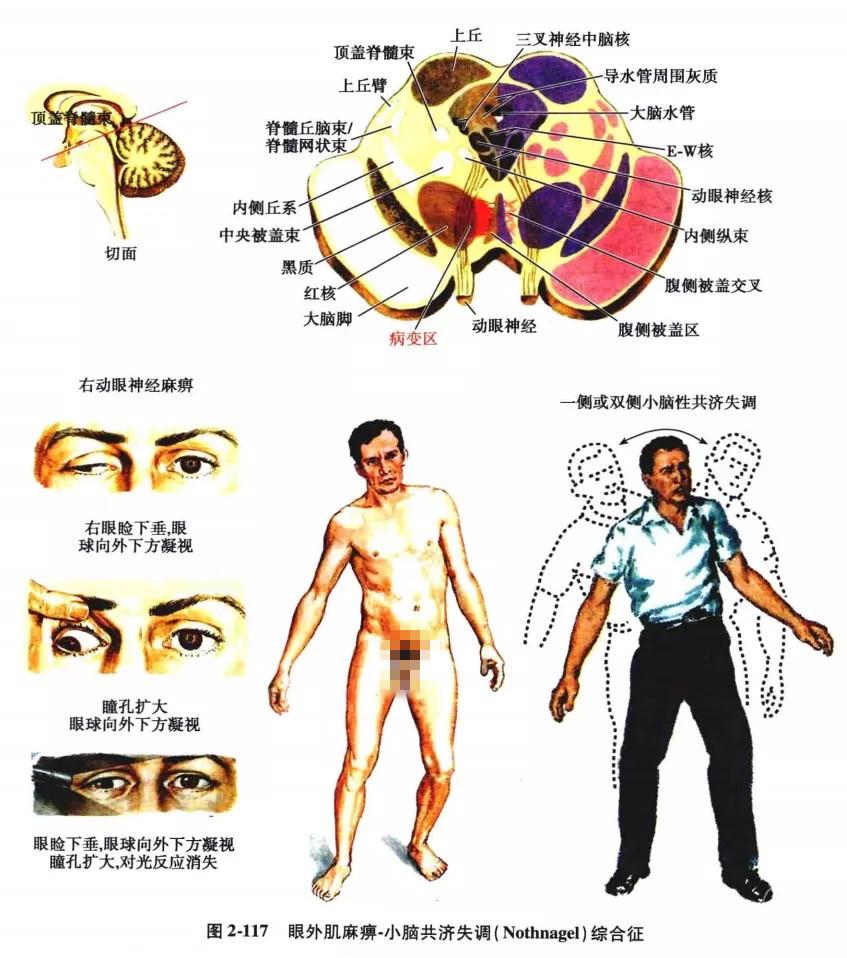
5.眼外肌麻痹-小脑共济失调综合征(Nothnagel 综合征):
病变位于一侧中脑背侧(被盖),或病变延伸至四叠体部。表现为病灶同侧动眼神经麻痹,一侧或双侧小脑性共济失调(图2-117)。
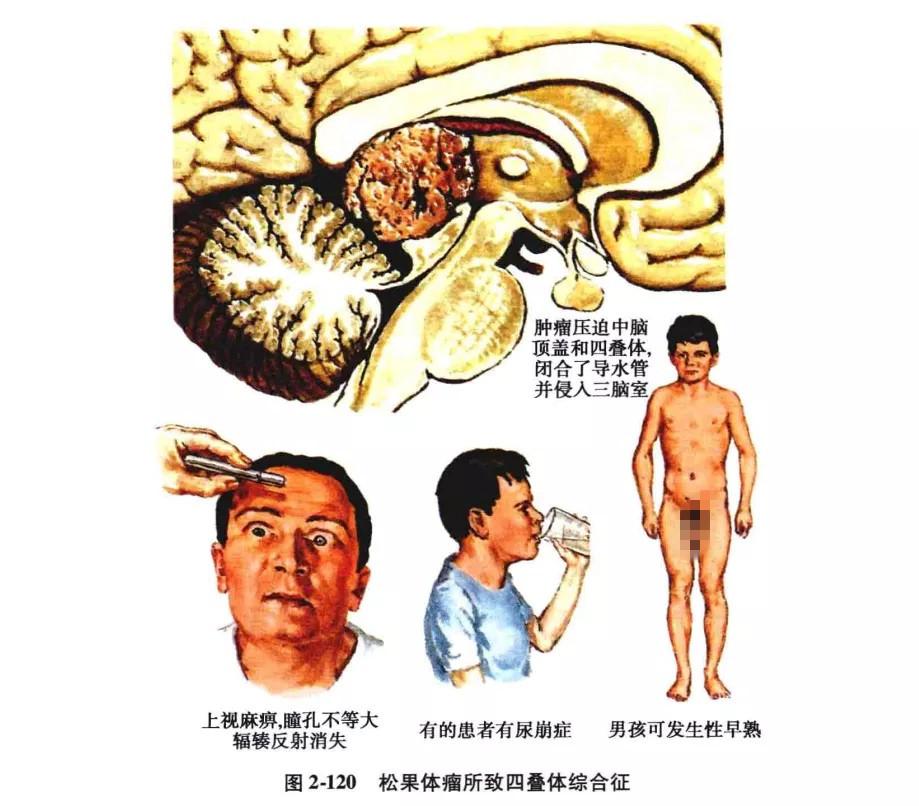
6.四叠体综合征(Parinaud 综合征):
本征多由松果体瘤或四叠体和小脑蚓部肿瘤引起,此外,也可因局部炎症和血管性病变所致。由于四叠体附近有许多重要结构(图 2-118)所以产生如下主要症状∶
(1)由于上丘是两眼同向垂直运动的皮质下中枢,因而四叠体受压的早期症状为垂直性眼球震颤,晚期的压迫症状为两眼同向垂直运动麻痹,包括向上注视麻痹,向上下注视和向下注视麻痹三种类型,因为本病多由松果体瘤引起,自上而下压迫上丘,所以首先使位于上丘上半部的向上注视运动中枢受损,表现为两眼向上注视麻痹,双眼常向下同向偏斜,呈"落日征",其次才压迫上丘下部,致使位于上丘下半部的向下注视中枢受损,引起两眼向下注视麻痹,单独出现向下注视麻痹者少见(见图 2-118"A"、图 2- 119、图 2-120)。

(2)当肿瘤继续向前压迫时,因损伤了动眼神经核的外侧核和正中核以及滑车神经核,所以可出现眼睑下垂、眼肌麻痹、瞳孔轻度扩大、两眼辐镂运动无力或麻痹、瞳孔对光反射消失等(见图2-118"B"、图2-119、图2-120)。

(3)随着肿瘤的继续生长,可向前外上方压迫内、外侧膝状体,引起视野缺损和听觉减退(见图2-118"C"、图2-119、图2-120)。
(4)当肿物压迫中脑水管时,可使中脑水管受阻,发生脑室积水(见图 2-118"D"、图2- 119、图2-120)。
(5)当肿瘤扩大压迫下丘脑时,可产生嗜睡、肥胖和性功能障碍等症状(见图 2-118"D"、图2-119、图2-120)。
7.大脑导水管综合征:
本征病变位于中脑导水管部,由于导水管扩张引起周围区域功能障碍,伴有继发性小脑切迹梗阻。临床表现为垂直注视麻痹,回缩性眼震或垂直性眼震,聚合运动障碍,瞳孔异常,眼外肌麻痹等(图 2-121)。

8.内侧纵束综合征(核间性眼肌麻痹):
核间性眼肌麻痹是由于起自两眼共同偏视中枢至动眼、滑车和展神经核的纤维被中断。表现为单眼或双眼的外展或内收肌的分离性麻痹,大多数有单侧或双侧分离性水平性眼球震颤。临床上分为前型(上型、中脑型)和后型(下型、脑桥型)(图 2-122)。因为病变位于动眼神经核和展神经核间的内侧纵束,故称为"核间性眼肌麻痹"(图 2-123),以与核性麻痹及核上性麻痹相区别。本征有重要的定位意义。


(1)前型(中脑型)核间性眼肌麻痹(图 2-124)∶病灶位于内侧纵束上段或中脑段。由于脑干的眼球侧视中枢(外展旁核,Fuse 核)与动眼神经内直肌核之间的联系受损。临床表现为:
①分离性斜视,即同侧眼球于静止时呈外斜位(内收运动不能),或双侧眼球呈外斜位(双侧受损);或双侧眼球歪斜,一眼向上外,另眼向下外(见于双侧脑桥内侧纵束伴小脑脚区的病变)。
②同侧眼球随意性内收运动不能。
③对侧眼球外展运动正常或伴有震颤,以致患者诉复视或视力模糊。
④同侧眼球辐辏运动正常或消失或减弱。
⑤眼球反射性内收运动正常,如检查前庭功能之冷水灌注试验,仍可引出眼球内收运动。

(2)后型(脑桥型)核间性眼肌麻痹(图 2-125):病变位于内侧纵束下段(脑桥段)。脑干的眼球侧视中枢与展神经核的联系受损。临床表现为∶
①分离性斜视,双眼向病灶对侧同向偏斜。
②同侧眼球随意外展运动不能。
③对侧眼球内收运动正常或伴有震颤,以致患者诉复视或视力模糊。
④双侧辐辏运动正常。
⑤眼球反射性外展运动仍正常,如用检查前庭功能之冷水灌注试验仍可引出反射性眼球外展运动。

9.中脑网状结构综合征(中脑幻觉):
当中脑被盖部病变损害中脑网状结构时,临床上可出现幻觉状态,其特点是患者在黄昏时引起幻觉或感觉性幻觉。例如看到活动的动物、人体,丰富多彩的场面、美丽的景色,患者对此无自知力,常以此为乐。可伴有嗜睡、感觉障碍、小脑症状及动眼神经麻痹。
(三)常见中脑病变的症状及综合征列表(表2-5)





