病例一
患者简介
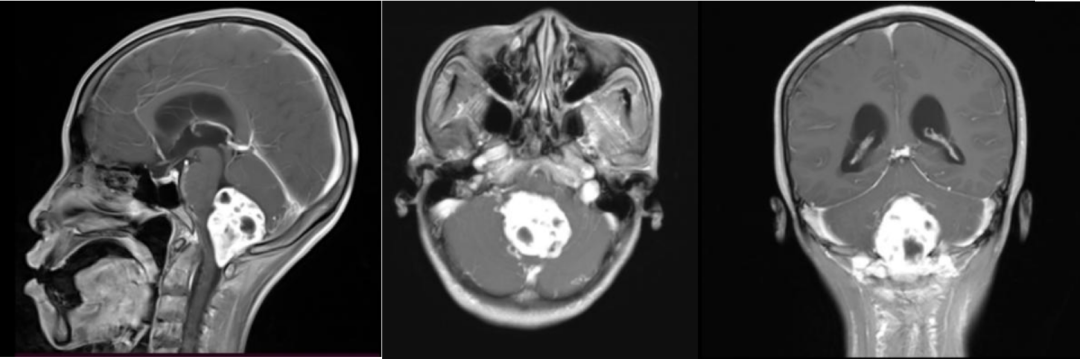
术前
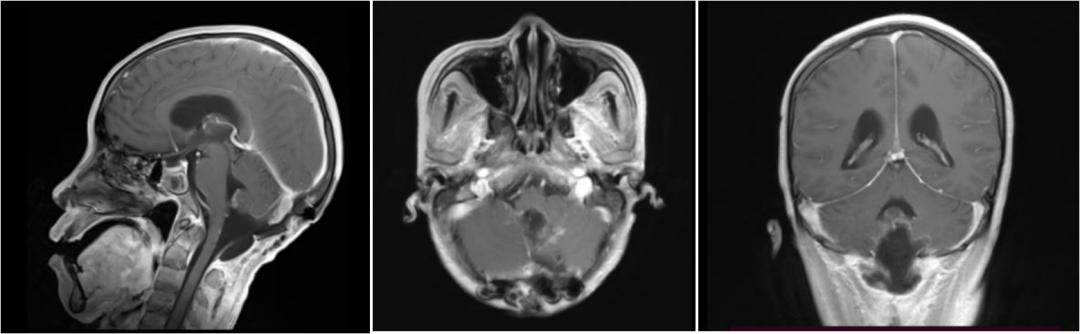
术后
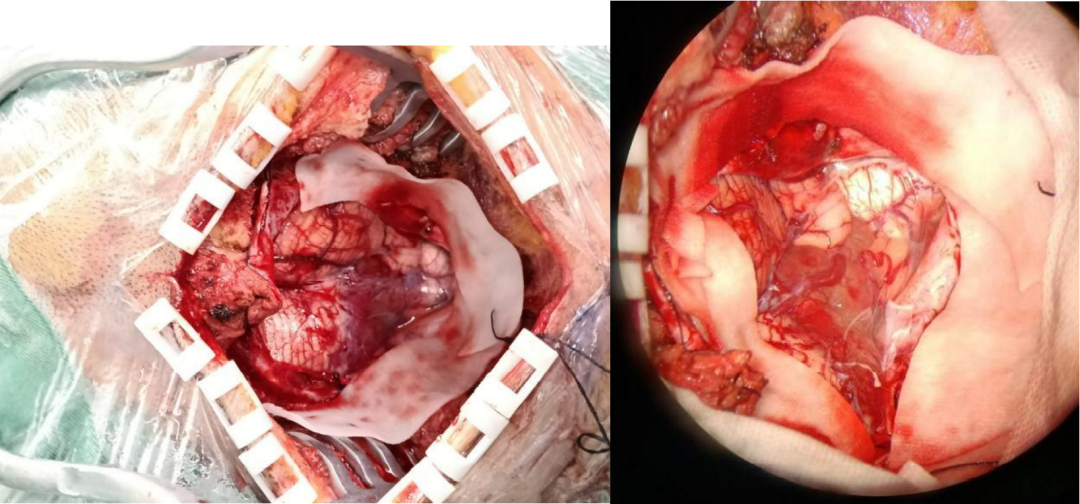
手术过程简述

双吸引器控制出血,动脉瘤夹判断供血动脉及引流静脉

病例二
患者简介
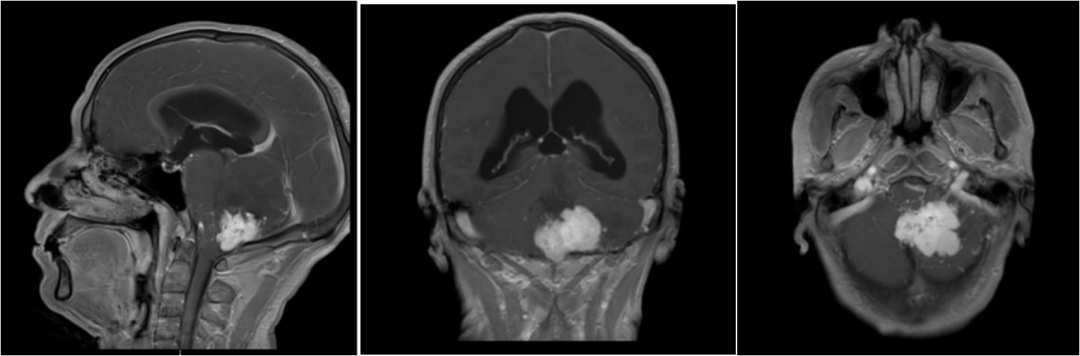
术前MRI
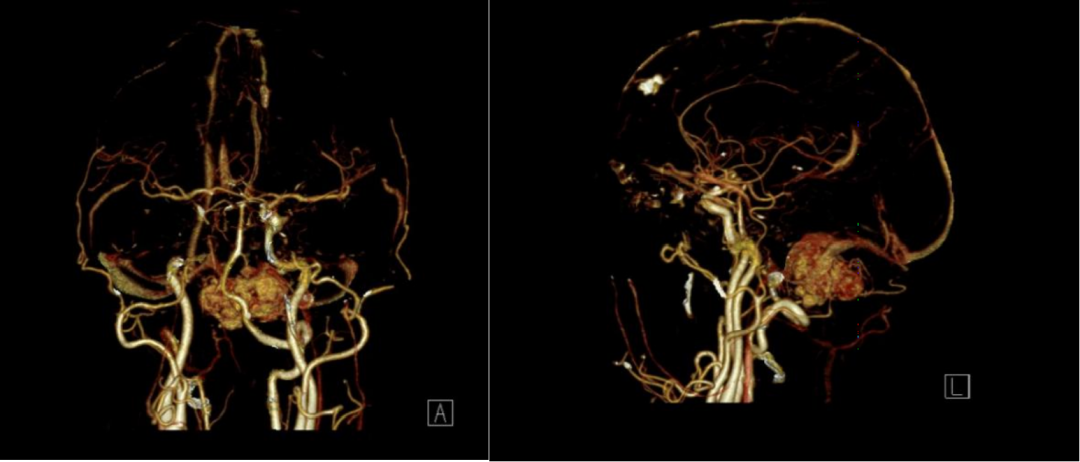
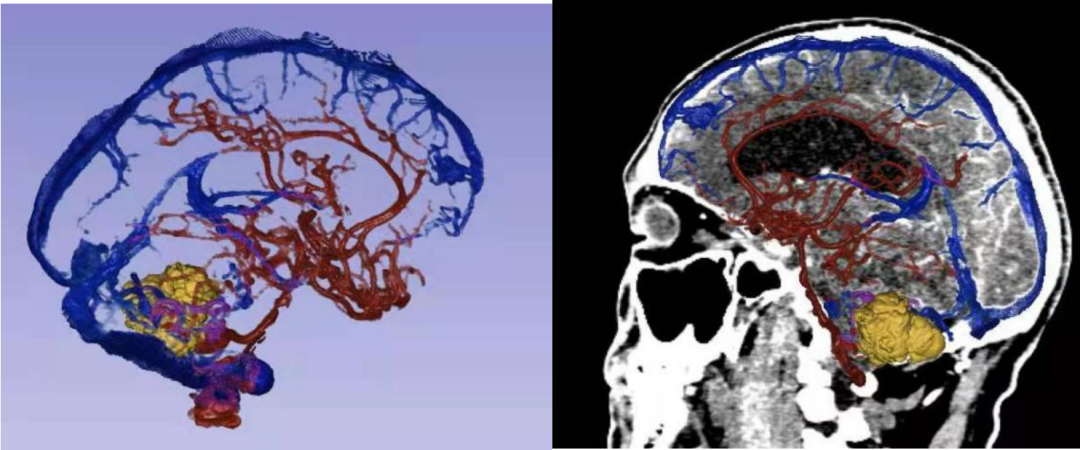

术前多模态影像数据重建
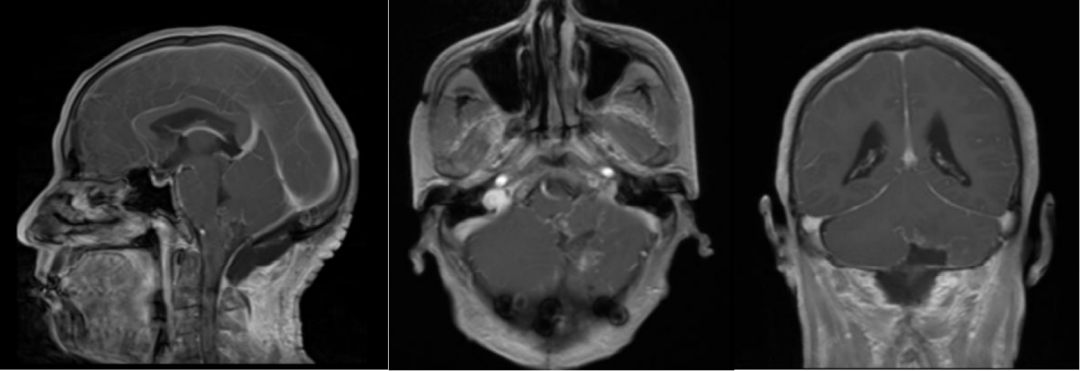
术后MRI

手术过程简述
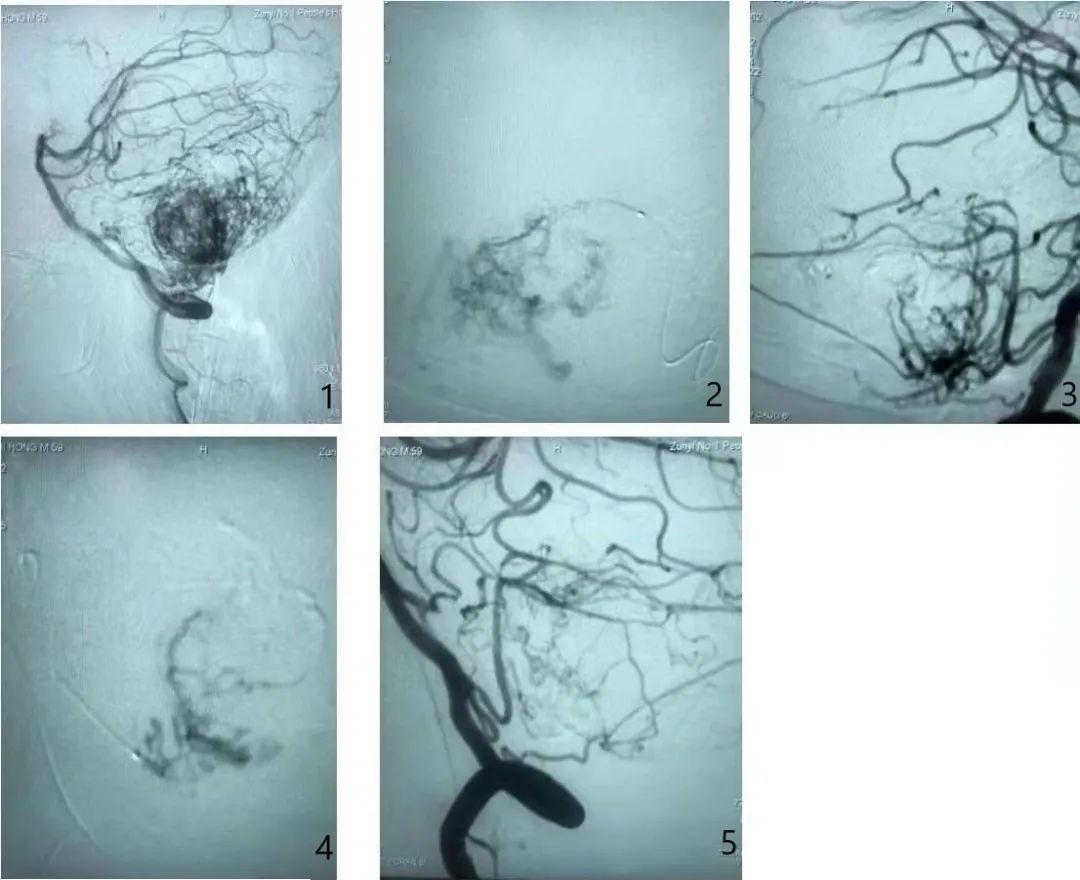
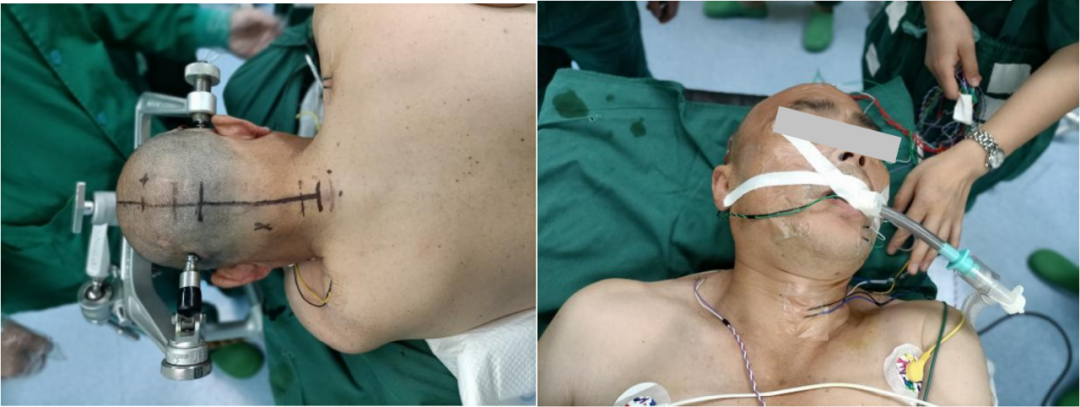
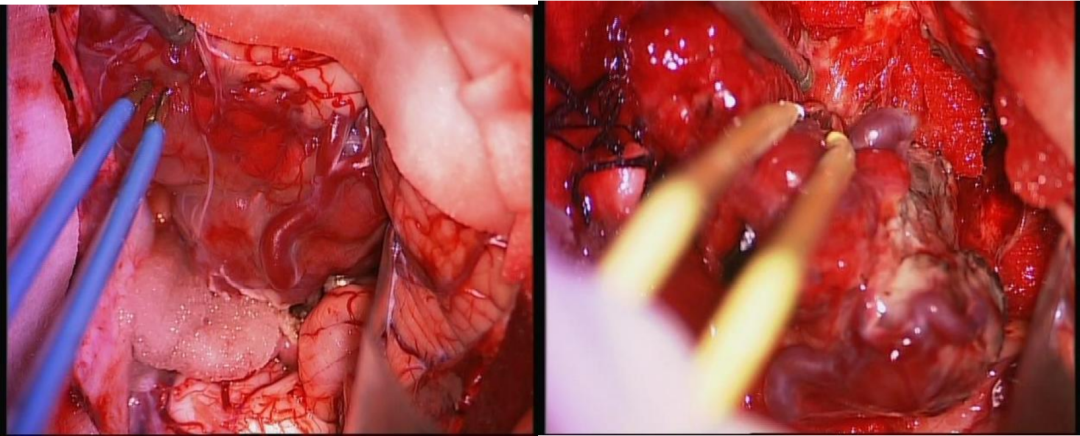
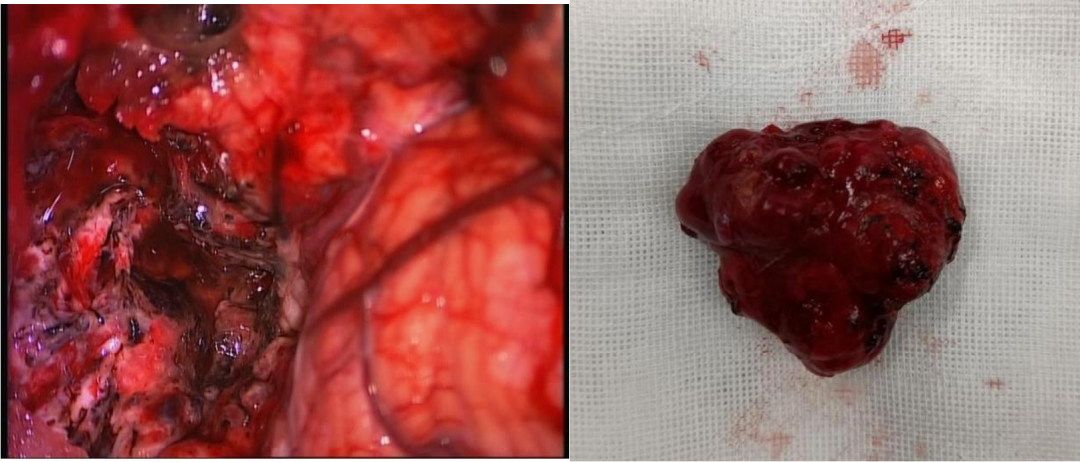
讨 论
专家介绍
蒋其俊 主任医师
贵州省遵义市第一人民医院
贵州省遵义市第一人民医院神经外科疾病诊疗中心病区副主任
遵义市第一人民医院神经外科规培基地主任
中国妇幼保健协会妇幼微创专业委员会小儿神经微创学组委员
贵州省医学会神经外科分会委员
贵州省中西医结合学会神经外科专业委员会委员
遵义市医学会神经外科分会副主任委员
神经外科临床工作近30年,曾在北京天坛医院及上海华山医院进修颅底肿瘤及神经内镜技术,在陆军军医大学西南医院进修神经介入。长期从事颅内肿瘤、脊髓肿瘤、三叉神经痛、面肌痉挛微血管减压手术及复杂颅脑损伤的临床医疗工作,在复杂颅底肿瘤及脊髓肿瘤手术方面积累了丰富经验
李航 副主任医师
贵州省遵义市第一人民医院
贵州省遵义市第一人民医院神经外科疾病诊疗中心病区副主任
贵州省卒中学会委员
贵州省卒中学会神经介入分会常委
贵州省医学会神经病学分会青年委员会常委
多次到首都医科大学宣武医院及 上海长海医院进修学习,获得首都医科大学介入研修学院学位。擅长脑血管及脊髓血管疾病的诊断及治疗,年手术量约600例
程登贵 主治医师
贵州省遵义市第一人民医院
遵义市医学会神经外科分会委员
2007年开始从事神经外科至今,曾在第三军医大学大坪医院神经外科进修一年,在首都医科大学宣武医院Samii颅底解剖实验室、Yasargil 显微神经外科实验室进修半年,熟练掌握神经外科各种常见病的诊断及治疗
李有权 技师
贵州省遵义市第一人民医院
贵州省遵义市第一人民医院影像中心技师
特别擅长神经系统影像的图像后处理,多模态数据处理,如利用3DSlicer开源软件进行各种图像建模。为术前手术方案的制定提供了丰富的多视角影像学资料










