脑皮质发育不良(cortical dysplasia,CD),亦称为皮质发育畸形(malformation of cortical development,MCD),皮质畸形,神经元迁徙异常等。CD为先天性发育缺陷,可导致发育迟缓、癫痫、局部神经功能异常或精神发育不全等,有时还会伴有其他畸形。癫痫是CD最常出现的一种症状,癫痫一旦出现,往往是灾难性的,药物难以控制。
脑皮质发育不良一般为先天导导致,多为影响大脑皮质发育的因素,如遗传和环境因都可以引起。怀孕早期的有害因素导致了神经细胞的异常增生、迁移缺陷、分化异常;程序化细胞凋亡受阻,异常的突触发生和皮层重塑等均是导致的脑皮质发育不良的因素。局部皮质发育不良(Focal Cortical Dysplasia, FCD)是脑皮质发育不良的一种类型,是儿童癫痫的主要病因之一,FCD导致癫痫的临床发作的机制可能与神经兴奋性提高和抑制性降低有关。胶质细胞在 FCD患者致痫机制中也可能起到一定作用。另外炎症应答和促炎症反应分子在FCD的致痫中起到一定的作用。2011年国际抗癫痫联盟(ILAE)将FCD分为III型,FCD Ia型指存在皮质为成熟的神经元,但存在放射状的层状结构不良;FCD Ib型指存在大量的不成熟的小神经元及肥大的锥形神经元;FCD Ic型指同时存在Ia和Ib两种异常表现。FCD IIa型指存在异形神经元;FCD IIb型指存在气球样细胞及异形神经元。FCD IIIa型指存在颞叶层状结构畸形,同时伴有海马硬化;FCD IIIb型指皮质层状结构畸形紧临神经节或神经胶质的肿瘤;FCD IIIc型指皮质层状结构畸形紧临血管畸形;FCD IIId型指皮质层状结构畸形伴随生后早期任何后天获得性损害,包括炎性反应、缺血性损害、外伤等。(2004分型,图1)
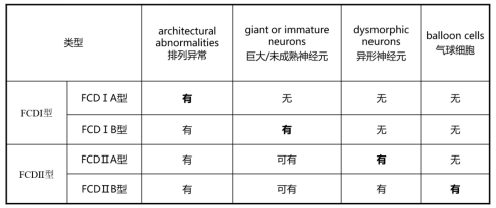
图1. 2004年根据是否含有异型神经元或气球样细胞将FCD分为I型与II型,2011分型是在2004的基础上增加了第III型(IIIa-IIId)
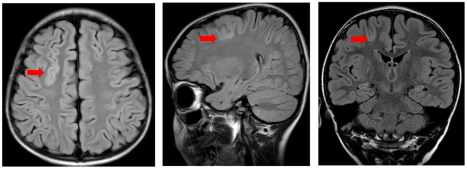
FCD一般在儿童发病较早,FCD在男女的发病比例大致相等,多在10岁内发病,2-5岁内最为多见,且FCD II型发病年龄早于FCDI型, FCD可以发生于大脑的任何部位,以额叶及颞叶最为多见,约30%的 FCD累及2个以上的脑叶。FCD I型常见于颞叶,FCD II型常发生于颞叶以外的脑叶,以额叶多见。FCD主要局限性地累及皮质及皮质下区,但也有部分FCD广泛累及白质,有的则从皮质累及至侧脑室。FCD较肿瘤、海马硬化等诱发癫痫的频率高。FCD可伴有发育迟缓,75%-90%的FCD病人会出现癫痫发作,FCD可引起各种各样的癫痫发作,发作类型多与病变受累的部位有关系,FCD伴脑裂畸形有病人癫痫最难控制,且多伴有智力发育迟缓,位于中央区的FCD多伴有部分性癫痫持续状态。FCD在脑电图上的表现和难治性癫痫并没有特异性差别。通常表现为局限性的节律性放电,术前的发作间期和发作期的头皮脑电图只能对50%~70%的FCD患者进行定位(图2)。MRI是对FCD最敏感的一种检查,FLAIR则最敏感,表现为局灶性皮层增厚,灰白质边缘模糊,脑回形态异常,脑回白质萎缩,皮层不育区域多呈锥形并指向脑室,MRI上显示的异常并不能反应真实的 发育不良范围,因为在某些病例中异常区可能远比MRI表现的大,部分FCD在MRI上无任何异常特殊(图3-5)。
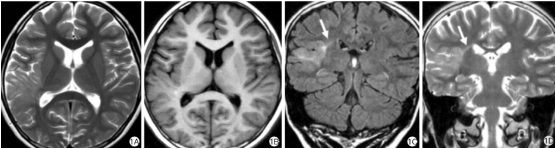
图3. 放射带型FCD(是FCD的特征性表现)。1A:轴面T2WI;1B:轴面T1WI;1C:冠状面FLAIR;1D:冠状面T2WI。右颞后及岛叶皮层稍增厚,皮层下白质可见高信号影。冠状面可见放射带,表现为自皮层指向脑室的高信号影(箭)
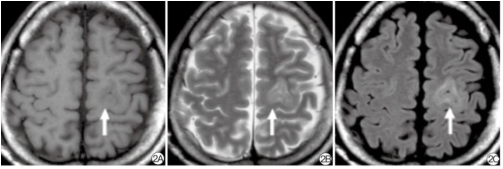
图4. 高信号型FCD。2A:轴面T1WI;2B:轴面T2WI;2C:轴面FLAIR像;平扫:左额叶近中央沟局部皮层增厚,灰白质分界模糊,皮层及皮层下区可见片状稍长T1、 稍长T2信号,FLAIR稍高信号(箭)。
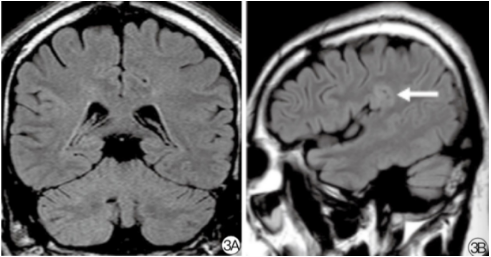
图5. 轻微型FCD。3A:冠状面FLAIR像 异常信号影不明显。3B:矢状面像可见缘上回皮层高信号影(箭),信号改变以皮层为主,皮层下白质未见明显高信号影
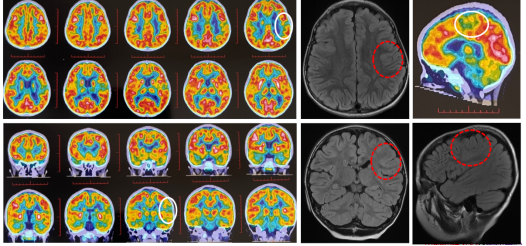
正电子发射断层显像术(positron emission tomography,PET)是对FCD有定位意义的检查,PET检查对于FCD术前定位和定性诊断有积极意义,一般情况下PET低代谢区域与癫痫灶的范围相关,PET与MRI的图像融合能提供更加丰富的信息,且增加对病灶判断的准确性。在临床工作中应结合脑电图、临床症状学和MRI等资料进行全面分析来确定致痫灶。图6. 头颅PET-CT扫描:左额额下回、中央前回下部代谢明显减低,与病灶一致
而MEG主要检测大脑神经元尖树突细胞内电流偶极子所产生的与头颅表面相垂直的磁场,只需要经过一次测量就可采集到全头的脑磁场信号。在EEG呈弥漫性改变时MEG检查多能明确致痫灶位置。与MRI结合清楚显示解剖定位。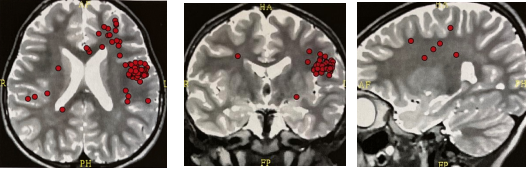
一般应用针对部分性发作的抗癫痫药物,如卡马西平,拉莫三嗪、左乙拉西坦、拉考沙胺,吡仑帕奈等。
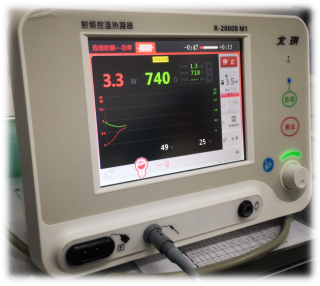
在病灶部位及周围置入立体定向电极,精确定位癫痫灶,明确癫痫灶定位后进行精确的射频毁损。该治疗不增加患儿额外损伤,且起到三个作用: (1)增加无创治愈机率30%;(2)检验立体定向电极定位的精确性;(3)毁损灶辅助定位术中的病灶位置。
FCDIIB型病灶因病灶边界相对清楚,可选择直接切除;FCDI型和FCDIIA型影像学表现多与实际病变大小(病理)所表现的区域不相条符合(小于实际区域),因此建议尽可能在颅内电极置入指导下(SEEG)明确癫痫灶范围后再进行手术切除。
影像学表现为多发皮层结节,多发室管膜下结节,多见钙化,临床表现有皮脂腺瘤、癫痫和智力障碍三联征。一般无皮质增厚、皮层下白质内高信号及transmantle征等表现。
长T1、长T2信号的多结节或假囊性病灶,边缘清楚,无钙化、强化剂周围水肿改变。
5岁男孩,癫痫病史1年,发作表现为:头眼向左侧偏转、 四肢抽搐,持续30秒,发作频率逐渐增加,现每天发作20次左右。目前口服三种药物:奥卡西平(OXC)375mg bid、丙戌酸(VPA)6ml bid、妥吡酯(TPM)12.5mg bid。
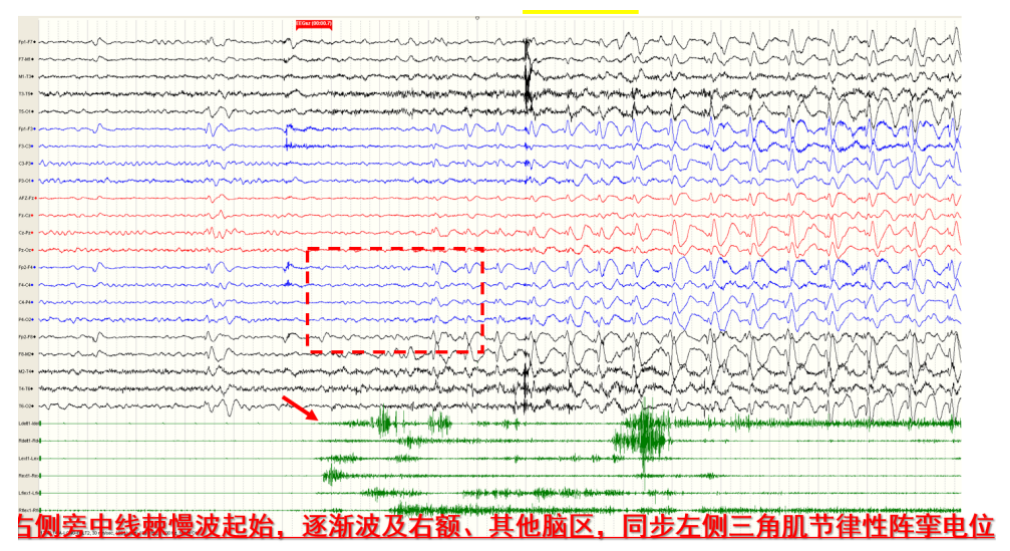
视频脑电图:间歇期:癫痫样放电,多脑区,右侧半球著;发作期:临床:左上肢近端阵挛→双上肢非对称性强直(左著)→双眼左侧斜视→双眼睑阵挛;EEG:发作型,脑区性,右侧旁中线区著。(图8-9)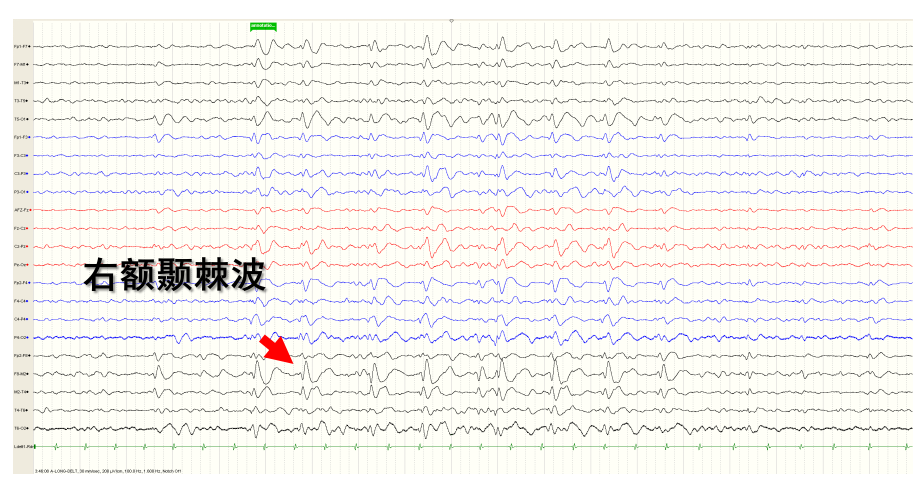
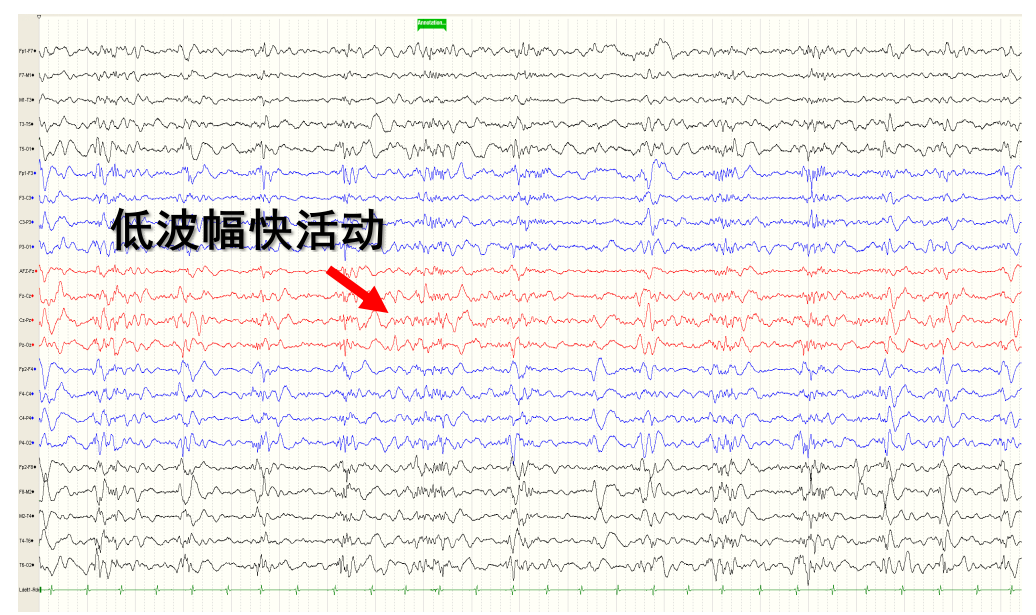
图8. 间歇期:右侧额颞癫痫放电
头颅MRI示:右额上沟局灶皮质发育不良,FCD(图10)。
图10. 头颅MRI癫痫序列扫描—T2 FLAIR序列:右额上沟局灶皮质发育不良,FCD
头颅PET示:右侧额上沟低代谢,与病灶位置一致(图11)。
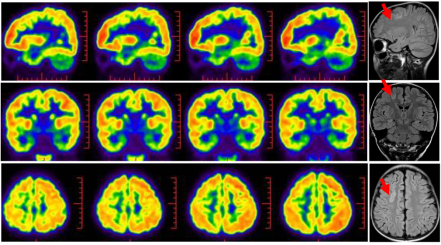
图11. 头颅PET-CT扫描:右侧额上回代谢较对侧明显减低,结构、代谢病一致
脑磁图示:右顶叶癫痫放电,位于病灶后缘(图12)。
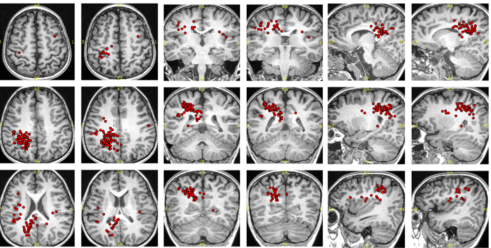
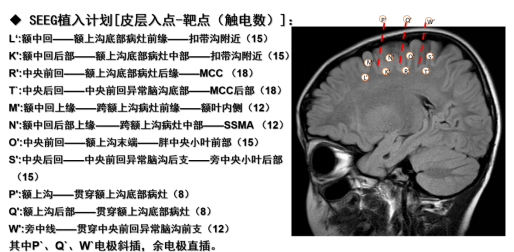
根据患者明确的药物不能控制频繁癫痫发作,右额叶可疑FCD,脑电图\PET\脑磁图均提示癫痫灶位置与病灶位置基本一致,应考虑外科治疗,但病灶位置位于额上沟,与中央前回邻近,考虑精准定位与功能保护,综合会诊意见建议立体定向电极置入(11根)图13。术后立体脑电图明确与额上沟病变相关的放电起始(图14)。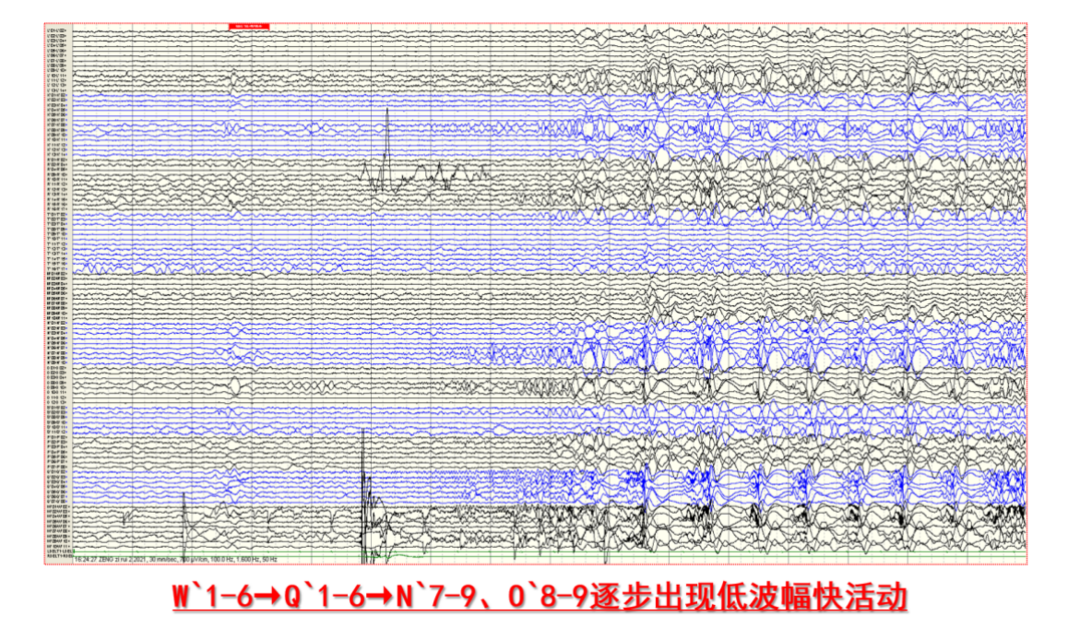
图15. 毁损靶点:病灶内电极点及放电起始电极;毁损方案:功率3.0W;时间180s(60s×3次)
术后发作消失,病理FCDIA(考虑可能与核心病灶毁损有关),所有功能同术前,术后7天出院,预约3个月后复查。
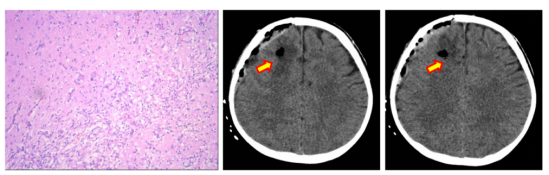
图16 术后病理与复查CT为正常术后变化
儿童继发性癫痫的主要原因有以下几种:1、脑颜面血管瘤病(Sturge-Weber综合征);2、局灶性皮质发育不良(FCD);3、儿童半侧脑瘫伴癫痫;4、Rasmussen脑炎;5、儿童期缺血缺氧性脑损伤;6、儿童期出现的低级别胶质瘤伴癫痫;7、儿童脑炎后遗症;8、遗传相关儿童癫痫;9、儿童良性癫痫综合征等。不同病因导致的癫痫的治疗方法不同,如:儿童良性癫痫、遗传相关癫痫、脑炎后癫痫,儿童特殊癫痫综合征首选药物或治疗;继发性(病灶性)首选外科治疗;因此首先要明确癫痫的诊断,再选择合适的治疗方案。
儿童期特别是学龄前期和婴幼儿期频繁发作的癫痫对患儿的智力、言语发育可产生严重的影响,多数患儿表现为智力、言语发育迟缓,甚至倒退。临床上有30%的儿童癫痫病人属于继发性癫痫,需外科手术治疗。成功能外科手术干预对儿童癫痫有非常积极的正向作用:1.促进大脑的正常生长发育:继发性儿童癫痫的外科手术有80%的根治机会,只有癫痫控制后的大脑才可以正常的生长发育(癫痫发作会严重影响儿童的脑功能发育);2.儿童大脑具有更好的功能重塑性:儿童癫痫早期手术,切除癫痫灶外的脑组织有更多机会替代切除区域的脑组织功能,年龄越大代偿能力越低。3.将药物对儿童的影响降到最低:治疗癫痫的药物一般对大脑的活动产生抑制,服药患者多反应变慢,另外服用抗癫痫的药物的儿童多有嗜睡,头痛,情绪异常,过敏,严重的有肝肾功能等脏器损伤,因此对于继发性癫痫早期手术可以降低药物对癫痫患儿的影响。
传统的观点认为“二种药物联合治疗二年仍不能有效的控制癫痫发作,且每月癫痫发作4次以上,称为药物难治性癫痫,可作为外科手术的适应症”,随着临床研究及观察,国内外多家知名癫痫中心的观点均认为:所有非良性继发性癫痫均应进行综合性系统评估,如能明确癫痫起始区,应尽早手术治疗,他认为癫痫发作将损害神经系统的发育,造成病人特别是儿童的智能下降或倒退,且癫痫随着时间的进展发作频率将逐渐增加,癫痫药物亦增加对神经功能及全身的损伤。
多来年癫痫专家对癫痫应早诊断、早手术或是到了药物不能控制的时候再进行外科手段干预一直争论不休,特别是对于一侧脑损伤比较严重,需要进行多部位脑叶切除,甚至于大脑半球切除的病人。目前多数外科专家都形成统一的观点,癫痫灶的频繁放电及癫痫频繁发作将会导致脑功能的发育障碍,儿童脑功能具有较好的可塑性,早期手术治疗后即使有一定程度的脑功能损伤,亦能因为儿童脑尚在发育阶段而有较强的代偿能力,不会造成比较严重的神经功能损伤。
癫痫灶精确定位高选择性切除是癫痫外科发展的主流方向
脑的任何部位均存在功能,如额极及颞极等大脑功能的“哑区”均是相对于语言、运动、视觉等原始皮层功能区而言。在此理念的基础上,我们认为癫痫的外科治疗不应采用大面积脑组织切除,而应向癫痫灶精确定位毁损及高选择性切除的方向发展。颅内电极指导下的射频毁损或癫痫灶高选择性切除是是癫痫外科的主流发展方向。
有超过50%的难治性癫痫患者,经过综合评估,由于致痫灶散在或不能精确定位,或癫痫灶位于功能区而不能切除等种种原因,不适合接受切除性手术治疗,而药物治疗往往不能有效控制发作,且有较大的全身副作用。对于这类患者,神经调控技术是有效的治疗选择。如迷走神经刺激术,双侧海马电刺激术及丘脑前核电刺激术。神经调控技术治疗癫痫具有微创,治疗可逆及副作用小的优势,是目前癫痫治疗的新方向,特别是迷走神经刺激除了可以缓解癫痫发作外,亦可以对儿童的智力起到保护与改善作用。

主任医师、副教授、硕士研究生导师
首都医科大学三博脑科医院 神经外科副主任、功能神经外科主任、神经外科一病区主任、癫痫中心外科主任、帕金森病诊疗中心副主任
行业任职
中国医师协会 神经调控专业委员会常务委员 秘书长
中国医师协会 神经调控专业委员会青年委员会 副主任委员
中国抗癫痫协会 理事
北京抗癫痫协会 理事
北京脑重大疾病研究院癫痫所 办公室主任
中国医师协会 神经外科分会 功能神经外科专业委员会委员
世界华人神经外科协会 功能神经外科专家委员会委员
专业特长
癫痫、儿童癫痫、面肌痉挛、三叉神经痛、帕金森、特发性震颤、梅杰综合征、肌张力障碍、舞蹈症、抽动秽语综合征、顽固性疼痛、脑瘫、植物状态促醒等功能神经疾病的诊断与治疗。
声明:脑医汇旗下神外资讯、神介资讯、脑医咨询所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。