目录
1、脑血管痉挛概述
2、脑血管痉挛的诊断和监测
3、脑血管痉挛防治:内科治疗和外科治疗
1、CVS概述
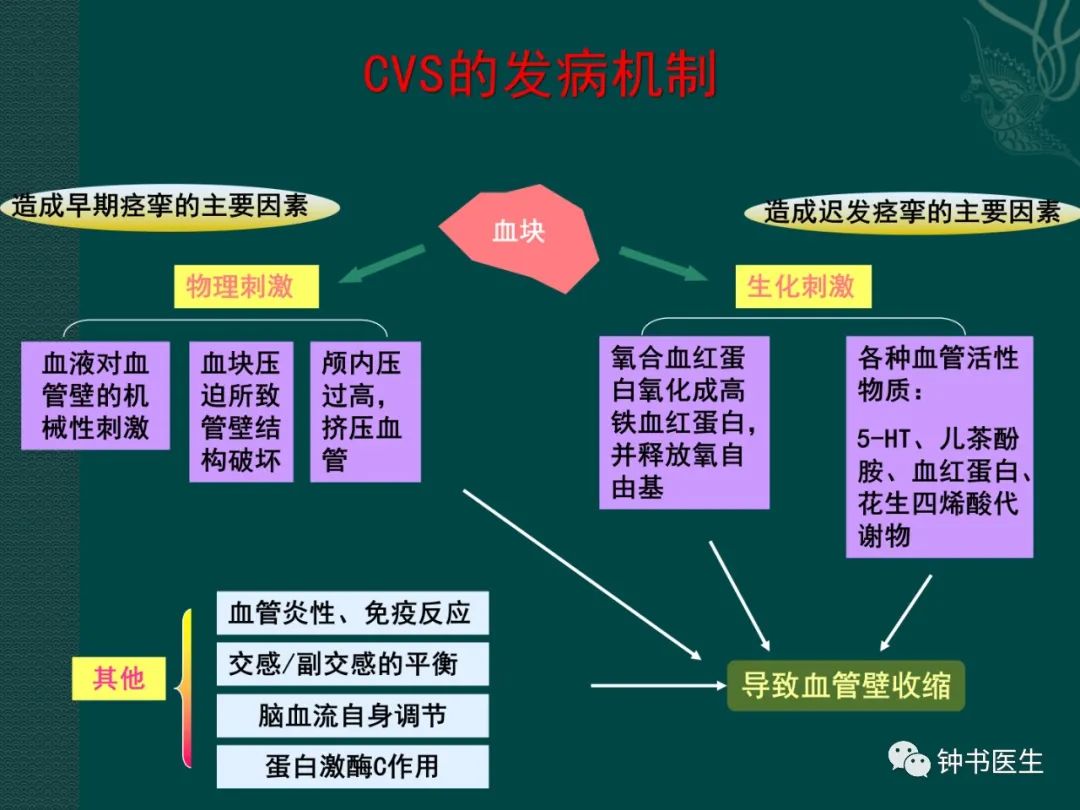
(1)CVS的定义
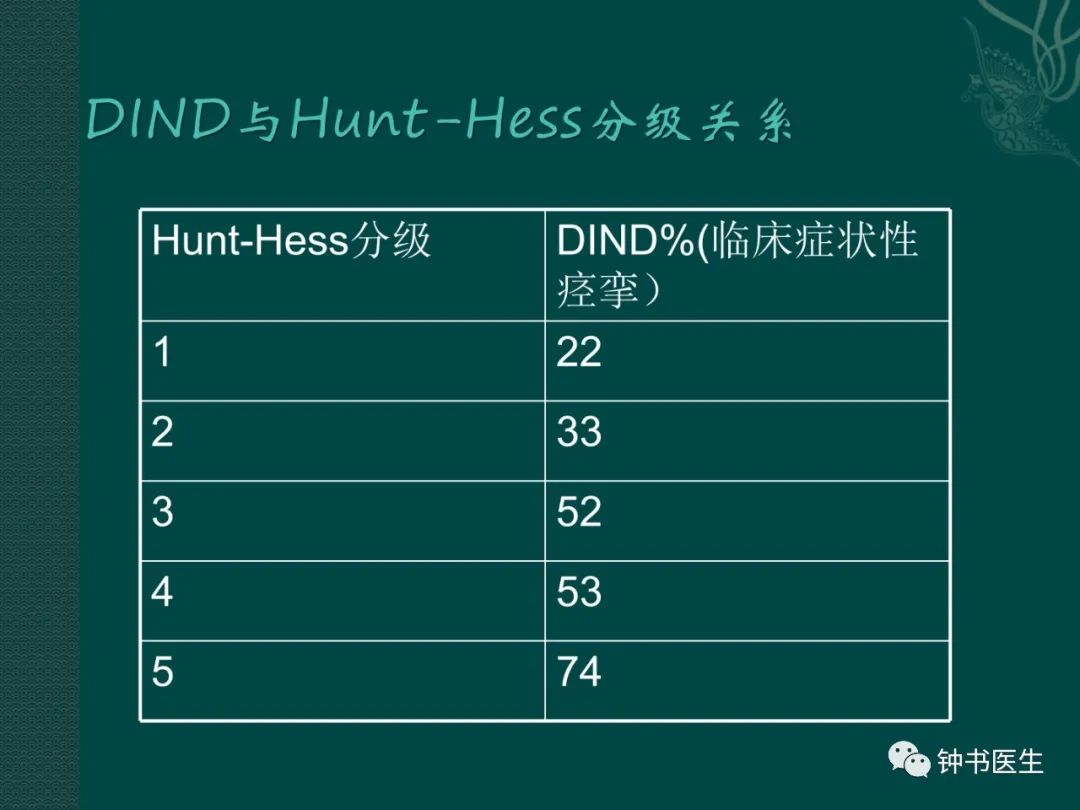
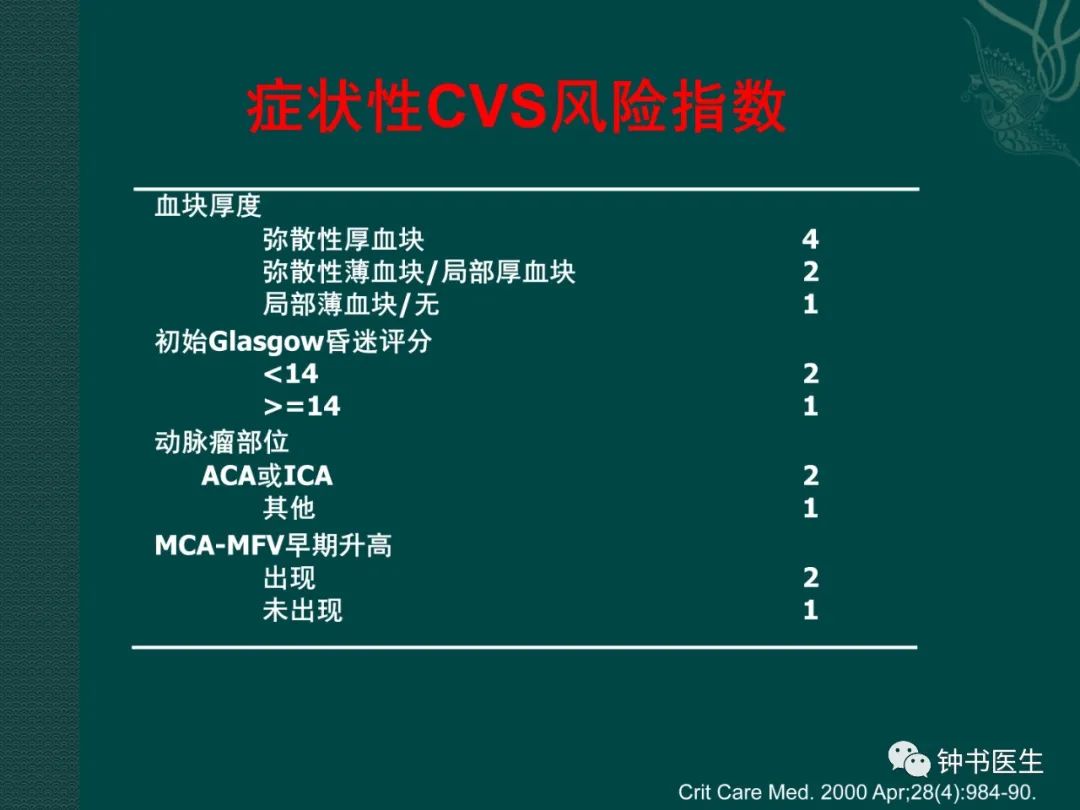
(2)SAH 分级与CVS风险
(3)CVS临床表现
(4)CVS诊断要点
1.1 CVS的定义

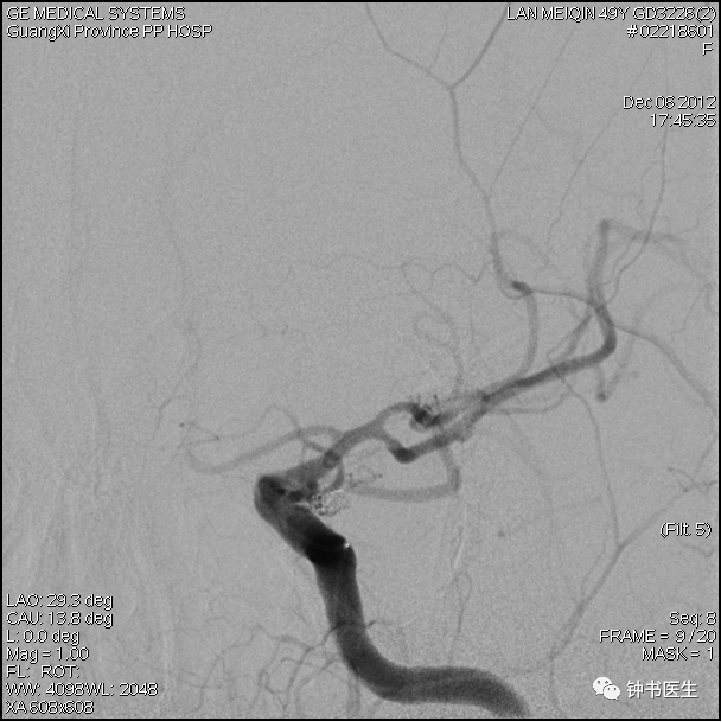
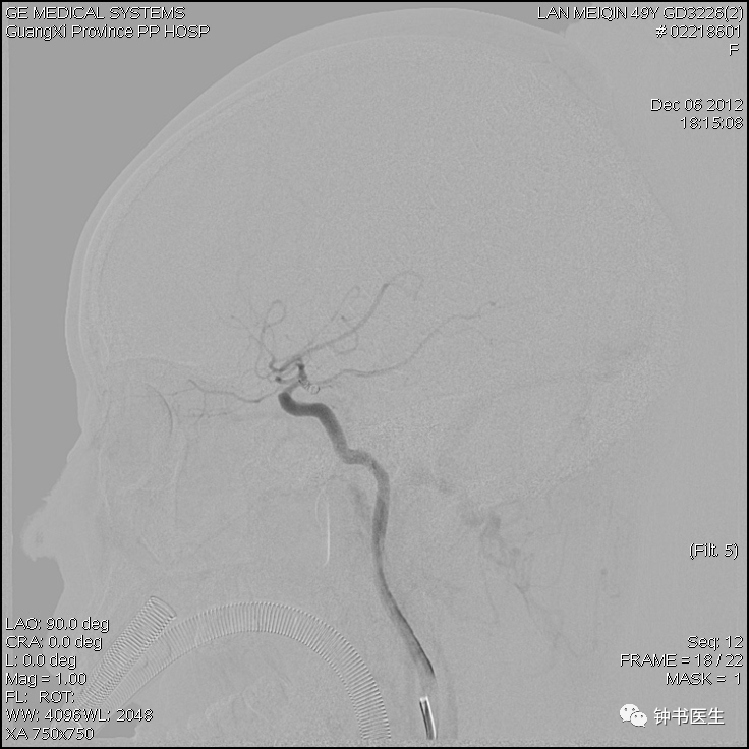

1.2 SAH 分级与CVS风险


1.3 脑血管痉挛的临床特征:临床表现
临床表现常常逐渐发展,呈进展性或波动性,包括:
1.非定位性表现:
A.新发或渐加重的头痛 B.意识水平改变(如昏睡) C.定向力障碍 D.假性脑膜炎 2.定位性体征:
A.ACA综合征:额叶症状为主(意识丧失,握持/吸吮反射,尿失禁,嗜睡,反应迟钝,精神错乱,低语)。 B.MCA综合征:偏瘫,单瘫,失语(或非优势半球失用症-由于枕下或顶叶病变,不能使用物体或熟练操作。亚型:观念运动性失用和感觉性失用)。
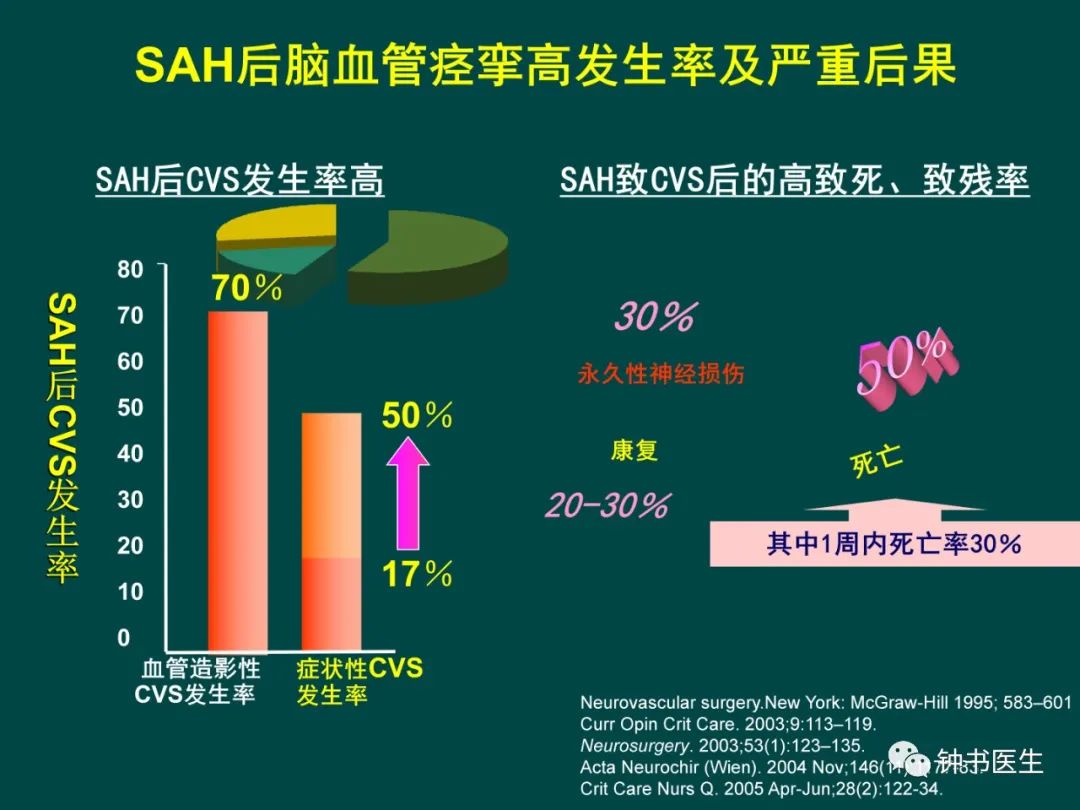
1.3 脑血管痉挛的临床特征:发生率和时间进程
SAH后7天造影,30%-75%血管痉挛。
症状性血管痉挛20%-30%。
严重程度:
7%的患者发生致命性血管痉挛。 发生越早,损害越严重。 时间进程:
几乎从不在3天内发生。 高峰期SAH后6-8天,偶尔迟发于17天。 症状性CVS几乎都在SAH后12天内缓解,一旦造影显示血管痉挛,通常在3-4周缓慢消失。
1.4 CVS诊断要点
诊断需要合适的临床标准并排除其他能引起迟发性神经功能损伤的表现:
迟发或永久性神经功能障碍
SAH后4-20天内发生
受累动脉引起神经功能障碍
排除其他可能引起恶化的原因:
再出血,脑积水,癫痫,代谢障碍,低钠血症等,缺氧,败血症。
辅助检查:TCD, CBF研究,SPECT, DSA
2 血管痉挛的监测
(1)TCD
(2)CT
(3)DSA
(4)CT-perfusion,CTA,MR,MRA
(5)Xe-CT
(6)ICP,Bis
(7)Microdilysis
2.1 CVS监测 :TCD
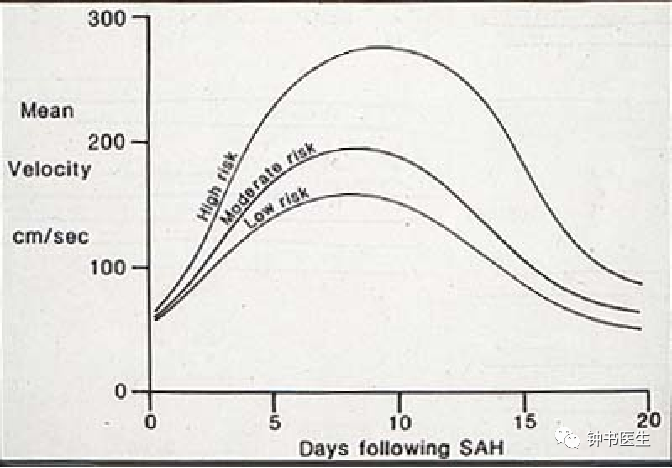
血流速度随血管痉挛严重程度上升;
流速上升往往早于临床症状出现,可于24-48h前监测到变化;
参数可帮助判断CBF;
流速下降提示痉挛缓解。
Flow Velocity and Vasospasm

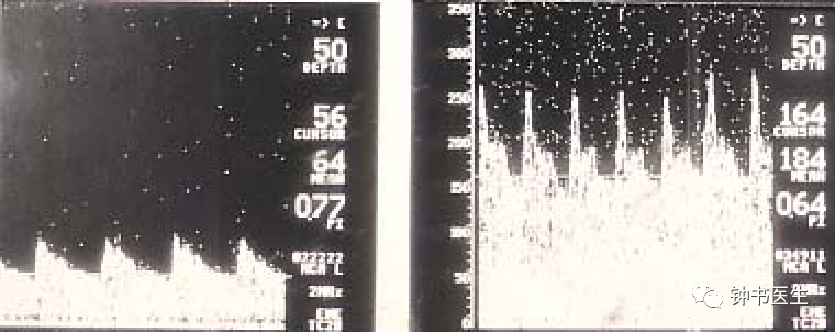

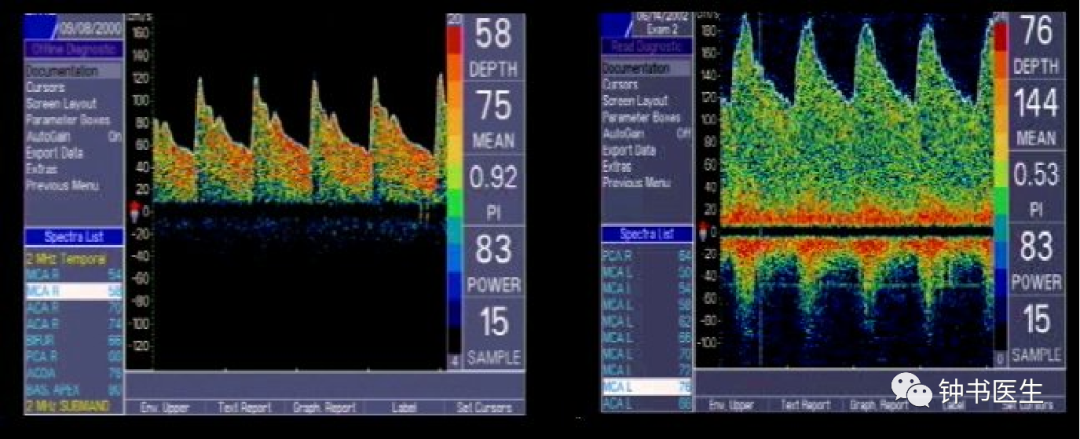
(左为Normal MCA Waveform,
右为Mild Vasospasm Waveform)
Severe Vasospasm
Increased stroke risk !
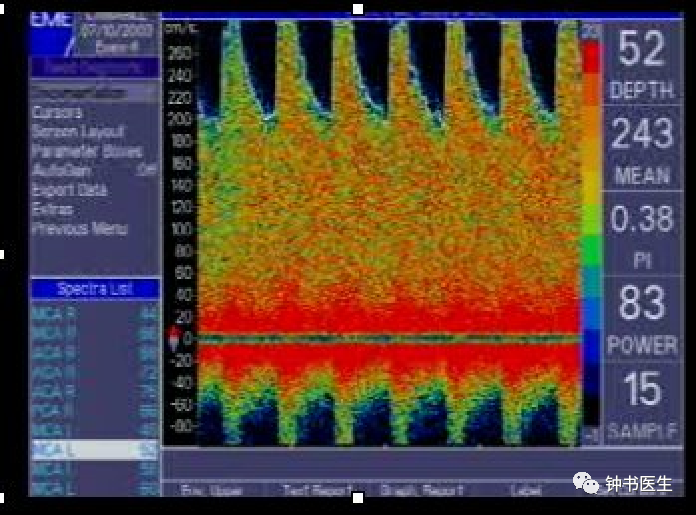
Diagnosis of severe vasospasm may necessitate angioplasty,
Papavarine or Verapamil.
2.1 TCD数据解读
应该参考血管痉挛前的基线
MCA典型表现:每天增高>50cm/s,可提示CVS.
ACA血流速度和血管痉挛间关系不大。
可应用血流速比(Lindegaard指数>3)来区别CVS和充血(充血引起MCA和ICA流速都加快)。
时间窗
症状、体征
检查
提示
症状
动态观察
EEG 早于TCD

Hyperemia versus Vasospasm

TCD局限性
解剖变异
颞窗
年龄
性别
操作者的经验



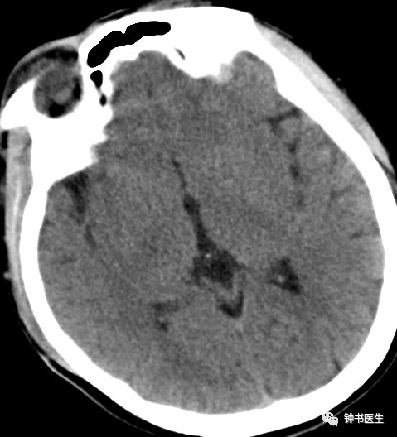
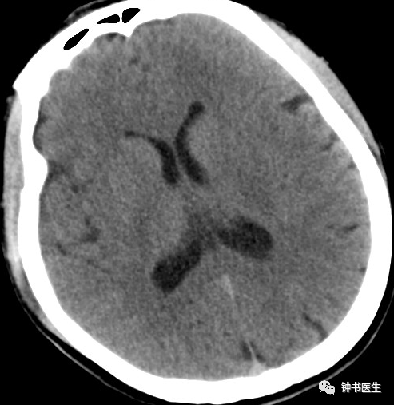
强调CT扫描的动态观察评估
SAH

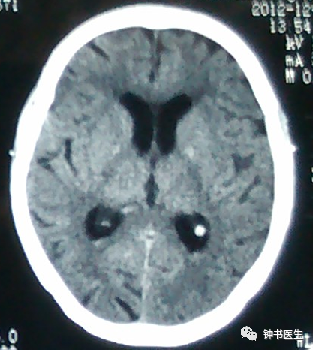
SAH 1d
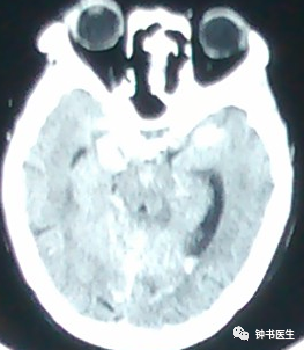
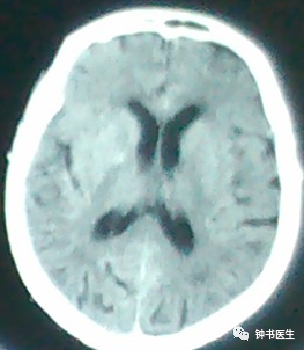
SAH 10d
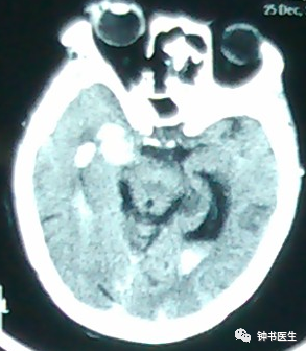
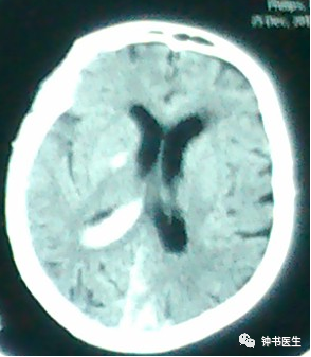
强调CT扫描的动态观察评估
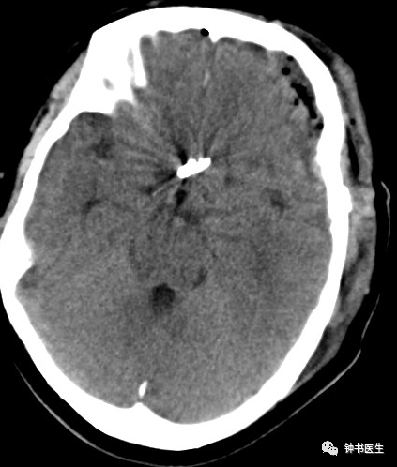
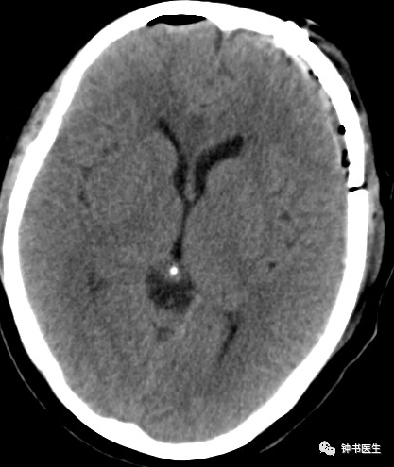
2.4 CT perfusion/CTA
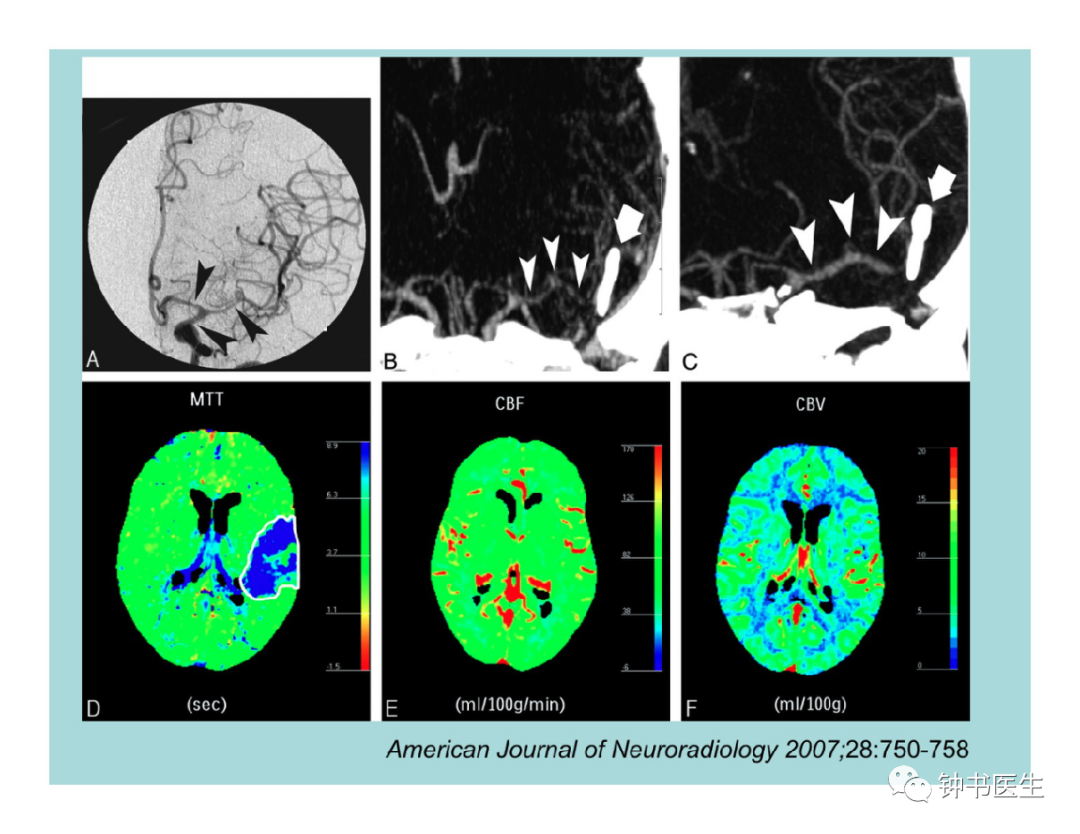
CT perfusion in detection of cerebral vasospasm
Accurate, reliable and non-invasive
Guide the decision to pursue angiography
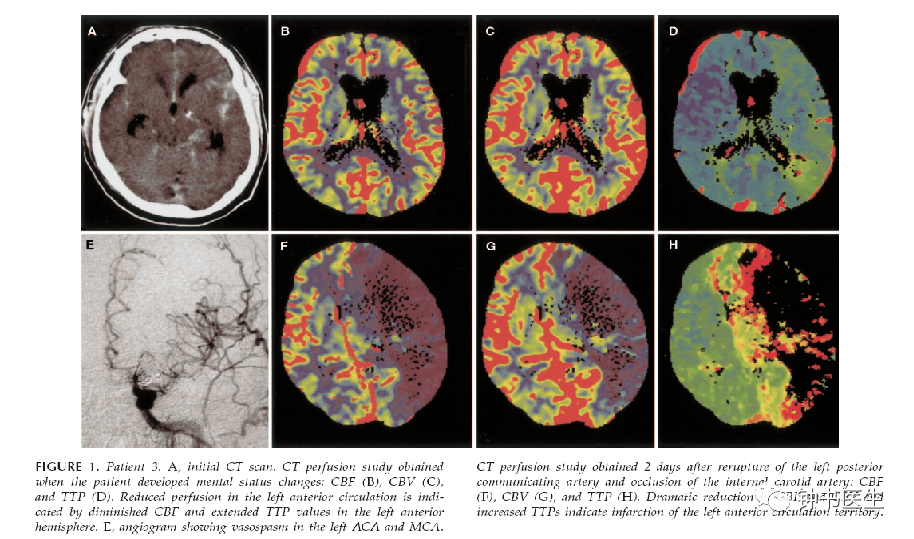
2.5 Xe-CT
脑灌注:Xe-CT评价脑血流量指导扩容
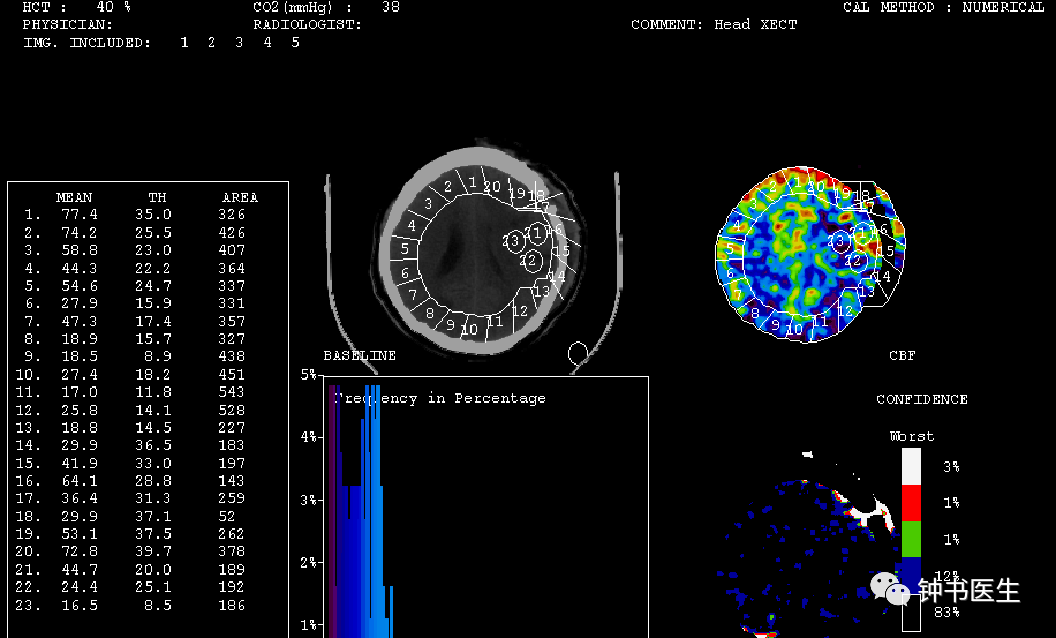
典型病例
病例1
女性,55岁,SAH后神志嗜睡。血管痉挛表现:神志时清醒,时而昏睡,渐加重至昏迷,左侧肢体肌力减弱至2级。
TCD:
MCA流速,左侧242cm/s,右侧282cm/S。
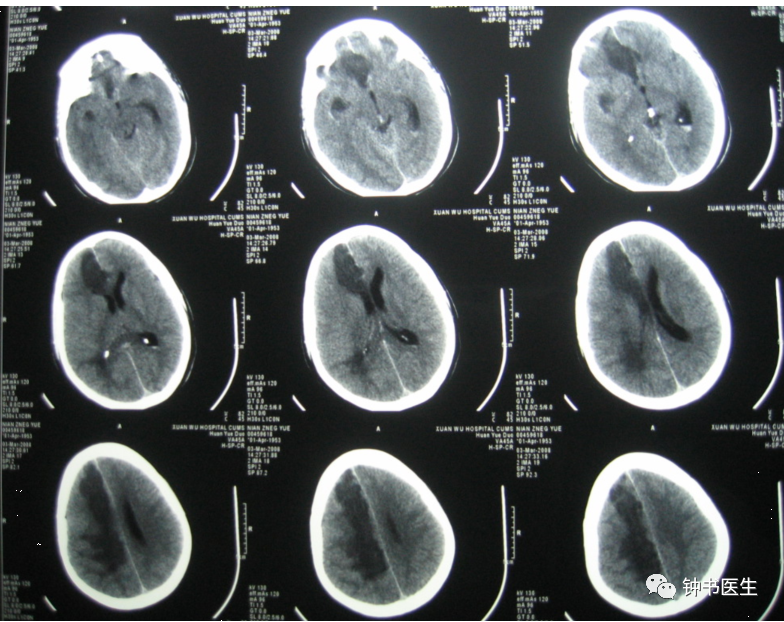
发病后10天
头颅CT示右侧大脑前动脉供血区低密度
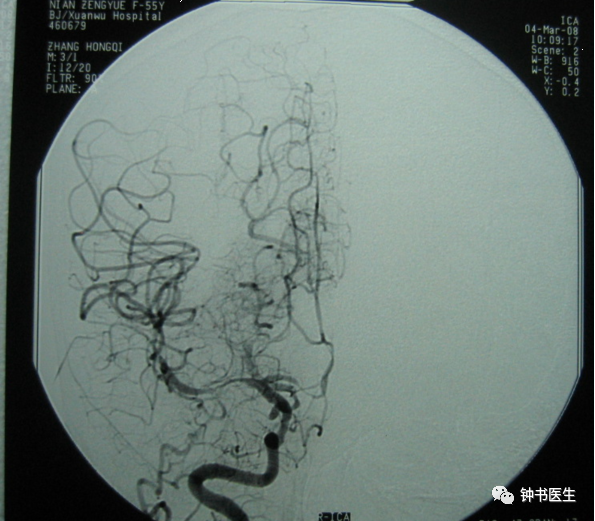
DSA
Xe-CT
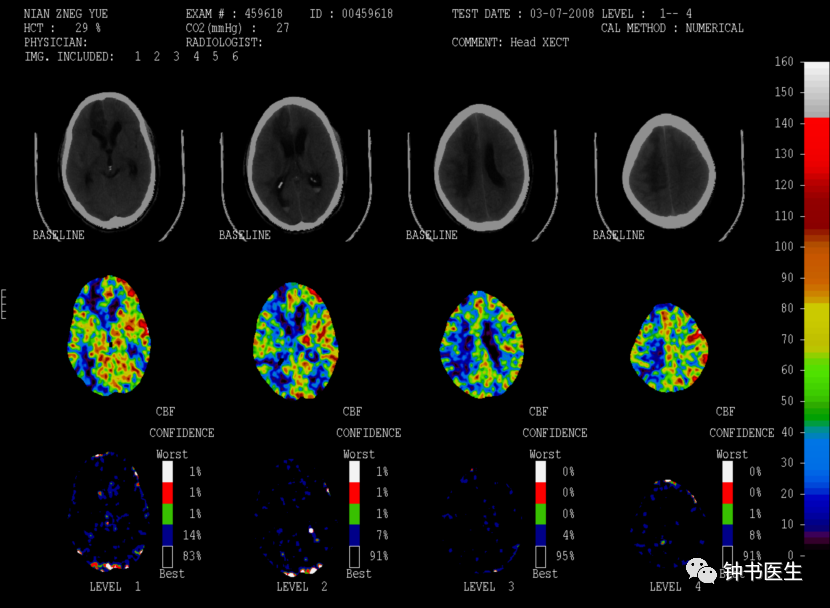
SAH 3d
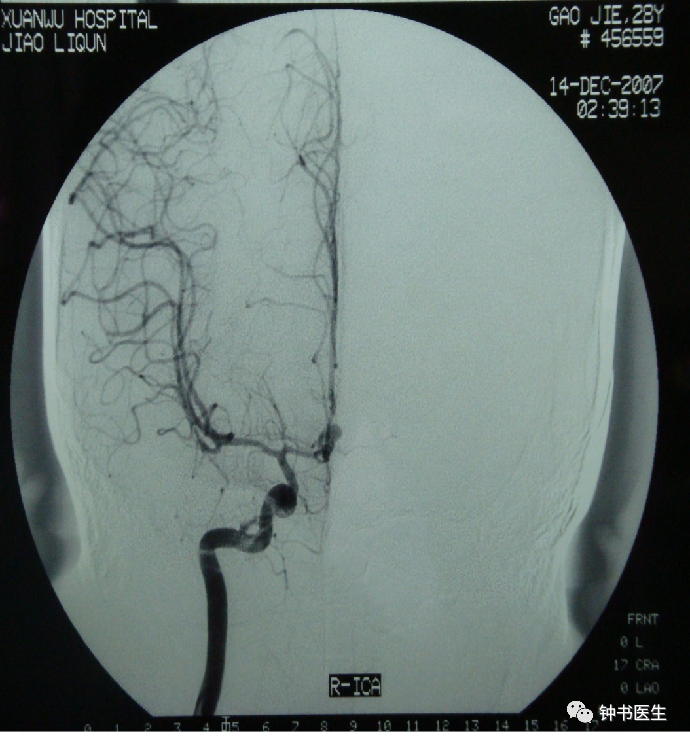

CASE 2:28, F, ACoA AN .
severe headache,dizziness,occurred at 5th d.
Disapeared at 15th d.
TCD MCA L 274cm/s, R 277cm/s。
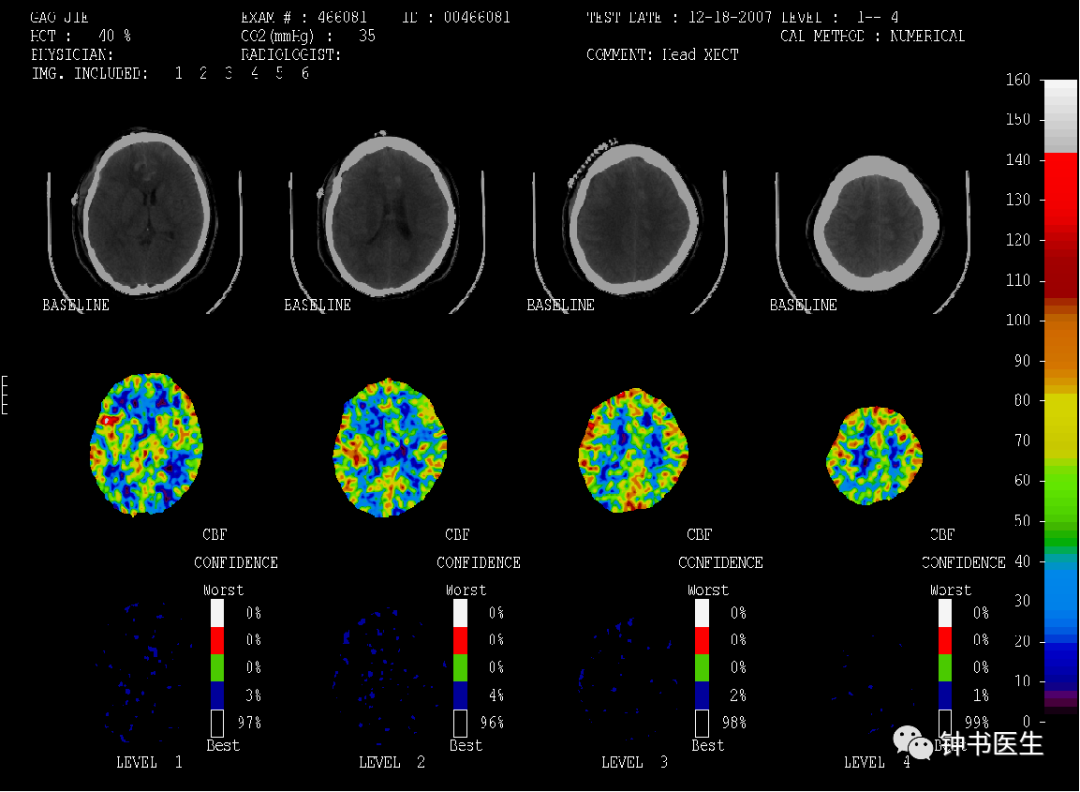
SAH3d , no symptom。
Xe-CT normal CBF
SAH 10d
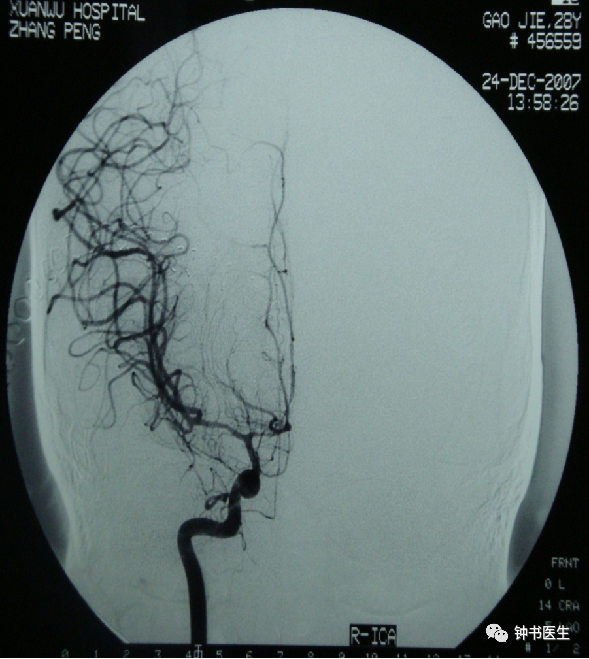
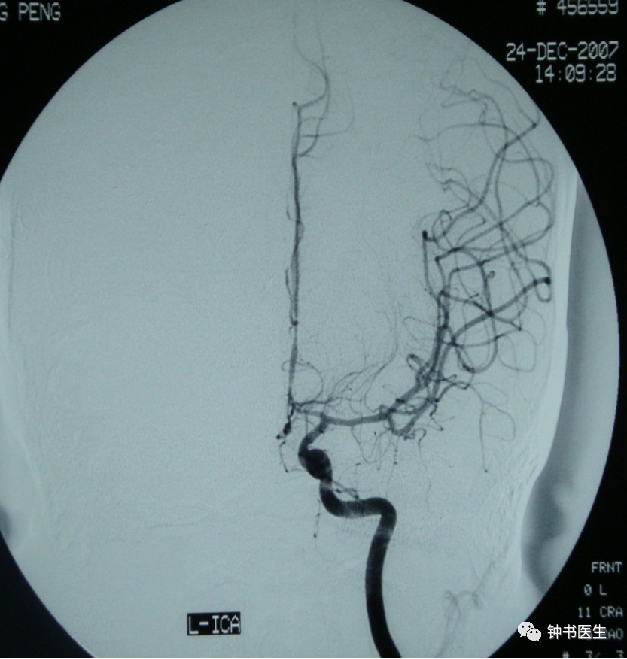
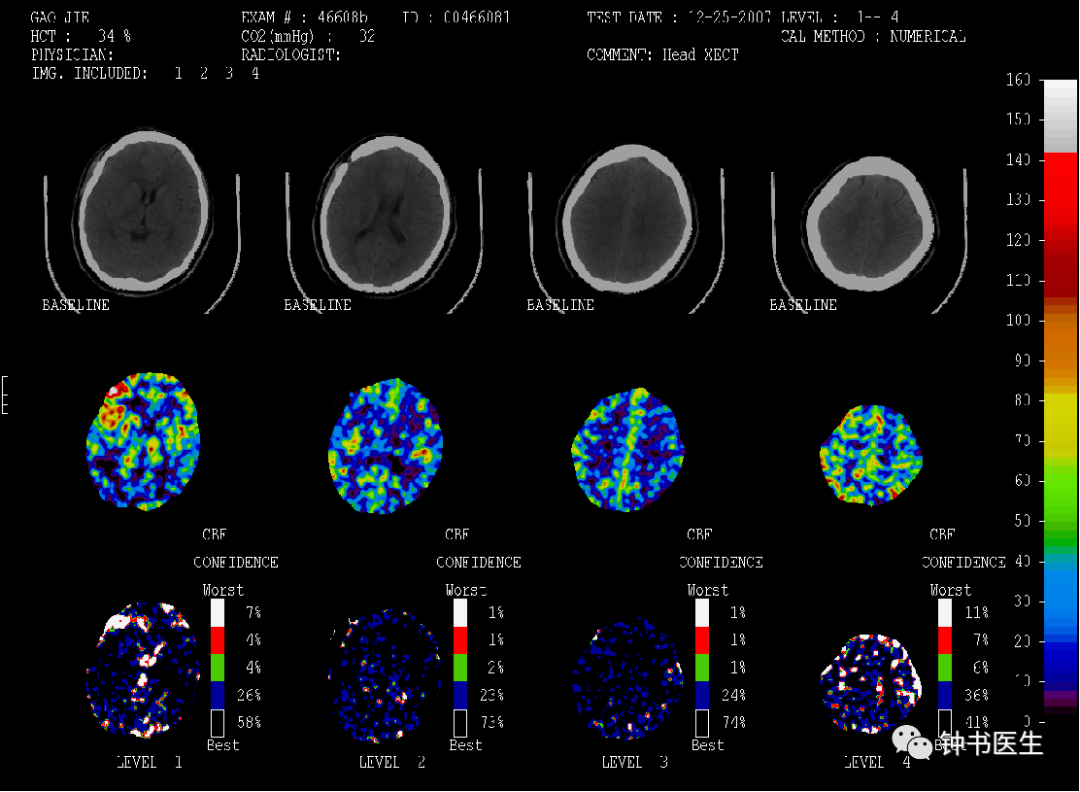
SAH 10d, CBF decreased.
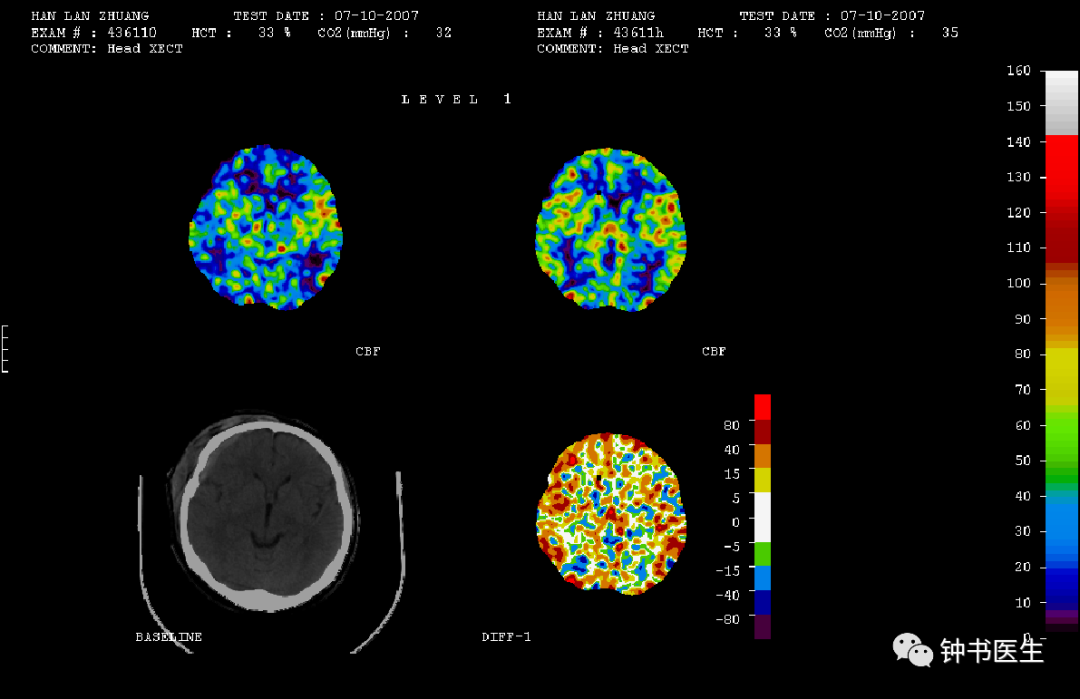
Xe-CT Change of rCBF
2.6 Neuro-monitors
ICP monitors & Bis



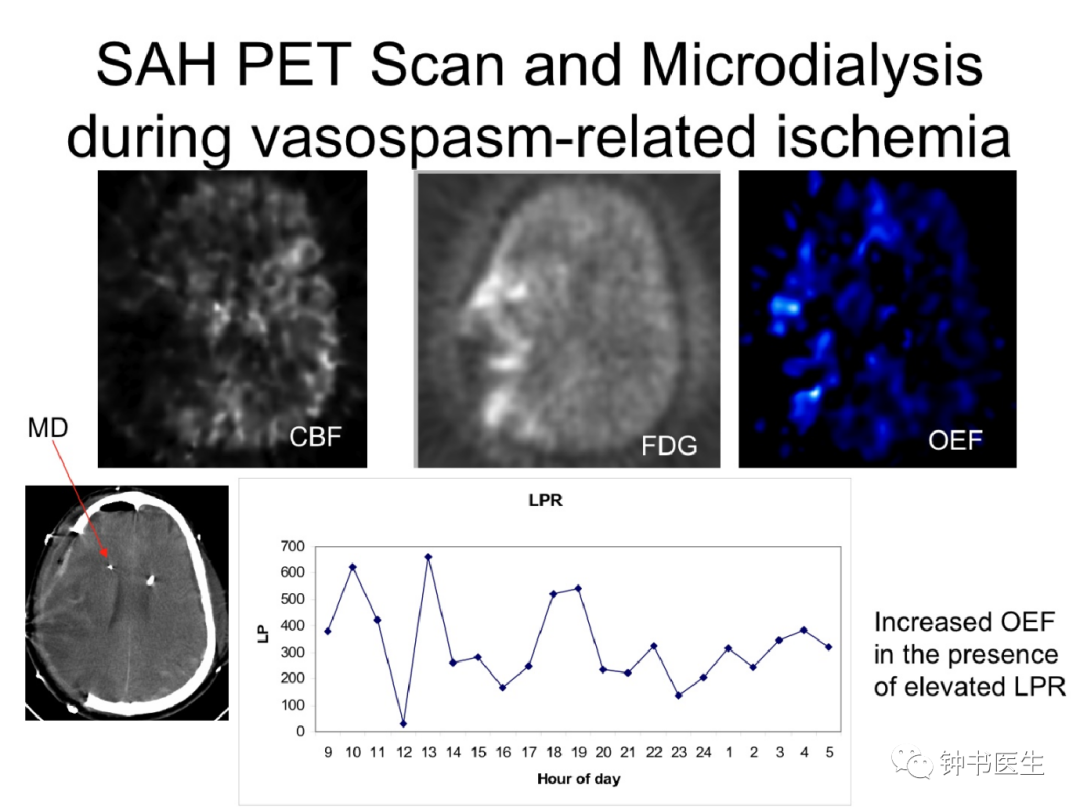
2.7 Brain Oxygen Monitoring and Thresholds
Level I - There are insufficient data to support a Level I recommendation for this topic.
Level II - There are insufficient data to support a Level II recommendation for this topic.
Level III - Jugular venous saturation (50%) or brain tissue oxygen tension (15 mm Hg) are treatment thresholds. Jugular venous saturation or brain tissue oxygen monitoring measure cerebral oxygenation.
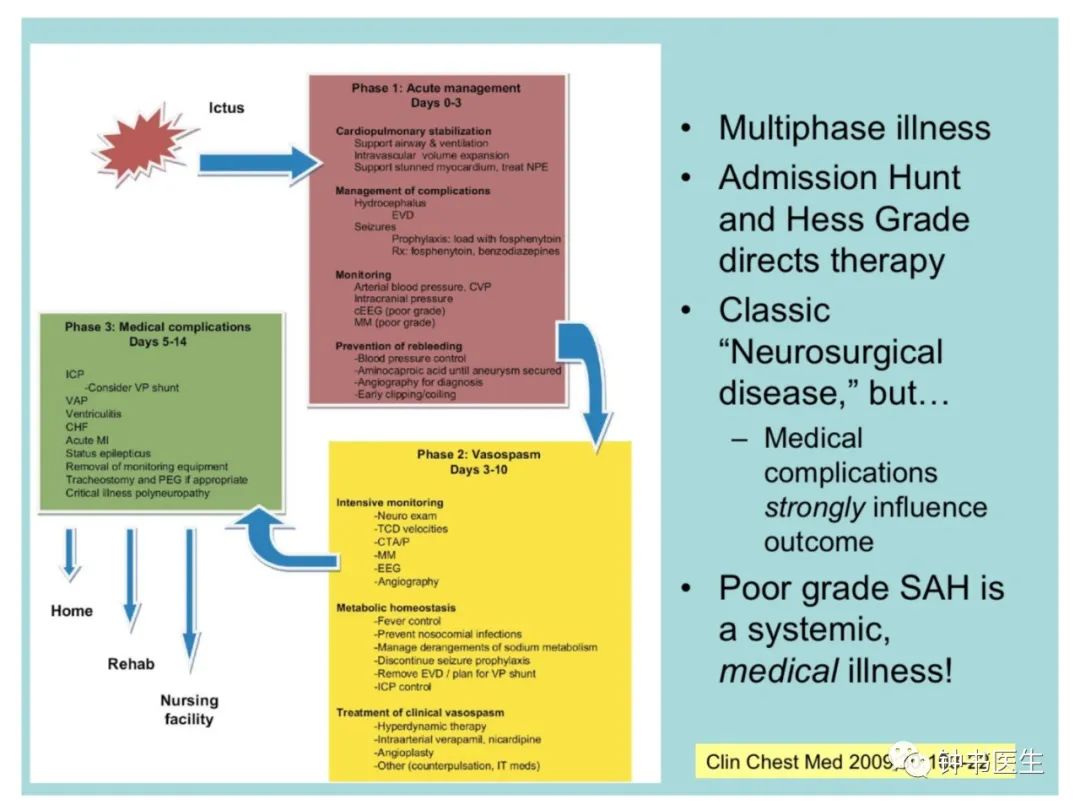
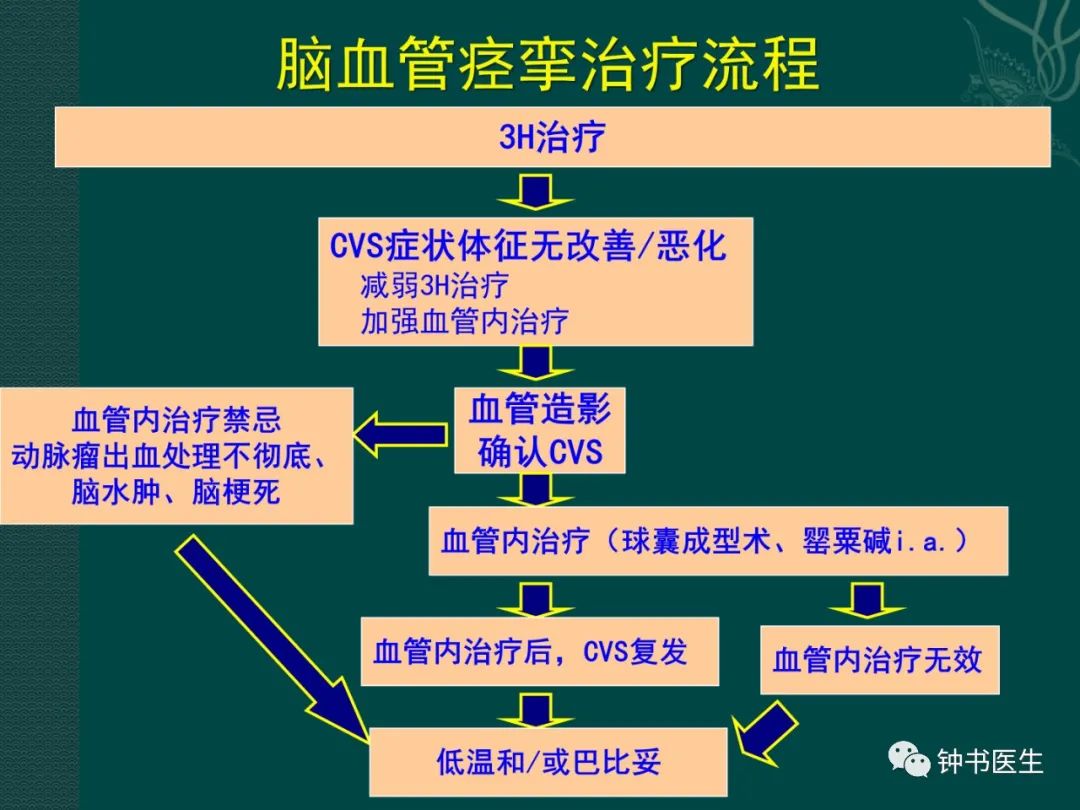
3 CVS防治: 五方面
多方面监测,尽早预防CVS
发生CVS后,纠正动脉狭窄
预防动脉狭窄引起的脑缺血
治疗动脉狭窄引起的脑缺血
保护脑组织免受缺血性损伤
3.1 防治血管痉挛的药物
Nimodipine
Nicardipine
Fasudil
Mg2+
Statin
Clozasentan
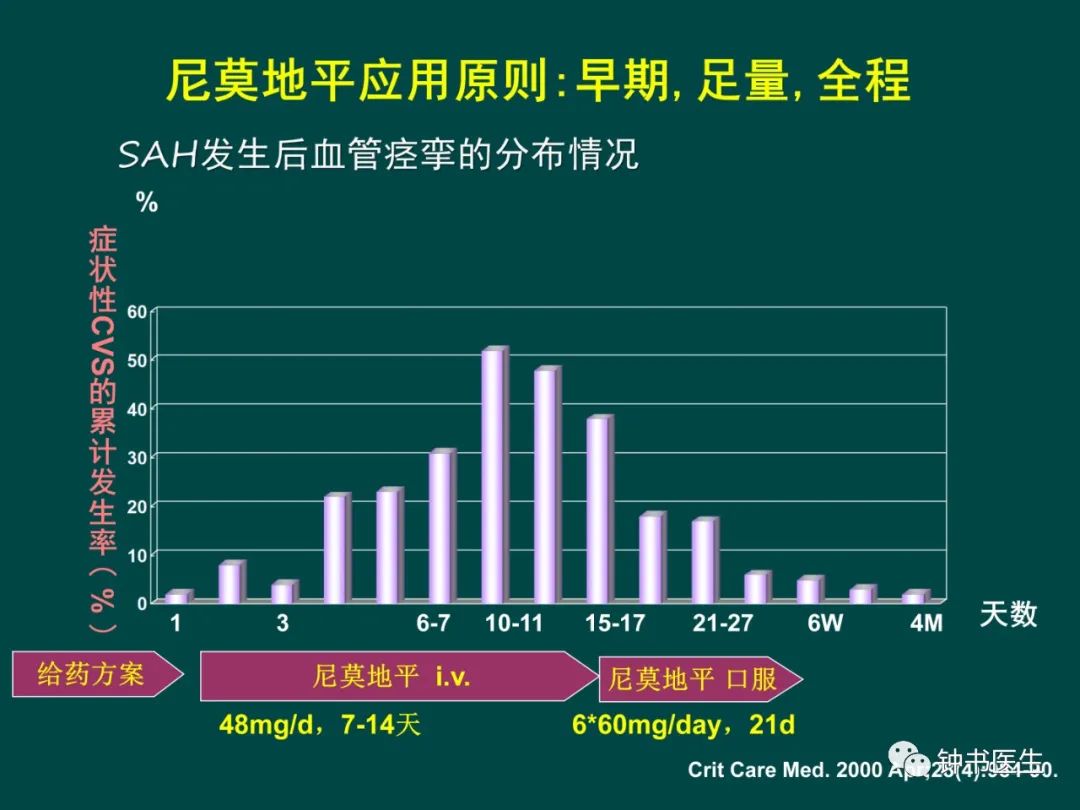
3.1.1 Nimodipine
阻碍血管平滑肌钙离子内流抑制血管痉挛
选择性作用于脑血管
不降低血管造影痉挛
RCT证实降低脑缺血发生率和不良结局
标准治疗,花费-收益大,没有明显不良反应。
尼莫地平是被写入指南的脑血管痉挛的标准治疗药物
美国心脏协会(AHA)和美国卒中协会(ASA)
极力推荐尼莫地平来减少aSAH后脑血管痉挛引起的不良预后
——(证据级别1-2级,论证强度A级)
其他钙拮抗剂疗效均不肯定
——(证据级别1-5级,论证强度B级)
加拿大神经外科学会
所有动脉瘤性SAH患者均应使用钙拮抗剂尼莫地平进行治疗
意大利卒中防治指南
推荐应用口服或静脉尼莫地平治疗aSAH后的脑血管痉挛
《Youmans Neurological Surgery》第5版
处理蛛网膜下腔出血患者脑血管痉挛的一个重要原则是使用尼莫地平,疗程为21天
英国卒中国家指南(第2版)
证据: 钙拮抗剂能减少SAH后的脑缺血,但已被证实能提供长久益处的仅有尼莫地平(Ⅰa)。
尼莫地平针剂的规范用量
24-48mg/日
1-2mg/h持续滴注,以保证有效的血药浓度
片剂日剂量360mg × 生物利用度15.9% ≈ 50mg/日(与推荐的注射液剂量24-48mg/日相符合)
药理研究与尼莫地平注射液说明书推荐
推荐剂量:1-2mg/小时

体重低于70Kg的病人:起始剂量0.5mg/h;2小时后剂量可增至1mg/h;
体重大于70Kg的病人:起始剂量1mg/h,2小时后可增至2mg/h。

每日24-48mg,持续静脉滴注
3.1.2 Nicardipine
静脉应用改善血管造影及症状性CVS
可导致低血压、肺水肿及肾功能不全
RCT发现对可显著降低血管痉挛,但对预后没影响。
尼卡地平埋植可能有效。
Barth. Stroke,200738;330-336
Krischek. Neurol Med Chir,2007,47:389-396
3.1.3 Fasudil
又名AT877, Rho激酶抑制剂,抑制平滑肌收缩最终阶段-肌球蛋白磷酸化而扩张血管。
扩张中小动脉(如Willis环)。
276例SAH, DSA中、重度CVS减少38%,症状性CVS减少30%。重残、死亡等不良后果减少54%。
2006年,Fasudil VS Nimodipine
症状性CVS减少优于Nimodipine.
Neurol Med Chir(Tokyo) 2006,46:421-428.
使用较为方便。
作用时间短,仍不能确定靶组织的有效浓度和最佳输注方法。
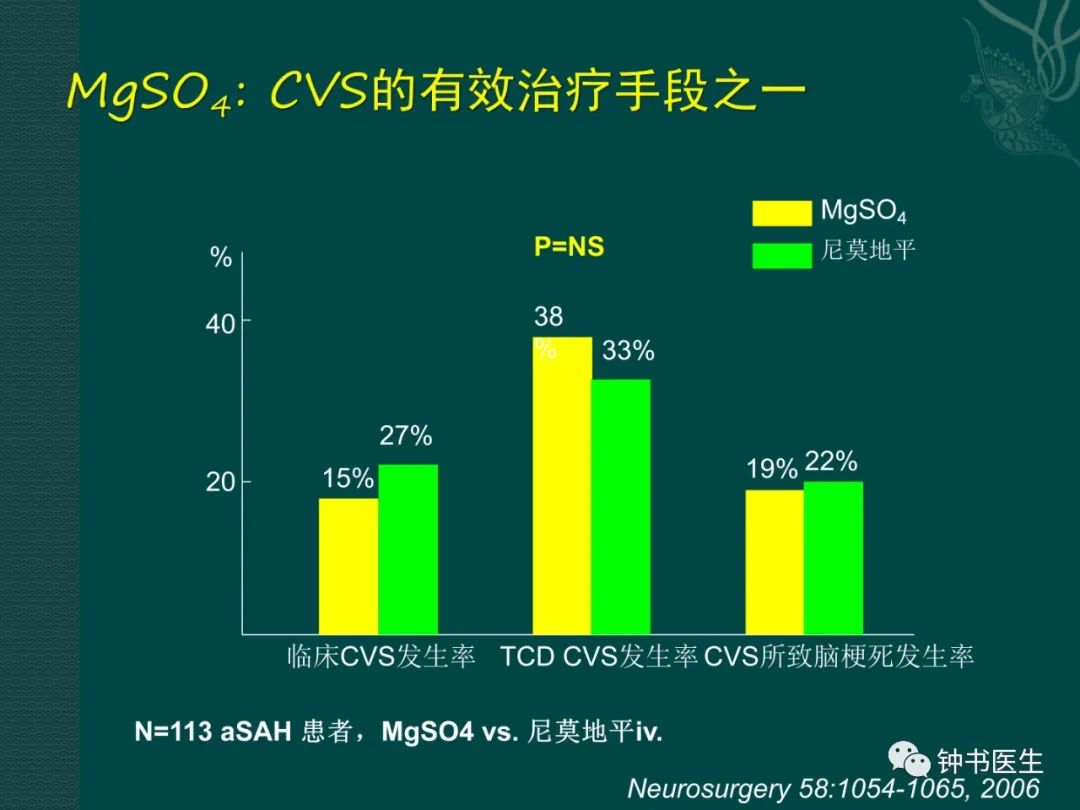
3.1.4 Mg2+ --intravenous
60 patients, 80mmmol/day Mg2+ or saline
Symptomatic vasospasm 23% VS 43%
441patients, 4 studies
symptomatic vasospasm
RR 0.620, 95% CI 0.389-0.987
IMASH and MASH2 two multicenter phase III studies.
Acta Neurochir Suppl. 2011;110(Pt2):193-201
3.1.5 Statin
Meta分析,2011
9个观察性研究,6个RCT
动物有效的药量公斤体重是人类的10-80倍。
观察性研究没有发现使用他汀与神经预后改善的关联性。RCT样本小,不连续,但提示他汀可能减少DND,但对死亡率和神经系统功能恢复影响不明显。最佳给药剂量和方法还不清楚。
结论:
目前常规使用他汀预防血管痉挛的证据不足。
--Acta Neurochir Suppl.2011,110(Pt2):193-201
3.1.6 Clazosentan
特异型A型内皮素受体竞争性拮抗剂。
CONSCIOUS-2 Study With Clazosentan Does Not Meet Primary Endpoint -2010.
CONSCIOUS-2 (Clazosentan to Overcome Neurological iSChemia and Infarct Occurring after Subarachnoid hemorrhage) 研究血管痉挛相关死亡率和全因素致残率,包括脑梗死,神经系统恶化,必须采用血管痉挛拯救治疗或全因素死亡率。全球多中心随机双盲对照,100多个中心纳入1150名急性期夹闭动脉瘤的SAH患者,治疗组和安慰剂组随机2:1入组, 5mg/h of clazosentan, or placebo.
3.2.1 防治血管痉挛的外科手段:消除潜在的血管痉挛因子
1. 清除血凝块:术中清除;脑池引流,纤溶药物冲洗。
2. 脑脊液引流:脑室引流,侧裂引流,腰池引流。
3.2.1 预防痉挛的外科方法
外科手术冲洗蛛网膜下腔?
最好48h内手术,24h内完成血管内治疗。
腰池引流VS 脑室引流?
枕大池微导管鞘内灌注尿激酶6万u,10mlNS. 0.5ml/min,12h重复后拔管,症状性CVS 8.9%, VS 30.2%(2000, Hamada)
脑室内注射抗凝药物或抗栓药物+Head Shaking
Kawamato S, et al. 2004,J Neurosurg
腰池引流的并发症
感染
脑疝
断管
其他
非高颅压性脑疝
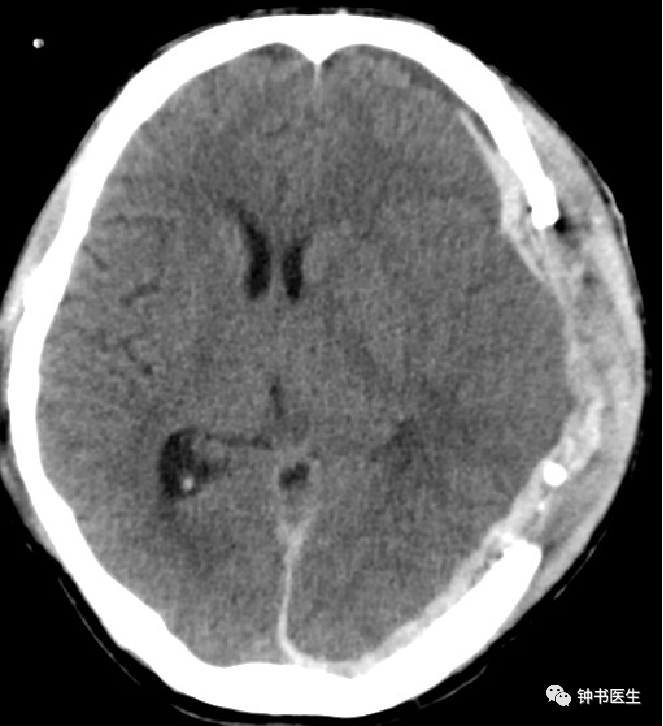
拔腰池引流6天后
3.2 治疗痉挛的外科方法: Intra-arterial treatment of vasospasm
IA papaverine,nimodipine, nicardipine, Fasudil, verapamil,Mg2+.
Balloon angioplasty
Angioplasty and stenting
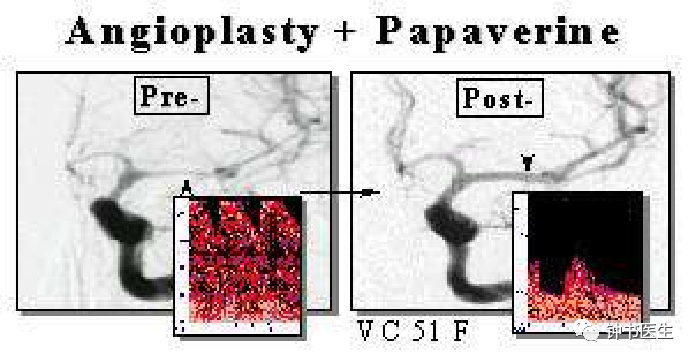
3.2.1 治疗痉挛的外科方法:球囊扩张
动脉闭塞,动脉破裂,动脉瘤夹移位,夹层动脉瘤。
仅用于颅内大动脉(远端无法到达)。
临床改善率60%-80%。
适应征:高动力治疗失败;动脉瘤已修补;出现症状12h以内效果好;术前存在血管痉挛可在夹闭后立即进行。
禁忌症;脑梗死。
注意:改善脑血流即可,不要追求影像完美。


3H的理论依据
(1)CVS时,脑血管自动调节机制受损,脑血流量为压力依赖性,提高血压和流速将增加受累血管供血区的CBF;
(2)静脉输注晶体、胶体,随全血容量增加,心排血量增加,缺血局部CBF增加;
(3)血液粘滞在狭窄的血管内流速下降,而血液稀释可使血流加速,增加组织供氧。
反对意见
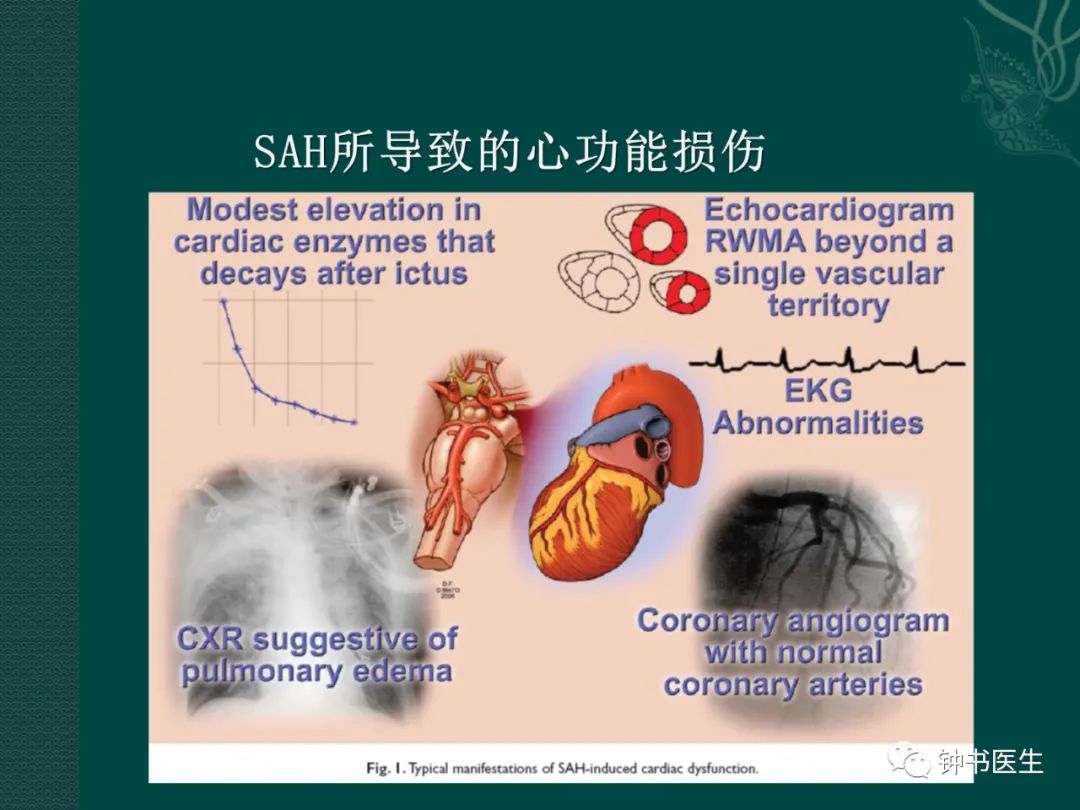
(1)SAH后除了CVS外,还有全脑细胞损伤、脑水肿、脑脊液循环障碍、颅内压增高等病理变化,此外还可能有神经源性肺损伤,3H可能导致BBB不完整的缺血脑组织血流量增加,导致脑水肿,还可以加重缺血-再灌注损伤,加重心肺负担,使病情进一步恶化。
(2)缺乏循征医学证据。
(3)一些临床和动物试验不支持。
支持意见
(1)3H是一种有效的经验性治疗,大部分患者有效,少数无效;
(2)目前所有的治疗血管痉挛的方法都没有I类 证据,也没有一种无不良反应的治疗方法;
(3)选择合适的适应症很重要,对于CT已经证实的脑梗死,3H不合适,也无效。
(4)影响效果的主要问题是并发症,应该严密监测各项指标,缺血症状消失后尽早停止,可采用心排血量而不是平均动脉压作为生理终点。
CO目标导向治疗

Picco监测心排量和肺水下 扩容
未来方向
正常血容量性高血压可以增加脑血流量,额而3H并发症主要和高血容量及血液稀释有关。Which High is the most important?
理论上应该进行大规模RCT,但是很难。
进一步研究如何选择合适的病人、改进3H疗法、减少并发症。
3H实际操作
监测:导尿,动脉血压监测,PA或Picco.
评价:TCD,CT-perfusion, Xe-CT.
目标:为避免严重的脑水肿和出血性梗死,不要在大面积脑水肿和缺血性脑梗死伴DIND的病人使用。尤其SAH后6天内。
# 补液升压使SBP提高15%,直至神经功能改善或达到以下目标:
CVP8-12mmHg/PCWP18-20mmHg.(未夹闭AN,CVP 6-10, PCWP6-10mmHg.)
最高血压SBP<240mmHg,MAP<150(未夹闭AN,SBP<160)
升高的TCD流速降到基线。
3H疗法快速指南
高血压:多巴胺,左旋去甲肾上腺素,新福林(去氧肾上腺素),多巴酚丁胺。
高血容量:补液,DDAVP
血液稀释:目标HCT<=33%,小于25%输血。
优化血容量:euvolemia
亚低温治疗
理论依据:
降低脑组织细胞耗氧,减少乳酸堆积;
减轻脑水肿,降低颅内压;
抑制脑损伤后内源性有害因子的释放;
减少神经细胞钙内流,阻断钙超载导致损害。
临床研究初步开始,需要大规模RCT.
亚低温本身可能的并发症较多,应该注意患者的选择,及时停止。
目前治疗的时间选择、最适温度,中间干预时机尚未明确。

结语
Despite the best equipment, medicines and expertise, one must race against the clock to salvage an ischemic neuronal pool and avoid the tragedy of patients enduring in vegetative state.
就算有最好的设备、药物还有专家,在缺血性神经损害最终导致患者植物生存前,我们必须与时间赛跑。



![]()




