血管内介入方法重建狭窄—闭塞管腔日益成为缺血性脑血管病的重要治疗;尤其近年来,急性脑缺血的血管内介入治疗发展迅猛。
颅内出血是脑缺血介入治疗的严重并发症,包括脑出血和蛛网膜下腔出血等,需要早期明确诊断和及时处理。因此很多情况下,脑缺血介入治疗术后即刻或短时间内需行CT扫描,以明确是否有颅内出血。
CT一直被认为是诊断急性颅内出血的金标准,呈现为脑实质、蛛网膜下腔、脑室等部位的高密度影。
然而,介入治疗过程中需注射含碘造影剂,术后即刻或短时间内CT扫描结果类似于增强或延迟增强CT扫描。此时,颅内动脉和静脉均呈现为显著高密度;而脑组织和蛛网膜下腔的异常高密度则需要鉴别是否是出血,或是造影剂渗出。
脑梗死组织CT强化
多年前的研究已发现脑梗死组织CT增强扫描会出现强化,高剂量造影剂延迟增强CT扫描时可提高检出率。
脑梗死CT强化可于发病后数日出现,最长在发病3个月仍然可以观察到此现象。增强CT是上世纪诊断新近脑梗死的经典方法,但因磁共振的逐渐普及,目前已经很少应用。
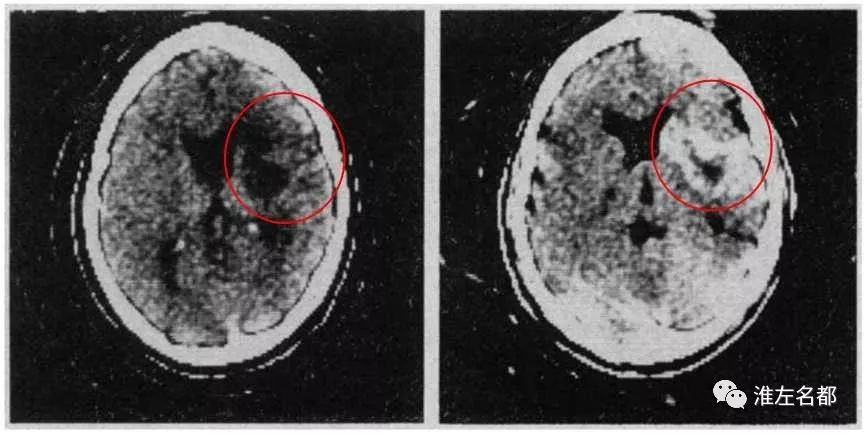
△左侧基底节和颞叶梗死:
左图是CT平扫,右图是增强CT扫描,
Weisberg LA et al. Arch Neurol. (1980)
脑实质
大动脉闭塞急性脑梗死介入治疗患者,因严重缺血已经破坏了梗死部位组织微小血管的完整性,当机械开通闭塞大血管后,梗死部位灌注压力明显增加,同时团注效应导致局部血管内高浓度造影剂,此时血液内的高浓度造影剂会迅速通过不完整的微血管壁渗透到缺血脑组织间隙。
上述急性脑梗死组织的造影剂渗出如何与出血鉴别是重要实践问题。
一种简单的方法是应用能谱CT扫描,根据去碘后的虚拟平扫判断是否出血。
常规CT扫描时,鉴别要点有:
1、占位效应,明显的出血常有占位效应,而单纯造影剂渗出则无;
2、CT密度值,出血的CT密度值显著高于颅内血管,而单纯造影剂渗出的CT密度值与颅内血管相仿;
3、动态变化,难以鉴别的情况下,可在数小时后,待造影剂基本排泄完后复查CT,如果高密度仍然存在则是出血,高密度消失则是造影剂渗出。
男,78岁;高血压,糖尿病,房颤。静脉溶栓后桥接血管治疗。
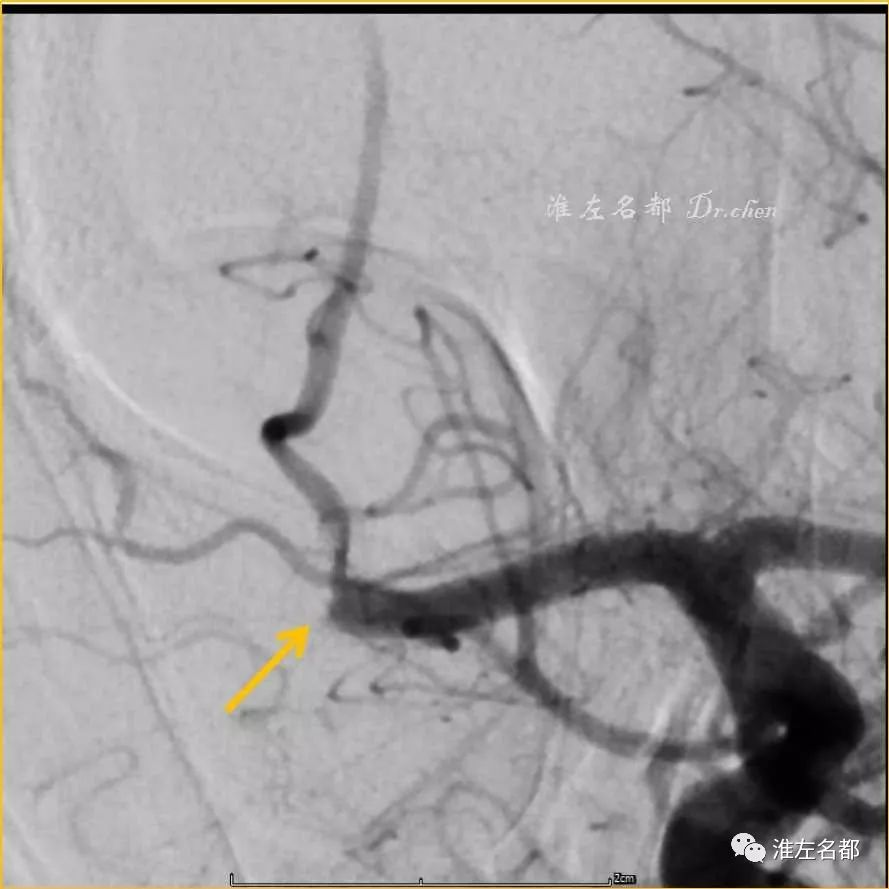
△DSA:右侧MCA主干远端闭塞
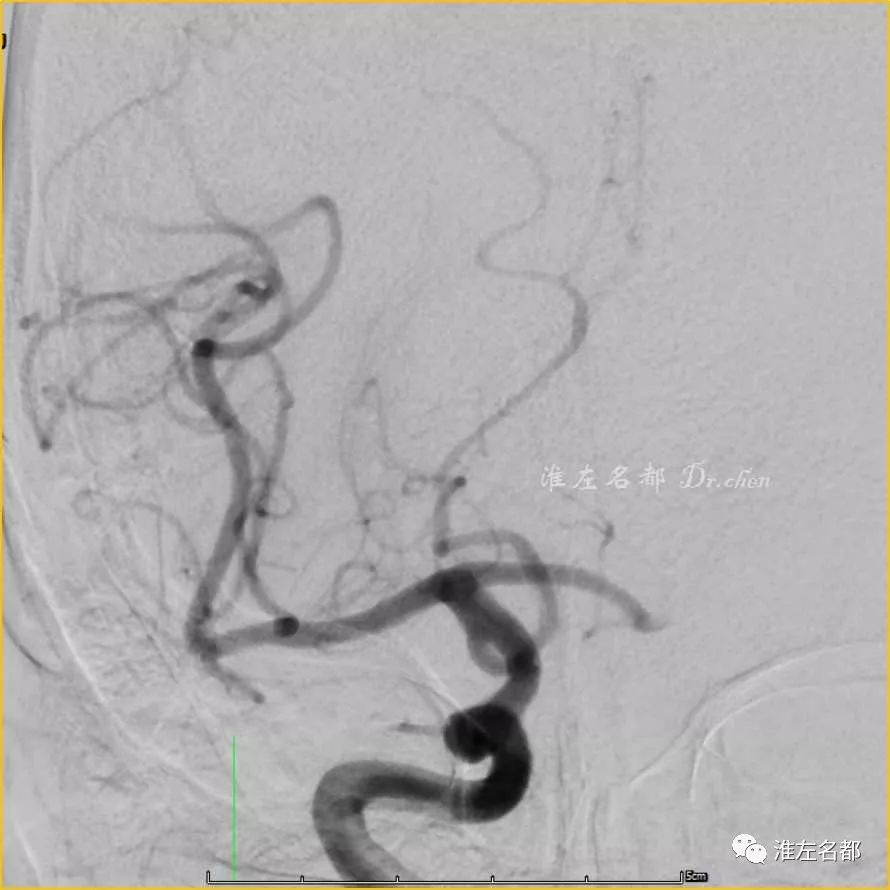
△DSA:取栓后MCA闭塞再通
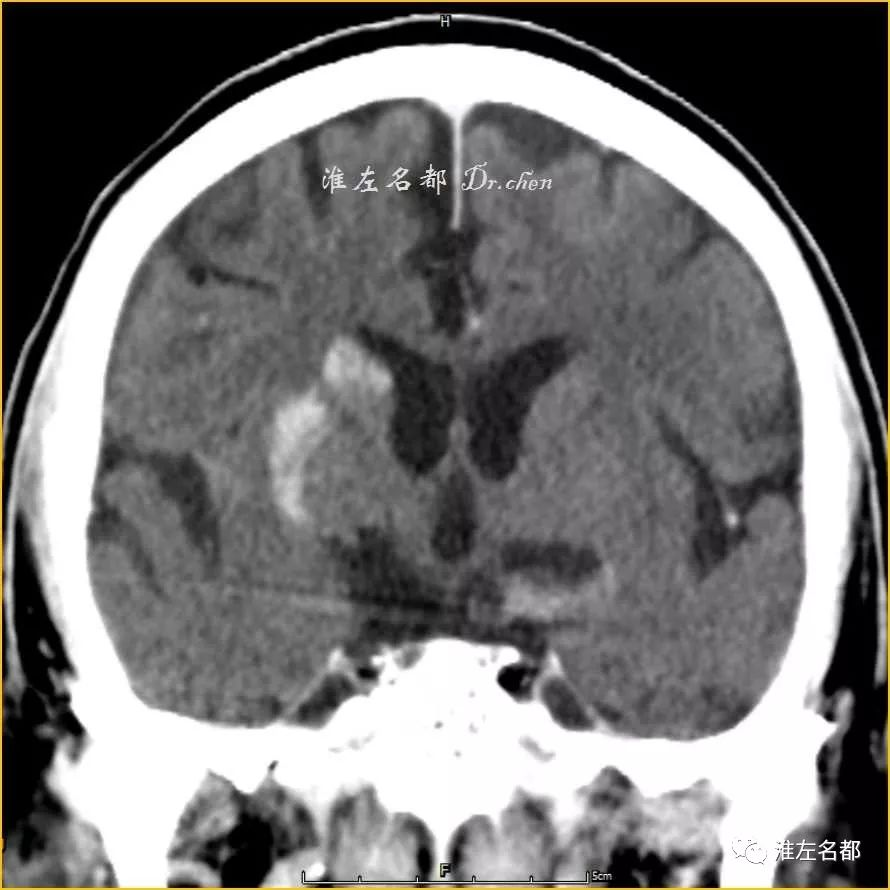
△介入治疗后即刻CT:右侧基底节区高密度

△介入治疗后即刻CT:右侧基底节区和右侧额叶局部高密度
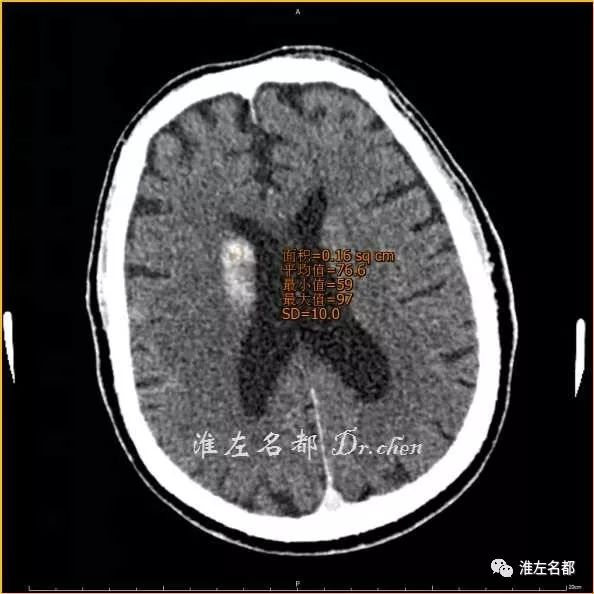
△术后即刻CT(薄层重建):右侧基底节高密度CT值 77Hu
△术后即刻CT(薄层重建,与上图同一层面):上矢状窦CT值 86Hu
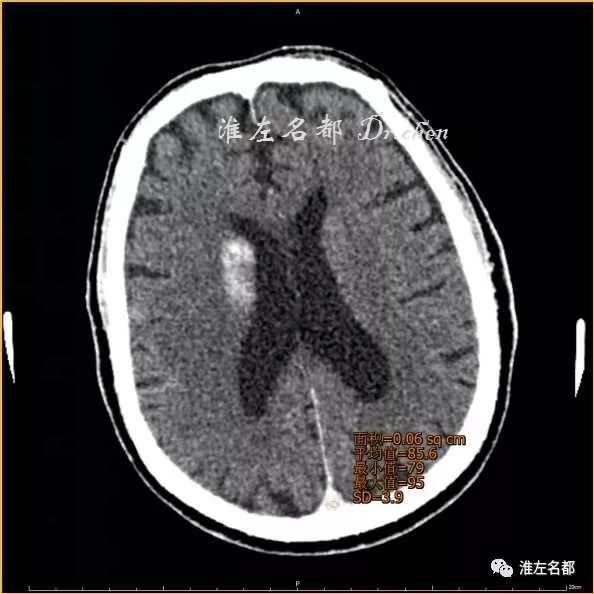
△术后即刻CT(薄层重建):右侧额叶高密度CT值 73Hu
△术后即刻CT(薄层重建,与上图同一层面):上矢状窦CT值 82Hu
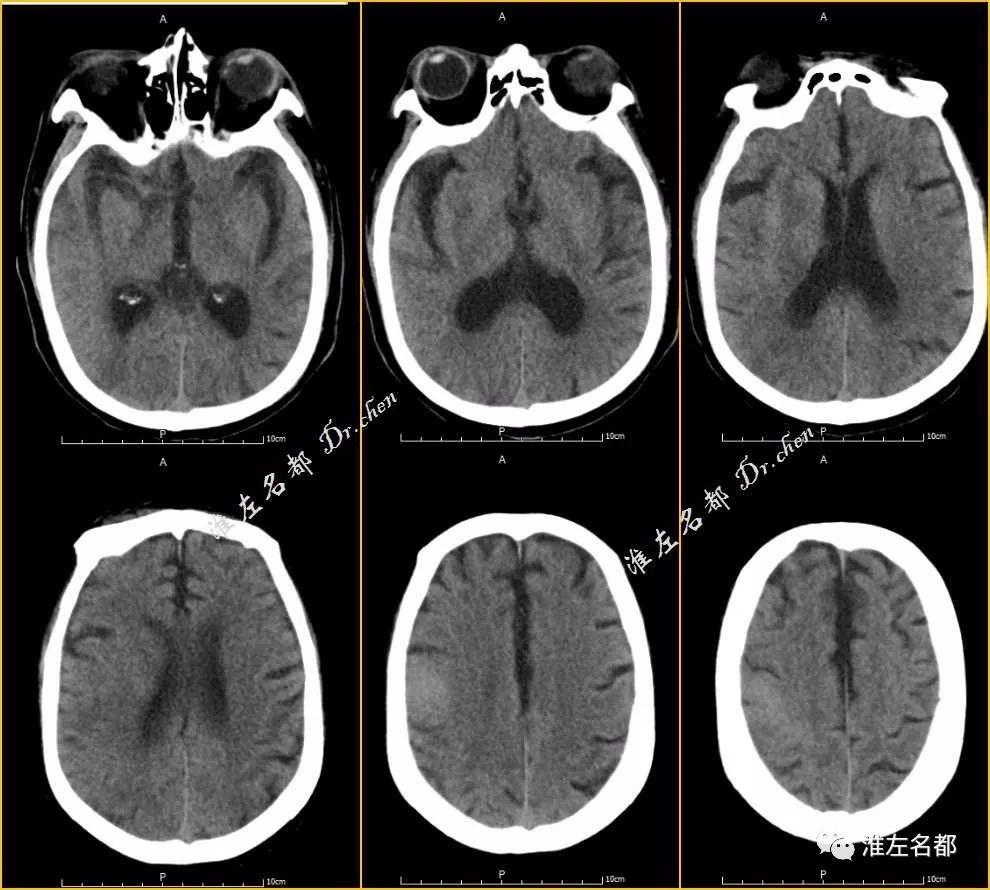
△术后第二日复查CT:右侧基底节和额叶高密度消失
女,61岁;房颤。静脉溶栓后桥接血管内治疗。
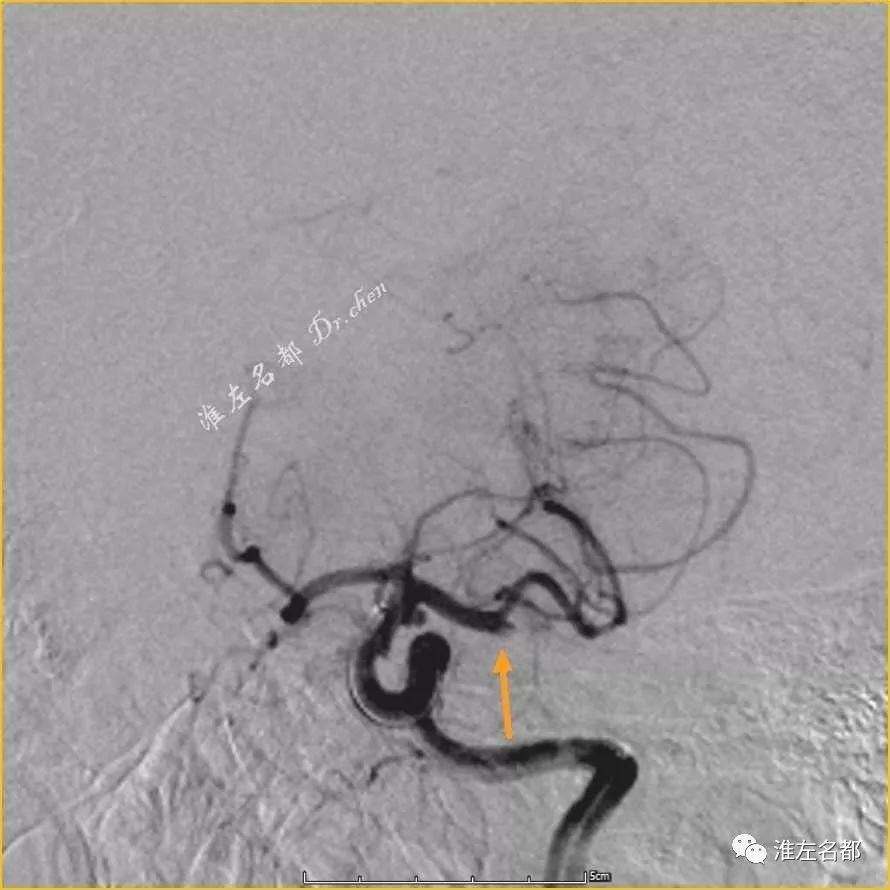
△DSA:左侧MCA远端闭塞
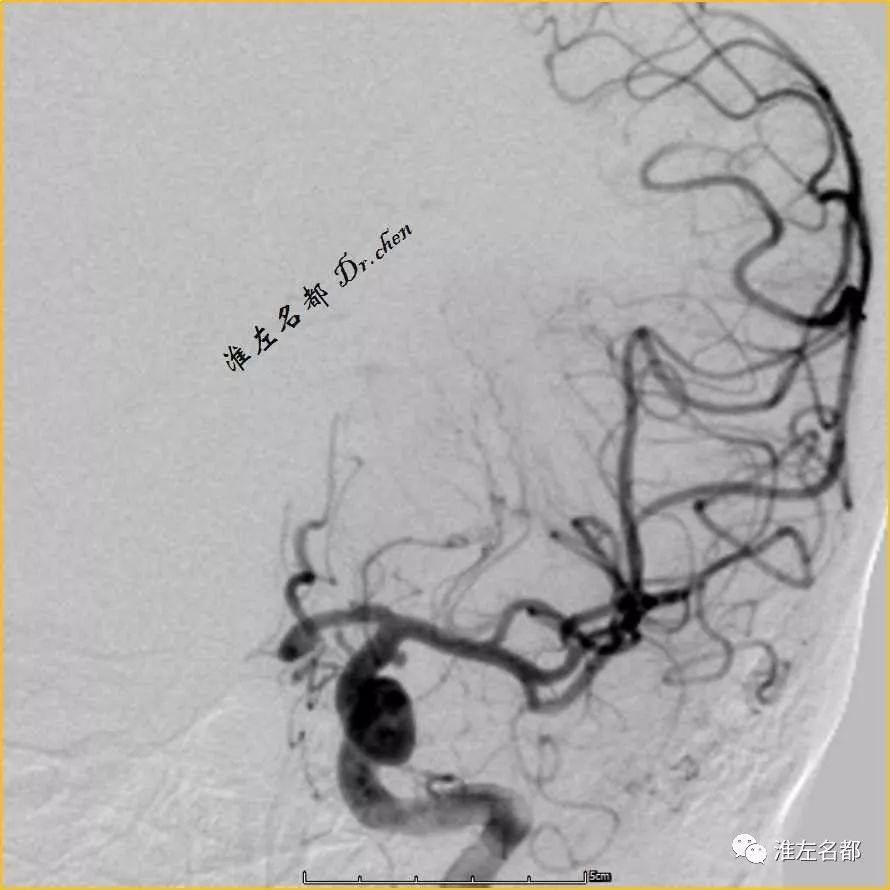
△DSA:取栓后,左侧MCA闭塞再通
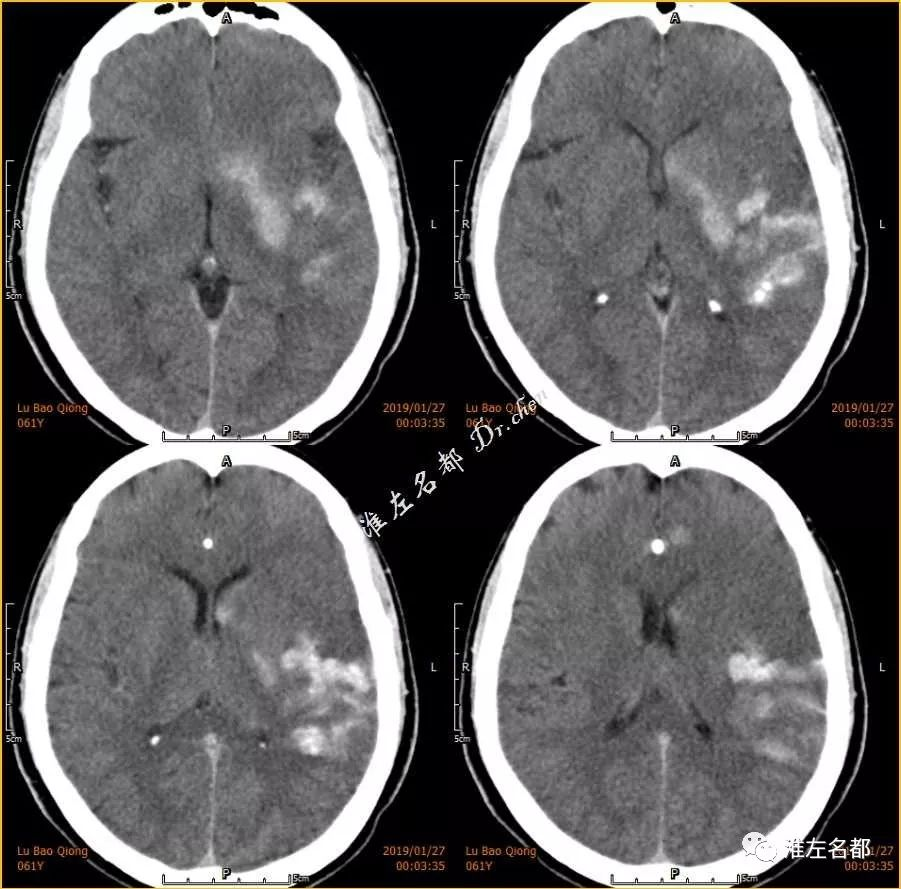
△介入治疗后即刻CT:左侧基底节和左侧颞顶叶多发高密度
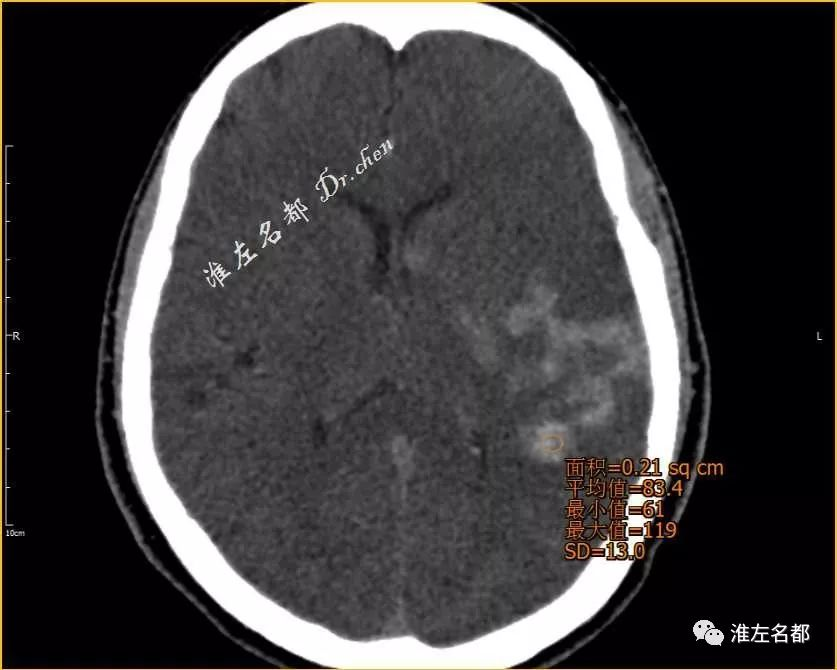
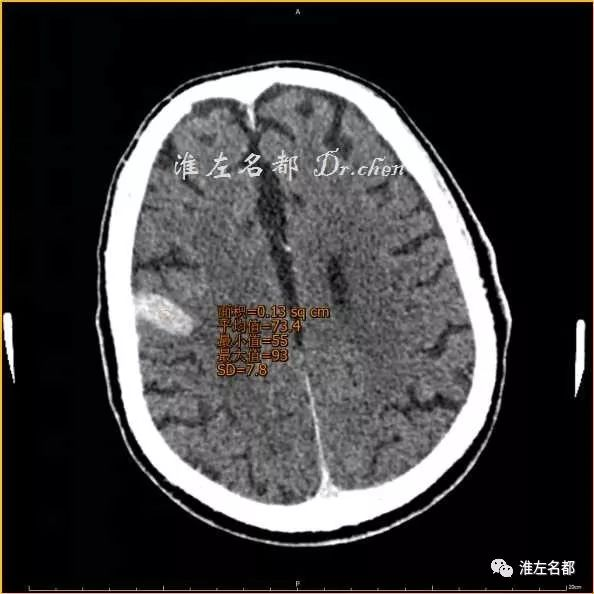
△术后即刻CT(薄层重建):局部高密度CT值 83Hu

△术后即刻CT(薄层重建):局部高密度CT值 72Hu
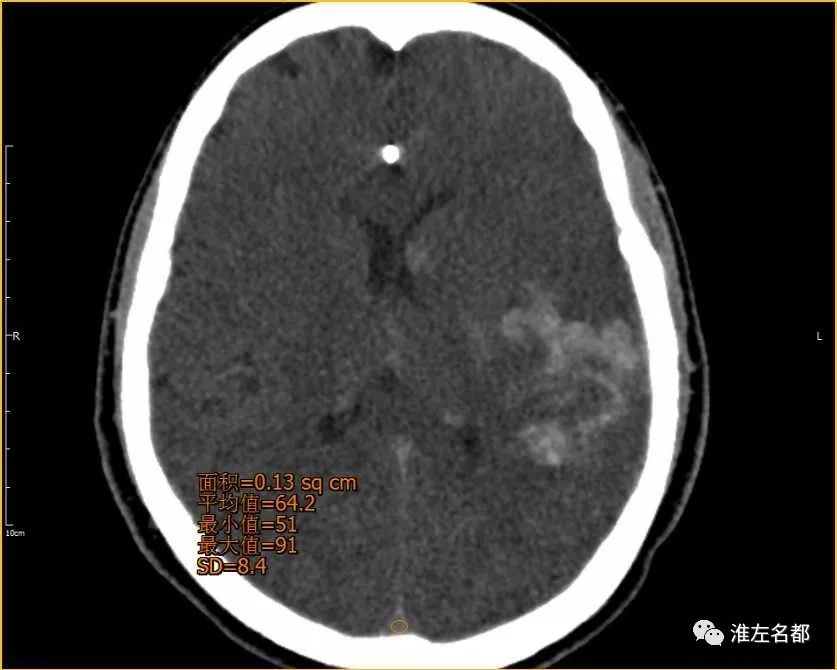
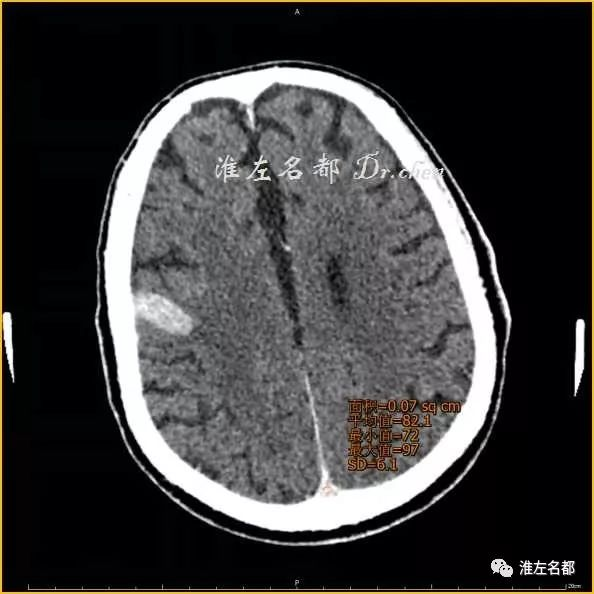
△术后即刻CT(薄层重建,与上两图同一层面):上矢状窦CT值 64Hu
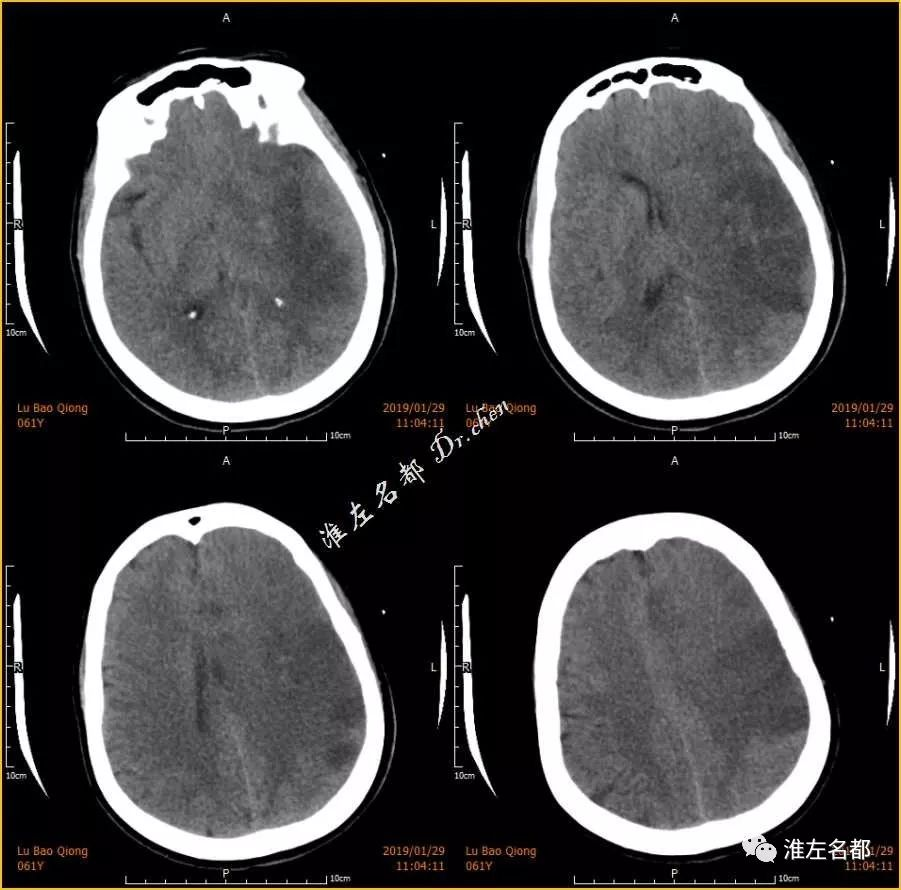
△术后第二日CT:右侧半球原高密度消失
男,63岁;长期吸烟。发病超过6小时,急诊血管内治疗。
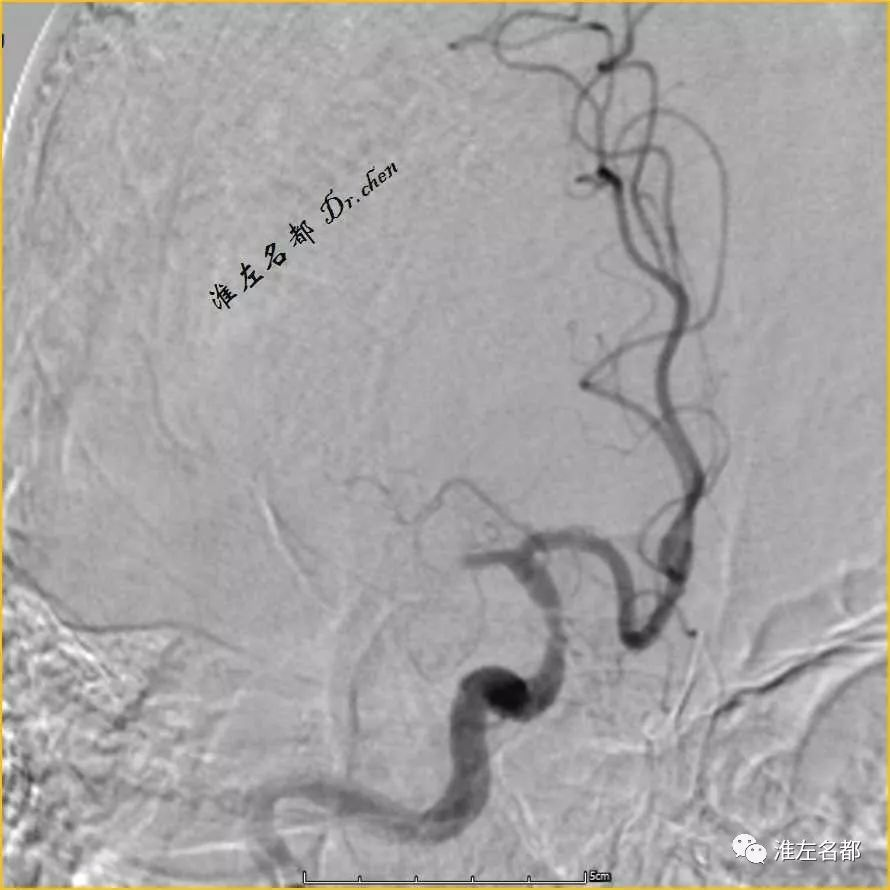
△DSA:右侧MCA主干闭塞
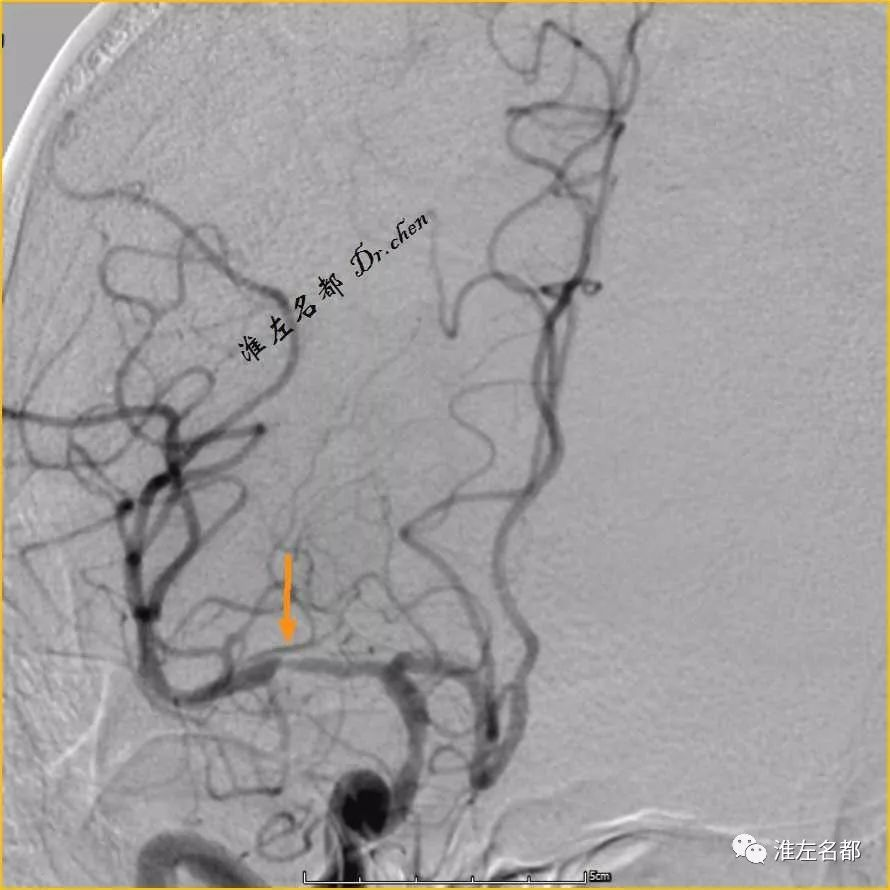
△DSA:取栓治疗后,右侧MCA闭塞再通,M1局部狭窄(橙箭)
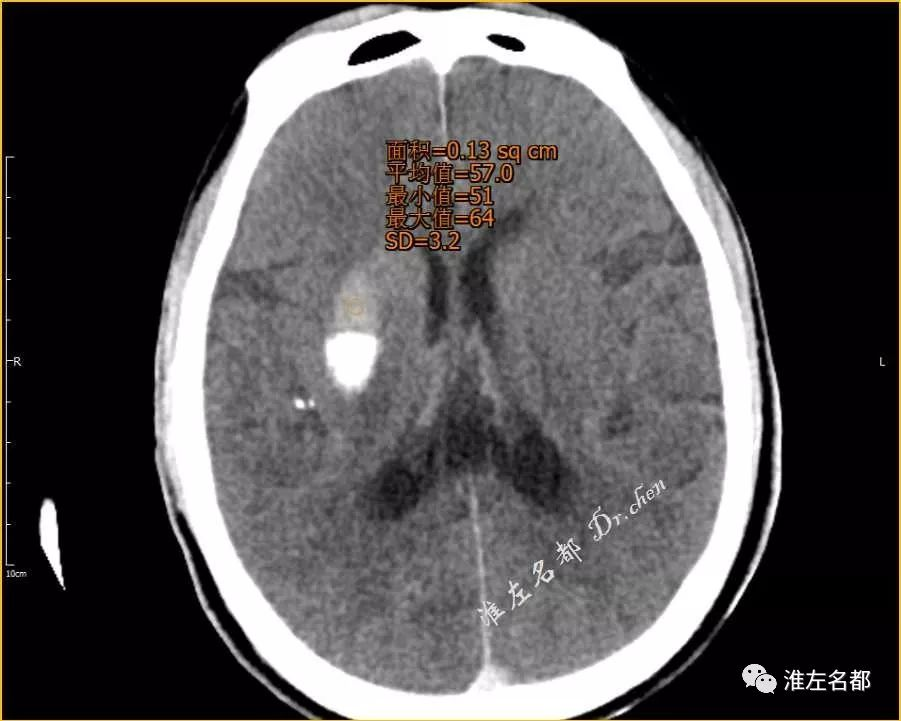
△术后即刻CT:右侧基底节区高密度的前半部分CT值 57Hu

△术后即刻CT:右侧基底节区高密度的后半部分CT值 185Hu
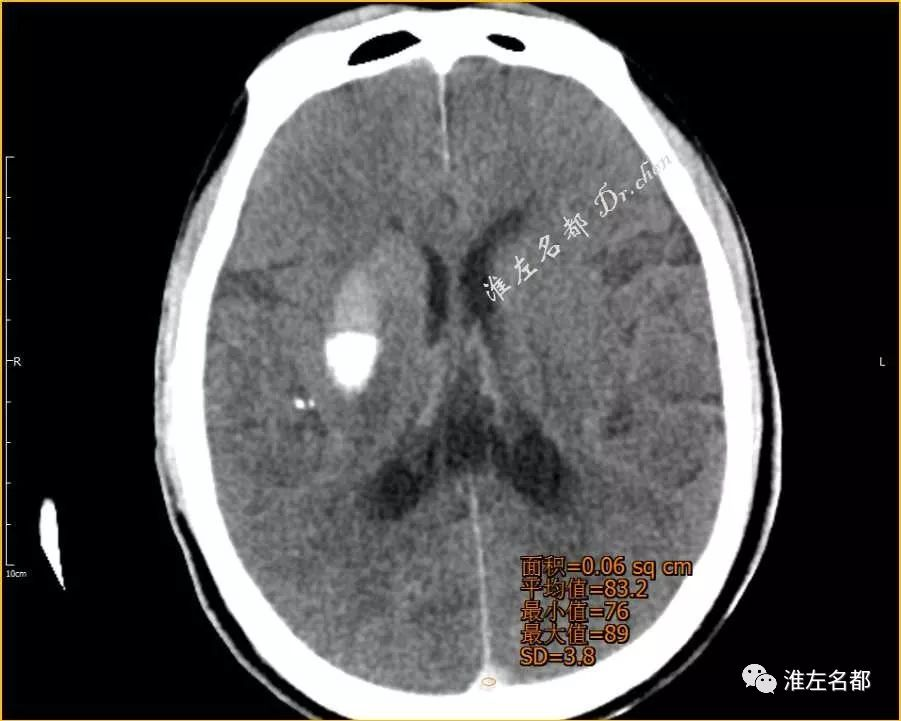
△术后即刻CT(与前两图同一层面):上矢状窦CT值 83Hu
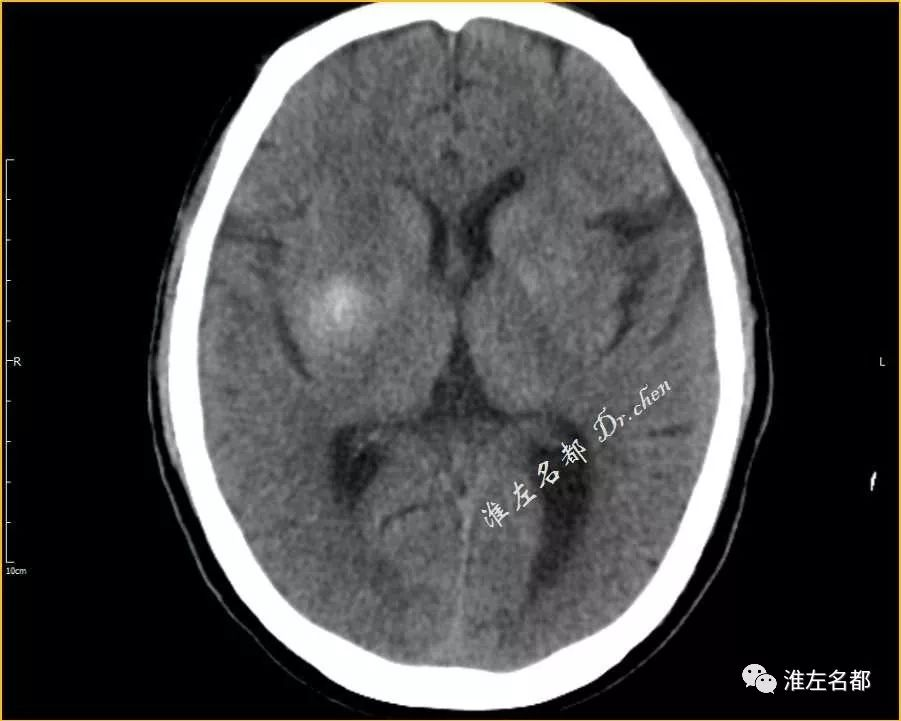
△术后第二日CT:原右侧基底节高密度区的前半部分高密度消失,而原右侧基底节区高密度的后半部分仍然呈稍高密度
男,80岁。发病9小时,急诊血管内介入治疗。

△DSA:右侧颈内动脉近端闭塞(橙箭)
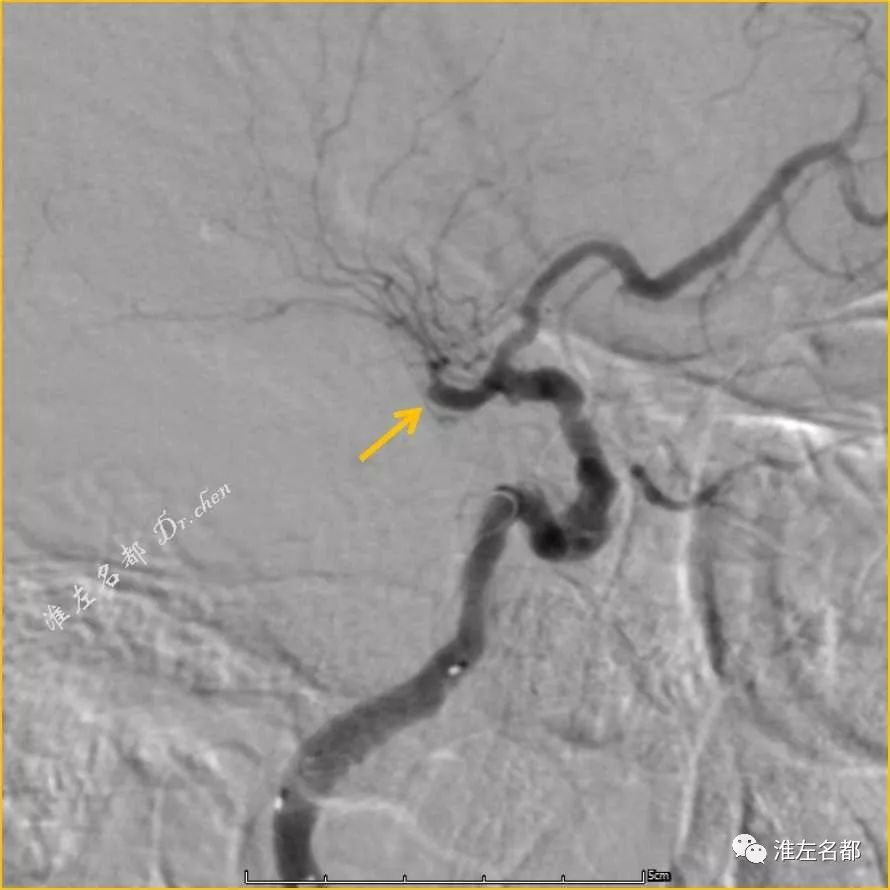
△DSA:右侧颈内动脉近端闭塞开通后显示右侧MCA主干闭塞(橙箭)

△介入治疗术后即刻CT:右侧基底节区大片高密度影,边界清晰,有占位效应;右侧侧脑室内高密度
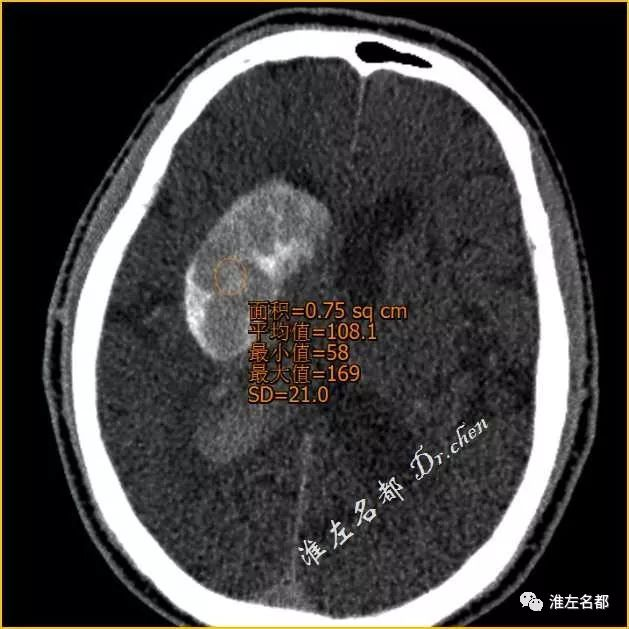
△术后即刻CT(薄层重建):右侧基底节区高密度局部CT值108Hu
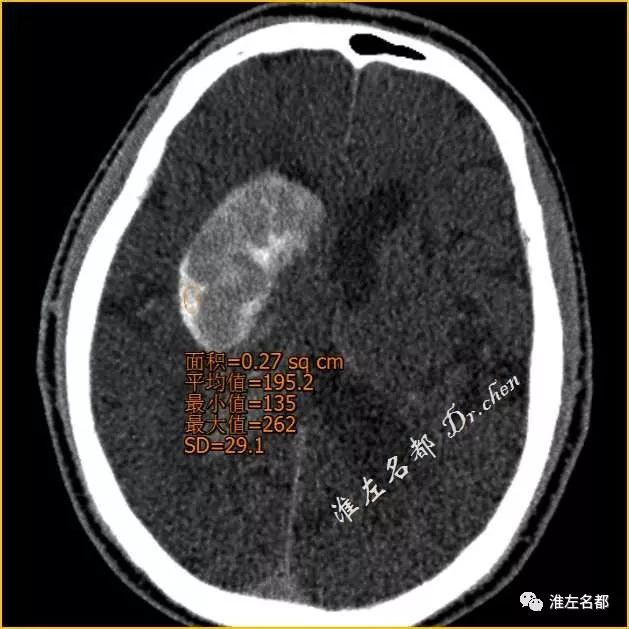 △术后即刻CT(薄层重建):
△术后即刻CT(薄层重建):
右侧基底节区高密度局部CT值195Hu
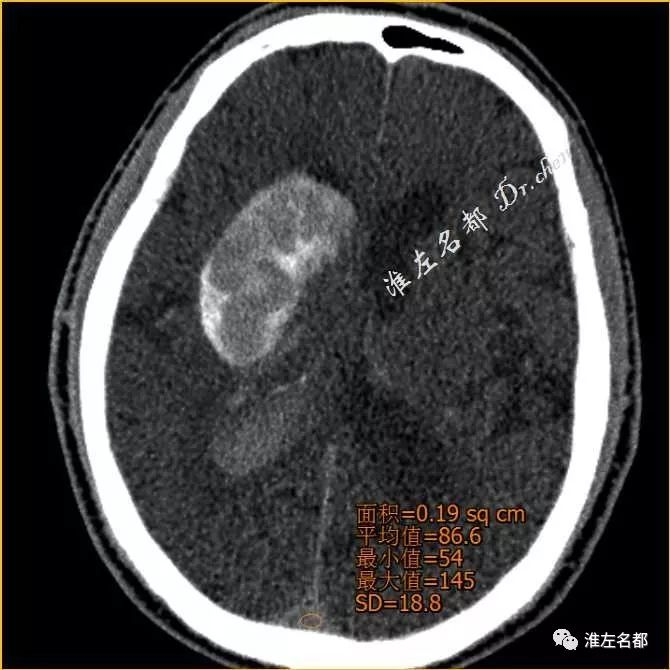
△术后即刻CT(薄层重建,与前两图同一层面):
上矢状窦CT值86Hu
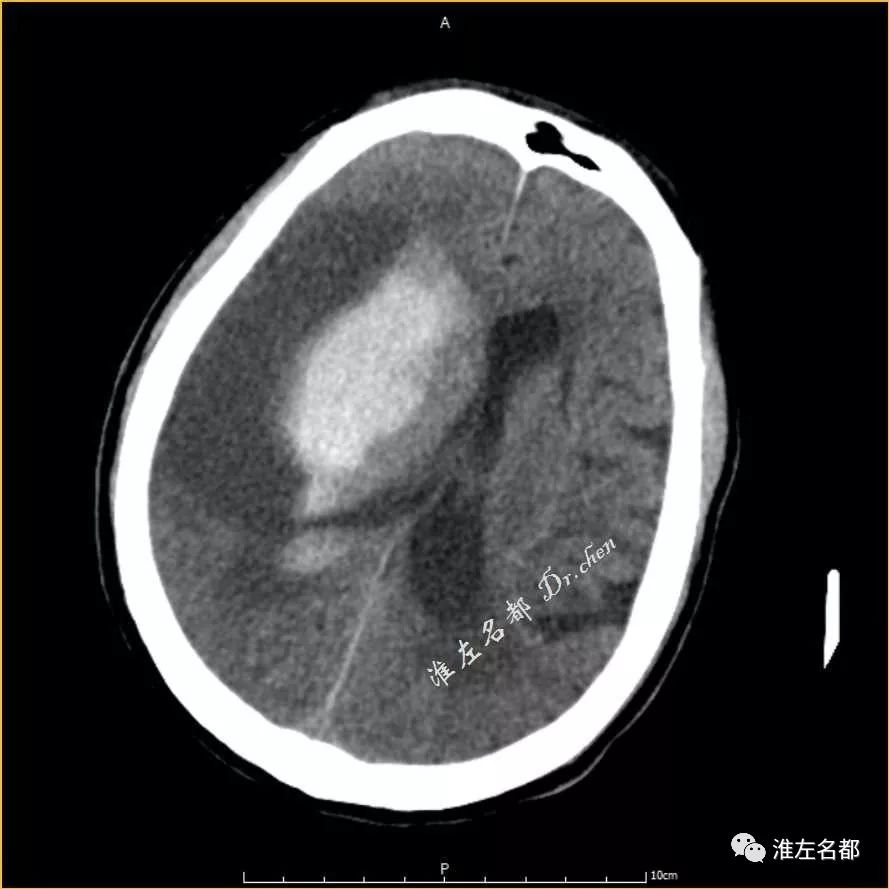
△术后第二日CT:右侧基底节区和右侧侧脑室仍然高密度,
右侧侧脑室明显受压,中线移位
女,72岁;房颤,心功能不全。发病前2周曾有右侧半球多发梗死病史,此次发病超过6小时,予以急诊血管内治疗。
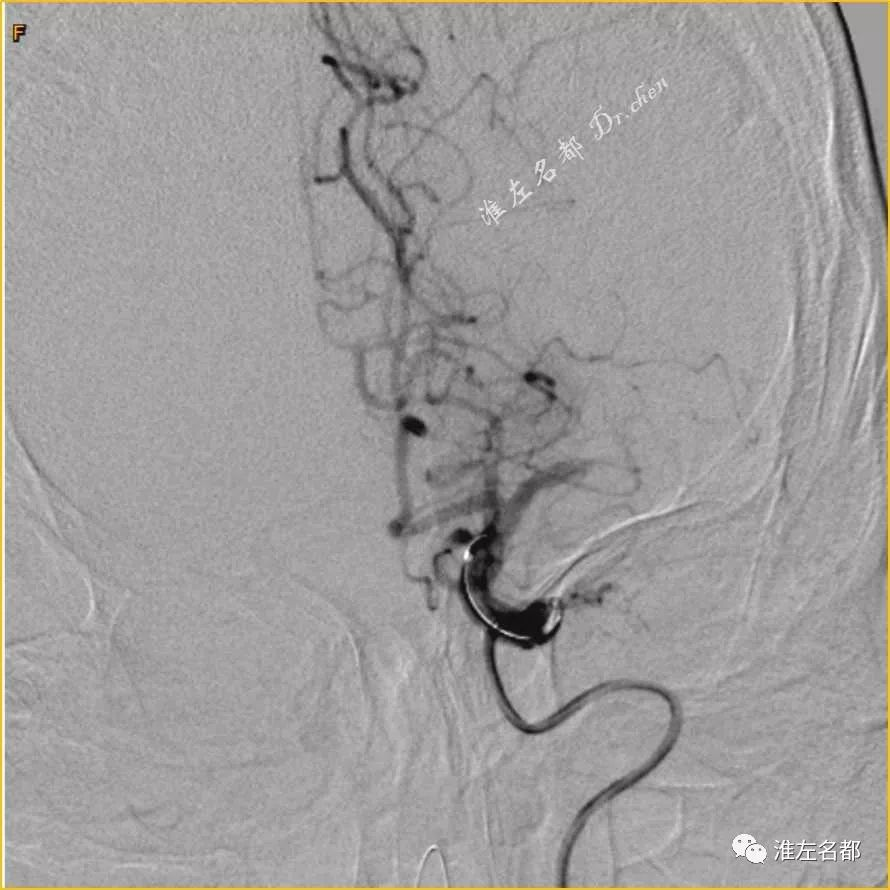
△DSA:左侧MCA主干闭塞
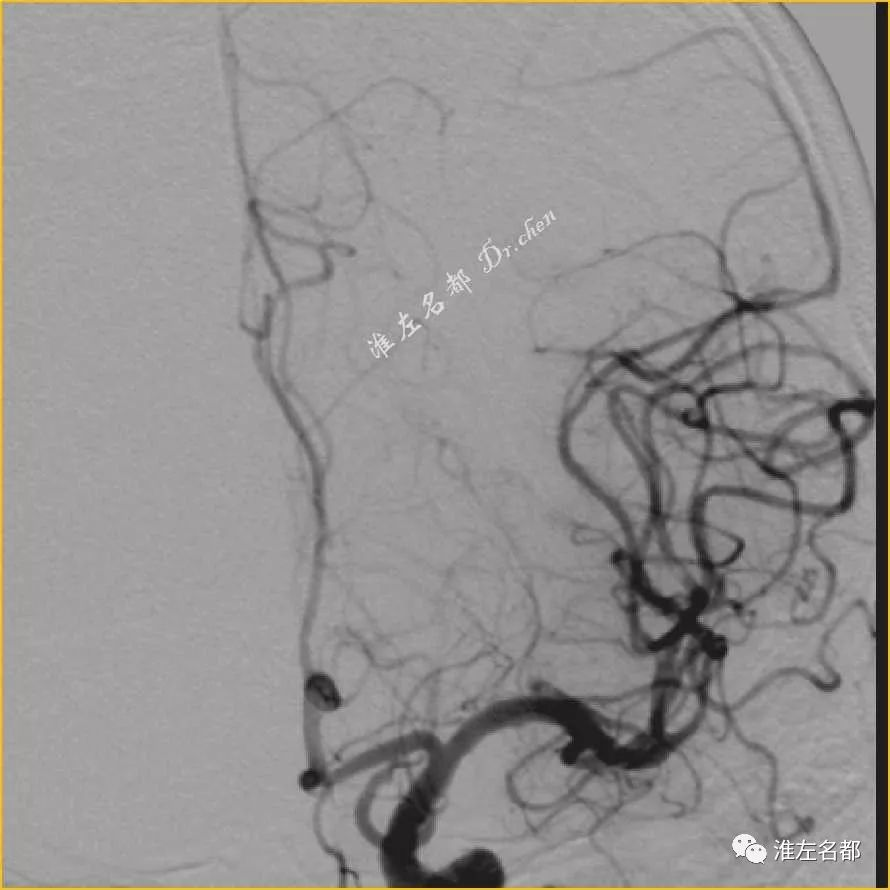
△DSA:取栓治疗后,左侧MCA闭塞再通
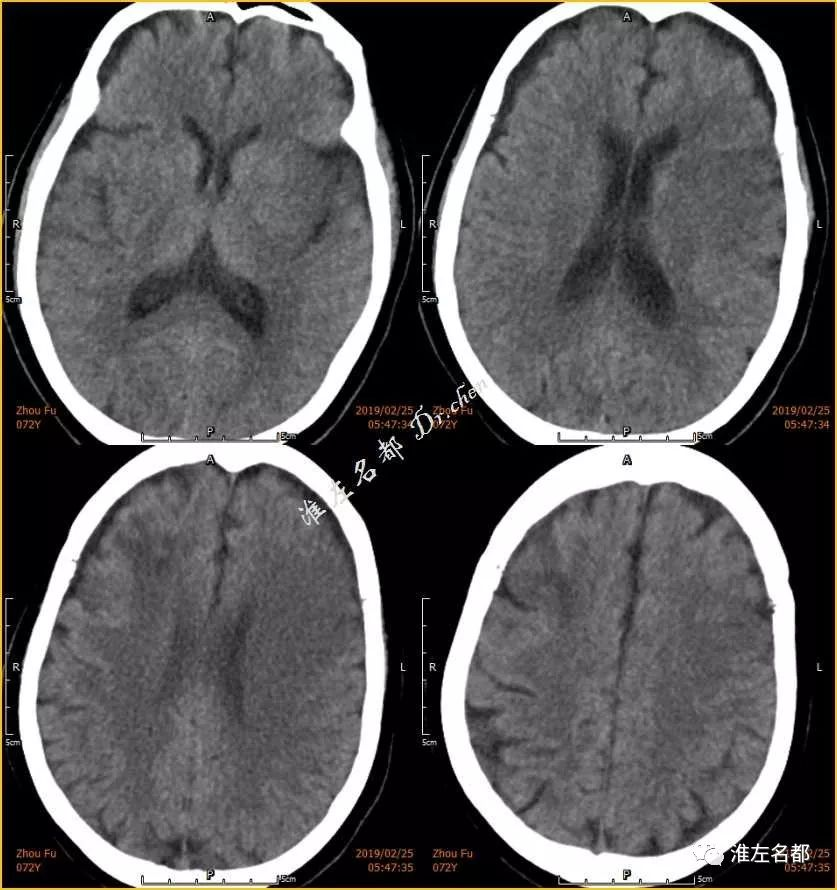
△术前CT:双侧半球均可见片状低密度影,右侧为亚急性梗死,左侧为急性梗死
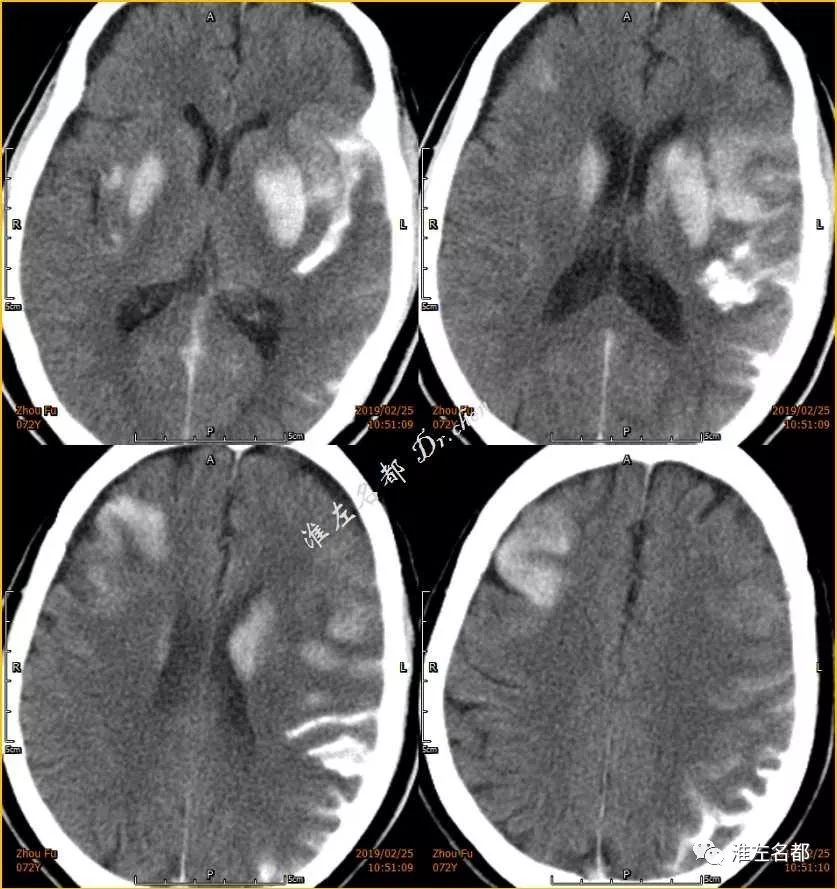
△介入术后即刻CT:双侧半球可见多处高密度影,右侧为
亚急性梗死强化,左侧为急性梗死强化合并蛛网膜下腔出血
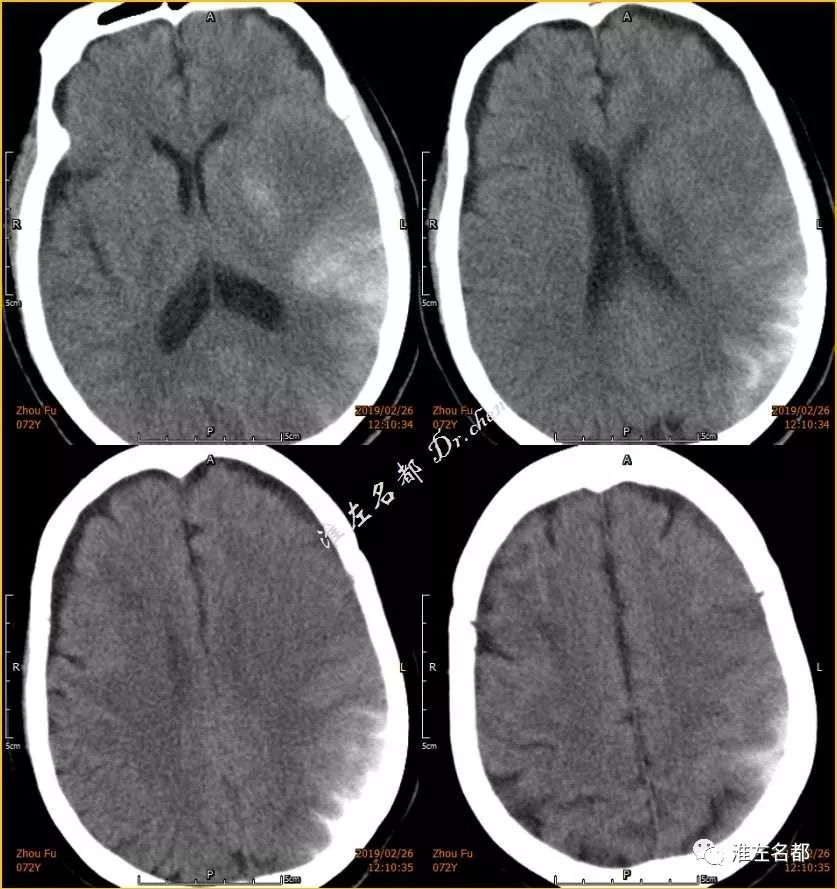
△介入术后第二日CT:右侧半球高密度消失,左侧半球基底节区少量出血高密度,蛛网膜下腔出血已有吸收
虽然DWI和SWI在诊断急性脑出血方面有很高的敏感性和特异性,但磁共振成像在本文讨论领域的价值还不清楚,罕有相关文献报道。
择期介入治疗常在脑梗死亚急性或恢复期进行,此时梗死部位新生微血管的壁也不完整,介入治疗过程中的造影剂也能渗透入这些组织,CT呈高密度,与出血的鉴别要点同前文的“缺血性脑卒中急诊介入治疗”部分。
男,56岁;高血压,吸烟。右侧颅内颈动脉狭窄,右侧皮质分水岭多发梗死。
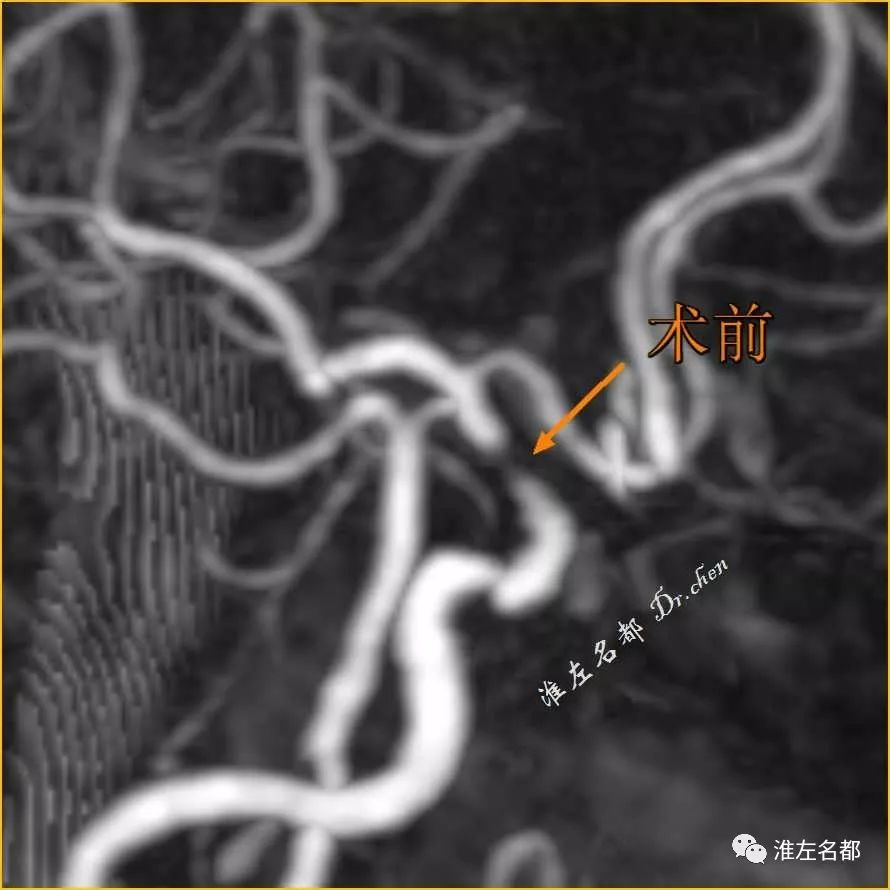
△术前CTA:右侧颅内颈动脉严重狭窄

△右侧颅内颈动脉狭窄血管成形术后CTA:狭窄明显改善,轻度残留狭窄。
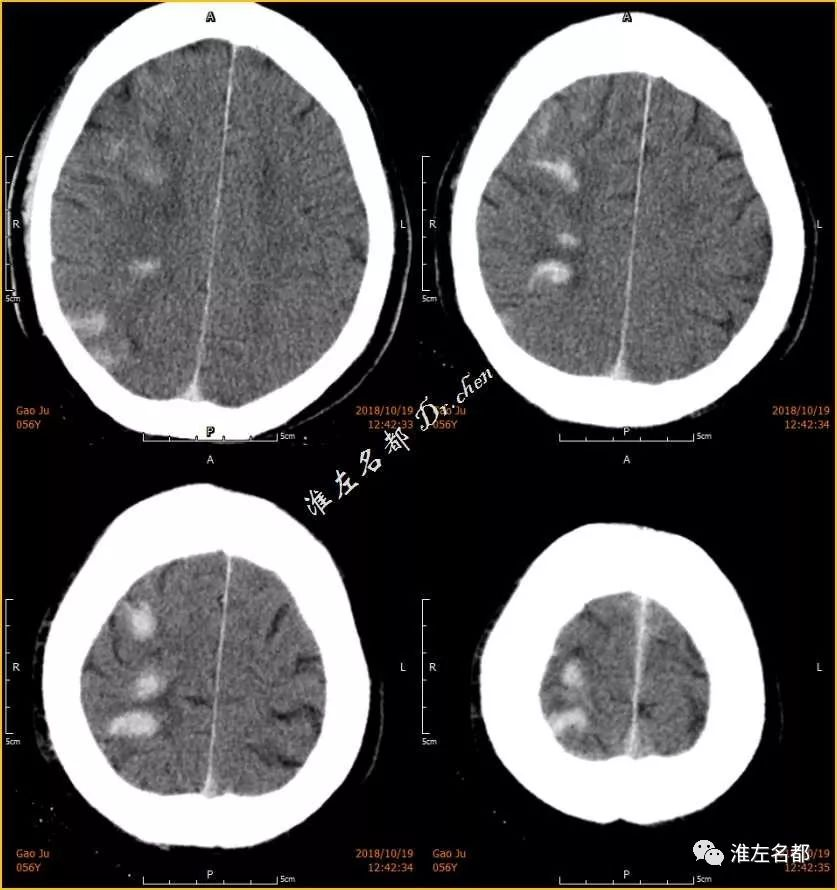
△介入治疗术后即刻CT:右侧分水岭皮质多发高密度
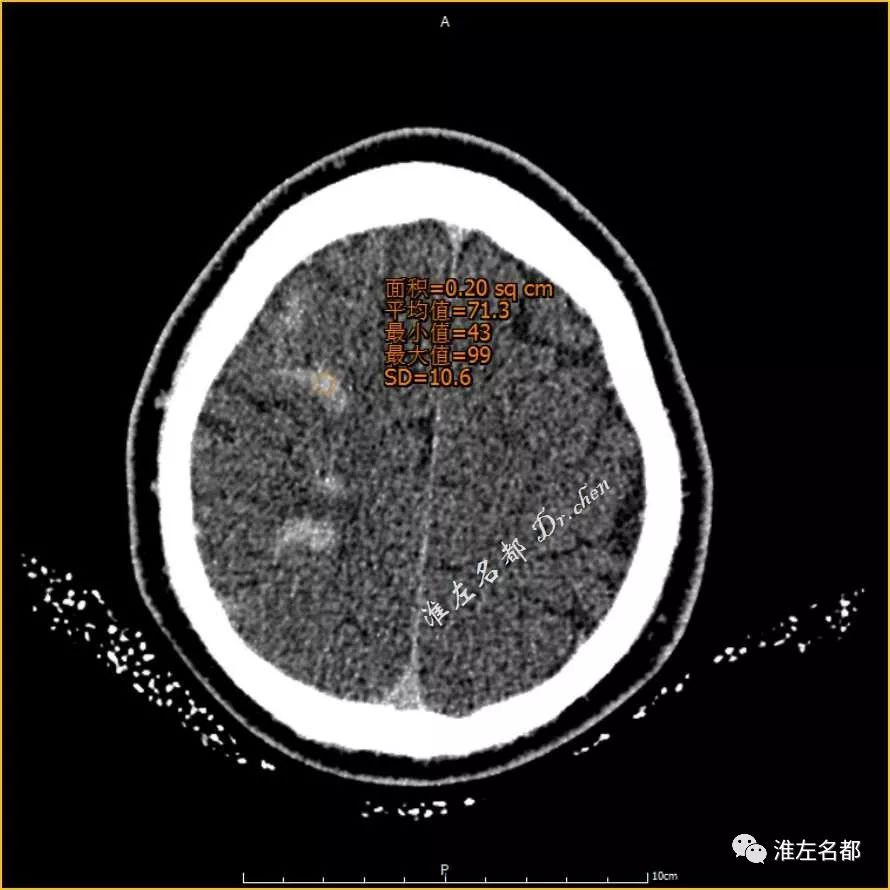
△术后即刻CT薄层重建:局部高密度CT值 71Hu
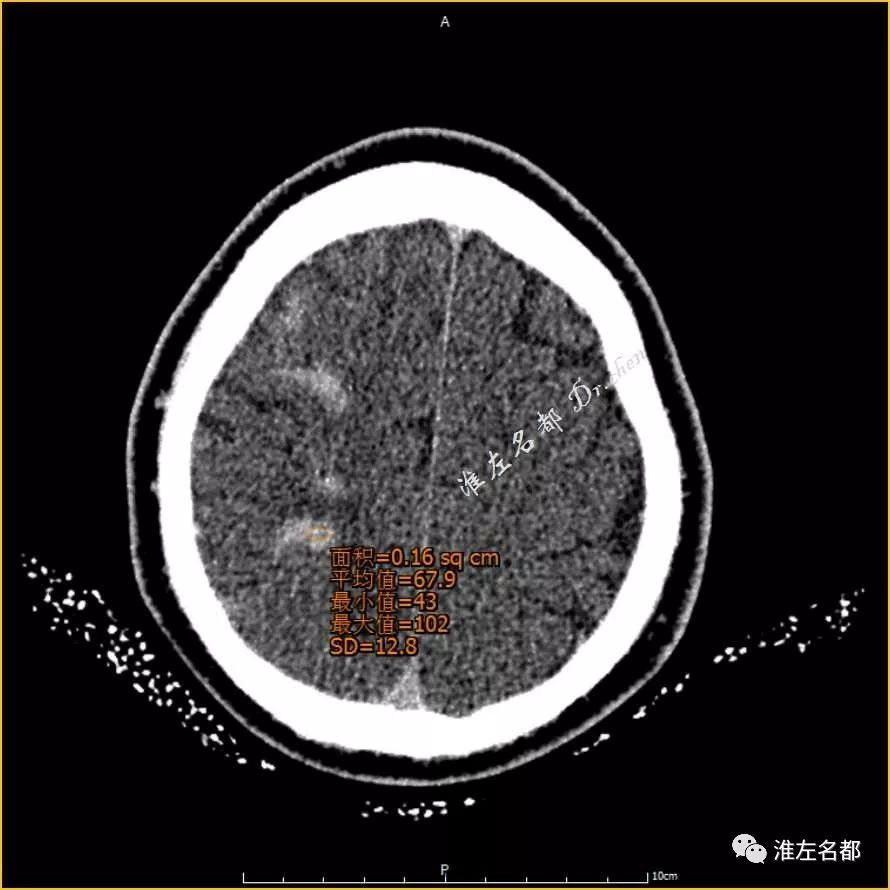
△术后即刻CT薄层重建:局部高密度CT值 68Hu
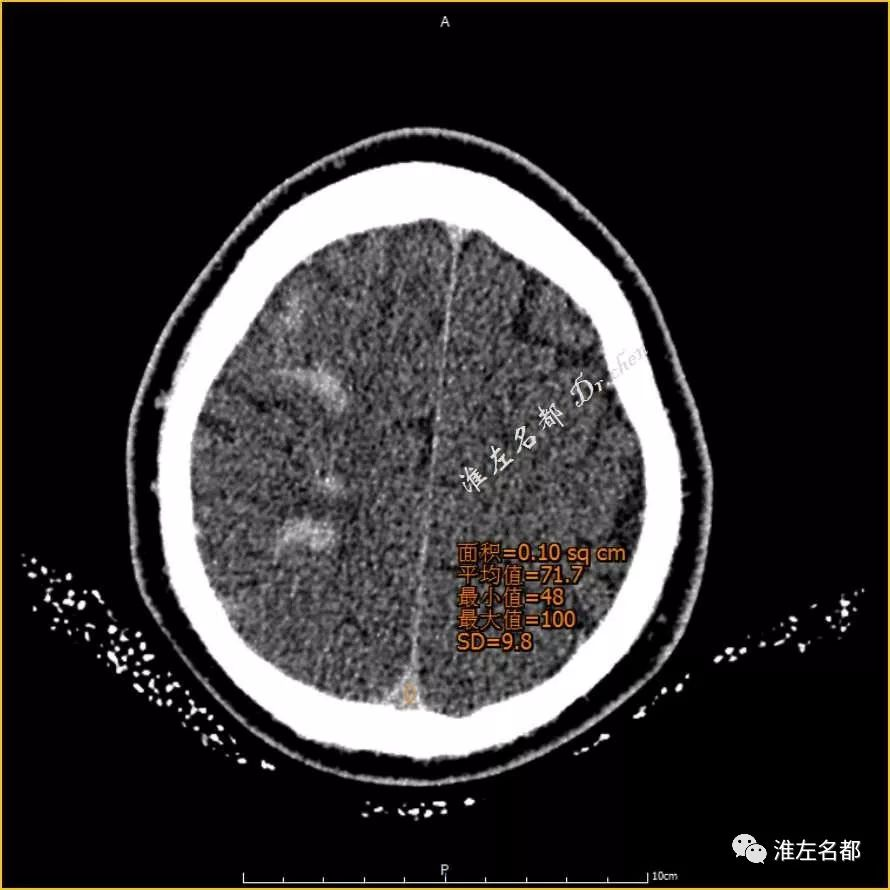
△术后即刻CT薄层重建(与前两幅图像同一层面):上矢状窦CT值 72Hu
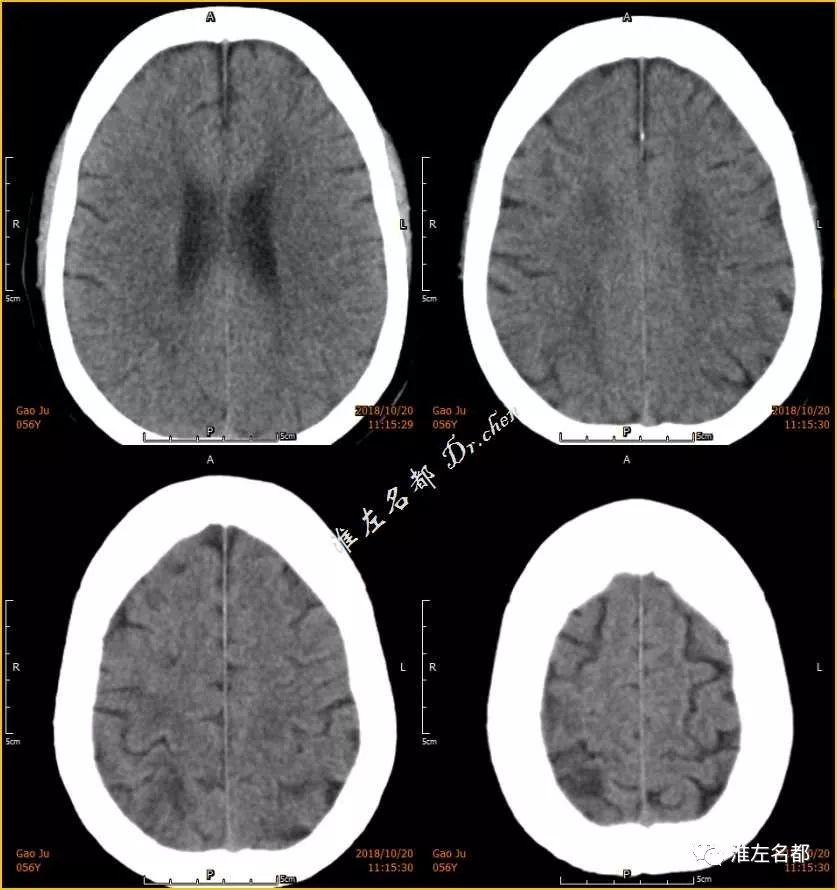
△介入治疗术后第二日CT:右侧分水岭皮质多发高密度消失
另外一种择期介入治疗情况是,狭窄—闭塞病变导致供血区域组织微血管功能障碍,管壁完整性受损。介入治疗解除狭窄—闭塞后,在高速度和流量血液的冲击下,除可导致高灌注综合征外,局部血液里的造影剂也可以渗透过受损管壁进入脑组织间隙,呈现为CT高密度。此时也可能伴有造影剂脑病临床表现。笔者有限的经验中仅遇到过一例此类患者。
男,61岁;高血压,吸烟。
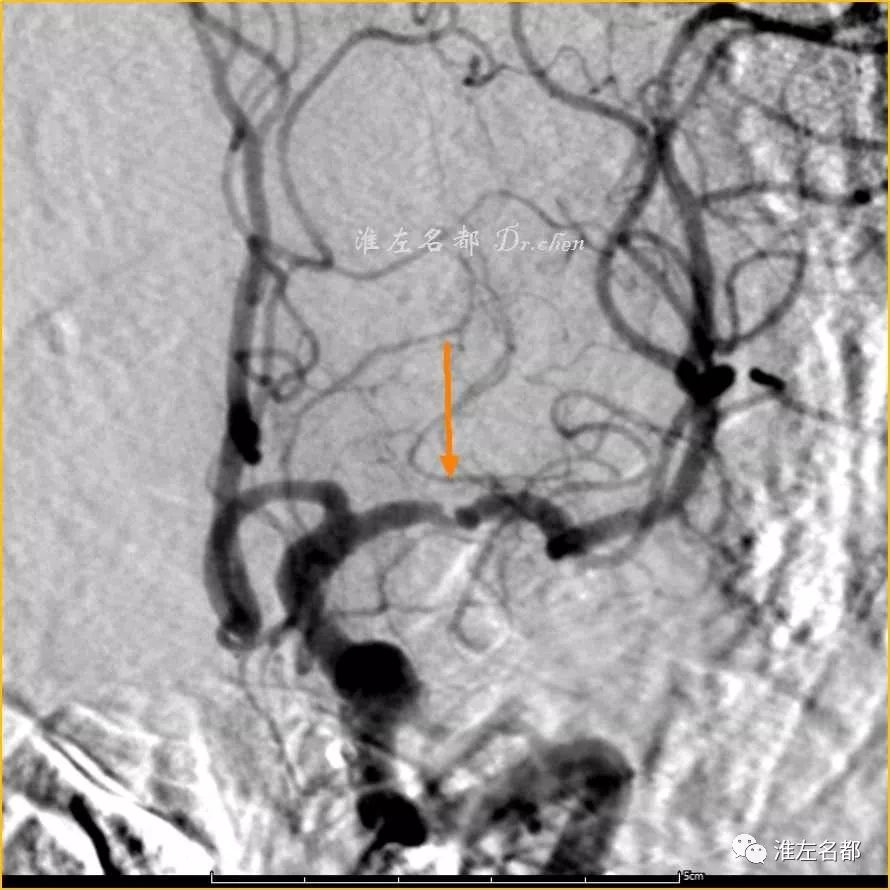
△DSA:左侧MCA主干局部严重狭窄

△左侧MCA主干血管成形和支架治疗术后DSA:右侧MCA狭窄完全解除,无残留狭窄
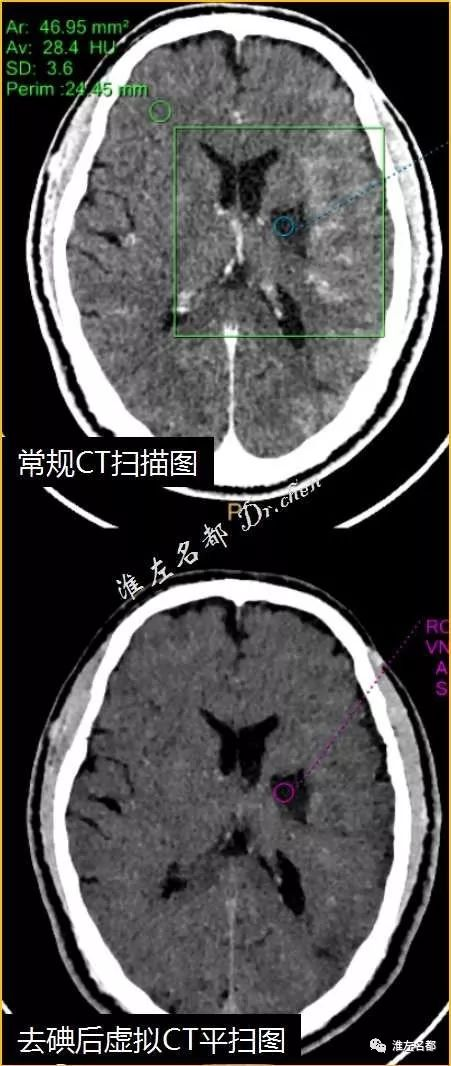
△术后即刻能谱CT:常规CT扫描可见左侧额颞叶皮质弥漫稍高密度,去碘后虚拟CT平扫上述高密度消失
蛛网膜下腔
蛛网膜下腔异常CT高密度通常认为是出血所致,尤其是脑缺血择期手术时。
女,76岁;高血压,糖尿病。左侧MCA主干弥漫严重狭窄。
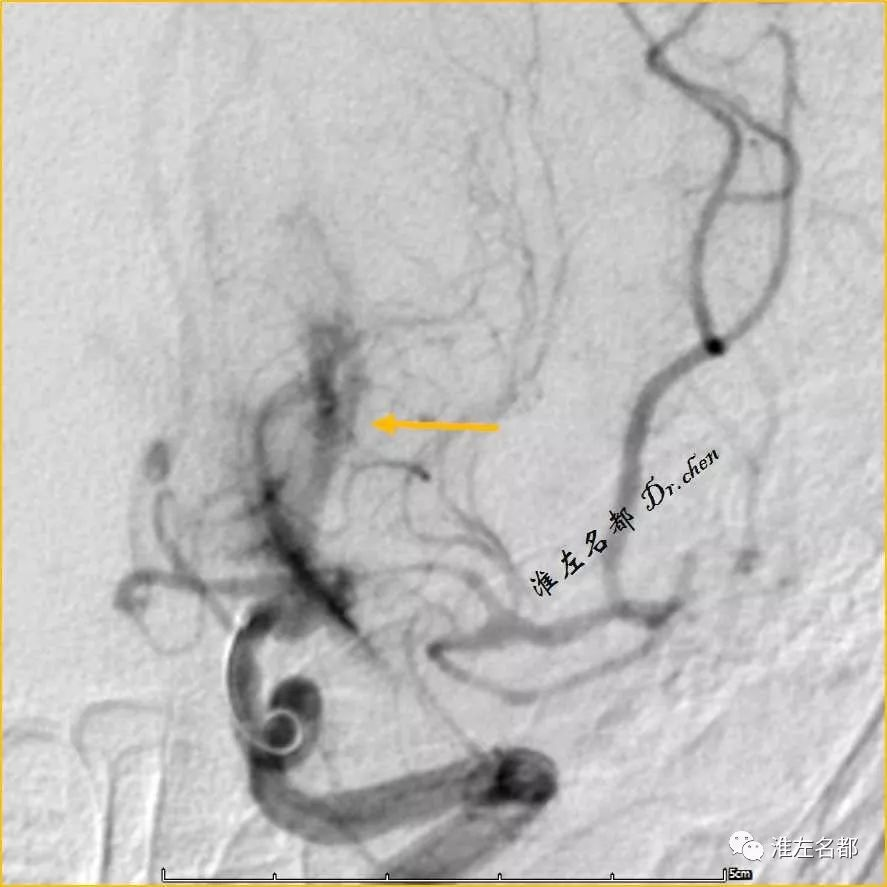
△DSA:术中造影剂渗出血管外(橙箭)
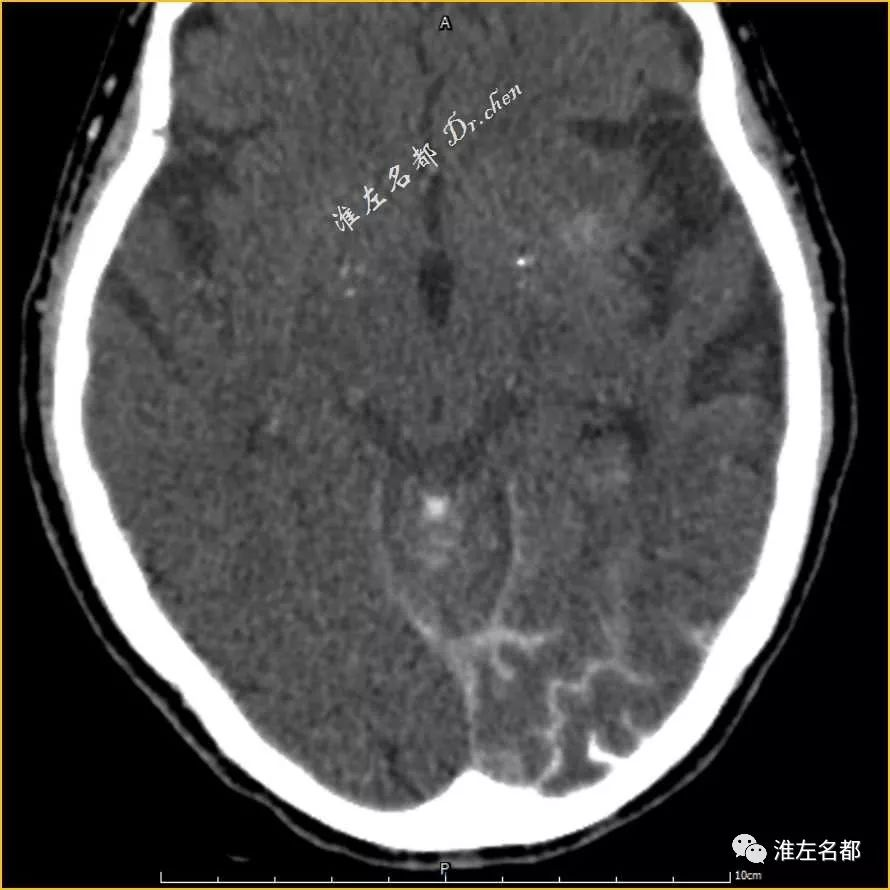
△术后即刻CT:小脑天幕和左侧枕叶蛛网膜下腔高密度
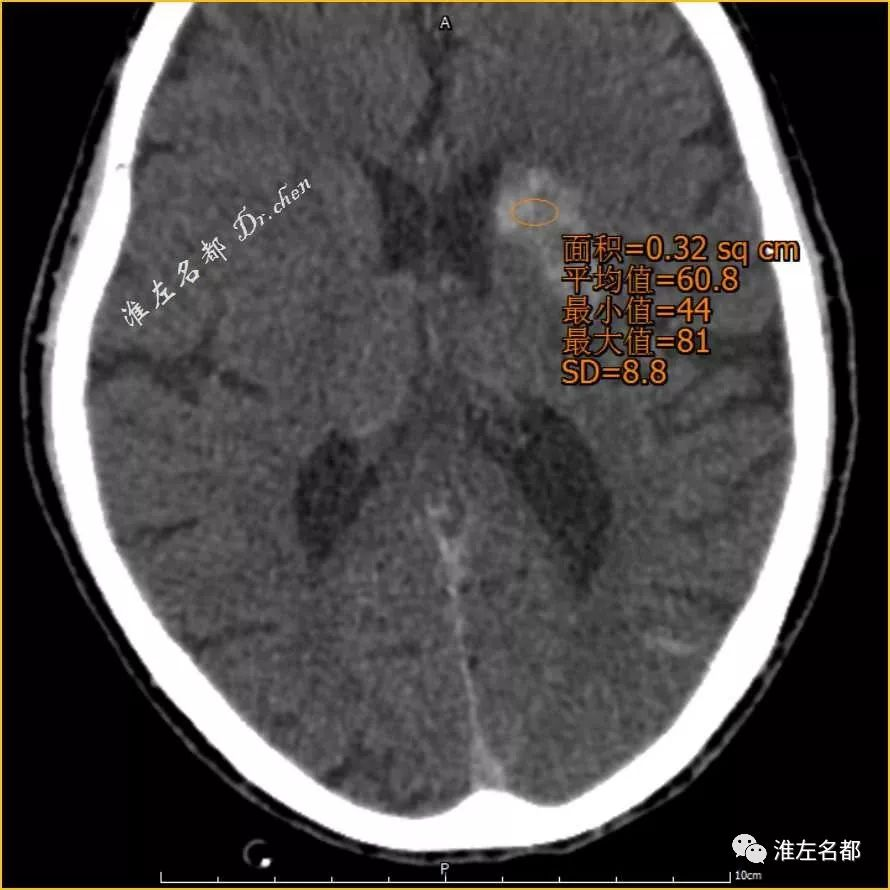
△术后即刻CT:左侧基底节梗死部位高密度CT值 61Hu
△术后即刻CT(与上一幅图同一层面):上矢状窦CT值 73Hu
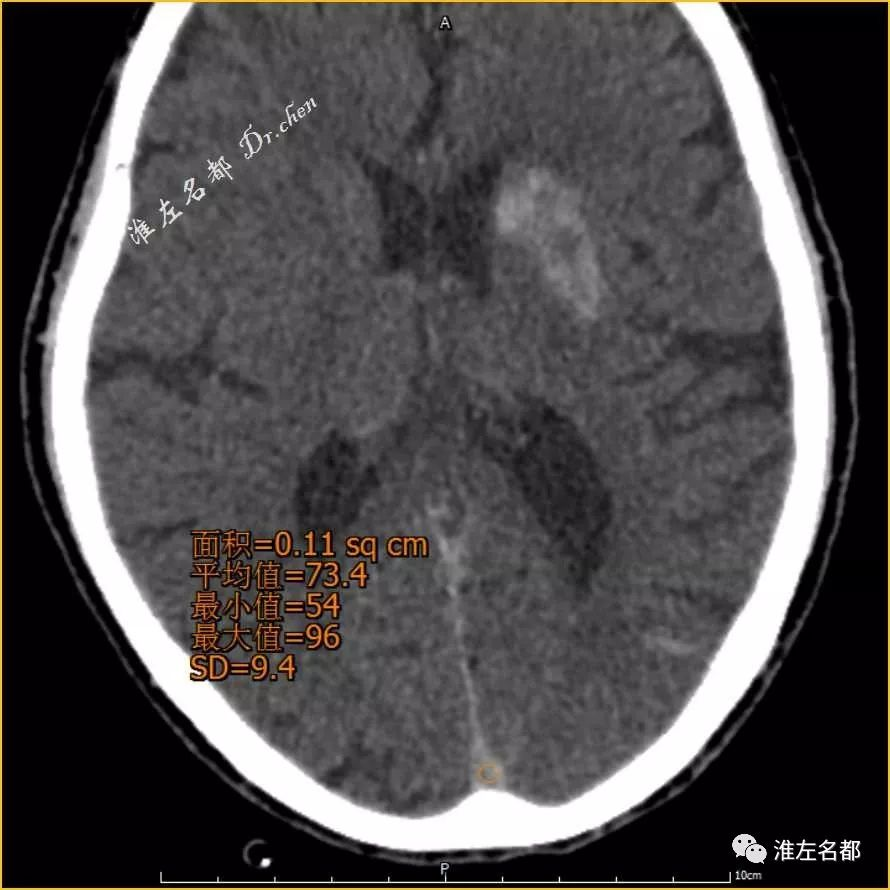
△术后第二日CT:蛛网膜下腔和左侧基底节区高密度消失
大动脉闭塞急性脑梗死介入治疗后,蛛网膜下腔CT高密度的另一种可能机制是支架取栓过程中损伤血管壁的完整性,导致造影剂渗出。已有高分辨Flair成像研究观察到取栓治疗后管壁损伤强化,以及临近蛛网膜下腔强化现象。常规CT无法和血管破损所致蛛网膜下腔出血作出明确鉴别,但能谱CT可用于鉴别诊断,值得尝试研究。
脑室系统
介入治疗后脑室CT高密度最常见的原因还是出血,因脑缺血介入操作通常不涉及室管膜血管,临近区域出血破入脑室是主要机制。
另外,大血管闭塞脑卒中急诊介入治疗血管再通后,室管膜组织缺血后再灌注损伤可破坏微小血管壁完整性,导致造影剂渗出;严重时小血管破裂出血。此时,常规CT很难对出血和单纯造影剂渗出作出鉴别;而能谱CT很有价值。




