本项单中心回顾性观察研究中,作者报道了SAPT情况下使用P48 MW HPC或p64 MW HPC FDS治疗急性破裂动脉瘤患者的初步经验。
——摘自文章章节
研究背景
血流导向装置(FDS)在未破裂颅内动脉瘤血管内治疗中的应用日益广泛。对于因破裂动脉瘤这些支架的使用受到限制。主要由于双重抗血小板治疗(DAPT)增加了动脉瘤延迟闭塞的风险。
带有亲水性聚合物涂层(HPC)的p48 MW和p64 MW是新设计的、用于治疗颅内动脉瘤的血流导向装置,体外实验结果显示这种涂层具有抗血栓活性。最近两项研究,报道了P48 MW HPC装置合并单一抗血小板治疗(SAPT)的良好疗效,但是没有针对p64 MW HPC FDS用于破裂动脉瘤的研究。本项单中心回顾性观察研究中,作者报道了SAPT情况下使用P48 MW HPC或p64 MW HPC FDS治疗急性破裂动脉瘤患者的初步经验。
研究方法
设备描述
P48 MW血流导向装置由48根丝组成,材料为镍钛合金,该装置与0.021英寸微导管兼容,专为直径1.75 mm至3mm的血管而设计。P64 mW血流导向装置由64根镍钛金属丝编织而成,通过8个末端标记和2个根螺旋丝实现可视化。它与0.027英寸的微导管兼容,专为直径从2.5mm到5mm的血管而设计。这两种血流导向装置都涂有亲水性聚合物,模拟血管壁的糖萼,从而降低血栓形成风险。
患者特征和治疗
研究回顾性评估了2019年10月至2020年4月期间所有因急性破裂动脉瘤接受SAPT治疗并植入P48 MW HPC或p64 MW HPC装置的患者。
根据人口学资料和临床表现,采用Fisher分级、Hunt和Hess评分及GCS评分对患者进行分类。同时记录动脉瘤的大小(对于已经接受治疗的患者,只记录残余囊的大小)、形态和位置,以及植入的FDS的大小和位置以及术中和术后的并发症。
所有手术均在血管造影系统(Azurion、飞利浦、Amsterdam,NL)全麻下进行,采用6F或8F右股动脉入路。所有患者在手术开始时行静脉肝素化(给予50IU/kg普通肝素),并同时给予负荷量的乙酰水杨酸(ASA,500mg)。给予负荷量30min后,用光透射聚集法(LTA)检测血小板抑制率。由于所有行ASA治疗的患者都表现出血小板抑制,不使用P2Y12血小板受体拮抗剂(即氯吡格雷、普拉格雷和替格瑞洛)。术中植入FDS后5分钟和15分钟分别进行血管造影对照,以检测是否有早期血栓形成。如果存在血小板聚集,患者接受替罗非班治疗。术后所有患者开始SAPT,即阿司匹林300mg,每日2次,持续1周,之后减少到每天2次,每次100mg,随后在1个月血管造影随访评估后减少到每天100mg。分别在术后一周内和一个月进行血管造影随访,采用OKM分级标准评价动脉瘤的栓塞情况。
统计分析
描述性统计报告为±平均标准差(范围)和频率。
结果
本组患者7例,平均年龄为51±13岁。囊状动脉瘤4例(n=4,57%),血泡样动脉瘤2例(n=2,29%),夹层动脉瘤1例(n=1,14%)。前循环动脉瘤6例(86%),前交通动脉动脉瘤3例(43%),颈内动脉动脉瘤3例(43%)。囊性动脉瘤的直径2~9 mm,平均5±2.2 mm。1例(患者#3;14%)有右侧椎动脉夹层动脉瘤(图1)。
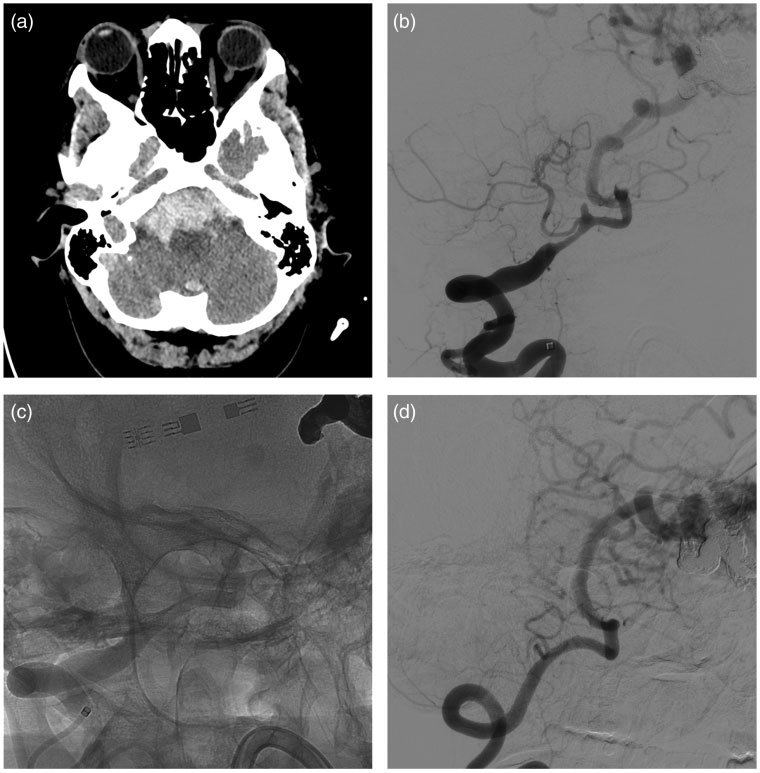
图1. 病例3:蛛网膜下腔出血患者CT扫描主要见出血分布于基底池(a)。数字减影血管造影发现右侧椎动脉夹层动脉瘤(b)。经过神经外科的会诊,最后采用p48MW血流导流装置治疗动脉瘤(c)。术后血管造影随访显示动脉瘤完全闭塞,小脑后下动脉通畅(d)。
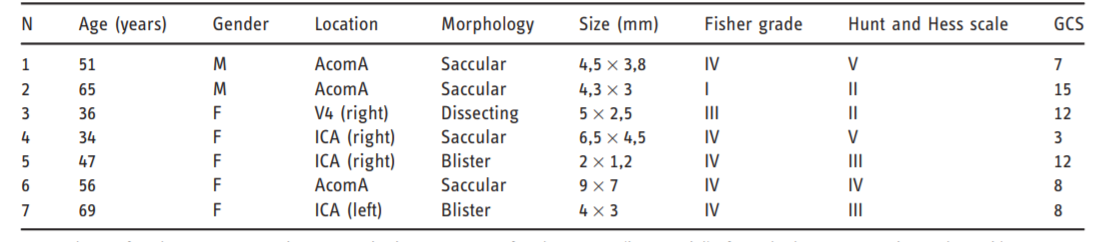
表1. 人口学数据、动脉瘤特征和临床情况
所有患者使用单个血流导向装置,其中p48 MW HPC 5枚(71%),p64 MW HPC2枚(29%)。在两个病例(病例2和6)中,同时进行了动脉瘤囊内弹簧圈填塞(图2)。此外,4例(57%)患者放置了脑室外引流。
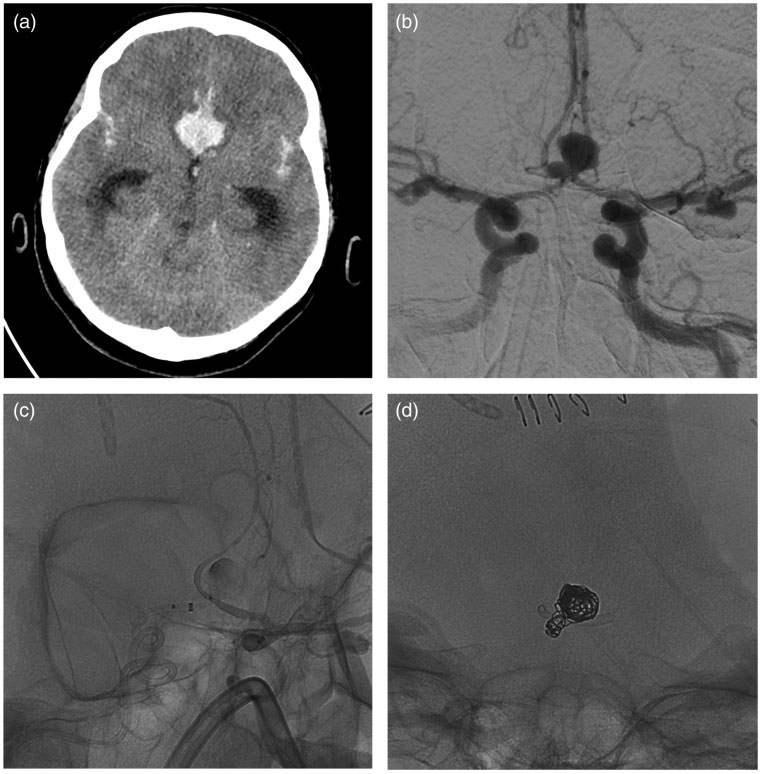
图2. 病例6:CT扫描显示脑实质内血肿和蛛网膜下腔出血患者(a)。数字减影血管造影发现多个动脉瘤,特别是前交通动脉囊状动脉瘤(b)。经过会诊,最后采用从右A2区和左A1区植入P48mW HPC血流导向装置(c)和弹簧圈(d)。
术中6例(86%)无血栓形成。1例患者(14%)在手术结束时右大脑中动脉角回动脉闭塞,立即进行血管内机械取栓术,实现闭塞血管的部分血运重建(TICI 2B),无神经功能缺损。3例出现脑血管痉挛,采用动脉内输注尼莫地平治疗。
与装置相关的事件两次。病例5在治疗过程中由于技术问题需要替换血流导向装置,没有临床影响。7号患者术中使用支架内成形术来保证装置完全贴壁。
前5例进行了完整的血管造影随访,而病例6和7由于手术时间较近,只进行了一次血管造影随访(中位数为7天)。所有患者血流导向装置通畅,1例(病例2,14%)发生支架内微小新生内膜增生。没有术中再出血,没有患者在手术过程中或随访中死亡。
随访血管造影显示动脉瘤完全闭塞2例(29%),动脉瘤囊轻度缩小3例(43%),颈部残留1例(14%),无明显变化1例(14%)。都不需要再治疗。
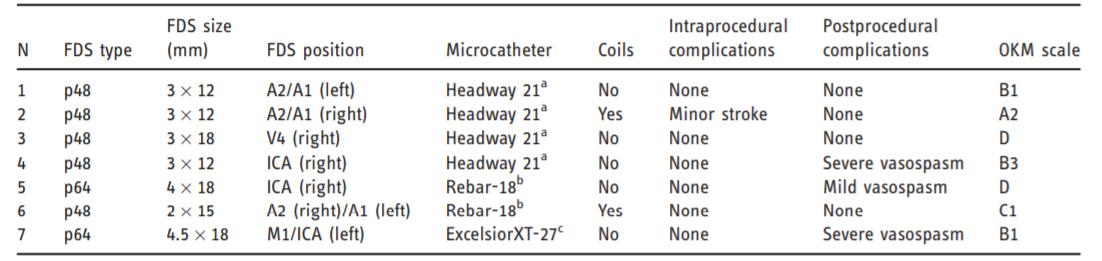
表2. 支架的特点、使用的微导管、并发症和血管造影结果。
讨论
聚合物涂层技术的最新进展使血流导向装置具有较低的致栓性成为可能。PHPC是一种可应用于镍钛合金支架的聚糖基、亲水性、多层聚合物涂层。这项新技术以糖萼模拟涂层为基础,使支架表面更亲水。
体外实验显示,与未涂层的相比,HPC修饰的镍钛表面粘附的CD61+血小板显著减少;P48 HPC 的血栓形成能力降低。动物实验表明,HPC修饰FDS植入兔颈动脉后,并不引发急性炎症。HPC修饰pCONUS支架没有任何急性或慢性炎症反应,组织反应与裸支架相比没有显著差异。
PED shield是美敦力公司的类似产品。研究表明接受SAPT的急性破裂颅内动脉瘤患者植入PED shield装置后,85.7%的患者在早期随访时动脉瘤达到完全或接近完全闭塞(Raymond-Roy<3),7.1%的患者发生与治疗相关的永久性并发症,以及与治疗相关的死亡。本研究中43%的患者获得了完全或接近完全的动脉瘤闭塞(OKM C或D),没有发生与治疗相关的永久性并发症或死亡。
这是第一项对接受SAPT然后植入p64 MW HPC装置的破裂动脉瘤患者进行评估的研究。该研究有一些局限性,如回顾性设计、人群规模小和短期随访。
研究结论
使用P64和P48 MW HPC装置,同时使用单抗方案治疗是治疗特定破裂性动脉瘤的潜在有效解决方案。未来需要更大样本量研究。
☞ 独家专访 | 毛国华教授:血流导向装置的超适应症使用经验






