
Juan Carlos Fernando-Miranda (米兰达)教授团队2018年7月份的文章, 分Part 1(第一部分 解剖部分)和Part 2(第二部分 临床部分 第二部分附典型病例手术视频和米兰达教授的讲解)![]()
![]()
![]()
![]()
![]() 也算是一篇经典文章吧
也算是一篇经典文章吧![]()
![]() 大概整理呈现给大家
大概整理呈现给大家![]()
![]()
![]()
![]() 对于大家理解海绵窦内侧壁有一定的参考
对于大家理解海绵窦内侧壁有一定的参考![]()
![]()
![]() 希望能在实际临床工作中对大家有所帮助
希望能在实际临床工作中对大家有所帮助![]()
![]()
![]()
![]()
![]()
![]()
——麦麦提力·米吉提






目的:
垂体腺瘤常侵犯海绵窦内侧壁,但由于存在血管和颅神经损伤的风险,通常不能手术切除。本研究分析根据解剖学基础,采用逐步手术技术选择性地切除了海绵窦内侧壁的大宗侵袭性垂体腺瘤病例手术结果。
方法:
回顾作者所在中心数据库,根据术中评估确定单纯侵犯海绵窦内侧壁经鼻内镜入路选择性切除海绵窦内侧壁的垂体腺瘤病例。排除海绵窦侵犯超过内侧壁以外的病例。评估患者并发症、切除率和缓解率。
结果:
共50例患者符合本研究的筛选条件,其中15例(30%)为无功能腺瘤,35例(70%)为功能腺瘤,包括16例生长激素型腺瘤、10例催乳素型腺瘤和9例促肾上腺皮质激素型腺瘤。无功能型腺瘤平均肿瘤大小约为2.3cm,功能型腺瘤平均肿瘤大小约为1.3cm。影像学上,11例(22%)为Knosp分级1级,23例(46%)为2级,16例(32%)为3级。所有病例均根据术中印象和术后磁共振成像达到肿瘤全切。功能性腺瘤患者的平均随访时间为30个月(4-64个月),非功能性腺瘤患者的平均随访时间为16个月(4-30个月)。在最后的随访中,34例(97%)功能性腺瘤在没有辅助治疗的情况下完全生化缓解(使用当前标准)。无功能腺瘤患者未见影像学复发。50名患者共切除57个绵窦内侧壁。93%的无功能性腺瘤和83%的功能性腺瘤组织学证实了绵窦内侧壁被肿瘤侵犯。无死亡及颈内动脉损伤,平均失血378ml。4名患者(8%)出现了新的、暂时性颅神经麻痹,其中2名患者需要再次手术以清除血凝块和去除脂肪填塞物。所有病例均没有发生永久性颅神经麻痹。
结论:
海绵窦内侧壁切除安全有效,手术并发症率低,切除率和缓解率高。但需要进一步长期随访数据来确定这种由非常有经验的经鼻颅底团队进行的基于解剖学的外科技术的长期结果。
关键词:
海绵窦内侧壁;侵袭性腺瘤;鞍旁韧带;内镜经鼻经海绵窦;垂体手术
![]()
侵犯海绵窦的垂体腺瘤常常与无法完全切除和复发风险的增加有密切的关系。有一部分垂体腺瘤通常只侵犯海绵窦的内侧壁,而不延伸到海绵窦腔内。海绵窦内侧壁切除尽管对提高缓解率和减少肿瘤复发具有潜在的重要意义,但由于存在血管和颅神经损伤以及大量失血的风险,通常不常规进行海绵窦内侧壁的手术切除。
我们最近的解剖学研究(在这项研究的第一部分中描述)已经表明海绵窦内侧壁为由包围并附着于脑垂体的单层脑膜形成。它有多条韧带支持其与颈内动脉和海绵窦其它壁之间的相互附着。在第1部分中描述的选择性切除海绵窦内侧壁的外科技术是基于对各硬膜层、海绵窦韧带和海绵窦颈内动脉轨迹及其分支的精准理解的基础上实施的。本研究的目的是展现根据解剖学基础,采用内镜经鼻入路(EEA),逐步手术技术选择性地切除海绵窦内侧壁的大宗侵袭性垂体腺瘤病例手术结果。
(图解,文字部分略)
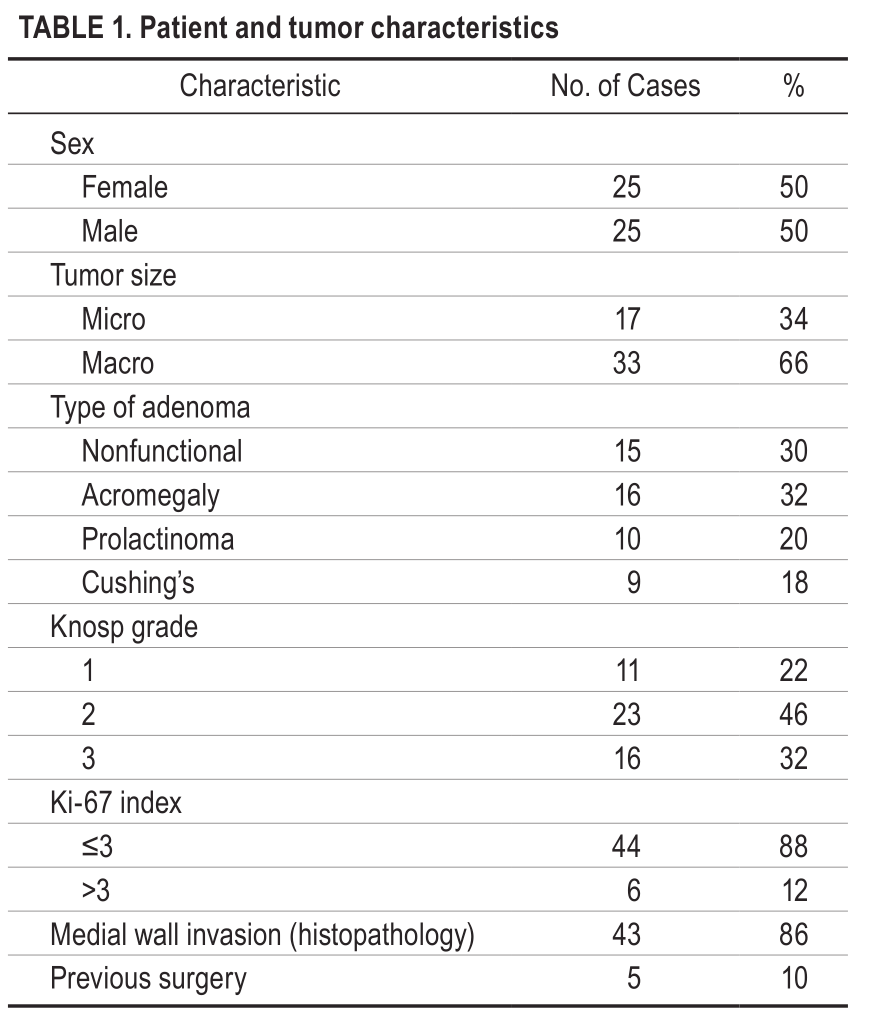
患者和肿瘤的特征总结:
1.典型病例
69岁患者,其IGF(胰岛素样生长因子)水平异常(1004µg/L)且具有肢端肥大症特征。

A:术前冠状位T1增强像显示垂体微腺瘤(5mm,箭头所示)邻近右侧海绵窦内侧壁。
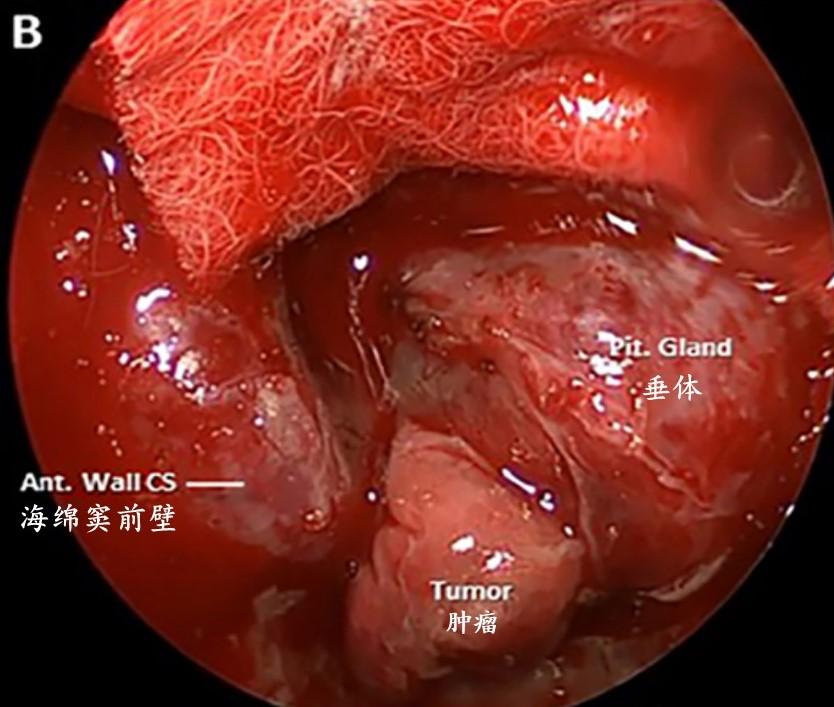
B:包膜外剥离后肿瘤的术中视图。

C:在海绵窦内侧壁的下方识别可疑肿瘤侵袭的区域。
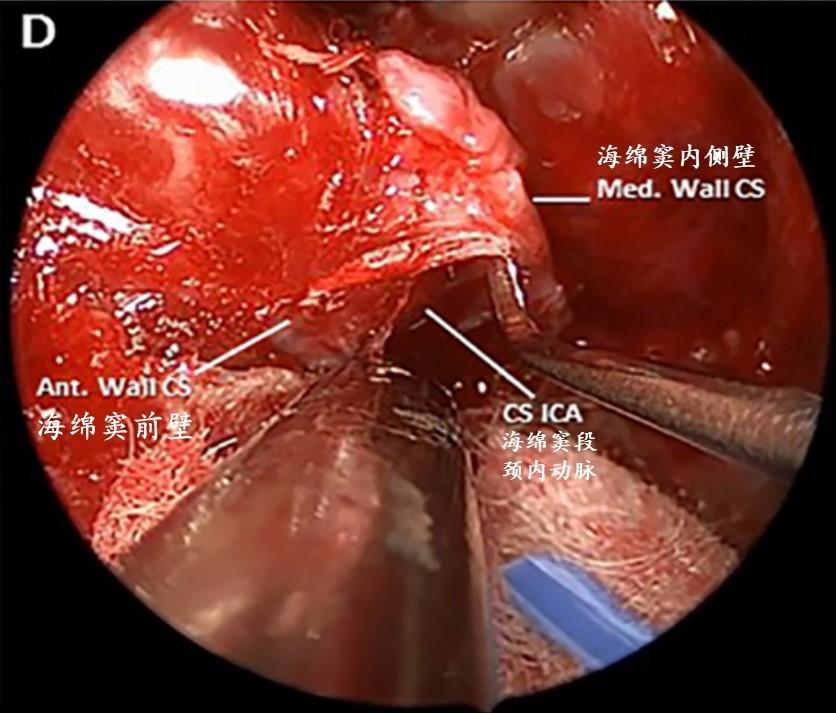
D:分离海绵窦内侧壁和前壁,从颈内动脉剥离,移动海绵窦内侧壁。

E:海绵窦内侧壁已被完全切除,外侧的海绵窦段颈内动脉,后方的后床突被暴露。

F:术后冠状位T1增强像显示肿瘤和右侧海绵窦内侧壁全切。随访3个月,患者IGF(胰岛素样生长因子)水平正常,肢端肥大症症状消失。
上述病例术中视频:
2.典型病例
44岁患者,表现为UFC(尿游离皮质醇)水平升高(734µg/24hr)和库欣病症状。
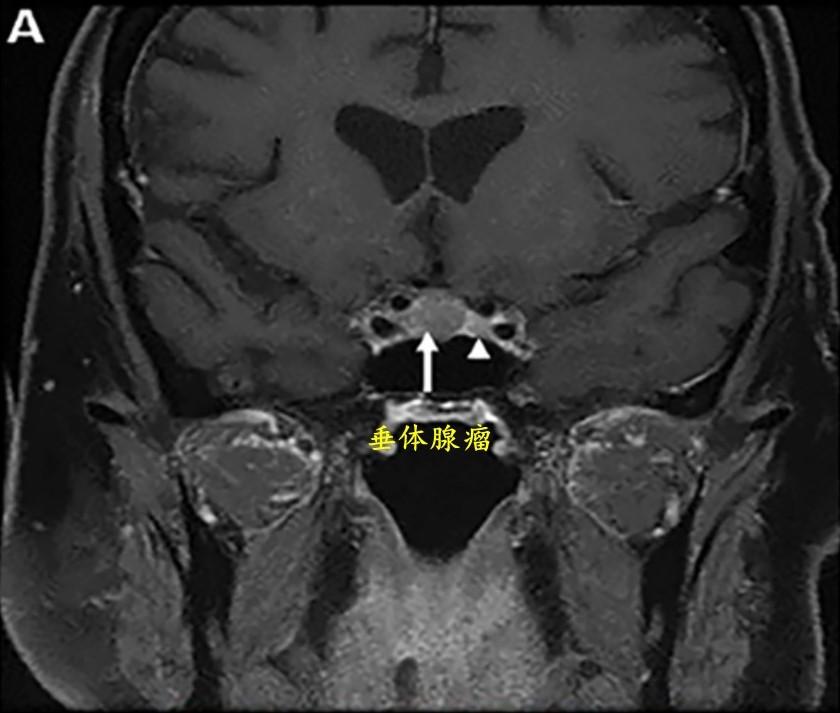
A:术前冠状位T1增强像显示未增强的垂体腺瘤(10mm,箭头所示),可能侵犯右侧海绵窦内侧壁并使垂体向左移位(小箭头所示)。
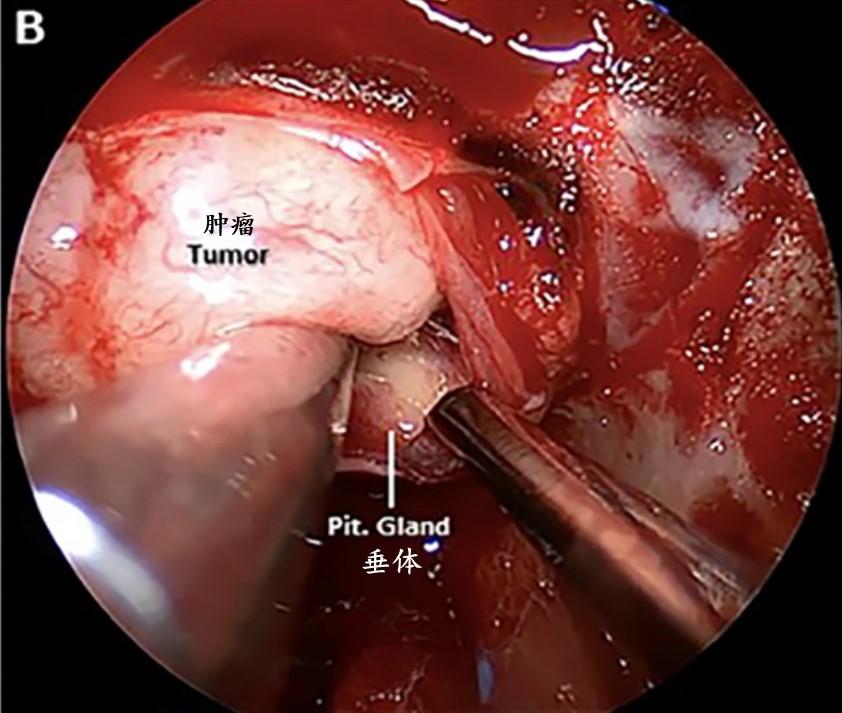
B:包膜外剥离后肿瘤的术中视图。
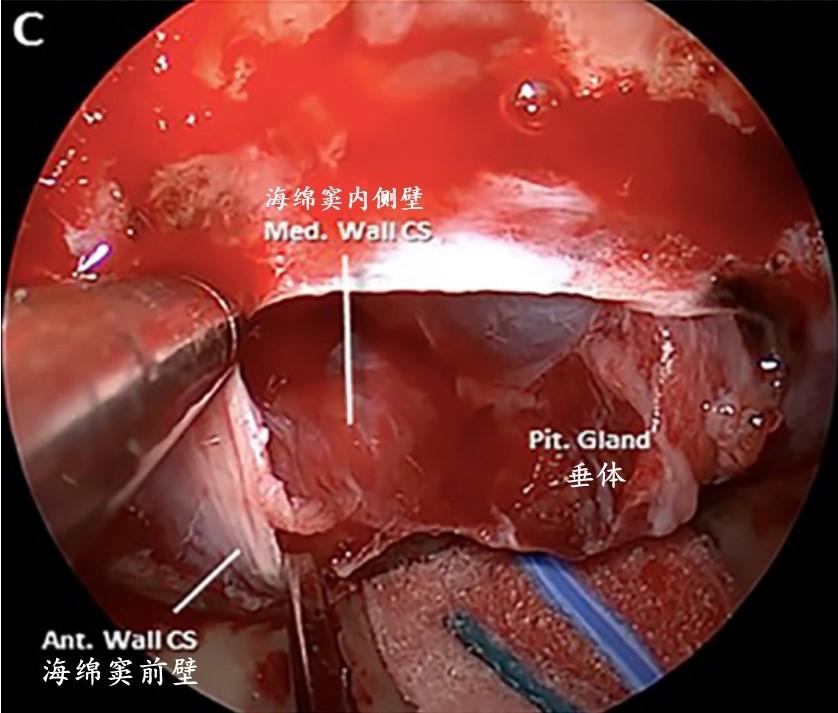
C:怀疑肿瘤侵犯海绵窦内侧壁,海绵窦前壁被打开。
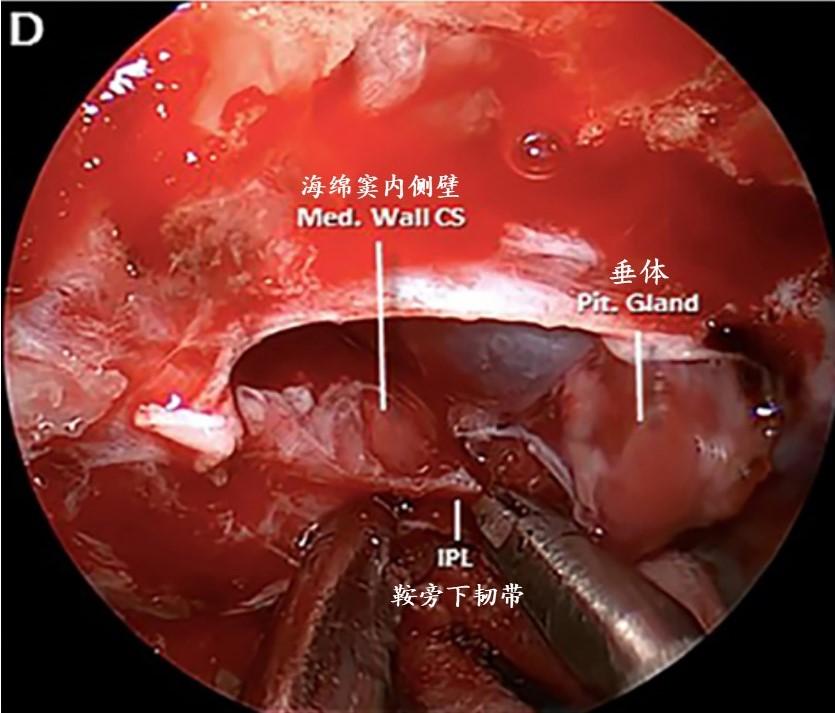
D:断开附着于颈内动脉海绵窦段垂直部分的鞍旁下韧带。
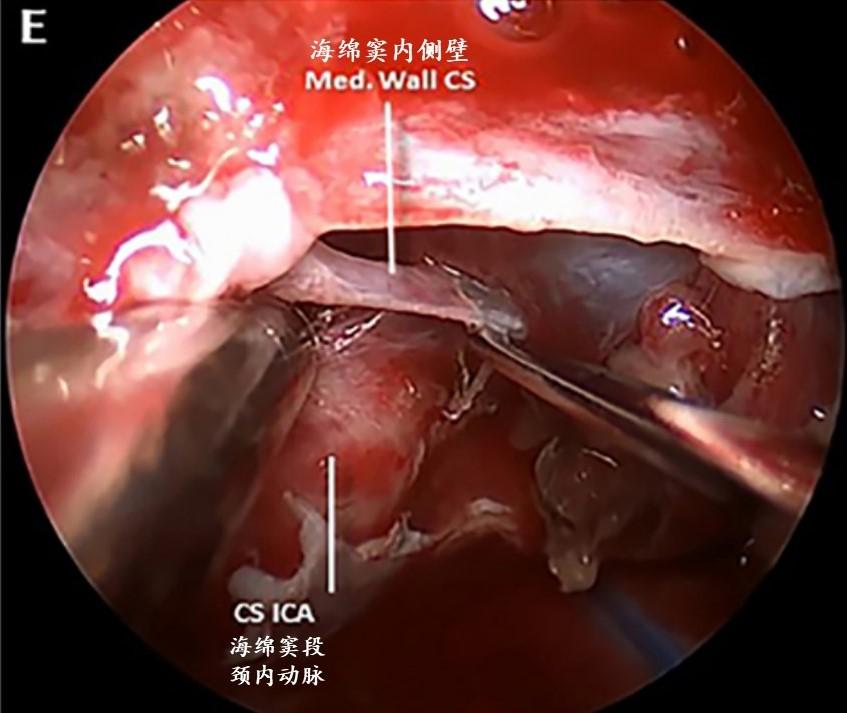
E:从颈内动脉剥离,移动海绵窦内侧壁,并继续向后推进。
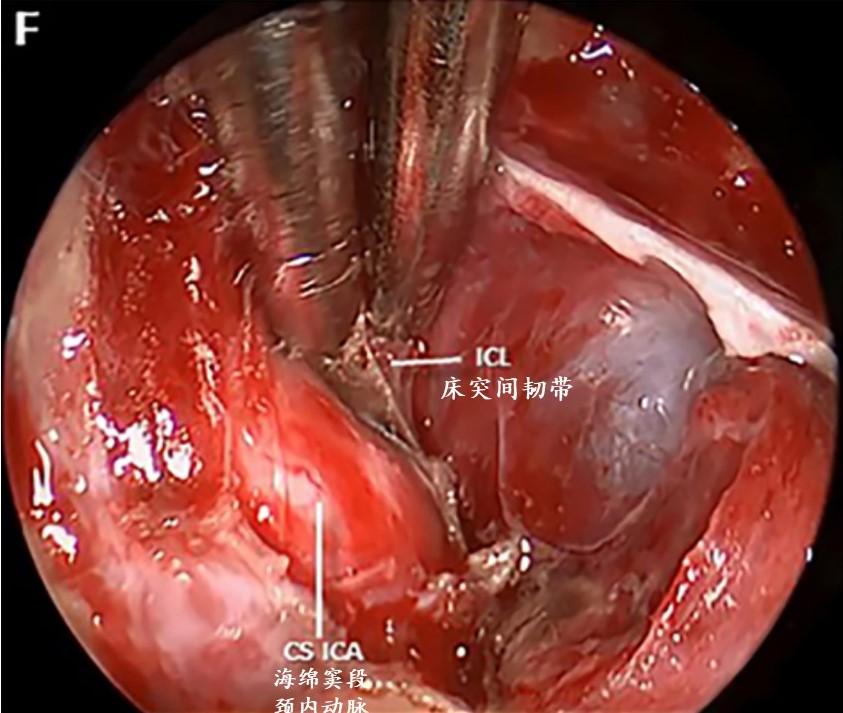
F:术中45°镜显示完全右侧海绵窦内侧壁切除后的床突间韧带。
3.典型病例
41岁生长激素型垂体腺瘤患者核磁图像和组织病理学发现,术中观察和组织病理学结果显示右侧海绵窦内侧壁被肿瘤侵犯。
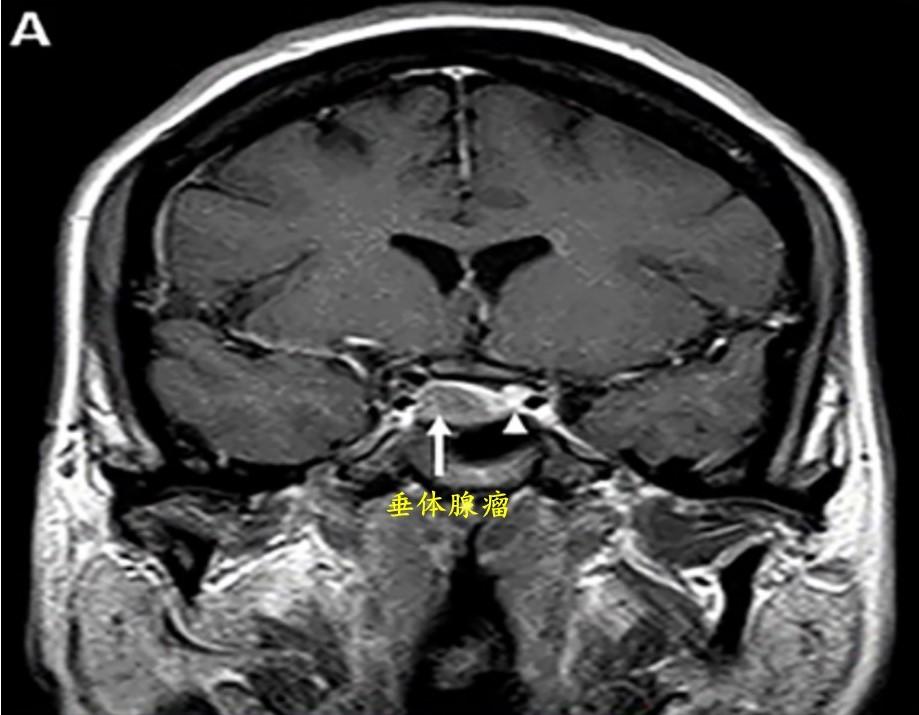

A和B:术前冠状(A)和轴位(B)T1增强像显示未增强的垂体腺瘤(12mm,箭头所示),垂体向左移位(箭头)。
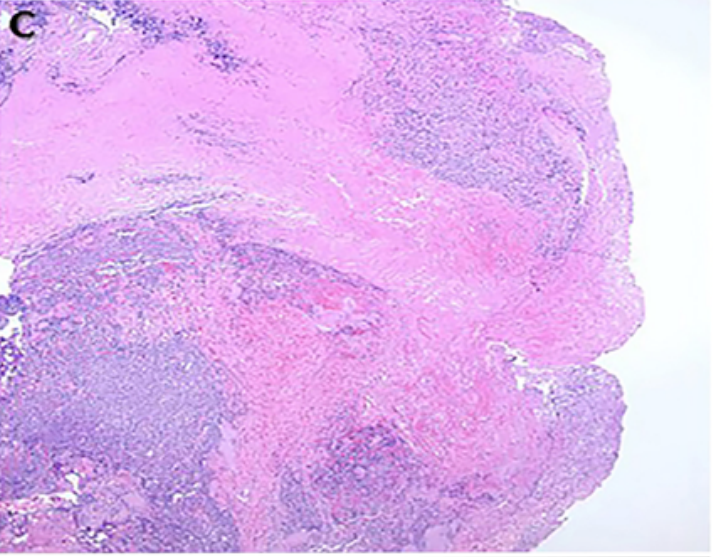

C和D: 手术过程中获得的海绵窦内侧壁苏木精—伊红(hemotoxylineosin,HE)染色后显示海绵窦内侧壁被肿瘤侵犯。
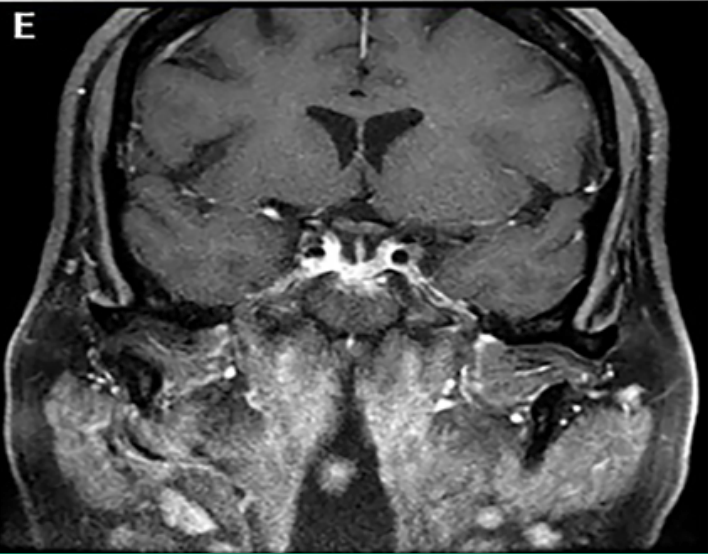

E和F:术后冠状位和轴位T1增强像显示显示肿瘤完全切除。
4.典型病例
44岁患者,表现为库欣病症状和UFC(尿游离皮质醇)水平升高(317µg/24hr)。
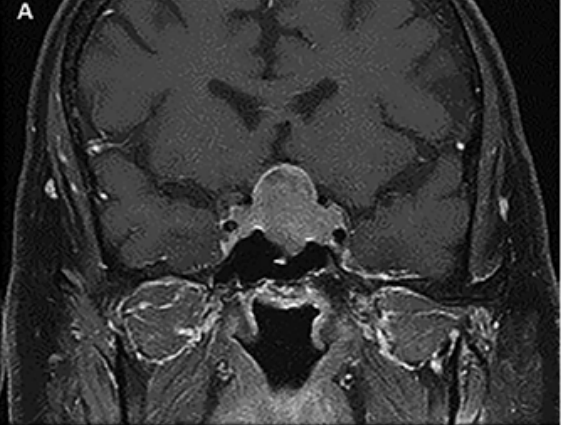
A:术前冠状位T1增强像显示垂体大腺瘤(28mm),双侧海绵窦内侧壁潜在受累。

B:患者双侧海绵窦内侧壁切除术后出现进行性外展神经麻痹。术后早期冠状位T1加权磁共振成像显示肿瘤完全切除,但肿瘤床内有大块血肿,患者随后接受了再次手术清除血肿。

C:在二次手术重新探查和清除血凝块后冠状位T1加权磁共振图像。在3个月的随访中,CNVI麻痹得到了完全改善,并且在5年的随访中,患者临床和生化指标全面缓解。
5.典型病例
64岁继发性性腺功能减退症和无功能垂体腺瘤患者。
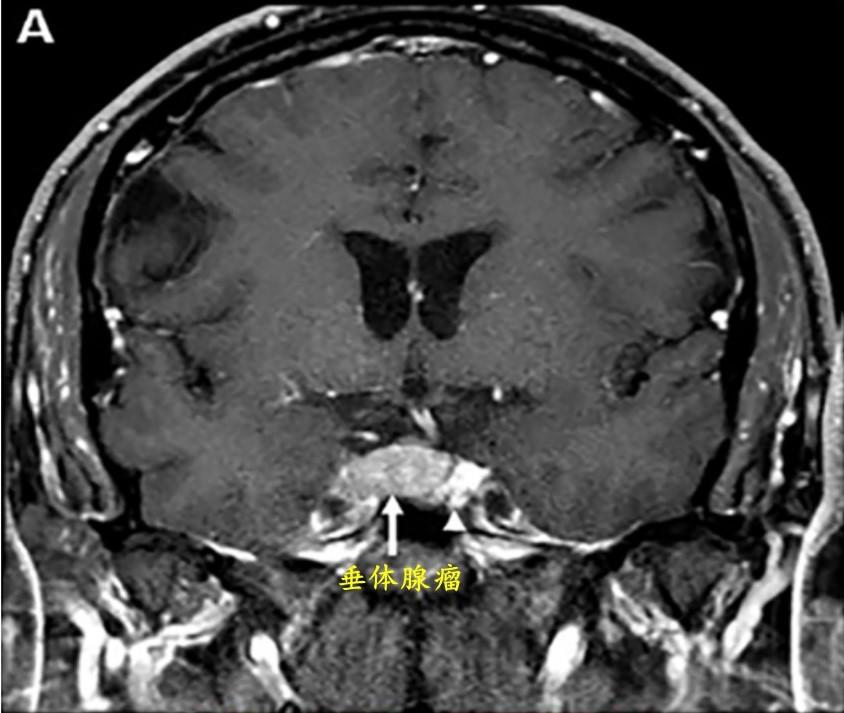
A:术前冠状位T1增强像显示腺瘤(箭头)可能侵犯右侧海绵窦内侧壁并使垂体向左移位(小箭头所示)。

B:术中充分暴露蝶鞍和鞍旁,可以看到海绵窦前壁和颈内动脉床突旁段。
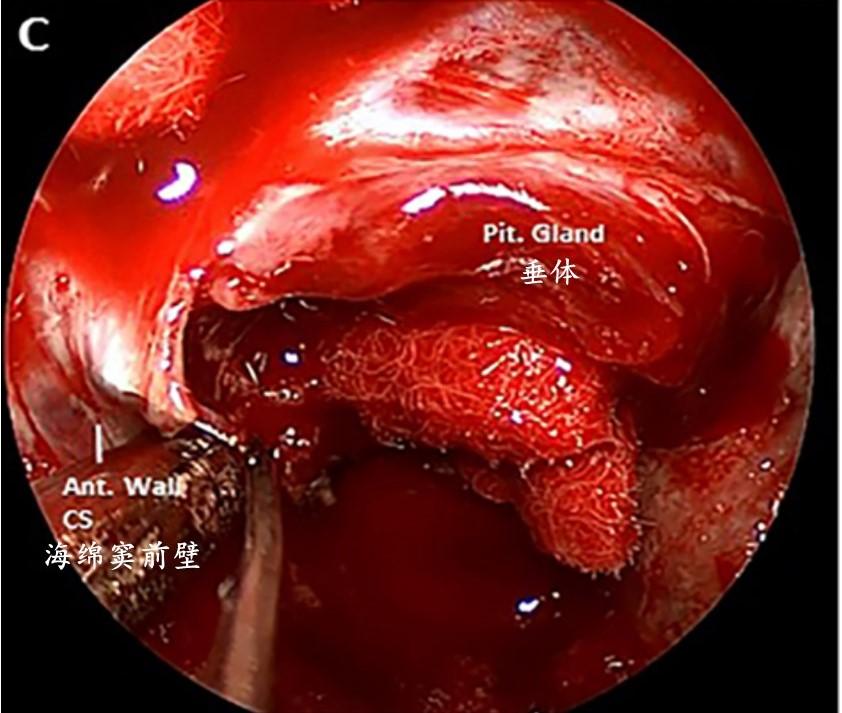
C:术中明确观察到海绵窦内侧壁被侵犯后,打开海绵窦前壁。

D:选择性电凝和切断IHA(垂体下动脉),从颈内动脉分离和移动海绵窦内侧壁;可见海绵窦内侧壁有明显的肿瘤附着。

E:术后冠状位T1增强像显示肿瘤和右侧海绵窦内侧壁全切。在同侧海绵窦内有一个与手术相关的小血凝块。
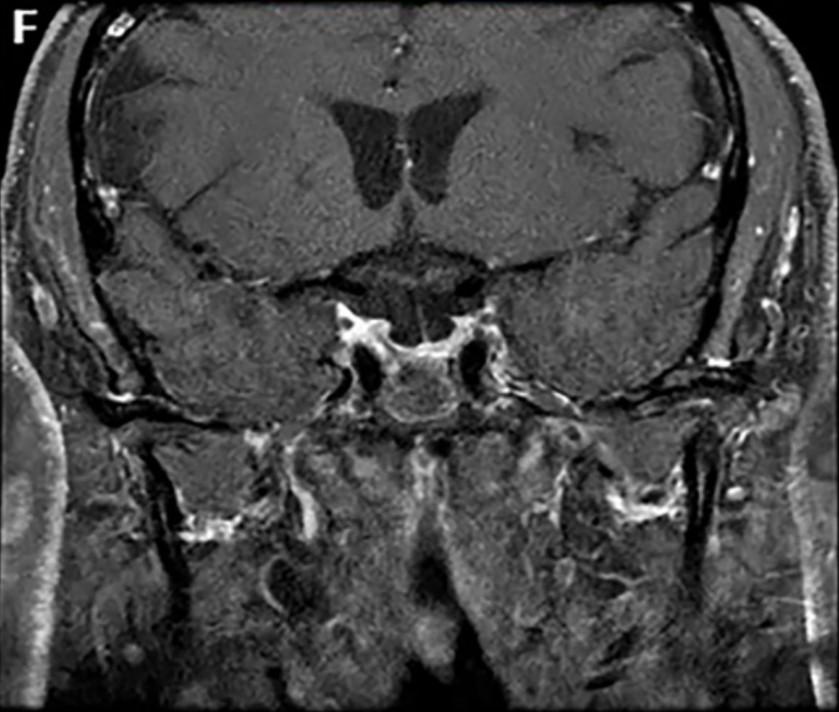
F:经类固醇激素保守治疗后三个月随访时冠状位T1加权磁共振成像显示血凝块完全吸收,手术后2周,患者CNVI部分麻痹完全康复。
上述病例术中视频:
![]()



