趁周末看了一篇Juan Carlos Fernando-Miranda 教授团队2018年7月份的一篇文章也算是内镜界的经典文章吧,希望能跟大家一起共同学习进步。
——麦麦提力·米吉提





第1部分:外科解剖、韧带和
移动和/或切除海绵窦内侧壁手术技术

海绵窦内侧壁常被垂体腺瘤所侵犯。手术移动和/或切除海绵窦内侧壁仍然是一个挑战。
在20具尸体头上进行经鼻内镜解剖。对40例海绵窦海绵窦内侧壁结构、海绵窦内侧壁与颈内动脉的关系,以及海绵窦内侧壁与颈内动脉之间的韧带连接进行了研究。
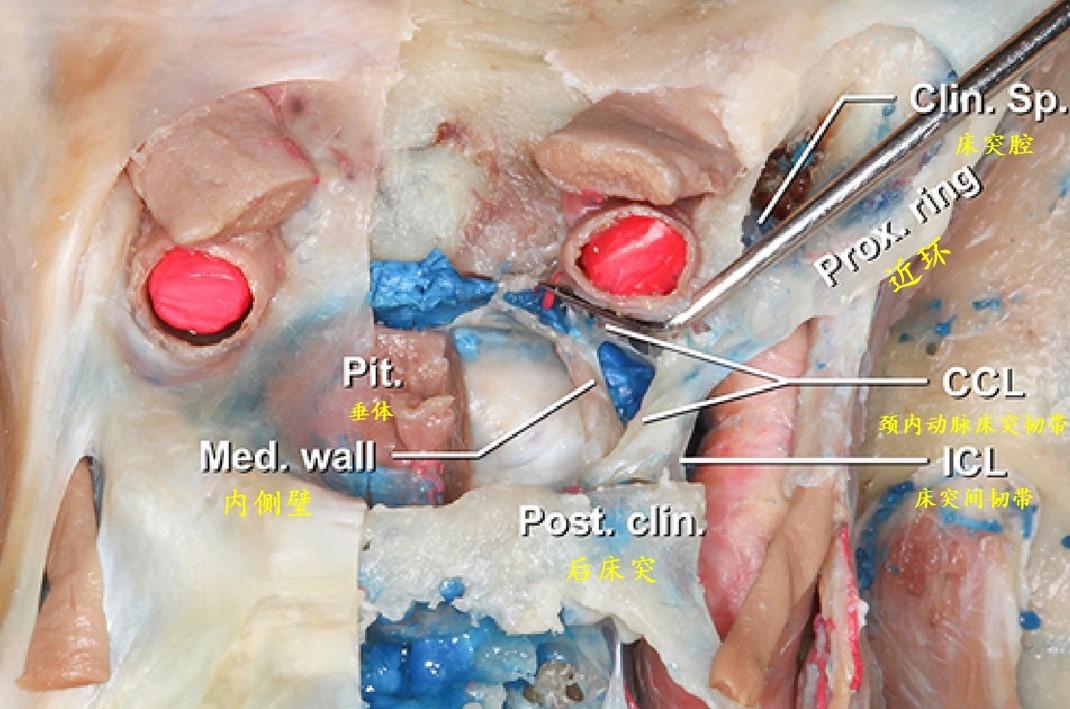
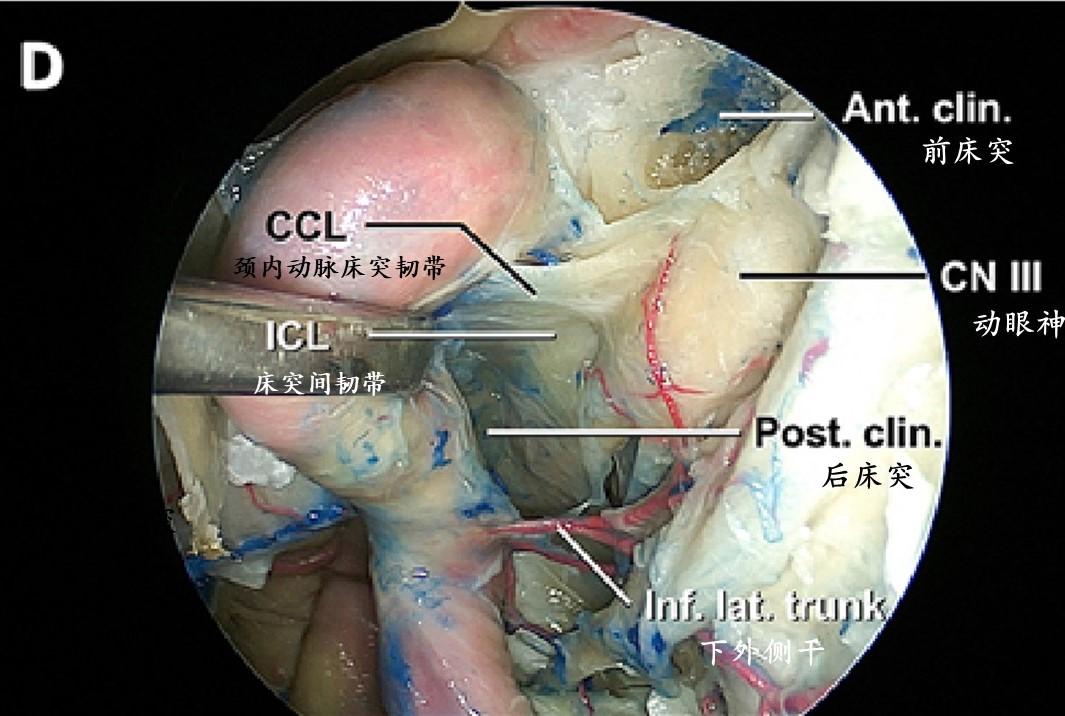
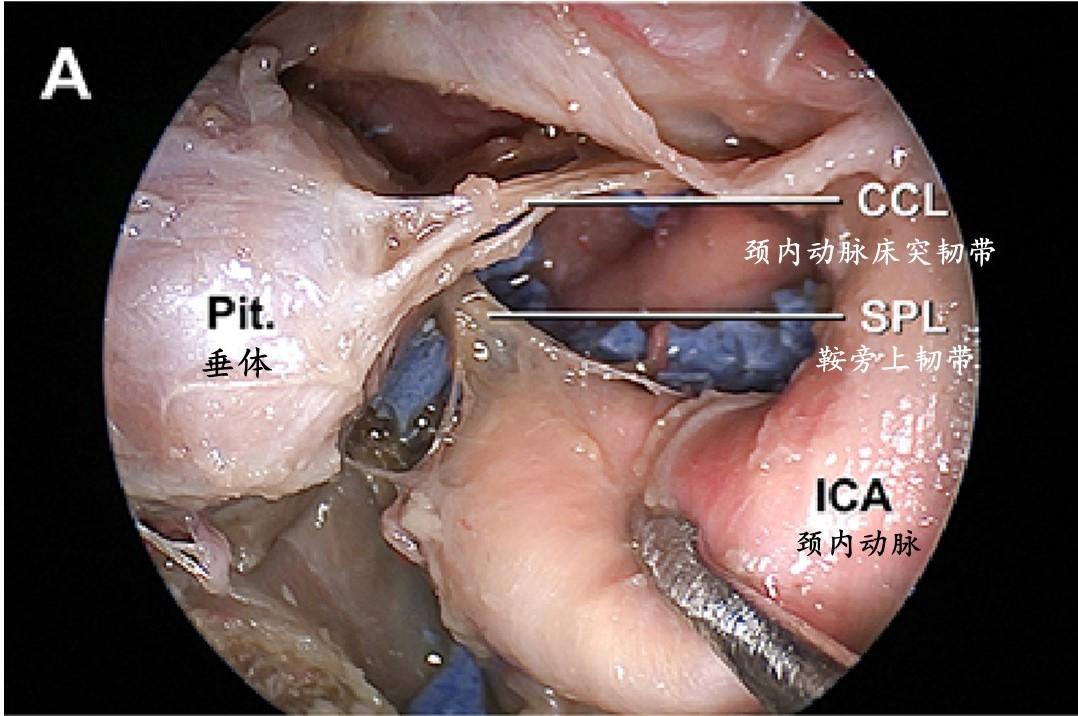
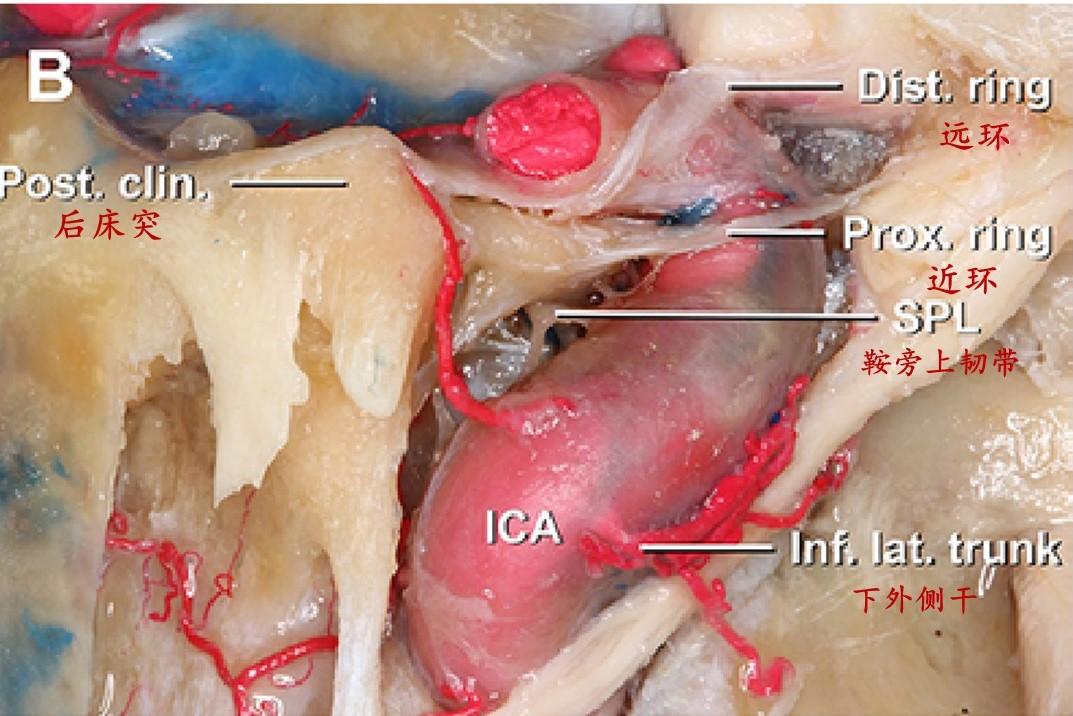
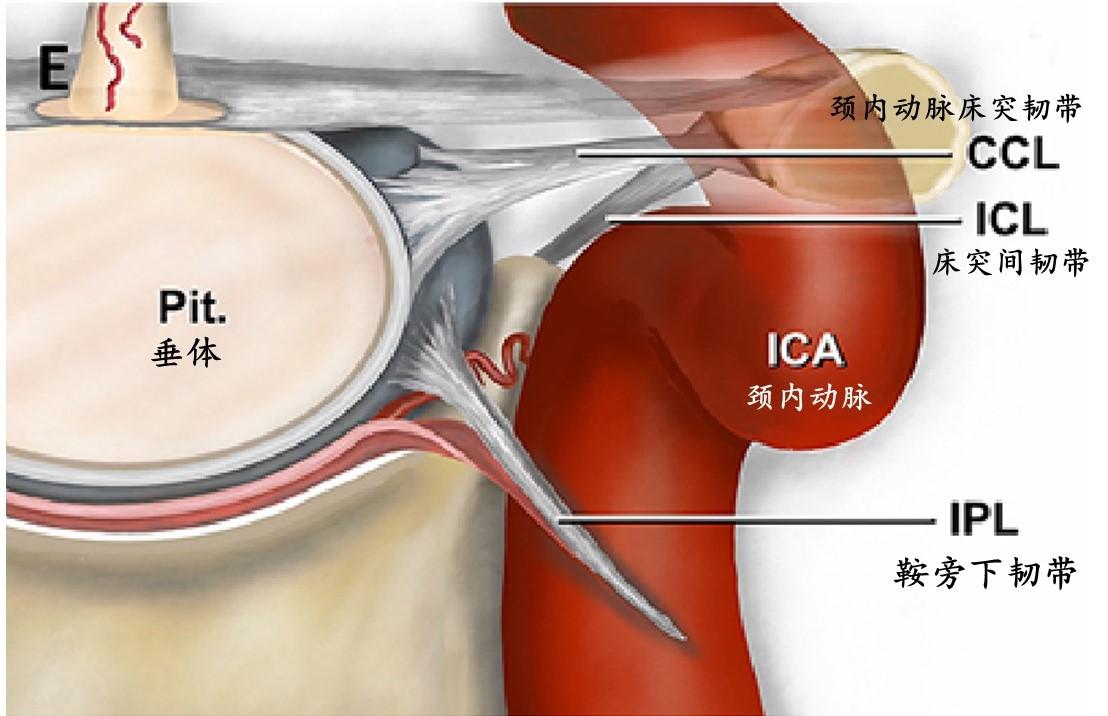
海绵窦内侧壁为完整的单层硬膜,区别于垂体包膜和形成海绵窦前壁的骨膜层。在32.5%的大脑半球,海绵窦内侧壁被海绵窦颈内动脉凹入和/或良好附着。作者发现了多条韧带纤维,这些纤维将海绵窦内侧壁固定在海绵窦的其他壁和/或特定的颈内动脉段上。这些鞍旁韧带被分为4组:1)颈内动脉床突韧带,从内侧壁和中床突向颈内动脉床突段和前床突延伸;2)鞍旁上韧带,连接内侧壁和颈内动脉海绵窦水平段和/或海绵窦外侧壁;3)鞍旁下韧带,桥接内侧壁与海绵窦前壁或颈内动脉海绵窦短垂直段前表面;4)鞍旁后韧带,将内侧壁固定在颈内动脉海绵窦短垂直段和/或后颈动脉沟。颈内动脉床突韧带和鞍旁下韧带几乎出现在绝大多数海绵窦标本中(分别为97.7%和95%),而鞍旁上韧带和鞍旁后韧带出现在大约一半的海绵窦标本中(分别为57.5%和45%)。颈内动脉床突韧带是最强和最大的韧带,它通常由一组扇形排列的韧带组成。下鞍旁韧带是在经硬膜内海绵窦入路打开海绵窦前壁后首先遇到的韧带。
作者介绍了鞍旁韧带的分类及其在固定海绵窦内侧壁中的作用。在经海绵窦入路将海绵窦内侧壁从颈内动脉海绵窦段安全地移开时,这些韧带应被识别和切断,并最大程度的安全和完整选择性切除侵犯海绵窦内侧壁的腺瘤。
关键词:
海绵窦内侧壁;鞍旁韧带;内镜下经鼻经海绵窦;内侧壁切除术;解剖学;垂体手术;外科技术
海绵窦的结构被比作船壳,因为它的最前部(从海绵窦到眶上裂的过渡处)较窄,后部较宽,此处通向由基底窦和岩窦形成的静脉汇合处。Rhoton描述海绵窦有4个壁:外侧壁、内侧壁、后侧壁和上侧壁(或顶壁).Yasuda等描述海绵窦内侧壁由两部分组成:覆盖垂体的蝶鞍部分和面对蝶窦的蝶骨部分。海绵窦内侧壁形成垂体窝的外侧边界,并将垂体与颈内动脉海绵窦段和静脉分开。虽然对海绵窦的解剖结构甚至内侧壁的存在有很大的争议,但多位作者已证实海绵窦内侧壁确实作为不同于垂体包膜的独特解剖结构存在。手术切除和/或移动海绵窦内侧壁仍然是一项外科挑战。对于某些侵袭性垂体腺瘤的切除要求,完全手术切除海绵窦内侧壁是功能性腺瘤缓解和非功能性腺瘤降低复发率的关键。根据我们的经验,内镜下经鼻经海绵窦后床突切除术引入极大地改善了切除脊索瘤、软骨肉瘤、岩斜脑膜瘤和斜坡后表皮样肿瘤等病变的手术暴露。这种技术需要移动海绵窦内侧壁,以进行硬膜内垂体转位,并提供进入后床突、动眼神经三角和脚间池外侧凹的通道。
目的:
研究海绵窦内侧壁的外科解剖,并阐述一种基于解剖的逐步外科技术,以安全有效地切除和/或移动海绵窦内侧壁。在本研究的第2部分,我们报告了大宗侵袭性垂体腺瘤病例的手术结果,其中使用本文所述的手术技术选择性切除了海绵窦内侧壁的内侧壁。
方法:
本研究使用了25个经过轻微防腐处理的人类尸头标本。其中20例在内窥镜辅助下进行鼻内解剖(内侧至外侧解剖);其中12例标本彩色灌注,为了便于海绵窦内解剖,其余8例标本没有注射。另五例注射标本用于经颅(从外侧到内侧)显微解剖并做比较目的,但不用于数据收集。研究了海绵窦内侧壁的形态,与邻近海绵窦颈内动脉的关系,以及内侧壁、颈内动脉、前床突和内侧壁之间的韧带连接。手术切除海绵窦内侧壁一步一步详细逐步解剖说明。
(图解,文字部分略)



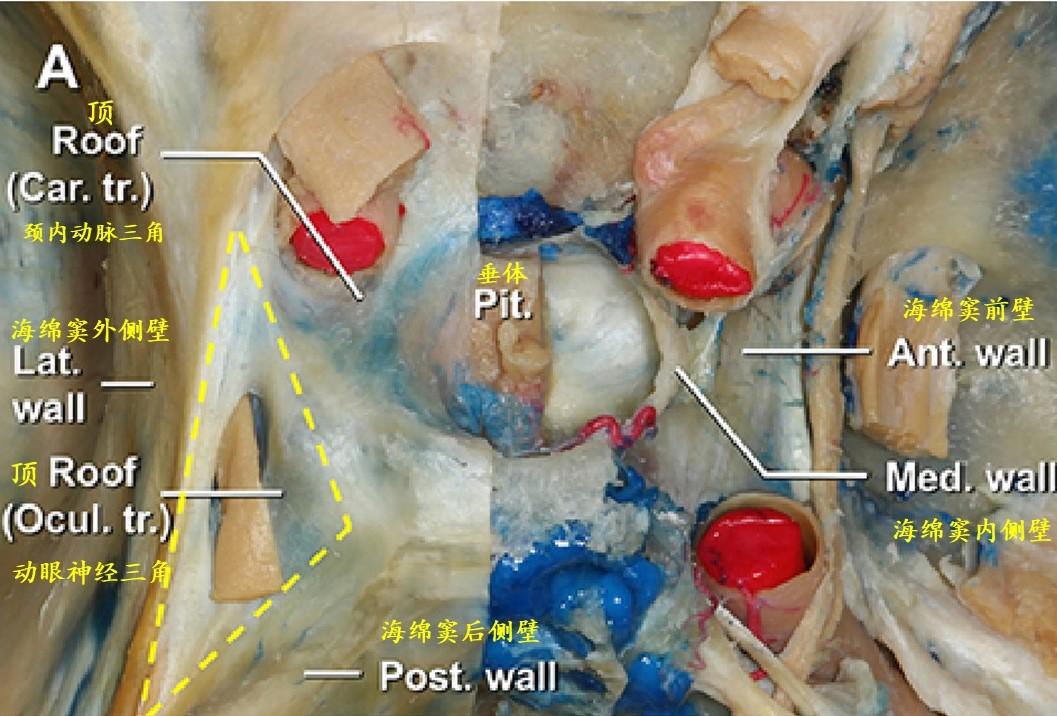
半切开的鞍区和鞍旁区的上视图,显示了海绵窦各壁和顶的相对位置和关系。黄色虚线标记为动眼神经三角或海绵窦后顶。
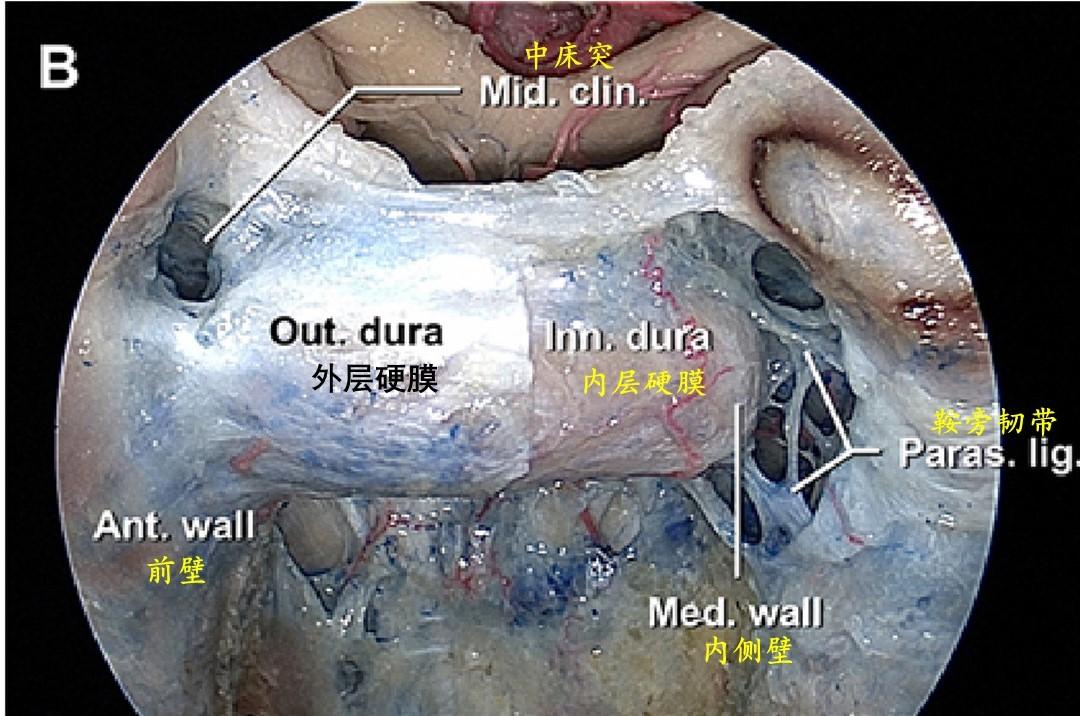
内镜下半切开的鞍底前下方视图,显示了鞍底的双层性质,外层硬脑膜(骨膜)层从鞍底到海绵窦前壁的过渡,以及内层硬脑膜向鞍膈行进并形成海绵窦内侧壁。可以看到鞍旁韧带附着海绵窦内侧壁上。
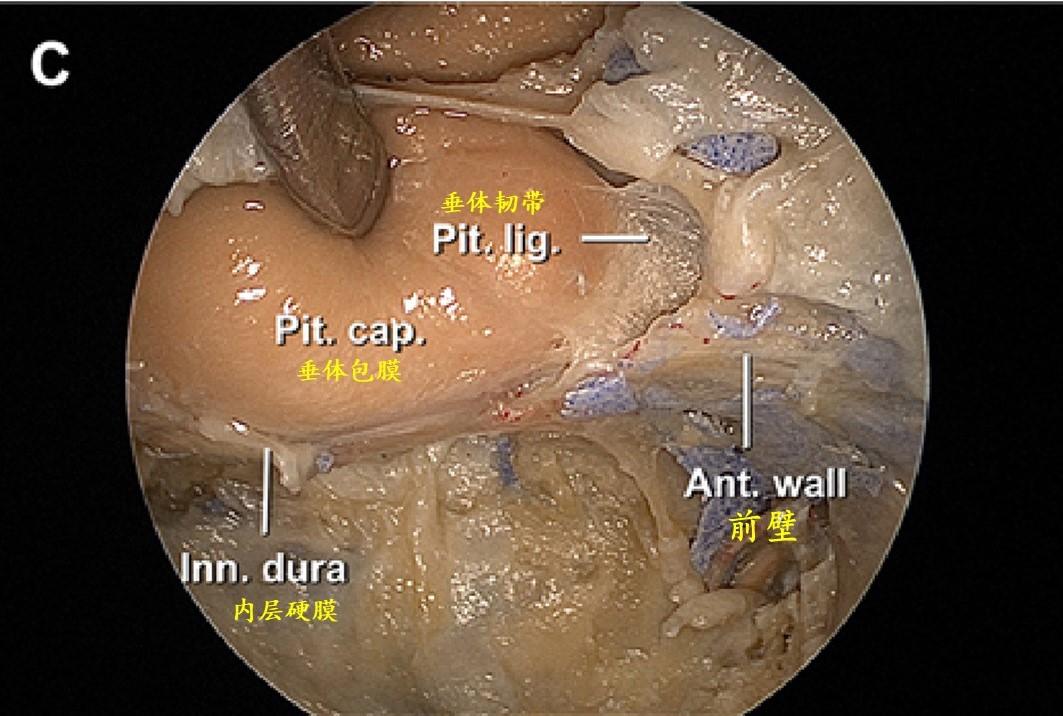
磨除鞍底后的垂体窝内内镜视图,显示包裹在薄而透明的垂体包膜内的垂体及其与海绵窦内侧壁的松散连接或通过垂体韧带连接。
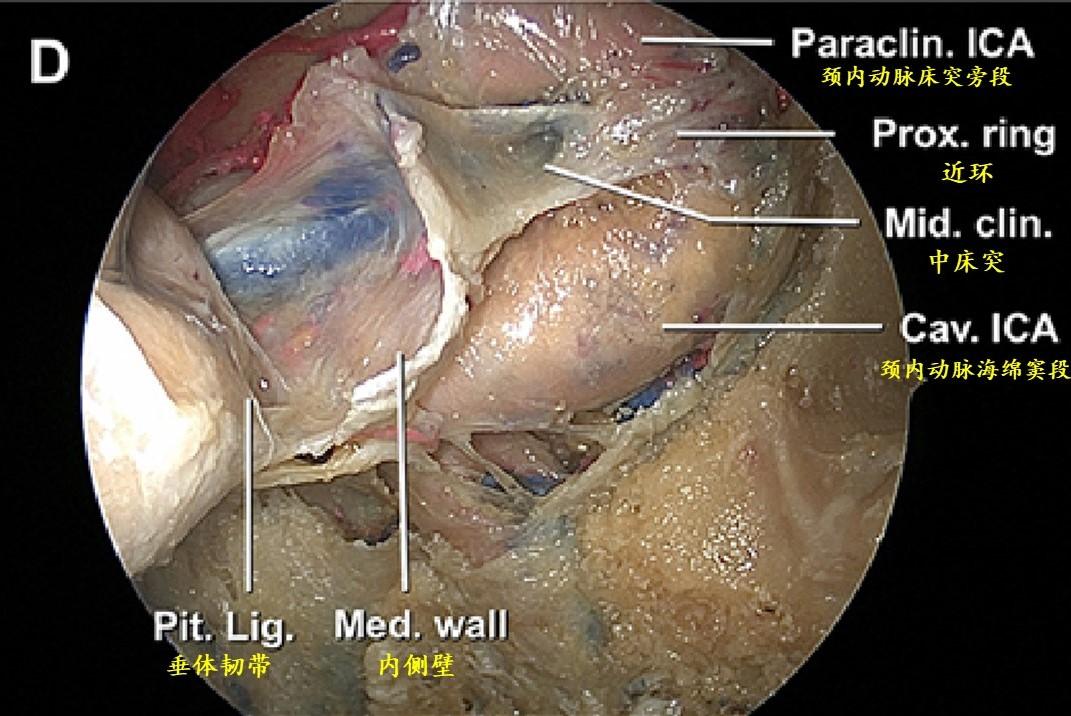
内镜下垂体移位以后显示海绵窦内侧壁的内侧面或鞍内面。可以看到颈内动脉在内侧壁留下的轻微凹痕。中床突和近环表面骨质已磨除,此处可以作为颈内动脉床突韧带和颈内动脉海绵窦段与床突旁段之间过渡的良好标志。

Microscopic view of the
caroticoclinoid ligament

半切开的鞍区和鞍旁的上视图显示颈内动脉床突韧带起源于海绵窦内侧壁,与前床突相连,并延续到近环。此韧带一般有较大的开窗,使下方的海绵窦和上方床突间隙之间的静脉相连通。颈内动脉床突韧带和床突间韧带之间关系紧密,它们通常远端融合附着于前床突的下表面。
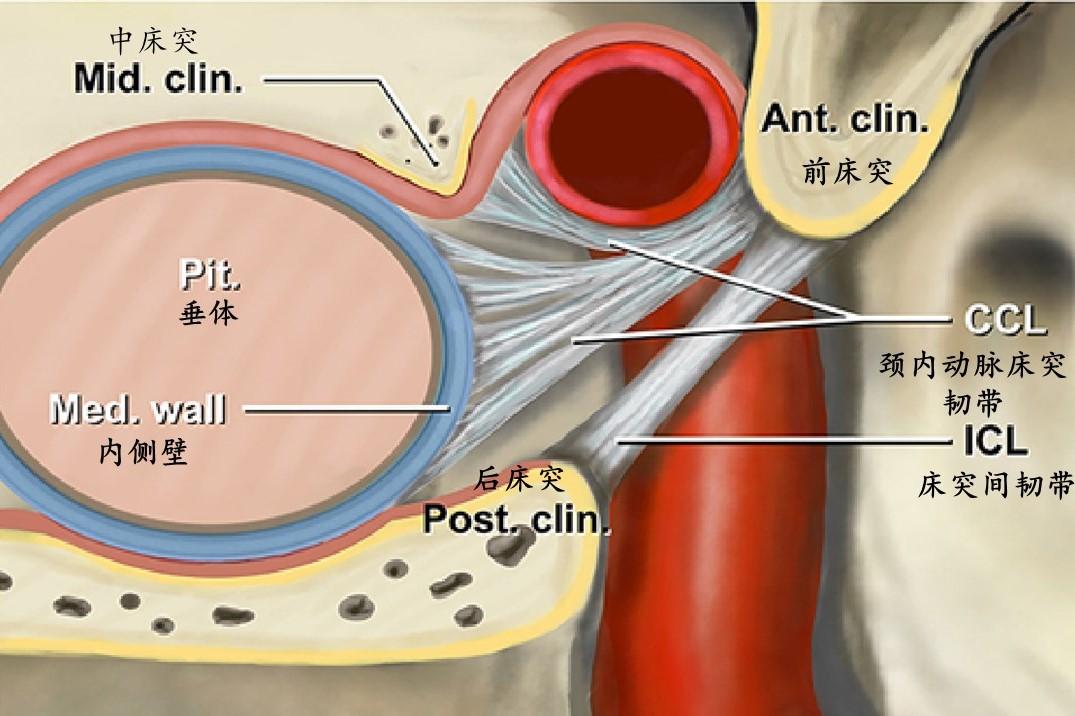
简化的示意图,显示从中床突和海绵窦内侧壁起源的两部分颈内动脉床突韧带以及与床突间韧带的关系。

Endoscopic view of the
caroticoclinoid ligament

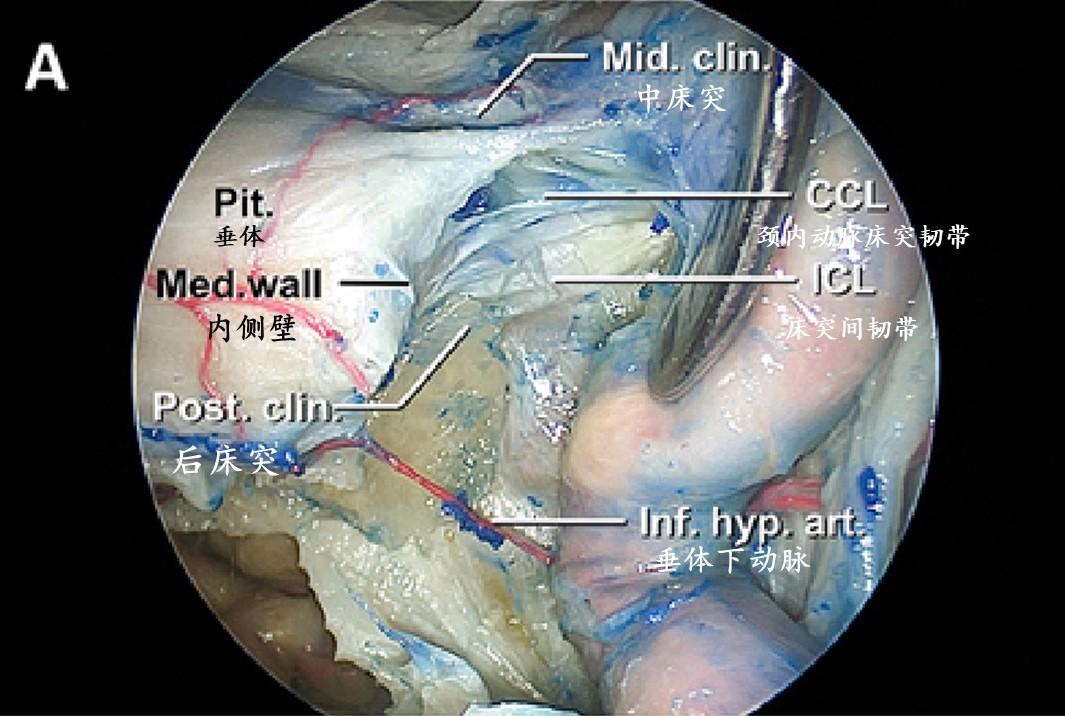
移除鞍底前壁和鞍底骨膜,并横向向外移动颈内动脉提供颈内动脉床突韧带的前下方视图。颈内动脉床突韧带与海绵窦内侧壁硬脑膜相连续。后床突和床突间韧带清晰可见。起源于颈内动脉后膝的垂体下动脉在后床突前方穿过海绵窦,在叶间裂处到达垂体。

上图的示意图显示相关解剖结构。
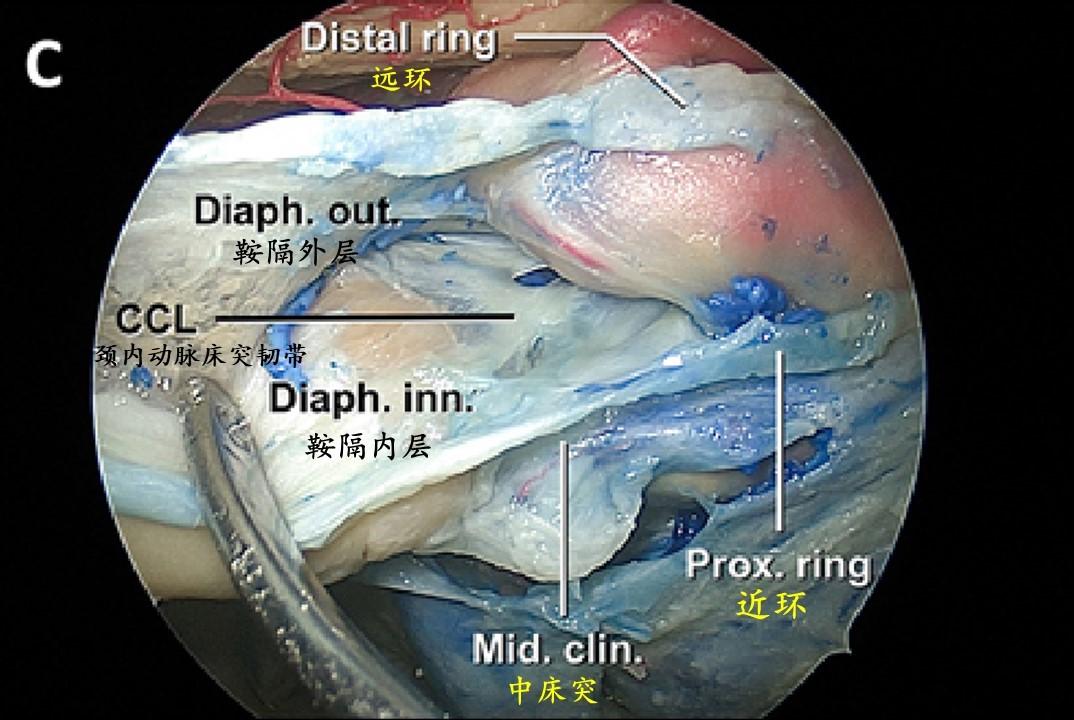
鞍上和床突旁区的内镜前视图。从外向内打开床突间隙,并向内侧继续解剖,以分离鞍膈的两层——内层和外层,它们分别与海绵窦内侧壁和海绵窦顶连续。颈内动脉床突韧带是由从近环经中床突的纤维束和海绵窦内侧壁的纤维束形成。可以看到床突间隙和海绵窦之间的开窗和静脉连接。
向内侧移动颈内动脉前膝获得的海绵窦外侧壁内镜视图。此图显示颈内动脉床突韧带和床突间韧带与前床突下表面的连接,以及它们与近环和动眼神经膜的连续性。


内镜视角下的海绵窦,显示鞍旁上韧带与颈内动脉海绵窦水平段之间的连接和相互方向关系。
海绵窦的上外侧视图,显示鞍旁上韧带附着于颈内动脉海绵窦水平段。有趣的是,在这个标本中,颈内动脉床突韧带和床突间韧带都有骨化。
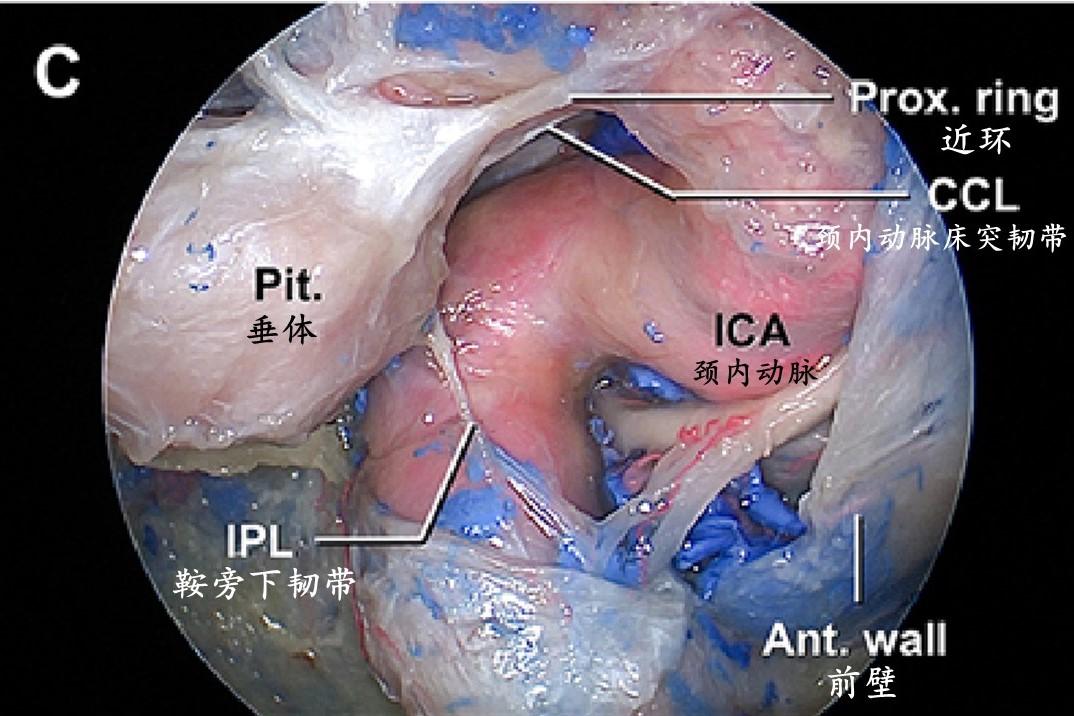
内镜视图显示一个细长的鞍旁下韧带,它将海绵窦内侧壁与海绵窦前壁连接起来。
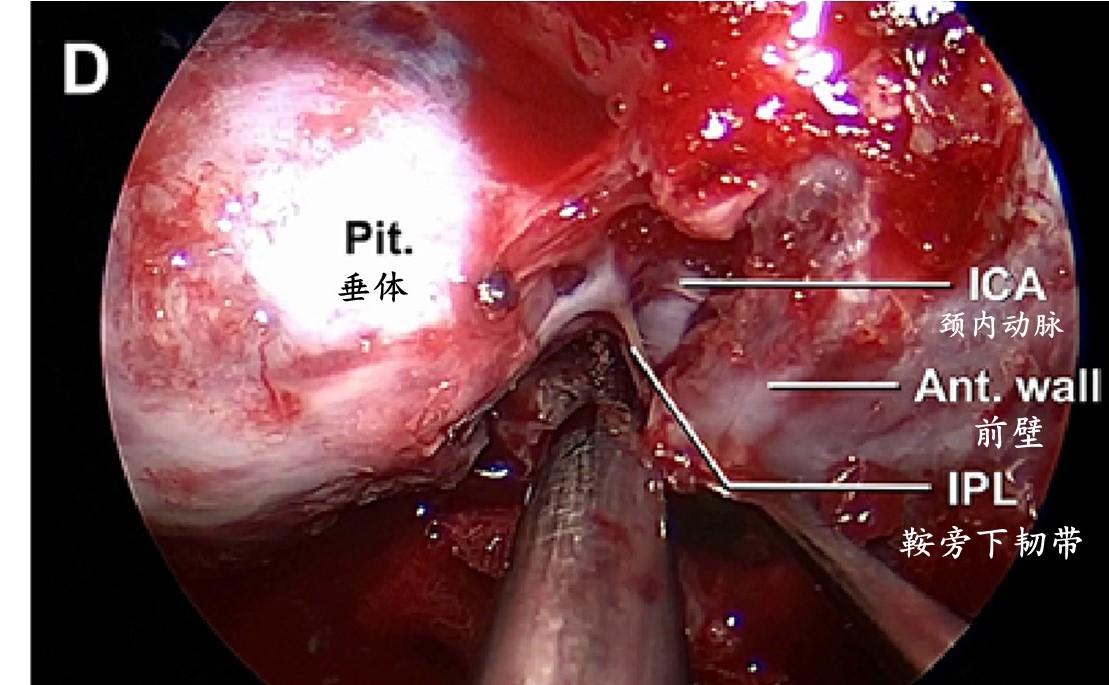
术中照片示罕见的韧带固定模式,图中鞍旁下韧带和颈内动脉床突韧带(部分隐藏)融合形成一个X形的韧带。
颈内动脉床突韧带、床突间韧带和鞍旁下韧带的简化解剖示意图。
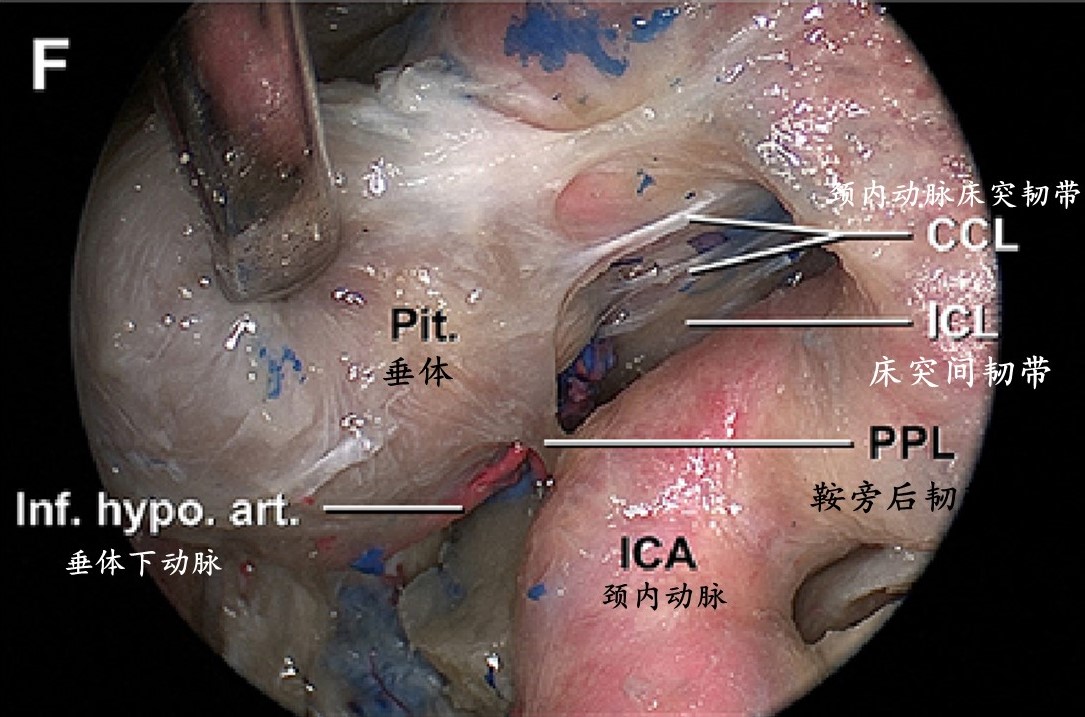
对C图标本的继续解剖显示鞍旁后韧带,在本标本中此韧带相当厚。垂体下动脉非常靠近鞍旁后韧带。床突间韧带和颈内动脉床突韧带也可以被识别。

Step-by-step medial
wall resection

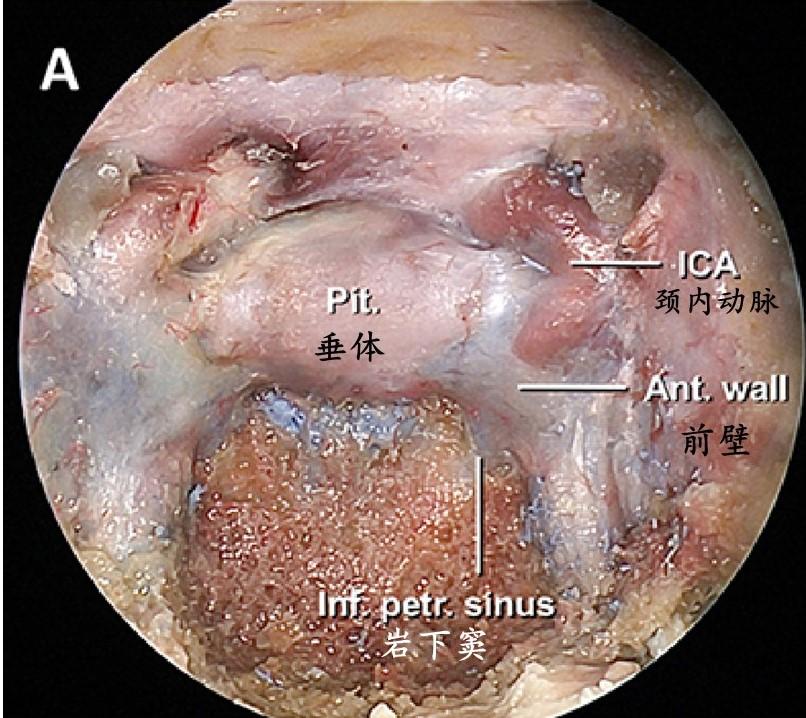
暴露部位应包括蝶鞍、颈内动脉床突段和海绵窦前壁,并可向下延伸以显露岩下窦进入海绵窦的开口。
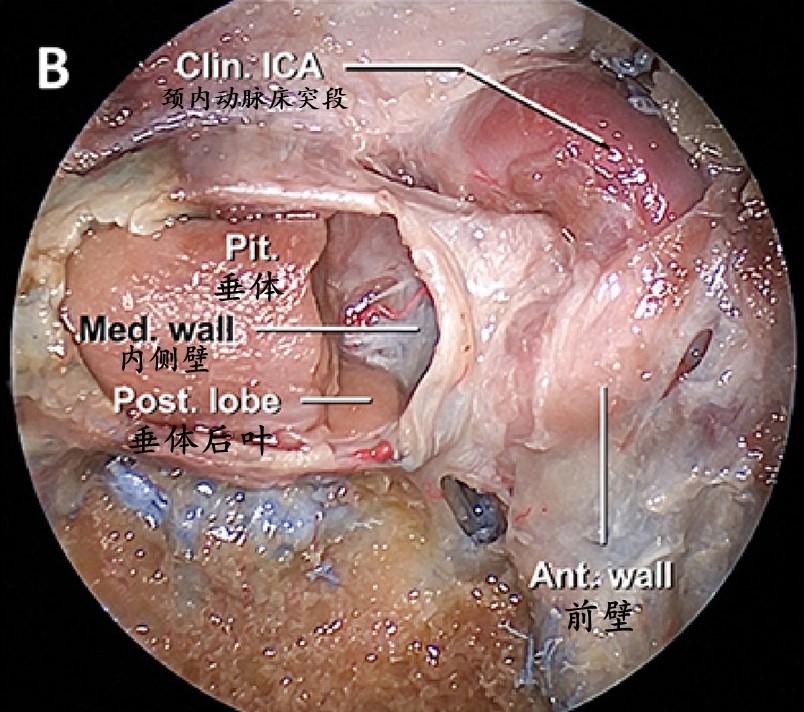
肿瘤切除后,应检查海绵窦内侧壁内侧表面是否有肿瘤浸润。
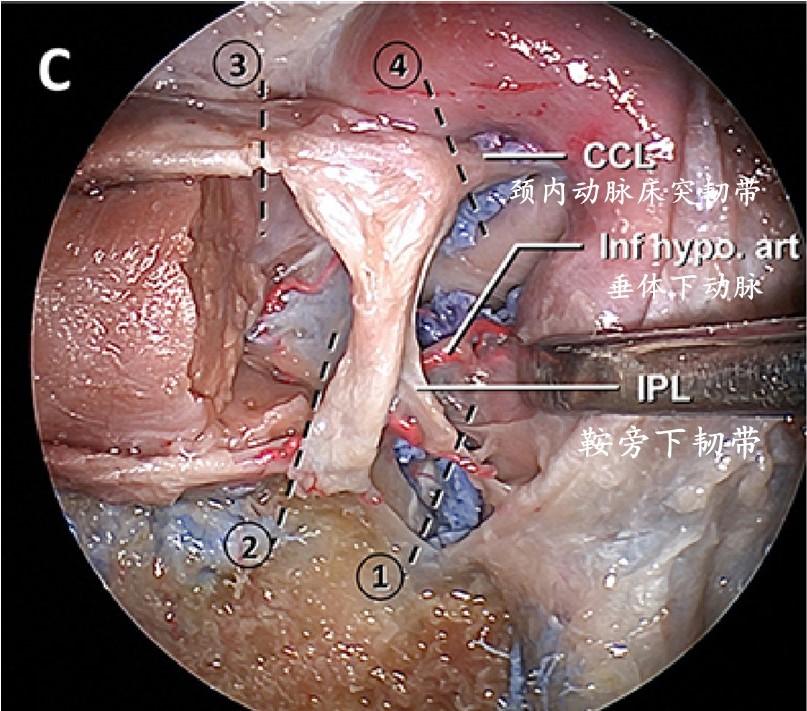
经海绵窦入路直接打开海绵窦前壁,暴露并横切韧带,游离海绵窦内侧壁进行切除。带编号的虚线显示完整切除内侧壁所需的切断位置和顺序。
在第一个切口切开鞍旁下韧带后,海绵窦内侧壁可以向内侧移动与颈内动脉分离。然后,第二个切口穿过鞍底垂体后叶外侧,朝向鞍背和后床突进一步扩大分离。
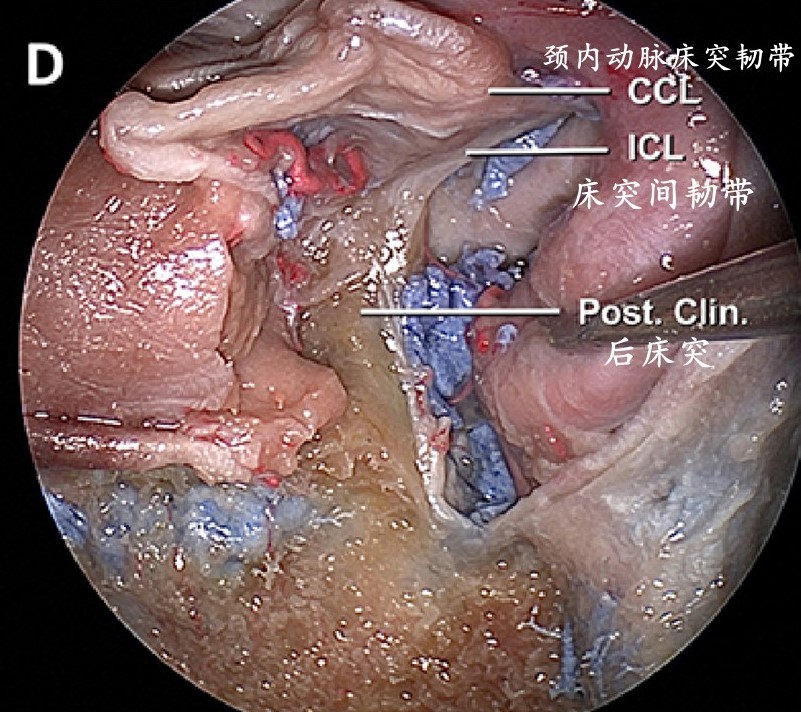
第三个切口分离海绵窦内侧壁与内层鞍膈膜(鞍顶)。
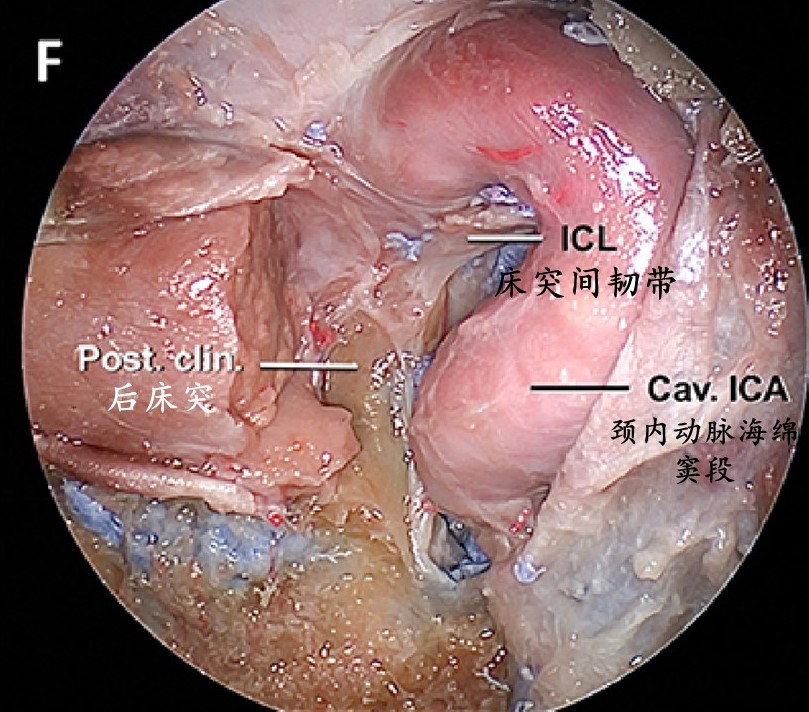
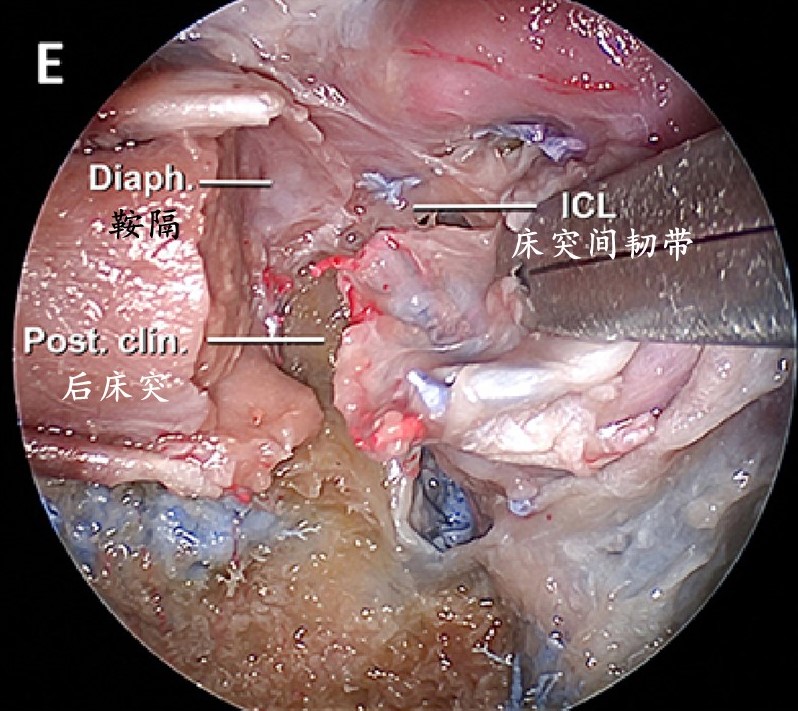
切断颈内动脉床突韧带后,完全切除内侧壁,暴露床突间韧带和后床突。





