提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
前言
浙医二院神经外科神经内镜工作由上世纪九十年代科室创始人之一的陶祥洛教授及刘伟国教授首先开展,是国内较早开展神经内镜工作的单位之一。目前亚专科由吴群主任医师牵头,以及洪远主任医师和闫伟副主任医师为骨干的团队,主要从事以颅底内镜为主的神经内镜工作。团队骨干都有包括匹茨堡大学及UCLA等国外进修学习的经历,经过十余年的发展,积累了较丰富的经验,取得了丰硕成果。自257期开始系列报道科室神经内镜亚专业组的相关病例,与同道共享。
病史简介
患者,男性,47岁,因“车祸致头颈部疼痛伴左眼视物不清1天”入院。
患者1天前骑电动车时与小轿车碰撞致摔倒在地,当时意识短暂丧失数分钟,醒后感头部、颈部及左肩部疼痛,伴左眼视物不清,头晕,无恶心呕吐,无言语困难,无四肢乏力等不适。当地医院头颅CT提示左眼眶上壁骨折,诊断为“颅脑损伤,左眼眶上壁骨折”,予清创、注射破伤风免疫球蛋白、激素等治疗。后因家属要求进一步治疗,遂转来浙医二院,急诊拟“多发伤,左颅底骨折,视神经损伤”收入院。病来患者神清,精神可,饮食睡眠可。既往体健,无高血压、糖尿病、心脏病等基础疾病。
入院查体:神清,精神软,左颞部头皮裂伤,已缝合,未见明显出血渗液,左眼眶淤青,左瞳孔3mm,粗测一米指数,伴视野缺损,左眼直接对光反射迟钝,间接对光反射灵敏;右眼瞳孔3mm,视力视野正常;余颅神经无殊,四肢肌力V级,感觉正常,病理征阴性。左肩处局部软组织挫伤伴压痛,胸腹部无殊。
诊治经过
患者入院后复习当地影像资料,CT见鞍区颅底异常高密度影(图1)。进一步复查CT及完善相关检查以明确诊断,同时予甲强龙500mg静滴qd治疗创伤性视神经损伤。浙医二院头颅+眼眶+颈椎CT平扫示:左侧额骨、颞骨颧突、颧弓、蝶骨、筛窦壁、左侧眼眶上壁、外壁、内壁及上颌窦壁多发骨折,累及左侧视神经管、额窦、蝶窦、上颌窦及筛窦,副鼻窦积血积液。视神经管内段可疑略增粗。左侧眼球环壁尚光整,球内未见异常密度灶,眼外肌对称,未见增粗及异常变细。球后间隙未见异常病变,眶内脂肪间隙清晰。左侧额颞部及左侧颌面部软组织肿胀。另见:鼻中隔、蝶骨局部骨质密度、形态改变,骨纤可能。寰椎右侧横突及颈7右侧椎板骨折,断端未见明显移位。垂体增强MRI示:蝶窦异常信号伴强化(图1、图2)。
视力检查:左眼矫正视力0.2;右眼矫正视力1.0;视野检查:左眼大部缺损,平均敏感度4.3,平均缺损28.4;右眼无殊(图3)。结合患者病史及相关检查,诊断考虑为:左侧创伤性视神经病、骨纤维异常增殖症、脑外伤、寰椎右侧横突及颈7椎板骨折、头皮裂伤。
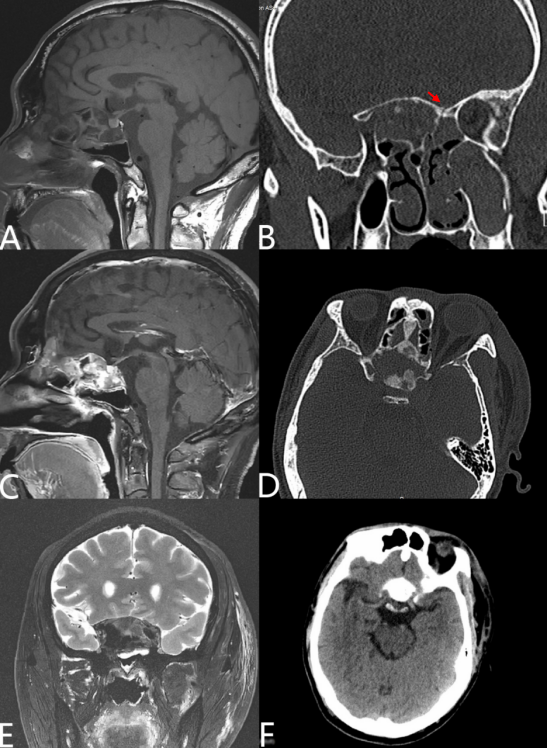
图1. 骨纤维异常增殖症影像表现:(A、E)可见蝶窦异常信号;(B)CT冠状位可见左侧骨折线(箭头所示),及异常增生骨质偏向右侧;(C)为垂体增强磁共振,见蝶窦异常信号区域明显强化;(D、F)CT水平位示骨纤累及范围包括鞍结节、蝶骨平台、双侧视神经管、鼻中隔;增生骨质位于两侧视神经管之间。
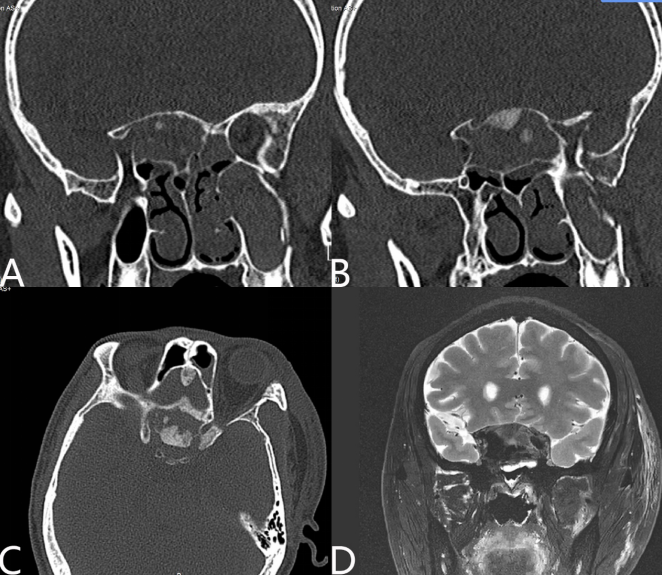
图2. 视神经受累影像表现:(A、B)眼眶冠状位示右侧视神经管管壁不清,提示右侧受增生骨质压迫更明显;左侧视神经管管壁完整,内上方见骨折线;(C)眼眶水平位示左侧视神经管显示清晰,右侧不清;(D)磁共振冠状位示右侧视神经受增生骨质推移,左侧视神经无明显移位,提示右侧视神经较左侧受增生骨质压迫更明显。
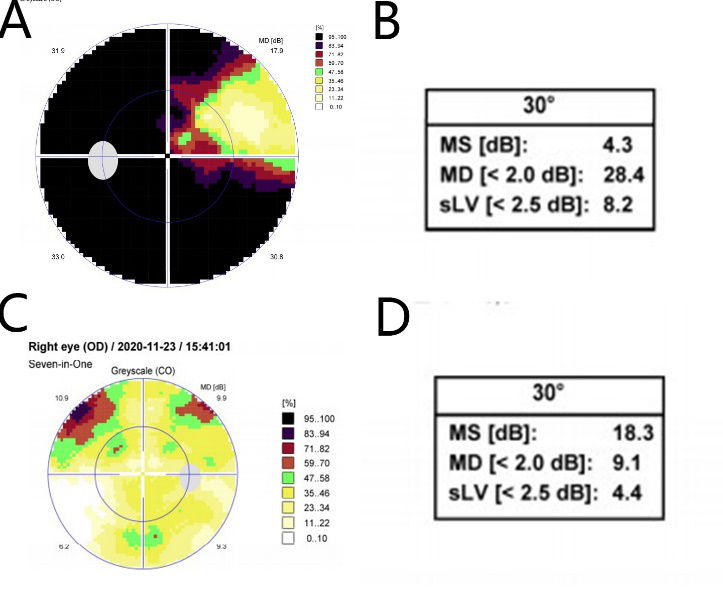
图3. 术前视野:(A)左眼视野灰度图示大部视野缺损;(B)左眼视野平均敏感度4.3,平均缺损28.4;(C、D)分别为右眼视野灰度图和右眼平均敏感度、平均缺损,右眼视野受损轻微。
患者经激素冲击治疗后,左眼视力仍呈进行性下降,遂进行科室讨论下一步治疗方案。科室讨论认为:患者临床症状及相关检查结果,患者骨纤维异常增殖症、左眼外伤性视神经病诊断明确。左眼视力视野减退明显,主要为创伤所致,行视神经管减压指征明确;右眼视力视野损害不明显,且成年后骨纤维异常增殖症进展可能性极小,故右侧减压指征不明确。建议行行内镜下经鼻左侧视神经管减压术及颅底病损部分切除。
手术经过
全麻成功后患者取仰卧位,常规消毒铺巾,鼻腔填塞肾上腺素棉片收缩粘膜,再次鼻腔内消毒,肾上腺素棉片收缩粘膜。以下操作在内镜下完成:于左侧鼻腔中鼻甲外侧勾突部切开粘膜,取下部分勾突粘膜,PVP-I浸泡后置于生理盐水备用,逐步切除筛窦及蝶窦前壁,暴露蝶窦左侧部分。根据术前影像,定位眼眶内下壁及视神经管。可见一骨性肿块凸入蝶窦内,并阻挡左侧视神经管。导航及多普勒进一步定位左侧视神经管及颈内动脉位置。予以小心磨除增厚骨质,见增生骨质表面部分致密、质地硬;内部呈多孔状,质地韧;左侧视神经管骨质坚硬,与增生骨质内部结构明显不同。磨除部分眶内侧壁及视神经管内、下、上壁后,视神经管全程充分减压,可视神经肿胀明显,骨质磨除后视神经鞘张力明显降低。予间断切开视神经鞘及眶尖部眶筋膜。另视神经管颅口硬脑膜处破损,伴少量脑脊液漏。取勾突粘膜、免缝人工脑膜修补前颅底,无明显出血渗液,少量纳吸棉填塞中鼻甲外侧止血。术中所见如图4。
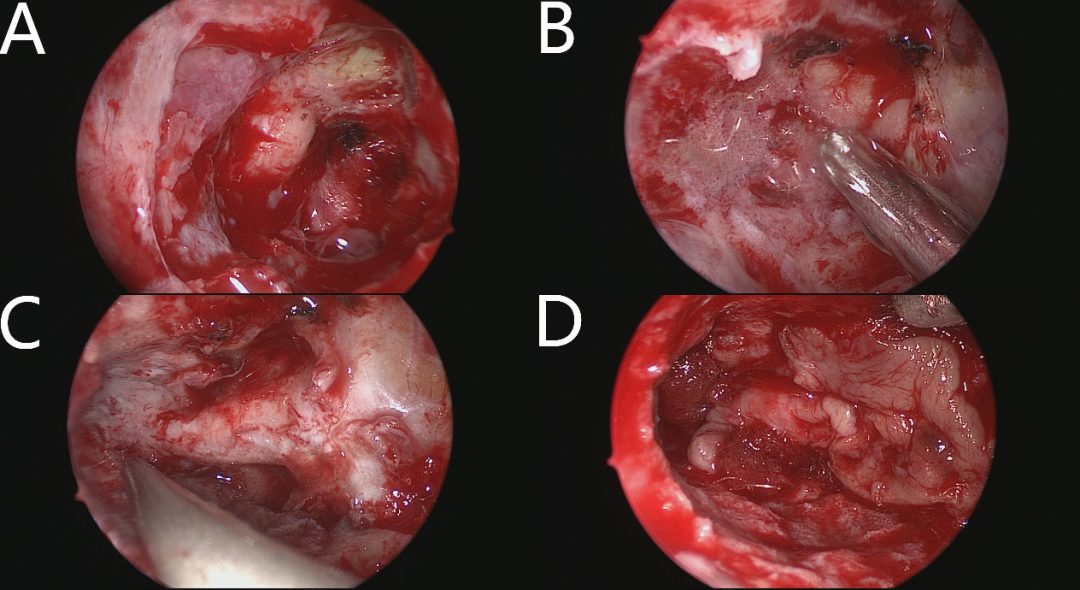
图4. 术中所见:(A)蝶窦内异常增殖的骨质;(B)异常增殖骨质内部结构,多孔状,质地韧;(C)视神经管全程,大于180度减压,眶尖、鞍结节处同时减压;(D)粘膜覆盖保护视神经及重建前颅底。
术后予糖皮质激素治疗、营养神经、改善微循环、润肠、卧床及预防性抗生素使用。术后第六天患者诉视物模糊较前好转,无明显脑脊液鼻漏,体温及炎症指标正常,于术后第九天出院并继续康复,待术后三个月来院复查视力最终恢复情况。术后第二天复查眼眶CT示前颅底骨良性病变较术前部分切除,视神经管较前扩大术后第六天复查CTA:减压后左侧眼动脉无明显狭窄(图5)。复查视力:左眼矫正视力0.2,右眼矫正视力1.0。视野:左眼较前稍改善,平均敏感度7.4,平均缺损20.0;右眼无殊(图6)。
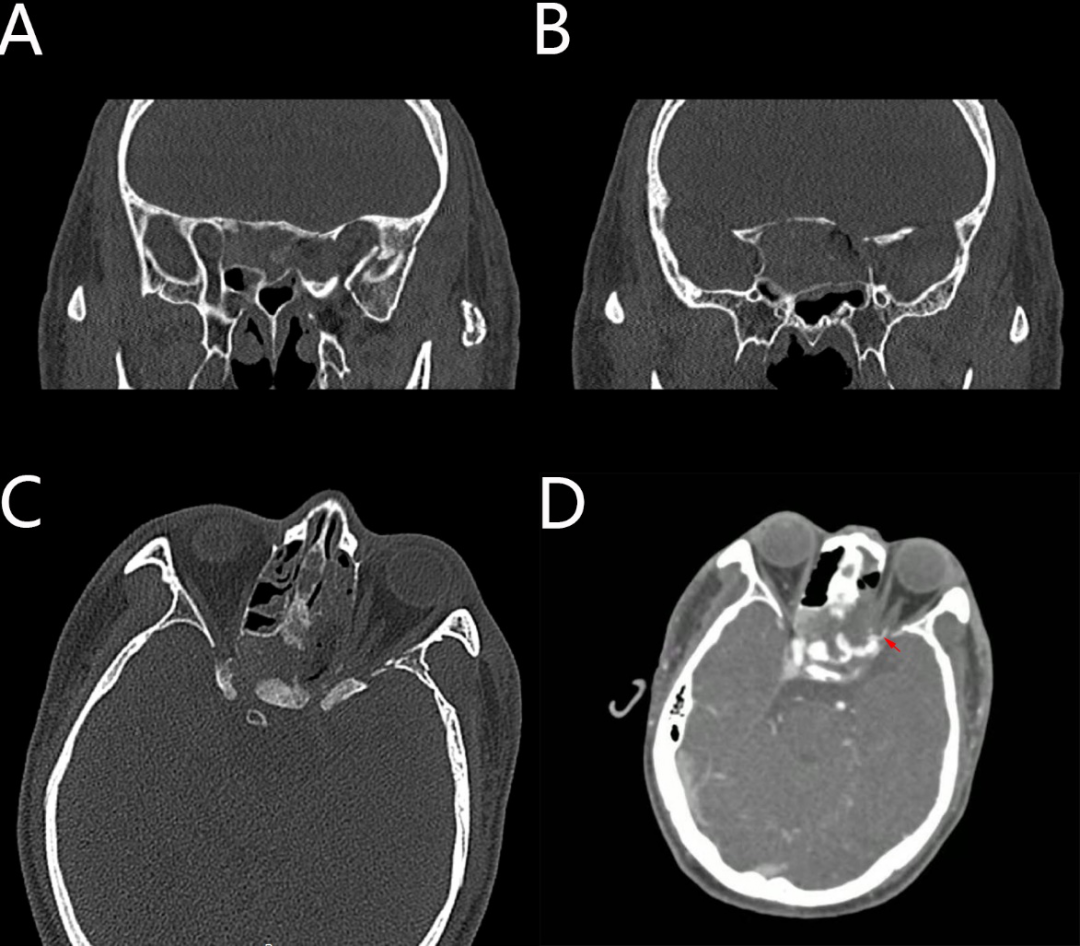
图5. 术后复查影像:(A、B、C)为眼眶CT平扫。(A)眶尖减压范围,同时可见左侧蝶骨平台骨折;(B)左侧视神经管内、下、上壁充分减压;(C)术后水平位显示减压范围;(D)术后CTA,箭头处示视神经管减压术后左侧眼动脉无明显狭窄。
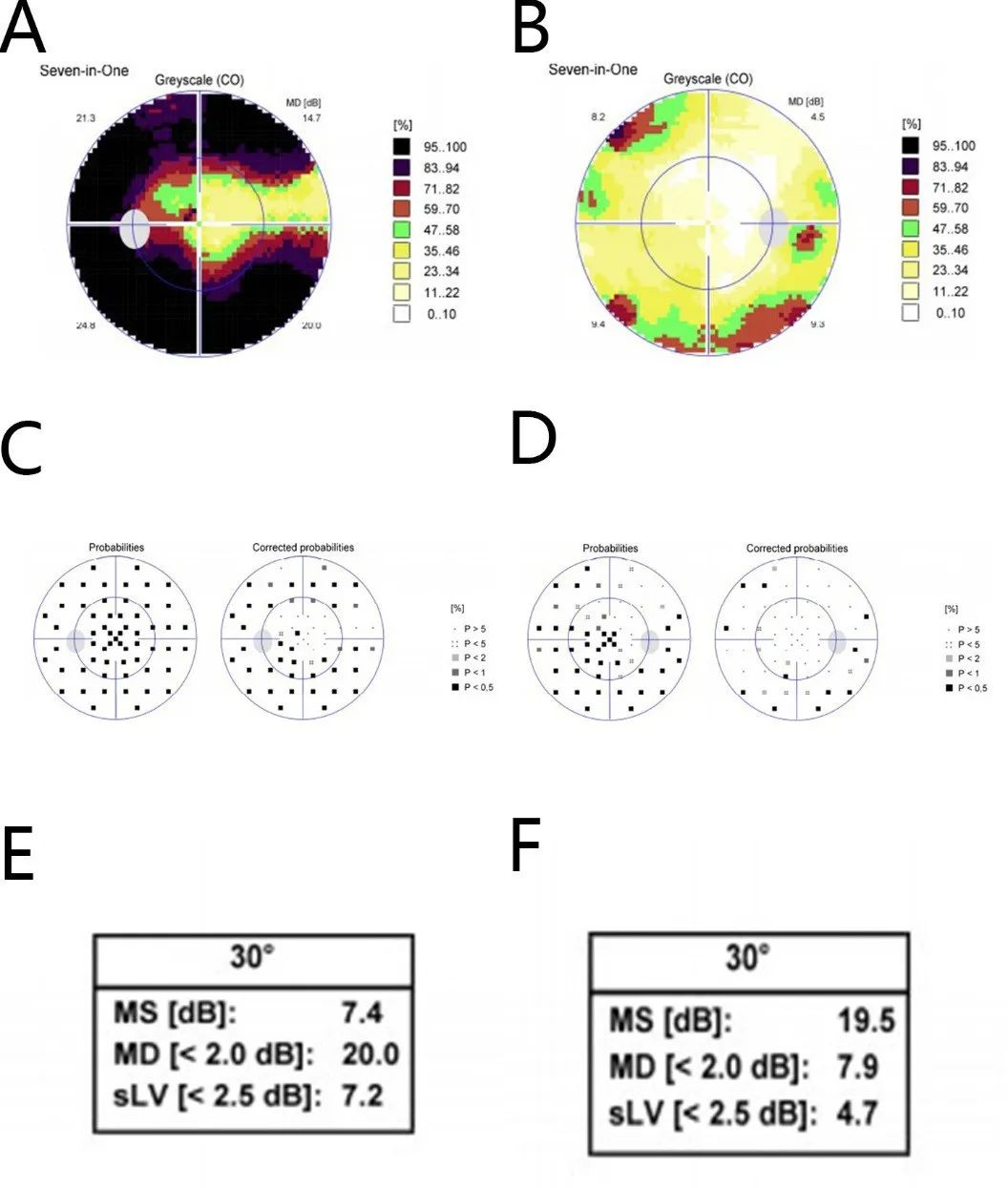
图6. 术后视野:(A)左眼灰度图示大部视野仍缺损;(E)左眼视野平均敏感度及平均缺损均较术前改善;(B、F)为右眼灰度图和右眼平均敏感度、平均缺损,与术前类似;(C、D)分别为左右眼的概率图、矫正概率图,可见左眼视野较术前好转。
术后病理回报:(颅底)见不规则小梁状骨组织及周围增生的纤维组织,考虑纤维结构不良(图7),结合患者术前影像资料,骨纤维异常增殖诊断明确。
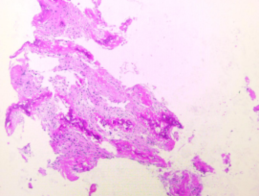
图7. 术后病理:(颅底)见不规则小梁状骨组织及周围增生的纤维组织,考虑纤维结构不良。
讨论
骨纤维异常增殖症(fibrous dysplasia,FD)是一种正常骨和骨髓被纤维组织或无序的编织骨取代的非恶性疾病。FD好发于骨骼未发育成熟前的人群,有研究表明,90%的FD在15岁之前出现[1]。随着年龄增加,病变的进展逐渐减弱,成年后疾病仍持续活跃的情况十分罕见。根据受累骨的多少和有无骨骼外症状,临床上分为单骨型、多骨型以及合并皮肤色素沉着、性早熟等骨骼外症状的Mccune-Albright综合征。无论是何种类型的FD,颅面骨都是常见位置之一。颅面部FD的常见症状包括面部畸形和不对称、视力变化、听力障碍、鼻充血和/或阻塞、疼痛、感觉异常和咬合不正[2]。外伤性视神经病(traumatic optic neuropathy,TON)主要指眼眶外上方额、颞部突然遭受钝性外力作用后导致的视神经病变。受伤部位最常见为眉弓外侧部和颞侧,其次为眶周和头颅。TON最常见的症状是额、颞部受钝性撞击后出现视力下降,严重者丧失光感,查体最典型的症状是伤侧眼瞳孔散大、对光反射异常[3]。
颅面部FD合并TON的诊断。无论是FD还是TON,都应采集详尽的病史和体格检查。对FD而言,除骨骼快速扩张、新发疼痛,视力改变或丧失,听力改变或丧失,气道阻塞,新发感觉异常或麻木等明显症状外,女性初潮时间(以排除性早熟)、其他内分泌异常或病理状态(例如甲亢,垂体异常和肾磷酸盐消耗)、生长异常(检查生长图)、骨折史(排除四肢其他FD病变)以及皮肤病变(café-lait病变)等有助于判断临床分型。当FD明显累及视神经时,可出现急性的视力下降或视力丧失。对TON而言,最常见的症状是伤侧眼视力下降,或/和视野缺损,严重者丧失光感。因此,对于颅面部FD合并TON后视力下降的患者,头部、眼眶的高分辨率CT非常重要。颅面部FD最典型的特征是CT上见骨皮质薄并呈无明显边界的“毛玻璃”样。而TON在CT上的典型表现是视神经管、蝶筛骨、前床突等部位的骨折、窦腔积血、视神经周围血肿等。对视神经的评估,MRI、视力视野等十分重要,尤其是治疗前后的视力视野对比常作为治疗效果的评价指标。治疗前后的视觉诱发电位(visual evoked potential,VEP)、光学相干断层扫描(optical coherence tomography,OCT)等对预后评价也有一定帮助[4,5]。对本例患者而言,诊治的首要问题是明确视力视野受损病因是FD还是TON。以下角度有助于我们判断:1.患者视力减退发生于外伤后即刻,与外伤受力同侧,且进行性下降;而成年人FD极少进展;2.影像学及视力视野结合分析发现,右侧视神经管受增生骨质侵袭明显,伴神经移位,但右侧视力视野基本正常;而左侧虽然视神经管骨质未受增生骨质明显破坏,但同侧可见外伤性骨折线,且视力视野受损明显。因此,我们认为TON是导致左侧视力减退的主要原因;此外,增生的骨质导致视神经管空间受限,进一步加重了TON后神经肿胀导致的继发性损害。
颅面部FD合并TON后视力下降的治疗。无视力下降的视神经管狭窄的FD患者的治疗目前仍有很大争议,有研究表明,FD患者视力下降与视神经狭窄并无关联,即使视神经管狭窄缓慢加重,也不影响患者的视力。有学者建议进行预防性视神经减压术。但考虑到FD患者随着年龄增加,病变的进展逐渐减弱的特点,更多人不建议无视力下降的视神经管狭窄的FD患者进行预防性视神经管减压术,仅建议定期进行眼科复查[6]。对急性视力下降或视力丧失的FD患者,视神经管减压术是必要的。TON的治疗目前多为联合治疗,包括糖皮质激素治疗、手术治疗、神经保护和改善视神经微循环等。对于视力下降严重甚至无光感、CT见视神经管骨折明显并压迫视神经的患者建议尽早手术。本例患者受外伤后左眼视物模糊、视野缺损,但尚能辨清手指,尽管CT上见视神经管内上部骨折,但视神经管仍完整,因此我们先尝试了糖皮质激素治疗、神经保护、改善微循环等保守治疗。数天后患者症状未见改善,且有进行性加重,而如前文分析,此患者视神经管空间受限明显,遂决定行手术减压治疗。根据上述诊断及治疗原则,手术中我们未对狭窄的右侧视神经管进行处理,仅对左侧视神经管进行充分减压。
手术是重要的治疗方法。目前,因手术径路直接、术野清晰、微创、减压充分等优势,内镜下经鼻视神经减压术正在临床上得到不断推广。手术遵循几个原则:1.全程与充分解除压迫因素。通常建议从前往后去除自视神经入眶口至入颅口的骨质。视神经骨管管壁应去除至少周长的1/2~2/3,即内侧、内上与内下方骨质。对明显的压迫视神经管的骨折或视神经鞘内出血等,应彻底清除,必要时可切开视神经鞘膜以充分减压。如眶尖部出血、组织水肿时,应充分切开眶尖部眶筋膜进行减压。2.尽可能避免对视神经造成医源性损伤,术中应做到细致、轻柔,切开视神经鞘膜时应尽可能避开重要的血管。3.尽可能避免并发症。因视神经管及周围组织解剖结构复杂、变异程度大,加之可能合并颅底骨折,术中术后极易引起并发症,因此建议有丰富鼻内镜鼻窦及眼眶手术操作经验的外科医师在设备完善的医院实施手术[3]。4.根据相关文献及治病机制,我们提出眼动脉的减压对患者预后也有重要作用,因此尽量对卡压眼动脉起始部位,即外侧视神经颈内动脉隐窝部位进行一定程度的减压;一般以术中多普勒可探及眼动脉搏动或肉眼见减压窗搏动为宜,本例患者术后CTA也证实了同侧眼动脉供血未受影响。
综上,颅面部FD合并TON是一种少见的情况,视力视野改善是治疗的终极目标。对于此类患者,需要结合病史、查体、影像学及眼科相关检查判断患者致病因素并选择合适的治疗。对存在手术指征的患者,我们建议尽早进行视神经充分减压,并辅以药物、康复等综合手段,以期对改善患者预后有所帮助。
参考文献
(本文由浙二神外周刊原创,浙江大学医学院附属第二医院神经外科陈杨研究生整理,闫伟副主任医师审校,张建民主任终审。)



