1.临床资料:回顾性分析2008年1月至2017年1月于解放军总医院第七医学中心神经外科(204例)和清华大学玉泉医院神经外科(199例)行手术治疗的复杂脊髓脂肪瘤患者的临床资料。排除末端脂肪瘤、终丝脂肪瘤和脂肪脊髓脊膜膨出患者。共纳入403例患者,其中男138例,女265例;年龄为13d至56岁,中位年龄为5岁。既往有脊柱裂手术史者91例。临床表现:腰腿痛87例;大小便功能障碍307例,其中便秘271例,遗尿、尿频尿急、排尿困难或尿失禁共225例;腰骶部皮肤有异常表现312例,表现为局部隆起、浅凹、长有毛发、皮赘、色素沉着、毛细血管瘤或切口瘢痕;下肢感觉或运动功能障碍185例,其中合并下肢畸形81例,表现为足趾下垂、高弓足、马蹄内翻足、足踝背伸或跖屈无力、一侧下肢细小等;足底或臀部皮肤溃疡42例;无症状81例。所有患者或其监护人均知情同意并签署治疗同意书。本研究符合《赫尔辛基宣言》原则。2.影像学资料:泌尿系B超结果显示膀胱壁增厚、不光滑162例,残余尿量增多179例,肾积水36例。403例患者的脊髓脊柱MRI均显示椎管内脊髓脂肪瘤,脊髓圆锥均低于L3椎体;脂肪瘤近端存在脊髓空洞67例。X线片可见403例患者均有腰椎和(或)骶椎椎板裂。3.临床实用分型:根据手术前、后的脊髓脊柱MRI表现和术中所见,403例脂肪瘤可分为以下3型,包括背侧型、过渡型和混杂型[6]。(1)背侧型(51例):脂肪瘤位于脊髓圆锥之上、神经后根背内侧,脊髓-脂肪瘤融合线清晰。笔者将其细分为两个亚型:①简单型(42例),髓-瘤界面(白板)规则,大致在一个水平面上;②髓包瘤型(9例),肿瘤嵌入脊髓内,表面一部分被脊髓包裹覆盖,髓-瘤界面不规则。(2)过渡型(289例):又称背尾型。该型脂肪瘤位于神经后根背内侧,向下累及圆锥(图1)。融合线和白板较清晰,多呈后上至前下方向走行。(3)混杂型(63例):脂肪瘤包裹神经根,甚至累及脊髓腹侧。融合线及髓-瘤界面很不规则、模糊甚至中断,严重者肿瘤可与脊髓混杂生长。笔者将其分为两个亚型:①圆锥型(56例),肿瘤主体在脊髓圆锥远端,至少包裹脊髓圆锥尖和多条神经根(图2);②瘤包髓型(7例),脂肪瘤位于脊髓圆锥以上(图3)。罕有两种亚型同时存在。
图1. 过渡型脊髓脂肪瘤患者的MRI表现。A.术前可见腰骶椎处脊髓脂肪瘤,位于脊髓背侧并累及圆锥;B.次全切除术后MRI显示病灶切除,可见硬膜外积液、扩大成形的硬膜塌陷、紧贴脊髓背侧。
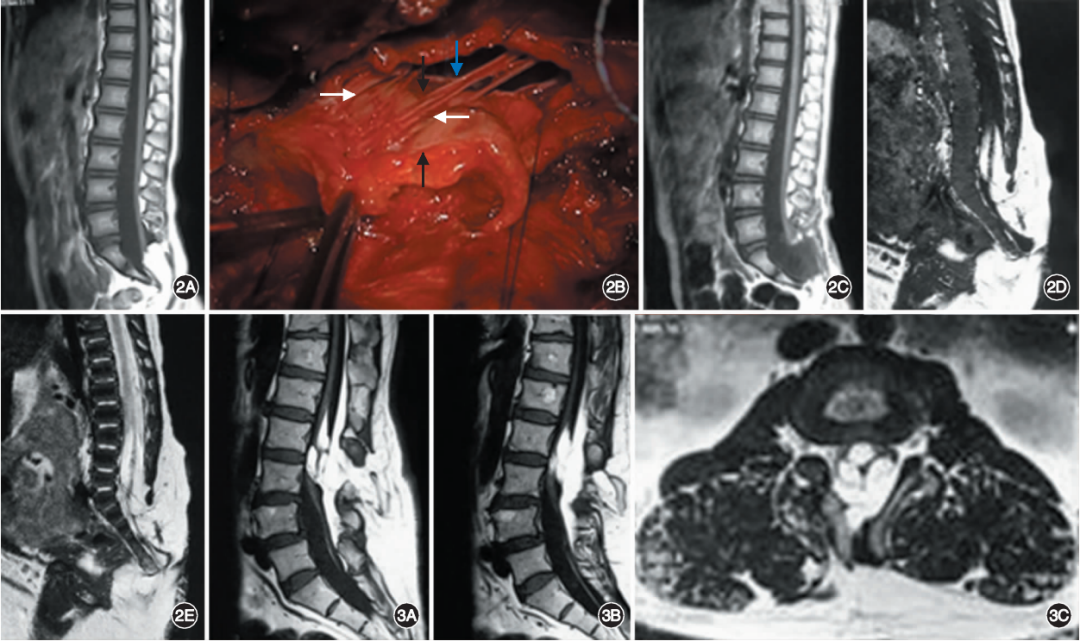
图2. 圆锥型脊髓脂肪瘤患儿的影像学和术中图片。A-C.患儿男,6岁,术前矢状位脊髓MRI可见脂肪瘤位于圆锥远端,合并骶尾椎发育不良(A),术中见脊髓脂肪瘤突向骶椎腹侧,多条神经根被脂肪瘤包裹,神经根纤细(B,白箭头指示神经根,黑箭头指示脂肪瘤,蓝箭头指示圆锥腹侧;图中左侧为头端),术后MRI显示脂肪瘤已切除(C);D,E.患儿男,4岁,矢状位脊髓MRI T1加权成像(D)和T2加权成像(E)显示圆锥型脊髓脂肪瘤,可见较长节段脊髓被脂肪瘤包裹。图3. 混杂型脂肪瘤中瘤包髓型的MRI表现。A-C.术前MRI可见肿瘤跨越神经后根并与脊髓混杂生长,脊髓圆锥未受累(A、B为矢状位像,C为轴位像)。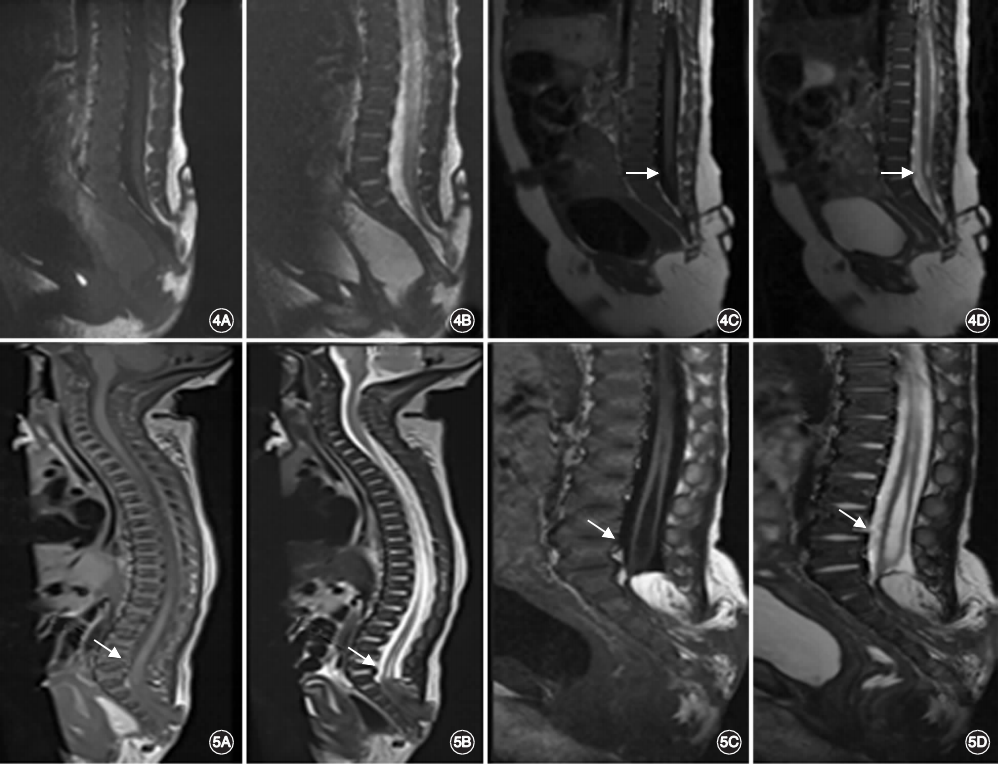
图4. 过渡型脊髓脂肪瘤患儿的MRI表现。A,B.出生后28d,T1加权成像(A)和T2加权成像(B)可见病变呈过渡型脂肪瘤的特点,圆锥低位,脊髓信号正常;C,D.出生后80d,T1WI(C)和T2WI(D)显示出现脊髓空洞,体格检查发现患儿出现肛门松弛。图5. 过渡型脊髓脂肪瘤患儿的MRI表现。A,B.出生后第一天,T1加权成像(A)和T2加权成像(B)可见脊髓中央管扩张,此时患儿无症状;C,D.出生后3个月,T1WI(C)和T2WI(D)可见脊髓空洞加重,哭闹时出现尿便失禁,肛门松弛;体格检查可见足趾下垂。
4.手术方法:全身麻醉下,取左侧卧位,在神经电生理监测下施行手术。切开皮肤、皮下组织,显露紧靠瘤颈处椎板缺损的上方棘突,在其两侧显露椎板,沿此平面向下分离。在缺损骨窗周围用神经剥离子在腰背筋膜与脂肪瘤颈部之间的间隙进行钝性分离,可较易游离出瘤颈,切断与瘤颈相连的浅部脂肪。经术前MRI证实瘤颈部无突出脊髓之后,可在硬膜平面切断瘤颈并切除硬膜外肿瘤。充分显露、咬除足够节段的椎板。打开硬脊膜后在显微镜下操作。按作者前期采用的方法[7],切开、离断硬膜,显露脂肪瘤和脊髓神经根。脂肪瘤的具体切除方法参见文献[6]。在脊髓脂肪瘤融合线范围内,沿髓-瘤界面白板切除肿瘤后,缝合瘤床两侧软膜,封闭脂肪瘤床创面。用硬膜补片进行硬膜扩大成形,采用6-0(儿童)或5-0(成人)prolene线连续缝合,在结扎最后一针前,用注射器向硬膜下注射生理盐水,使硬膜补片膨起。逐层缝合切口,硬膜外置外引流管数天。术后卧床10d。5.疗效评估和随访:术后2周复查MRI评估脂肪瘤的切除情况,观察术后并发症。通过临床随访和影像学随访评估患者的预后,包括术后3~6个月时的症状变化和MRI上的脂肪瘤变化,以及术后3年症状改善率、无进展生存率。












