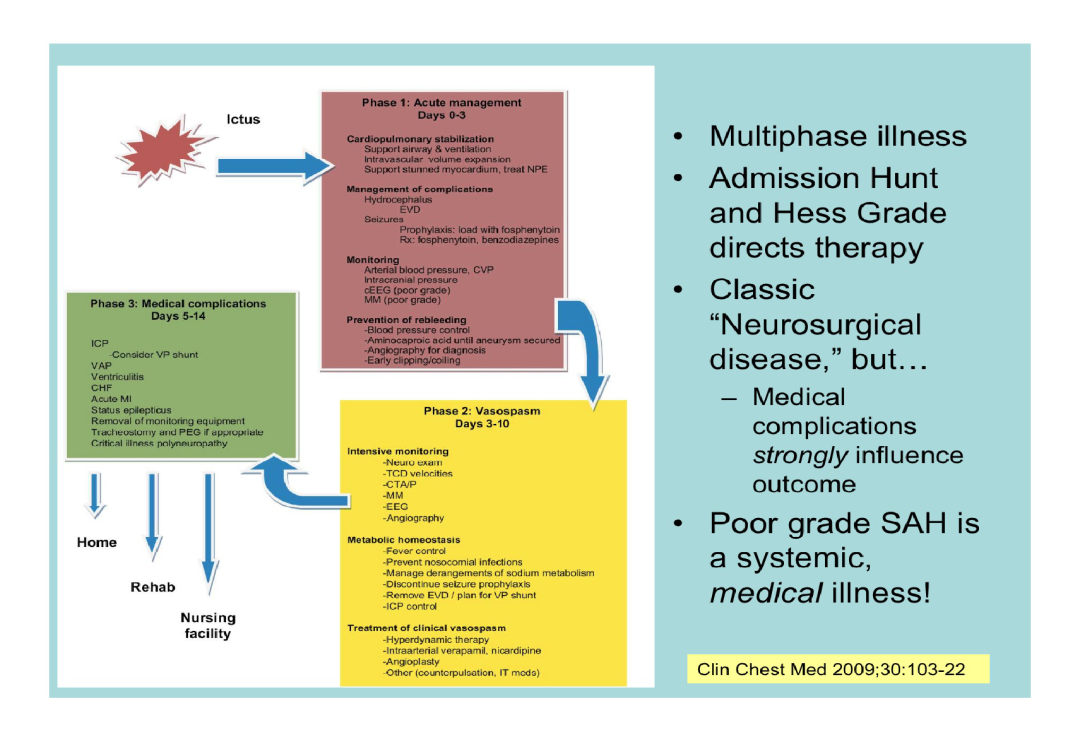
动脉瘤性SAH的病理特点
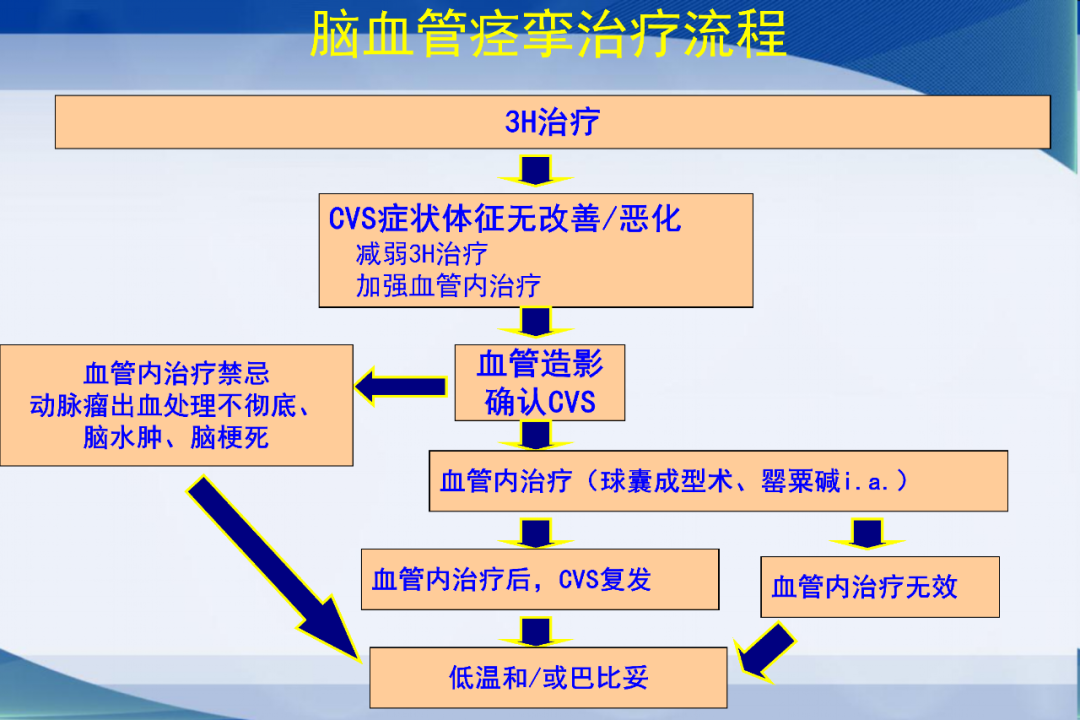
高动力学疗法(3H)
病例思考
神经重症的评估与治疗理念
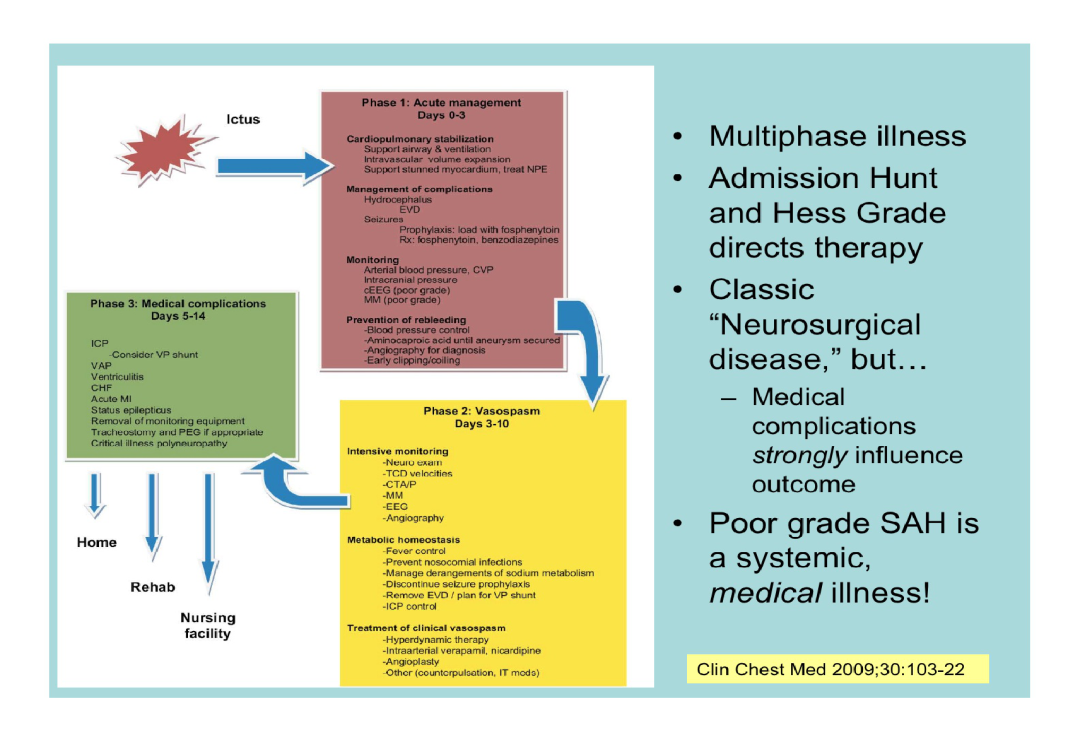
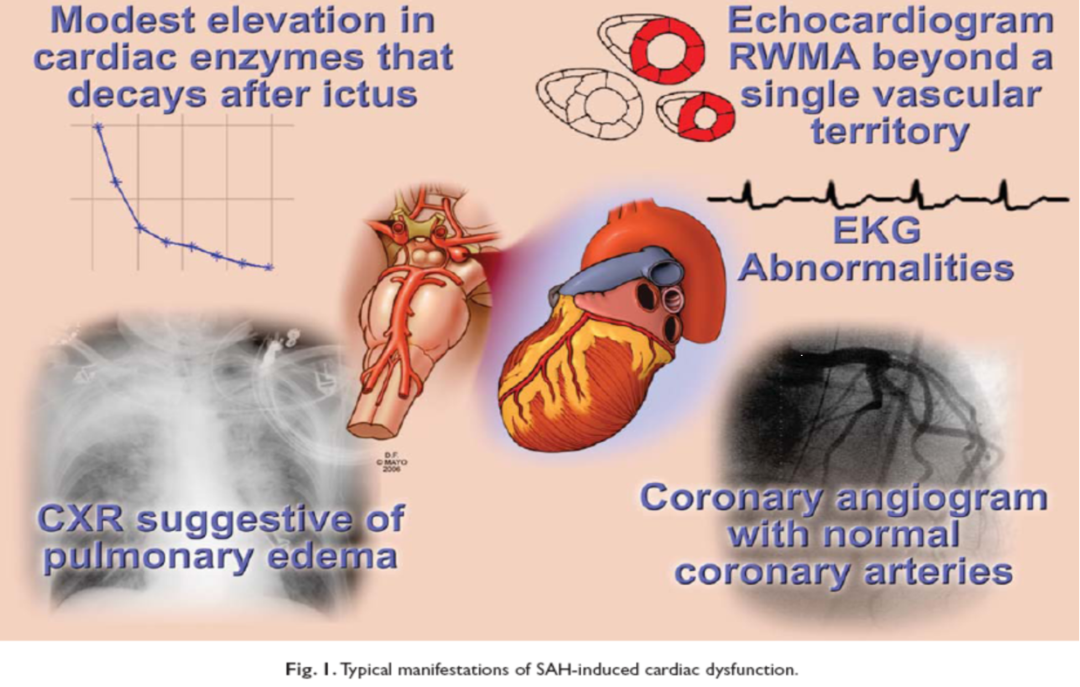
SAH所导致的心功能损伤
CVS的定义
临床血管痉挛:也称为迟发性神经功能缺失(DIND), 是SAH后迟发性的局灶缺血性神经功能障碍,临床表现为意识混乱或意识水平下降,伴局灶性神经功能缺损(语言或运动)。此诊断是排除性的,有时不能确诊。
放射性血管痉挛(也称血管造影性血管痉挛,脑动脉造影上表现动脉狭窄,通常合并造影剂充盈缓慢,通过前后对比同一血管造影才能确诊。由于只有较大的血管才能在造影上显影,因此此诊断仅限于此类血管的狭窄。
SAH 分级与CVS风险

DIND与Hunt-Hess分级关系
Hunt-Hess分级 | DIND%(临床症状性痉挛) |
| 1 | 22 |
| 2 | 33 |
| 3 | 52 |
| 4 | 53 |
| 5 | 74 |
Vasospasm
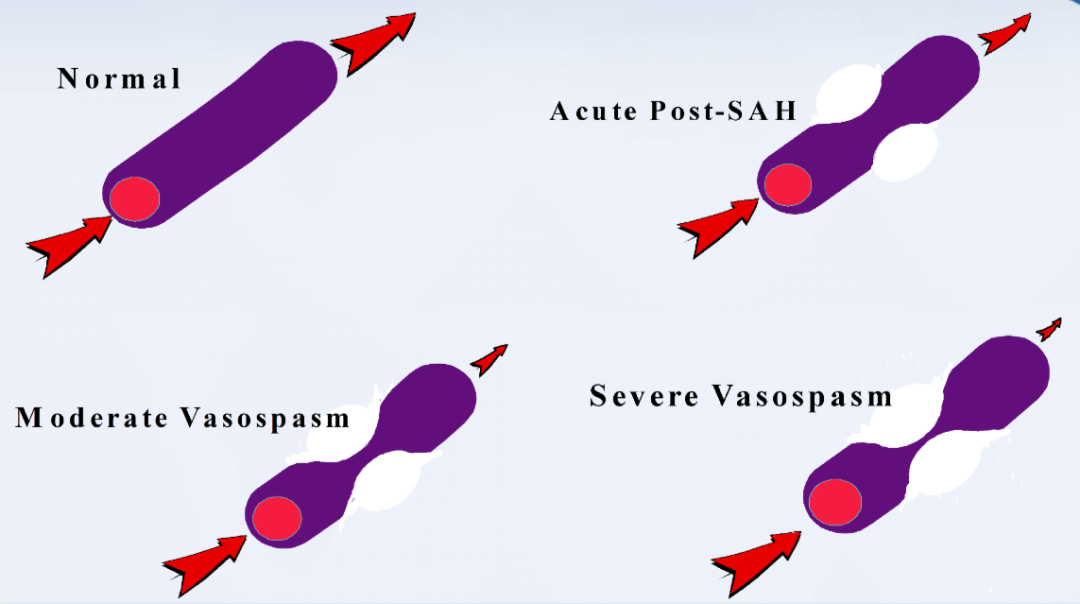
脑血管痉挛的临床特征:临床表现
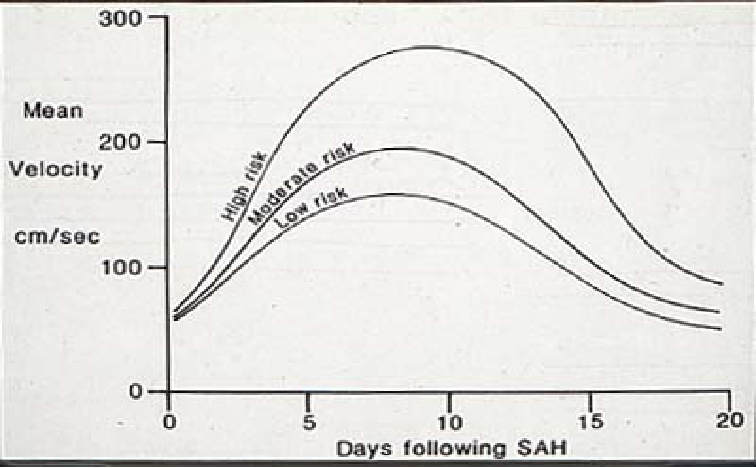
脑血管痉挛的临床特征: 发生率和时间进程
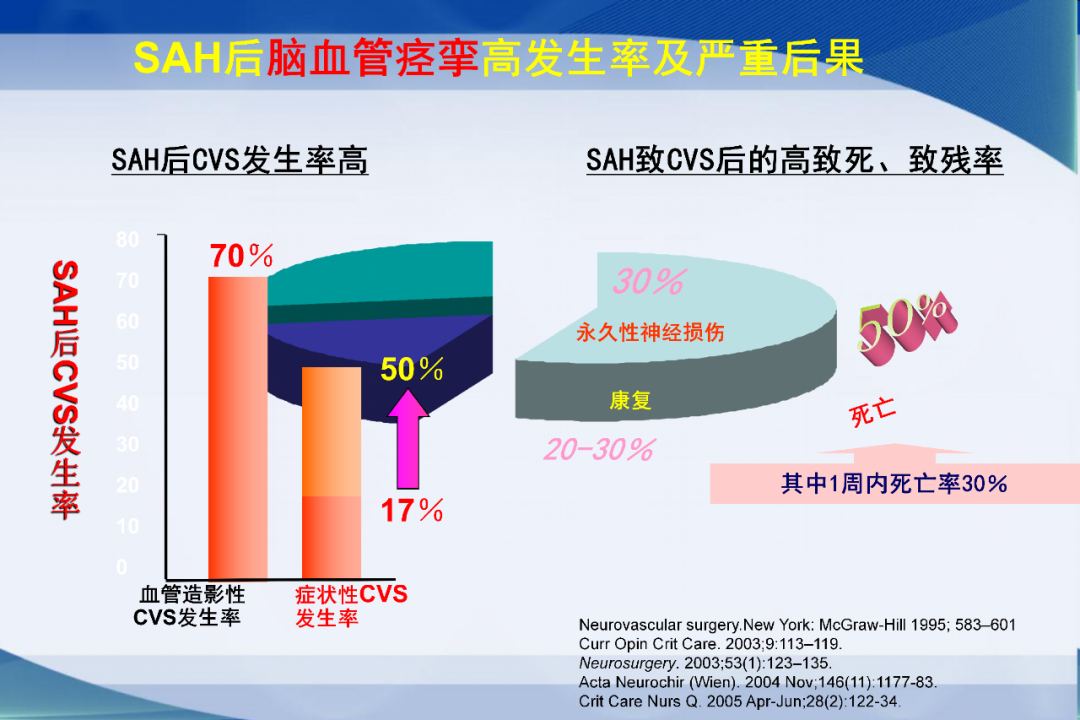
SAH后7天造影,30%-75%血管痉挛。
症状性血管痉挛20%-30%。
严重程度:
7%的患者发生致命性血管痉挛。
发生越早,损害越严重。
时间进程:
高峰期SAH后6-8天,偶尔迟发于17天。
症状性CVS一般在SAH后12天内缓解,一旦造影显示血管痉挛,通常在3-4周缓慢消失。
CVS诊断要点
诊断需要合适的临床标准并排除其他能引起迟发性神经功能损伤的表现:
迟发或永久性神经功能障碍
SAH后4-20天内发生
受累动脉引起神经功能障碍
排除其他可能引起恶化的原因:
再出血,脑积水,癫痫,代谢障碍,低钠血症等,缺氧,败血症。
辅助检查:TCD, CBF研究,SPECT, DSA
血管痉挛的监测
TCD
CT
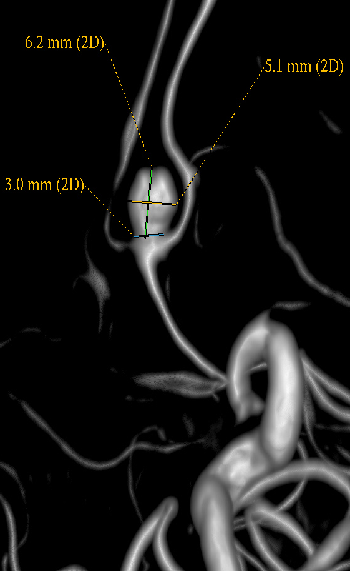
DSA
CT-perfusion,CTA,MR,MRA
Xe-CT
ICP,Bis
Microdilysis
CVS监测 :TCD
血流速度随血管痉挛严重程度上升;
流速上升往往早于临床症状出现,可于24-48h前监测到变化;
参数可帮助判断CBF;
流速下降提示痉挛缓解。

CT Fisher 分级

强调CT扫描的动态观察评估
DSA

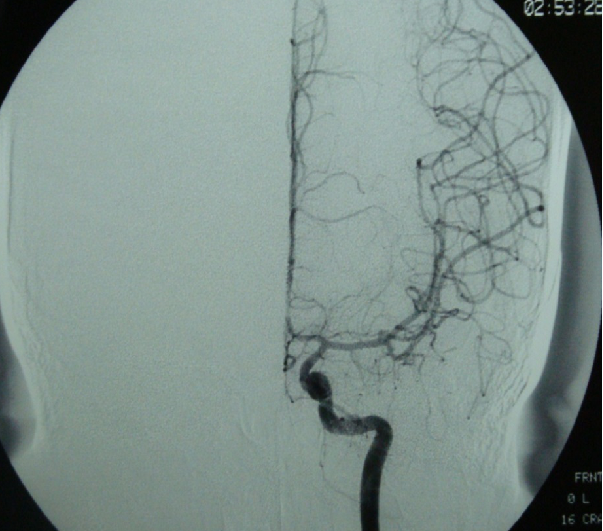
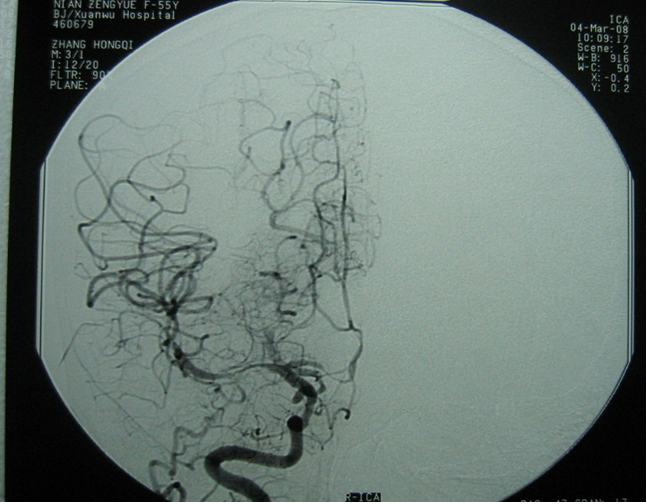
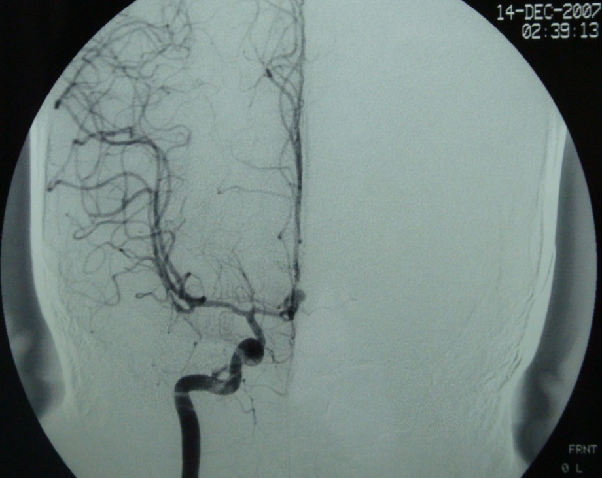
SAH 3d
CVS防治: 五方面
多方面监测,尽早预防CVS
发生CVS后,纠正动脉狭窄
预防动脉狭窄引起的脑缺血
治疗动脉狭窄引起的脑缺血
保护脑组织免受缺血性损伤
生命支持与脑灌注
高动力疗法:3H
Hyperdynamic therapy
3H的理论依据
CVS时,脑血管自动调节机制受损,脑血流量为压力依赖性,提高血压和流速将增加受累血管供血区的CBF;
静脉输注晶体、胶体,随全血容量增加,心排血量增加,缺血局部CBF增加;
血液粘滞在狭窄的血管内流速下降,而血液稀释可使血流加速,增加组织供氧。
3H的现状
3H是一种有效的经验性治疗,大部分患者有效,少数无效;
目前所有的治疗血管痉挛的方法都没有I类 证据,也没有一种无不良反应的治疗方法;
选择合适的适应症很重要,对于CT已经证实的脑梗死,3H不合适,也无效。
影响效果的主要问题是并发症,应该严密监测各项指标,缺血症状消失后尽早停止,可采用心排血量而不是平均动脉压作为生理终点。
3H实际操作
监测:导尿,动脉血压监测,PA或Picco.
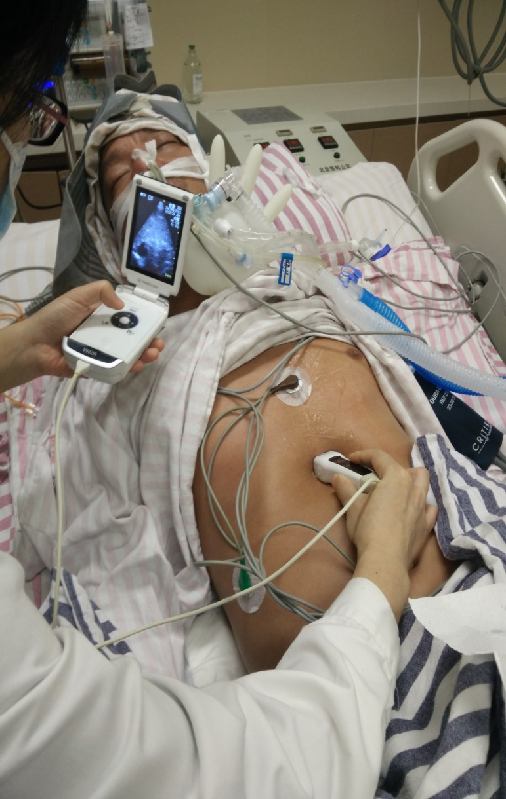
评价:TCD,CT-perfusion, Xe-CT.
目标:为避免严重的脑水肿和出血性梗死,不要在大面积脑水肿和缺血性脑梗死伴DIND的病人使用。尤其SAH后6天内。
# 补液升压使SBP提高15%,直至神经功能改善或达到以下目标:
CVP8-12mmHg/PCWP18-20mmHg.(未夹闭AN,CVP 6-10, PCWP6-10mmHg.)
最高血压SBP<240mmHg,MAP<150(未夹闭AN,SBP<160)
升高的TCD流速降到基线。
3H疗法快速指南
高血压:多巴胺,左旋去甲肾上腺素,新福林(去氧肾上腺素),多巴酚丁胺。
高血容量:补液,DDAVP
血液稀释:目标HCT<=33%,小于25%输血。
优化血容量:euvolemia
亚低温治疗
理论依据:
降低脑组织细胞耗氧,减少乳酸堆积;
减轻脑水肿,降低颅内压;
抑制脑损伤后内源性有害因子的释放;
减少神经细胞钙内流,阻断钙超载导致损害。
临床研究初步开始,需要大规模RCT.
亚低温本身可能的并发症较多,应该注意患者的选择,及时停止。
目前治疗的时间选择、最适温度,中间干预时机尚未明确。

一个病例的思考!
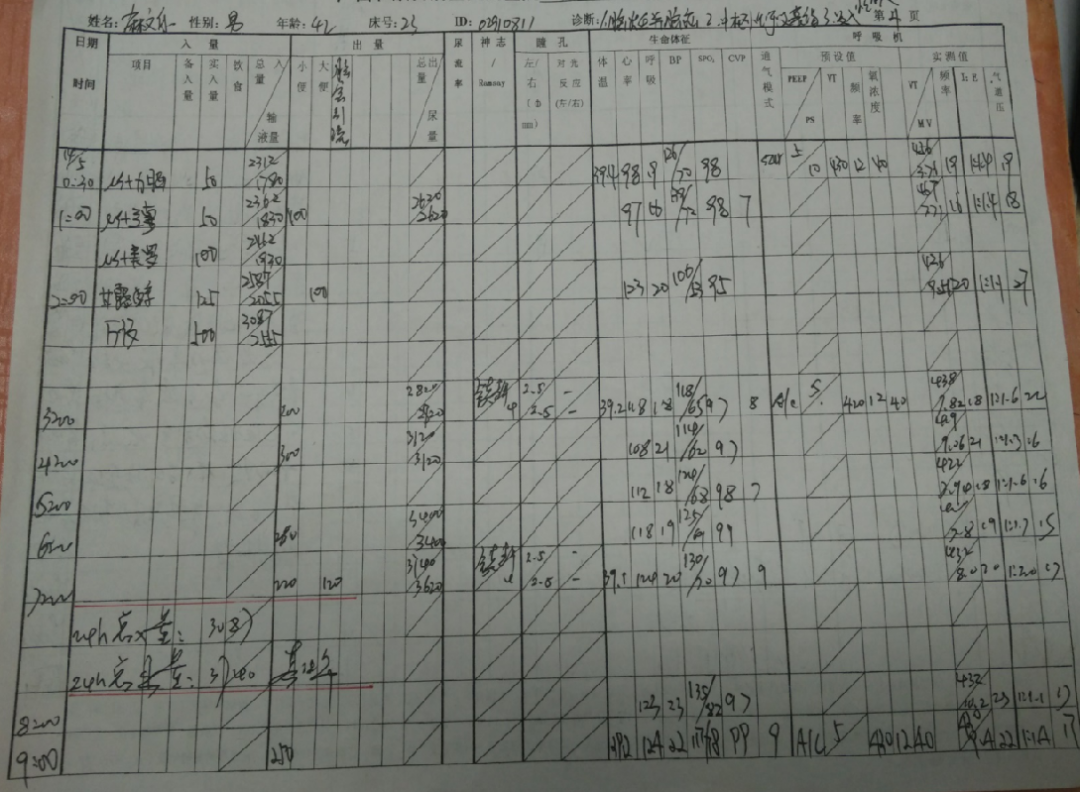
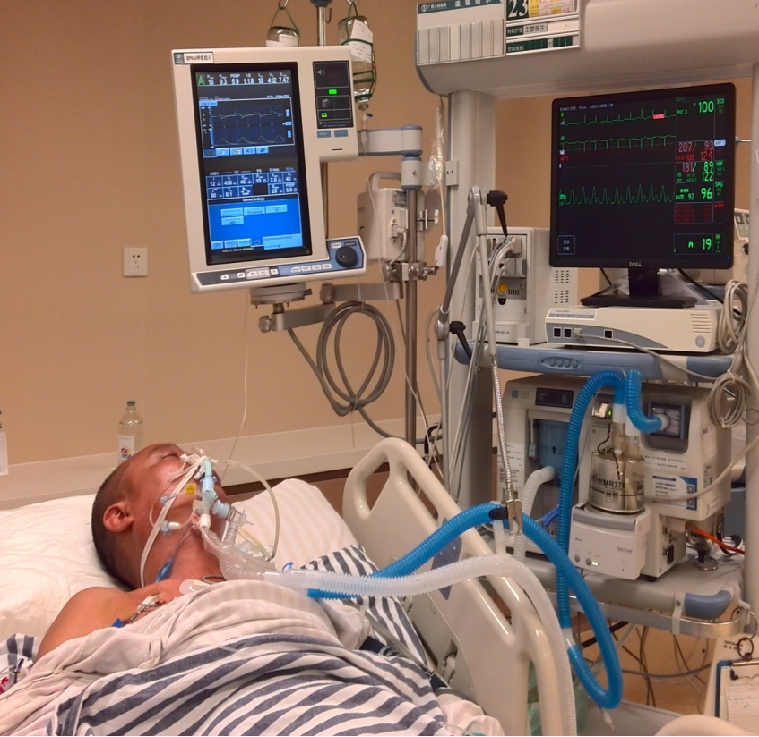
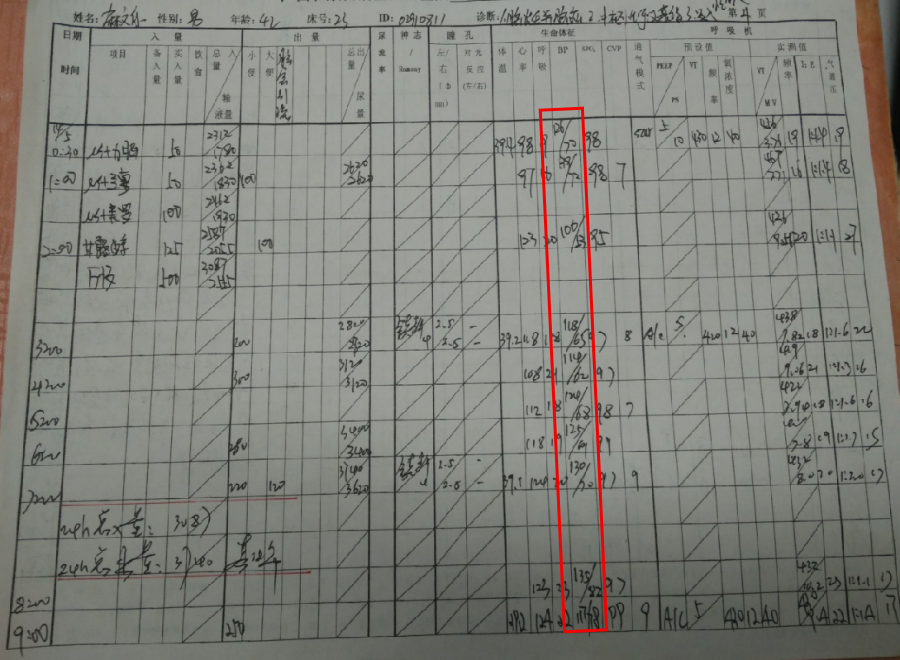
患者,男,42岁
头痛伴意识障碍、呼吸困难3天入院
H&H V级,NS:GCS5分,瞳孔等大等圆,直径2mm,对光反射消失,四肢刺激可收缩,双侧巴氏征阳性。
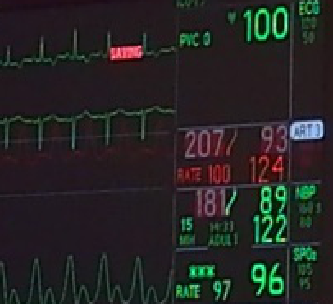
BP:221/100mmHg
既往:无特殊
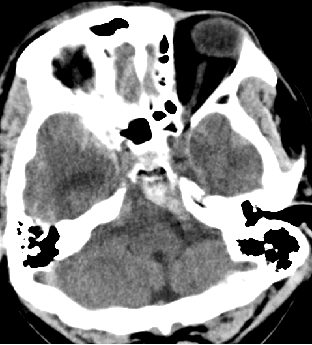
2015-5-10 CT
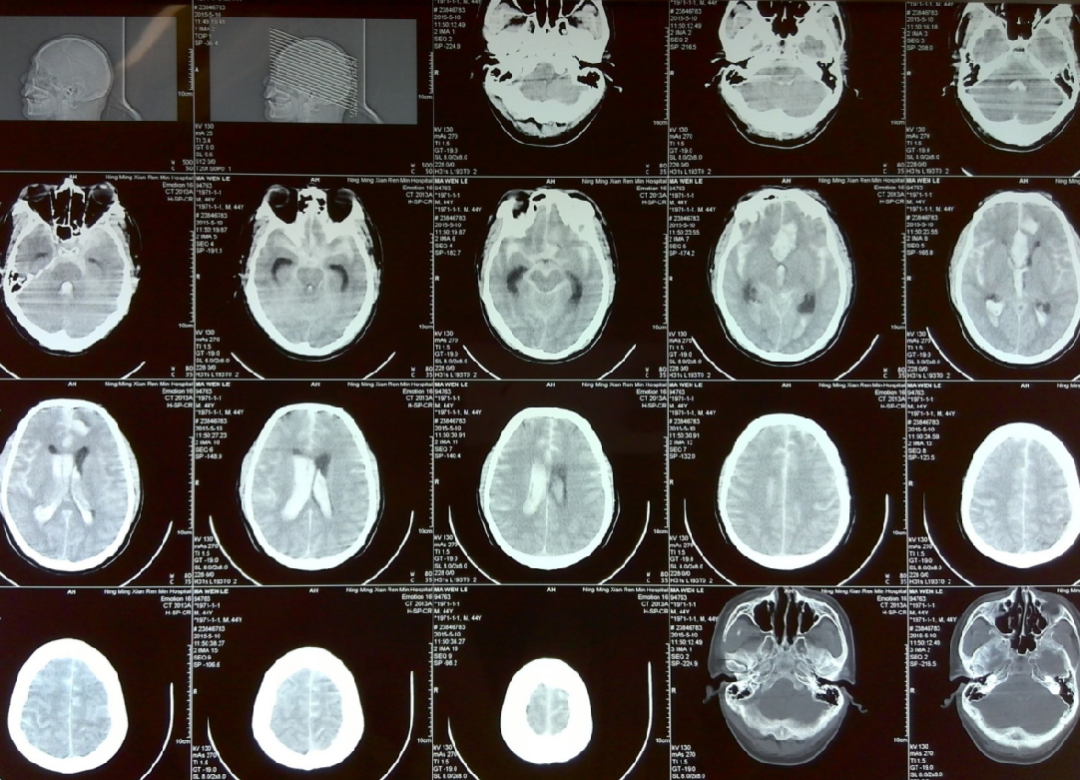
2015-5-13 CT
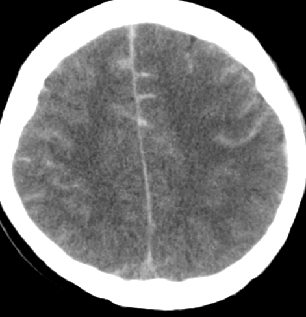
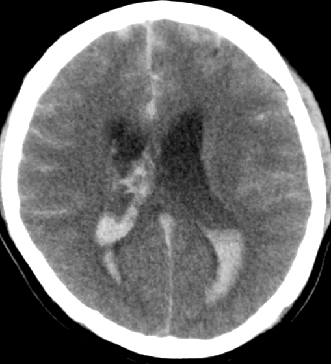
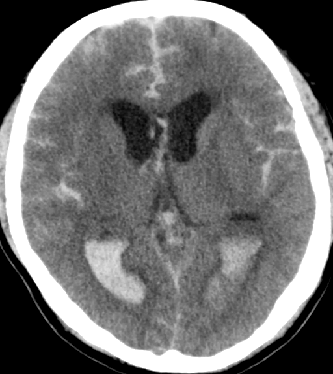
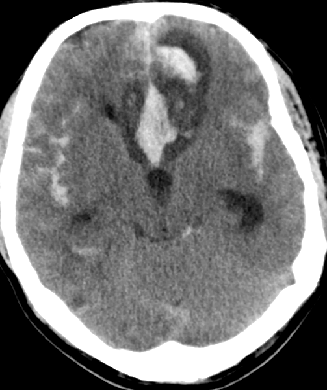
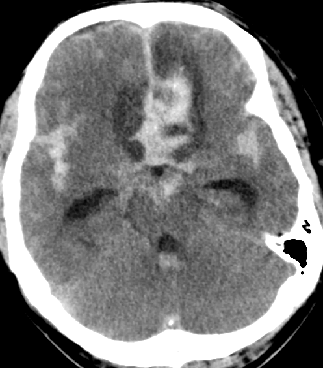
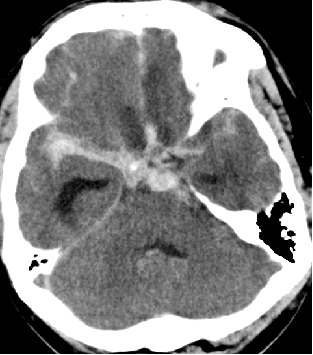
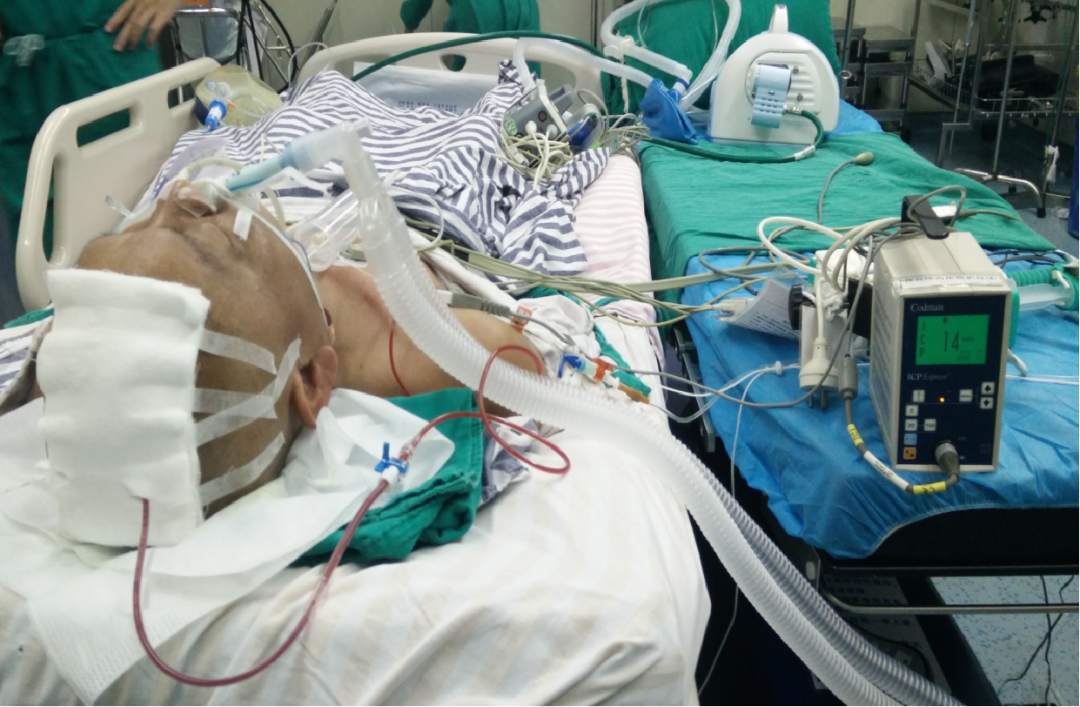
脑室外引流合适?
术中通过释放脑脊液控制脑压
2015-5-14 EMB
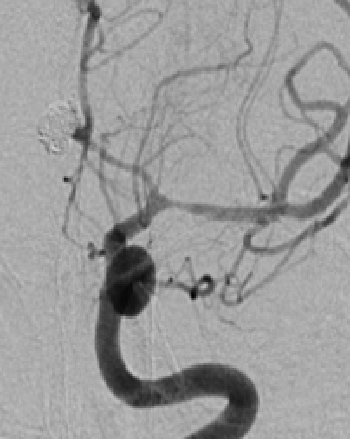
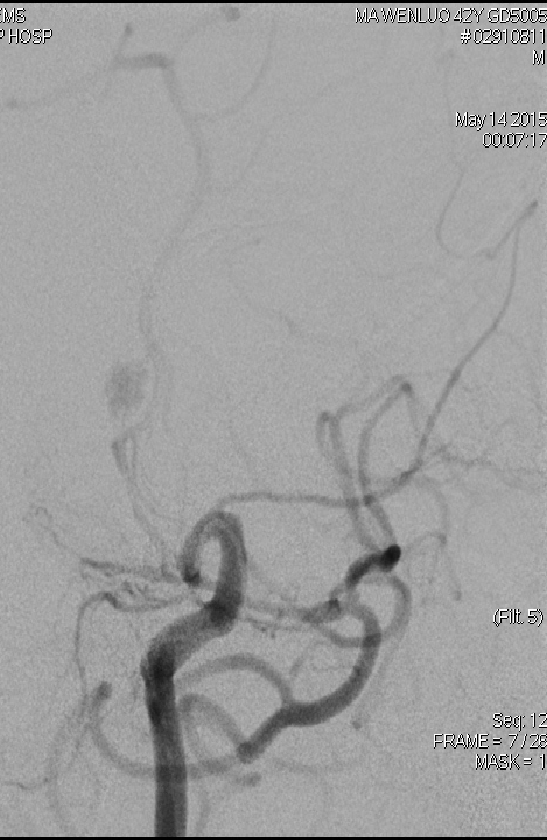
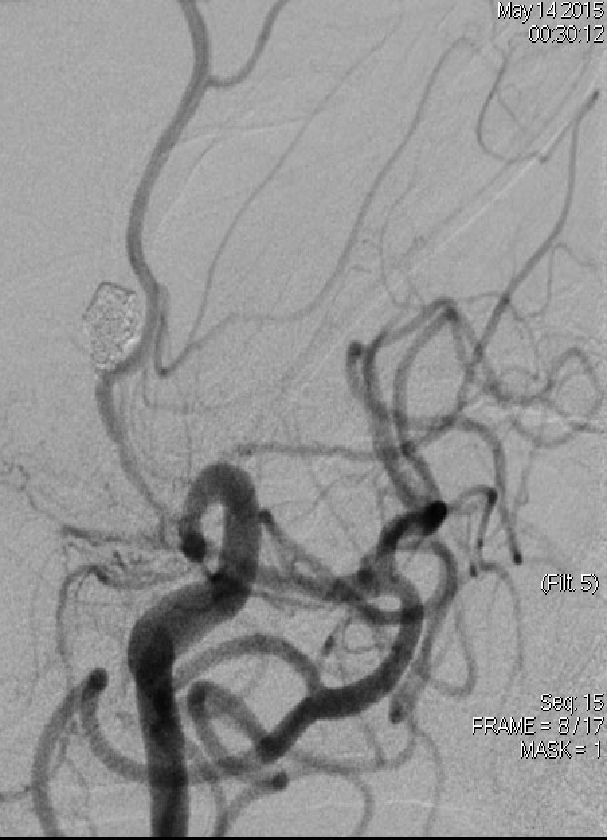
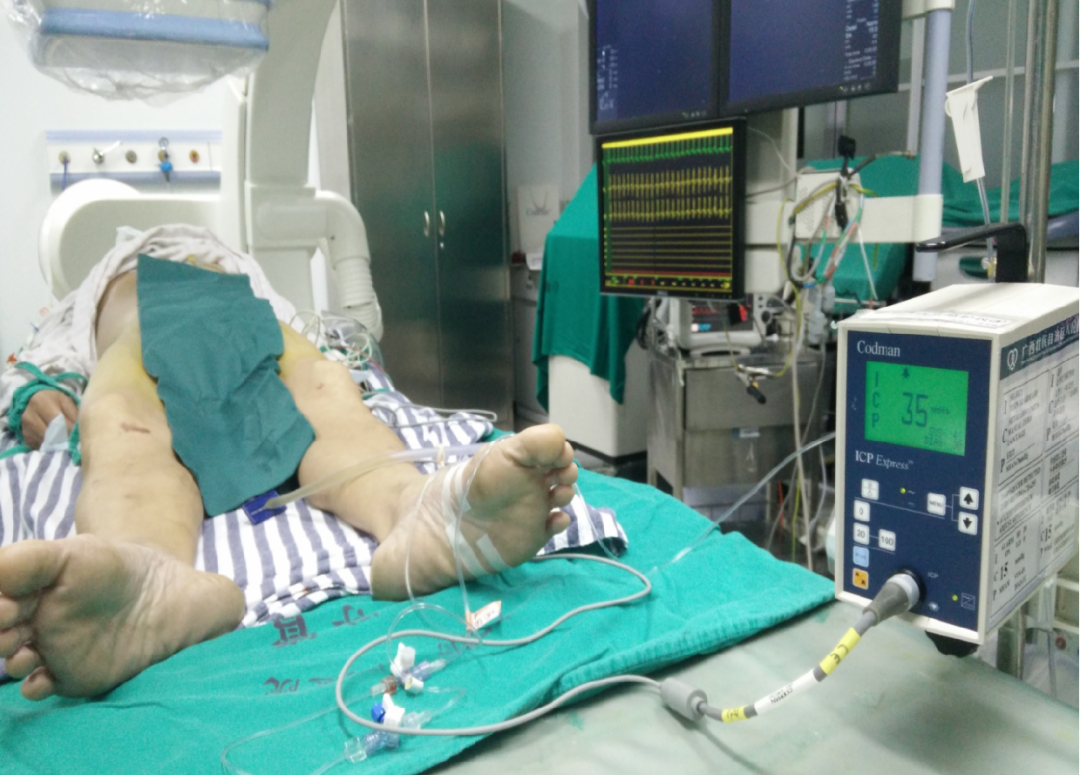
治疗措施
脱水(甘露醇250ml q8h)、扩管(尼莫同2mg/h)
镇静镇痛(深昏迷为何镇静镇痛?):丙泊酚、芬太尼
3H:3000ml以上
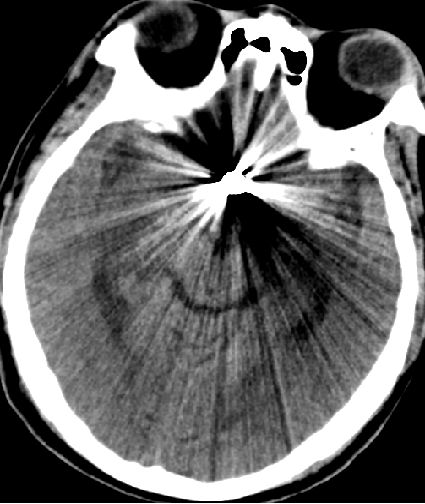
2015-5-14 CT
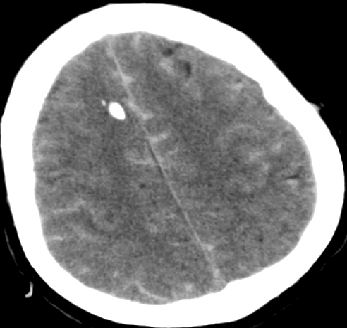
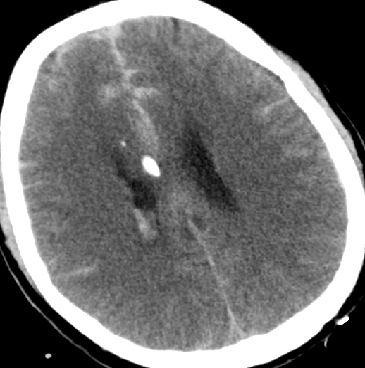
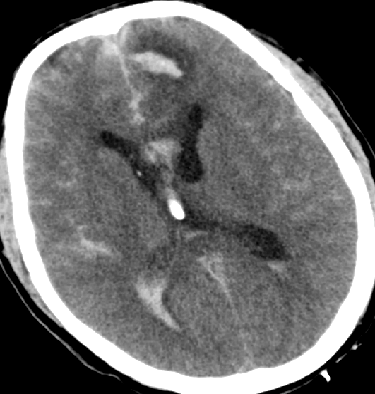
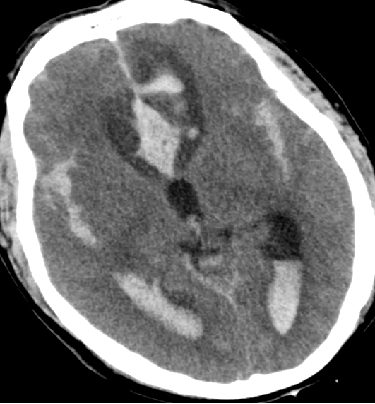
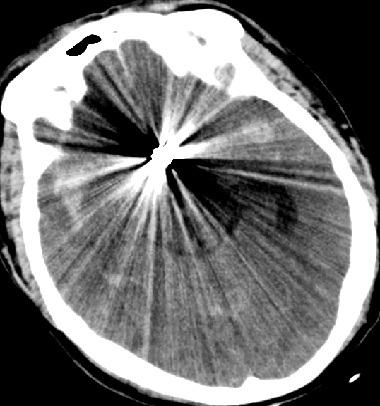
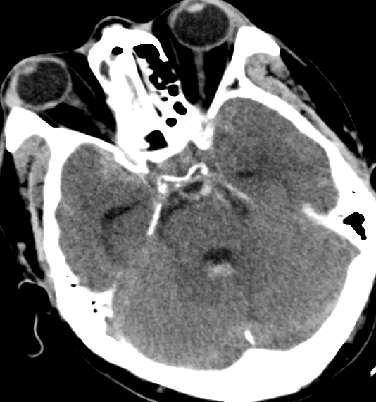
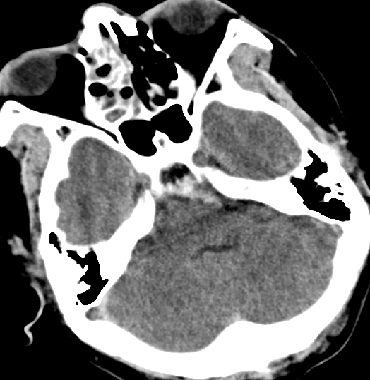
目前关键问题
脑水肿?血管痉挛?继发性TBI?
脑水肿控制了吗?
血管痉挛缓解了吗?
3H治疗强度是否合适?
条件有限,怎样评估?
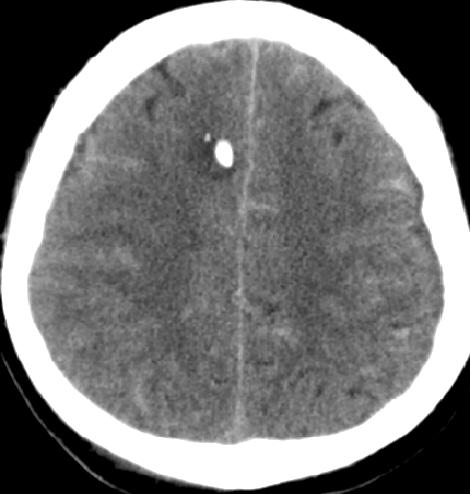
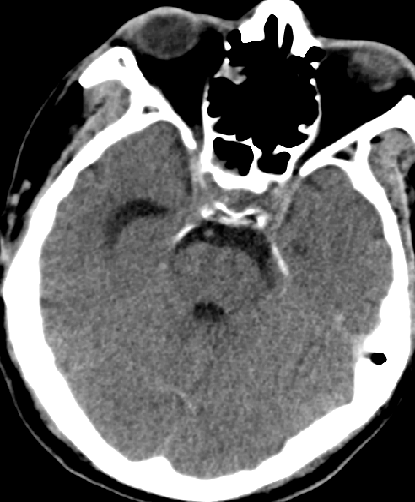
2015-5-18 CT
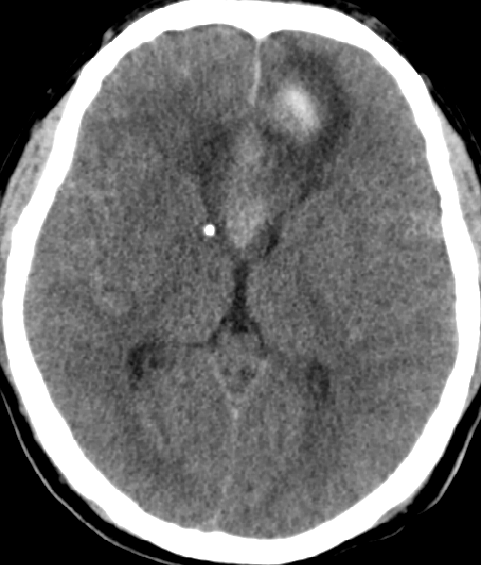
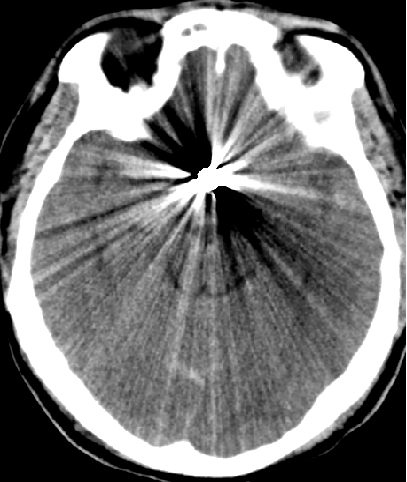
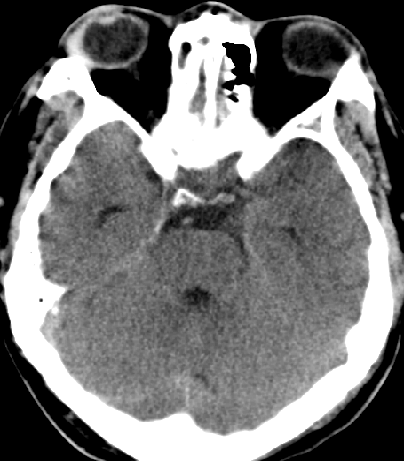
2015-5-21 CT
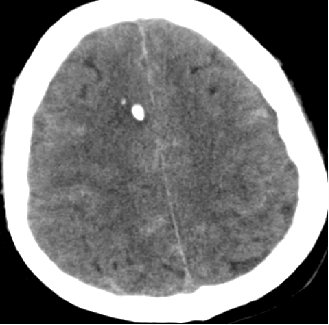
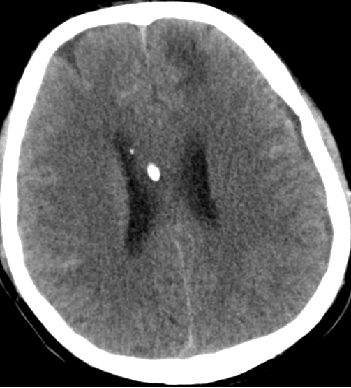
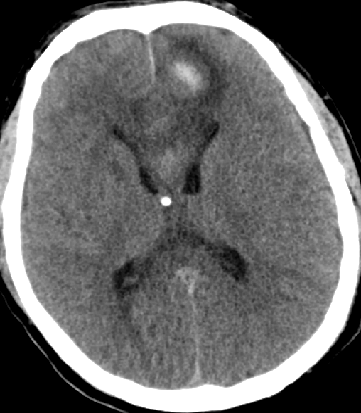
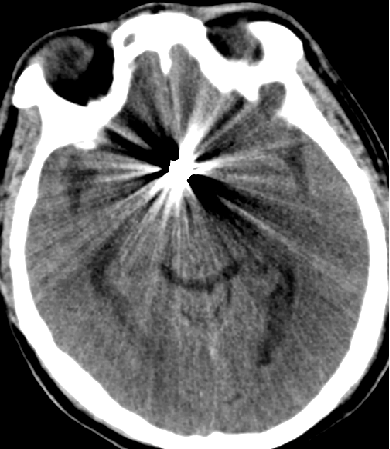
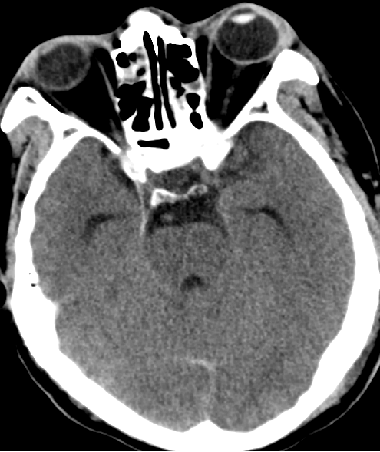
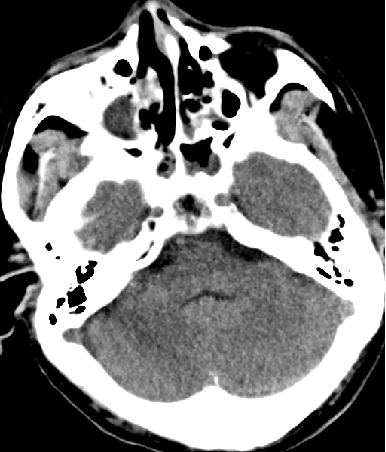
2015-5-28 CT
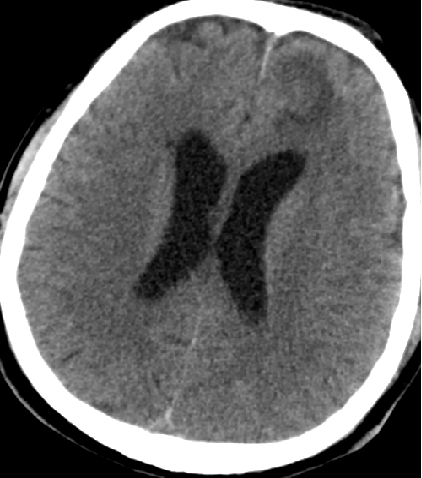
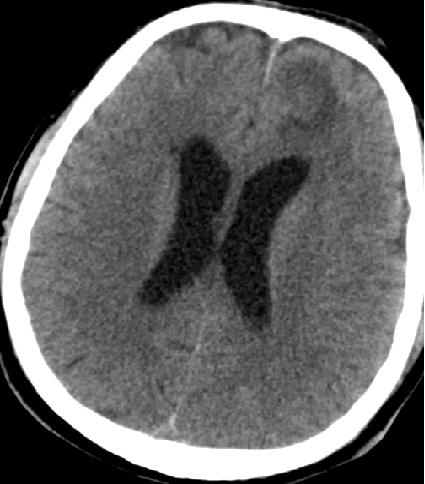
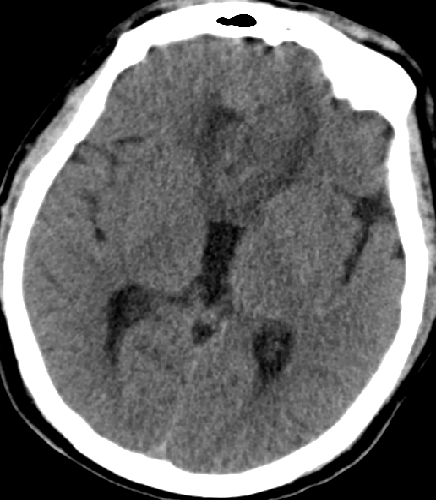
2015-5-29 转康复
神经重症的靶点是什么?
脑水肿?
脑压?


脑稳态
在整个机体内稳定支撑下,CNS所特有的内稳态环境。
是通过一系列的反馈性自动调节过程完成的。
脑稳态
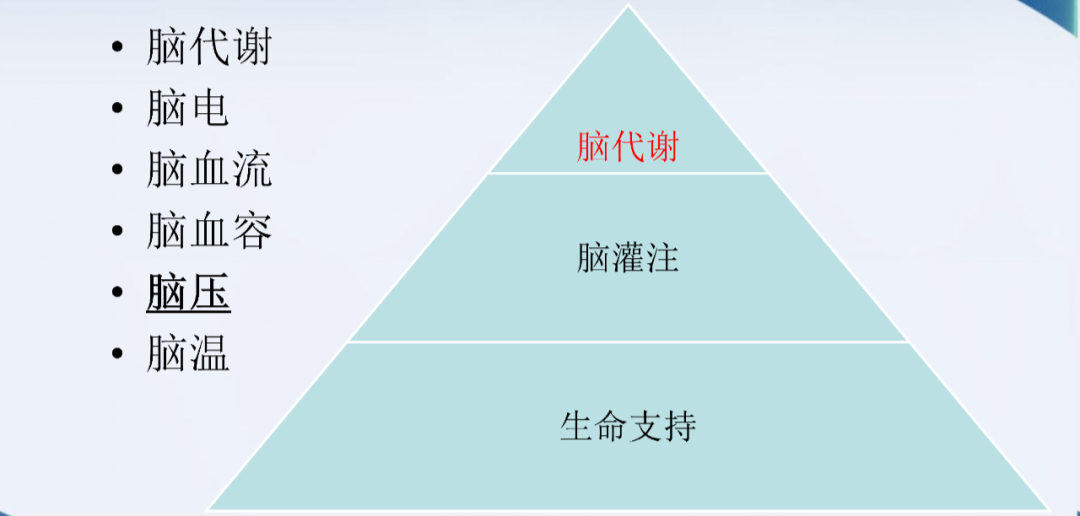
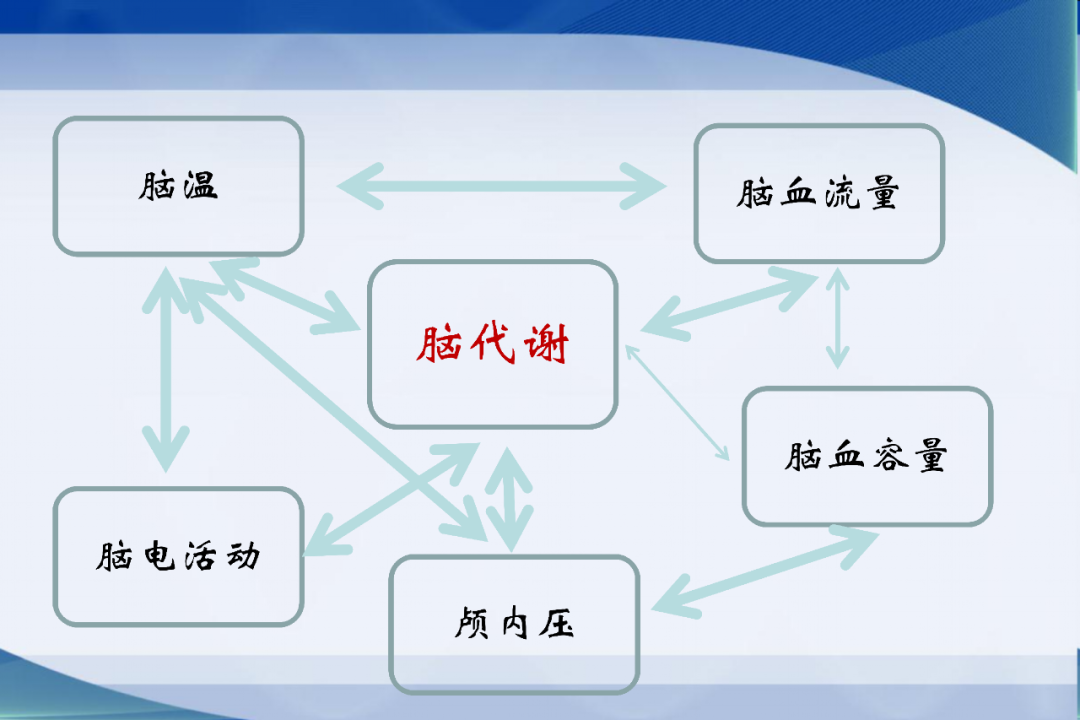
神经重症的治疗目标

脑稳态指标

手术时机与Hunt and Hess 4-5
早期手术组3天内;晚期手术组21天后;
早期手术组的6个月结果明显好于晚期手术组;
唯一的晚期手术组good患者无脑内和脑室内血肿,与此相对16例poor患者均有脑内或脑室内血肿;
建议:H&H4-5患者可以早期手术治疗。

血压需要控制吗?
动脉瘤性SAH美国指南2012

动脉瘤性SAH美国指南2014:
未处理收缩压<180mmHg,
处理后<240mmHg
病人无高血压病史
脑血流灌注的欧姆定律
Ohm’s law:I=U/R
欧姆定律:电流 = 电压 / 电阻
CBF = (CAP - JVP) / CVR
CBF:脑血流量;CAP:颈动脉压;JVP:颈静脉压;CVR:脑血管阻力
CBF = CPP / CVR
CPP:脑灌注压
CPP = MAP – ICP
MAP:平均动脉压;ICP:颅内压
MAP = CO * SVR
脑压、血压变化



隆德概念(Lund concept)
瑞典的隆德大学医院,针对于颅脑创伤提出了一种全新的治疗概念,又称“隆德概念”:
以控制脑容量为目标,进而达到控制颅内高压的治疗方法(Volume-targeted therapy of increased ICP)。
瑞典隆德大学医院神经外科的Nordstrom CH.和麻醉ICU的Grande PO.两位医生1990年共同创立的。
基本概念和重点关注:
脑血管自动调节功能
血脑屏障
脑代谢


降低机体应激反应/内源性儿茶酚胺释放风暴
降低脑代谢
降低脑毛细血管静水压
维持胶体渗透压及控制液体平衡
降低脑血容量
维持合适的脑灌注
隆德概念的 “捆绑”式治疗
咪达唑仑 5-20 mg/h
+
硫喷妥钠 0.5-3 mg·kg-1h·1
+
芬太尼 2-5 ug·kg-1·h-1
+
美托洛尔 0.2-0.3 mg·kg-1·24h-1 iv.
+
氯压定 0.4-0.8 ug·kg-1·h-1·4-6 iv.
+
维持正常血容量,适度液体负平衡:速尿1-3mg/hr
+
维持胶体渗透压和携氧能力:ALB≥40g/L ;Hb ≥12.5 g%
术后处理
脑水肿?血管痉挛?继发性TBI?
脑水肿控制了吗? (ICP)
血管痉挛缓解了吗?(无CTP)
3H治疗强度是否合适?
2015-5-14 CT







2015-5-13 CT