今天为大家分享的是,由解放军总医院陶本章、程诚、尚爱加带来的:骶前脊膜膨出的临床新分型,欢迎阅读、分享。
骶前脊膜膨出(Anterior Sacral Meningocele, ASM)是一种罕见疾病,多与一些先天性疾病相关,如脊柱裂、Currarino综合症、Marfan综合症等,由于各种原因导致骶骨缺损,或骶前孔异常扩大,硬膜囊由缺损的骶骨或扩大的骶前孔处向盆腔内膨出,伴或不伴终丝及神经组织的膨出。该疾病初期可无明显症状,当硬脊膜囊逐渐扩大压迫盆腔脏器时,可表现出便秘、尿频等症状。目前认为手术是骶前脊膜膨出最为有效和直接的治疗手段,近年来尚爱加教授团队成功治疗11例骶前脊膜膨出患者,总结其临床特点和手术经验,率先提出了骶前脊膜膨出的临床新分型,相关文章已发表在《Spine》杂志上。

根据囊肿和骶神经根的解剖关系,将ASM分为3种类型,如下:
01
ASM I型 尾侧型
本组共6例,指骶骨缺损位于骶骨末端,脊膜囊末端由骶骨缺损处向前方膨出,不累及骶神经。由于此类型常合并脊髓拴系,膨出的脊膜囊内或者囊颈处常可见增粗、脂肪变的终丝。
典型病例
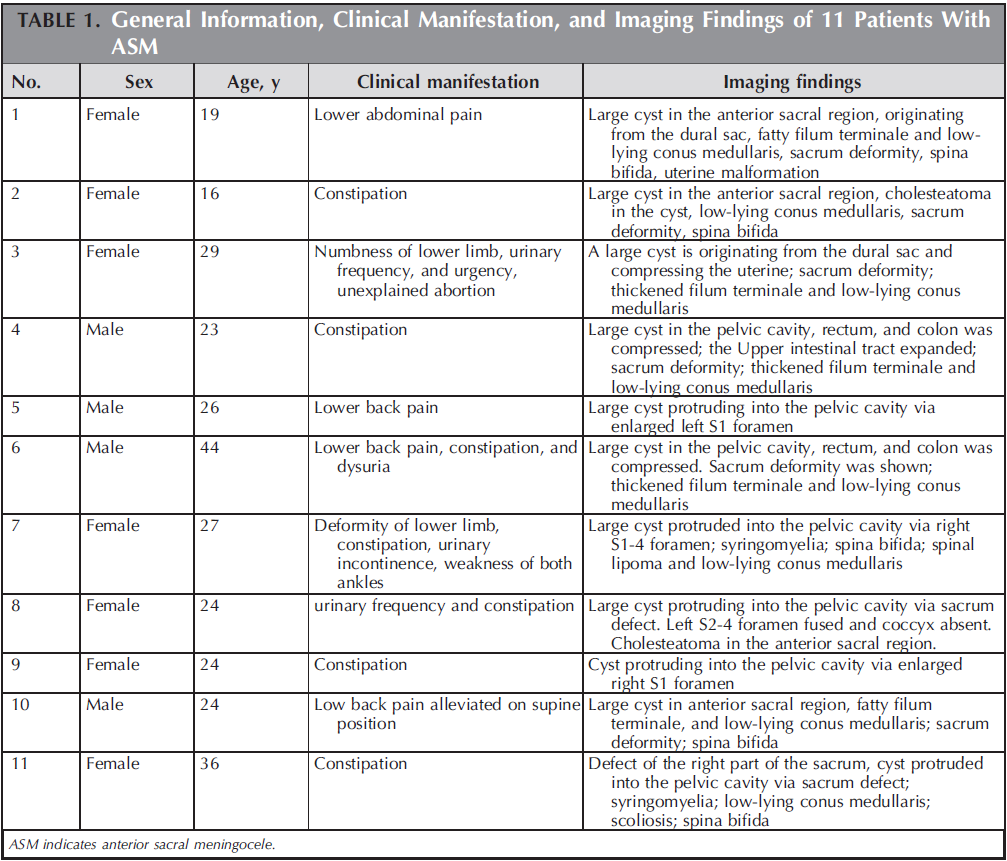
44岁男性患者,因严重便秘及排尿困难就诊,MRI示骶前巨大囊性占位,诊断为骶前脊膜膨出。术中见膨出脊膜囊由尾侧骶骨缺损处向盆腔内膨出,切开囊颈见囊内脂性终丝,无脊髓及神经组织,于最后一对骶神经与骶骨缺损处之间将囊颈结扎并切断。
 术前影像资料,MRI示骶前巨大囊性占位,骶骨发育不全,三维CT示骶骨缺损严重。
术前影像资料,MRI示骶前巨大囊性占位,骶骨发育不全,三维CT示骶骨缺损严重。
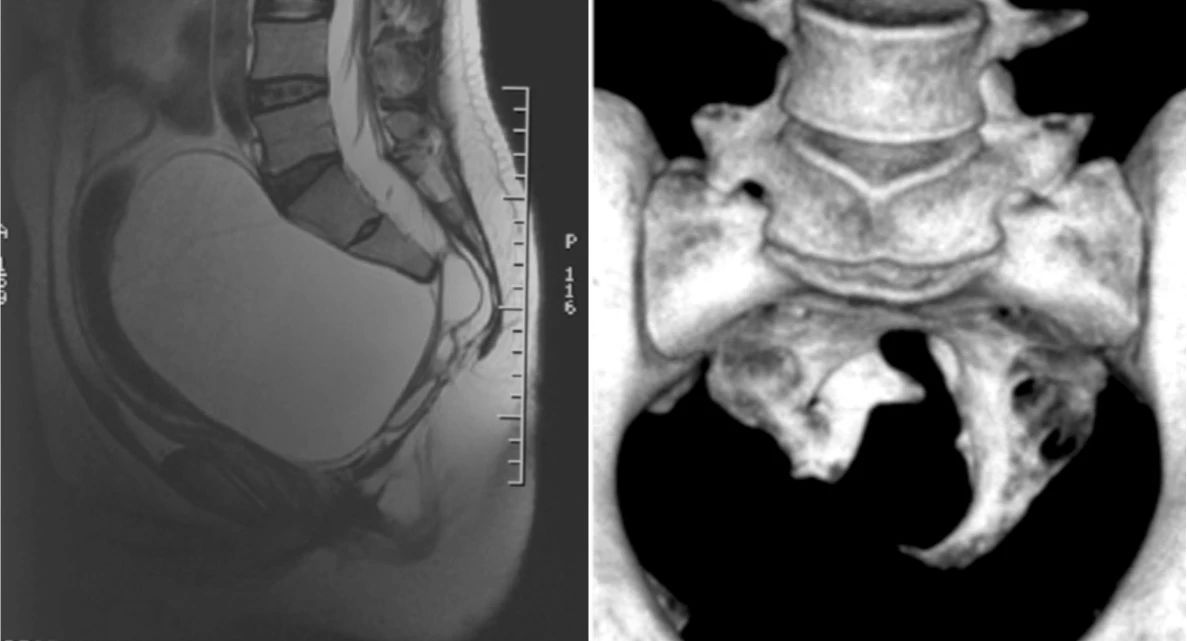
术后3个月复查见骶前脊膜膨出完全消失。
02
ASM II型 神经根旁型
本组共2例,此型骶前脊膜膨出由神经根旁发出,常由扩大的骶前孔突入盆腔。神经根穿出硬膜处是硬脊膜囊薄弱处之一,此处硬膜逐渐膨出可形成骶管囊肿,如囊肿由骶前孔逐步向前发展则可能导致骶前孔逐渐扩大形成骶前脊膜膨出的骨性通道。
典型病例
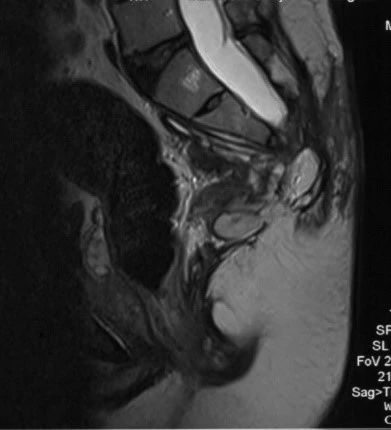
患者26岁男性,因腰骶部疼痛就诊,MRI见巨大囊肿通过扩大的骶前孔疝入盆腔;术中见囊肿由左侧S1神经腋下发出,通过扩大的骶前孔向前方膨出,并挤压S1神经根,切开囊颈释放囊液,探查见无神经及终丝穿行,遂结扎并切断囊颈。
术前MRI:巨大囊肿由左侧骶前孔疝入盆腔。

术后3个月复查MRI见囊性膨出消失,扩大的骶前孔由软组织填充。
03
ASM III型 神经根型
本组共3例。最为复杂的一种类型,指膨出脊膜囊内有神经走行,多因骶骨缺损较重,累及骶前孔,脊膜囊膨出范围较大,累及神经根导致。或脊膜囊由神经袖套处出膨出至骶前,将神经根包裹其中。
典型病例
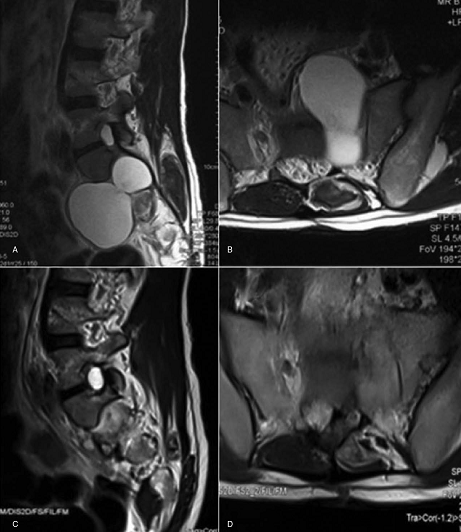
27岁女性患者,因下肢畸形、二便异常、腰骶部及下肢疼痛就诊,MRI检查提示骶前脊膜膨出、脊髓拴系、脊髓空洞,术中切开囊壁见囊内多支神经根穿行,脊髓圆锥低位,终丝增粗,切断终丝、松解拴系,将囊壁尽可能剥离,将远端囊壁翻转缝合,使膨出脊膜囊缩窄至椎管内。
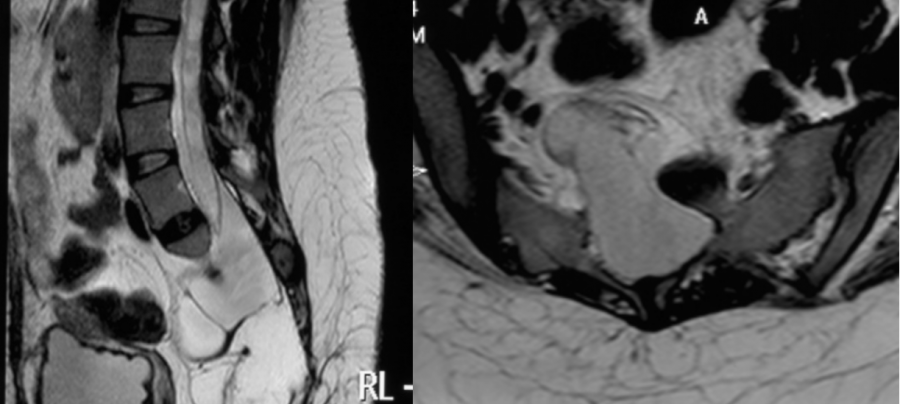
术前MRI示硬脊膜由骶骨缺损处向盆腔内突出,脊髓拴系、脊髓空洞。
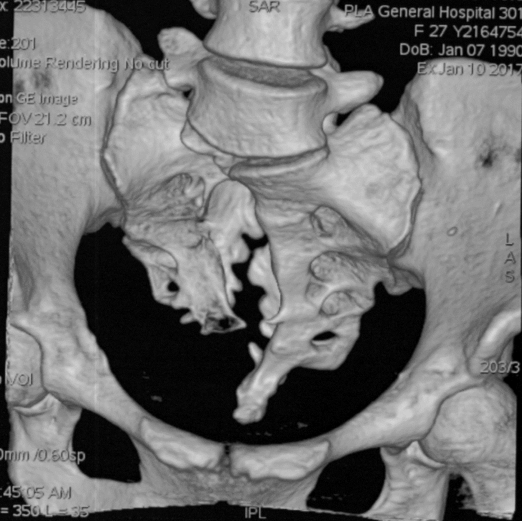
术前CT:示骶骨前方缺损,S2-4骶前孔融合。
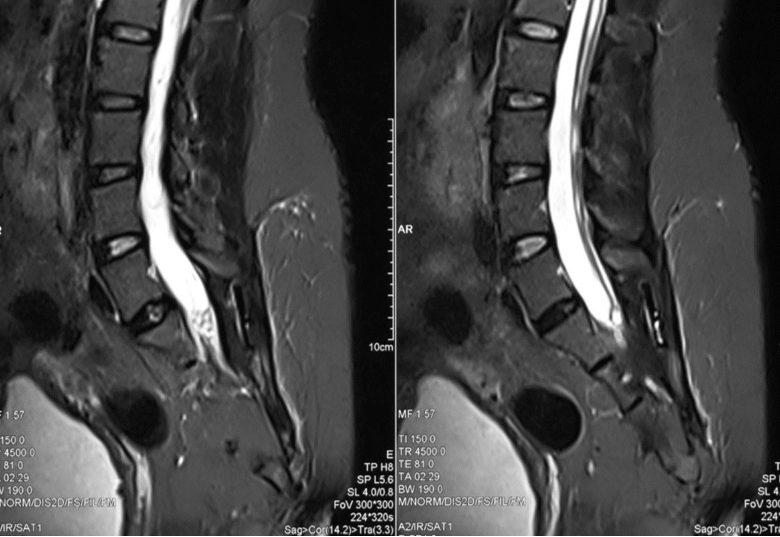
术后3个月复查见膨出脊膜囊消失,骶骨缺损处以软组织填充,脊髓空洞明显减轻。
总结
骶前脊膜膨出手术治疗的主要目标是阻断蛛网膜下腔与疝囊之间的沟通,如合并拴系或先天性肿瘤,应一期一并处理。除瘘口的妥善处理外,神经根的保护是手术的关键,新的骶前脊膜膨出的3种分型有助于认识骶前脊膜膨出和骶神经根的解剖关系,进而采取个体化的手术策略。I型和II型膨出脊膜囊内无神经根穿行,手术处理相对容易,囊颈可直接结扎;而III型,即神经根型最为复杂,手术需妥善处理膨出脊膜囊与神经根的关系,我们团队使用神经根袖套重塑缝合(类似hand-in-glove)方法处理脊膜囊,取得了良好效果,另一方面,神经根型骶前脊膜膨出还需根据骶骨缺损情况决定骶骨缺损是否需要修补及具体的修补方式。
专家简介



版权声明
神外资讯APP所发表的作品包括但不限于文字、图片、视频的版权均为主办方/原作者及神外资讯所有,未经神外资讯明确授权,任何人不得以改编、裁切、复制、转载、摘编、录制等直接或间接的方式盗取任何内容。经神外资讯授权使用的作品,应在授权范围内使用,并请注明来源:神外资讯。如有违反,神外资讯将保留进一步追究侵权者法律责任的权利。神外资讯欢迎个人转发、分享本号发表的作品。




