提示
“浙二神外周刊”不定期接收外院投稿,审核后发表。欢迎各专业同道联系我们,分享精彩病例、研究热点或前沿资讯。投稿请联系:shishi74@163.com
前言
病史简介
诊治经过
入院后完善头颅CT+CTA,头颅CT所示该患者出血灶有两处,一处位于右侧丘脑,经计算血肿量约为6ml,另一处位于桥脑中央偏背侧,右侧为主,血肿较为分散,约6.9ml,因离发病时间已7天,血肿密度稍高,边缘不清(图1)。CTA未见明显血管性疾病。
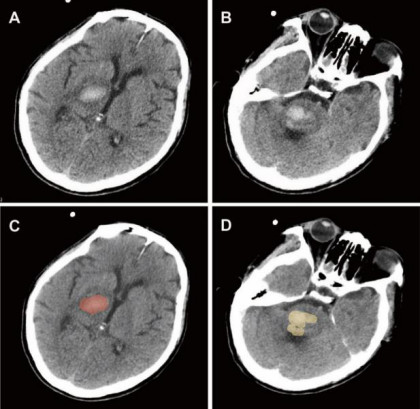
图1. A,C术前CT所示丘脑血肿,脑室及内囊后肢稍受压,中线结构尚居中。B,D 桥脑血肿偏右侧及背侧。
科室术前讨论,根据患者病史及影像学表现,考虑诊断为原发性右侧丘脑及脑干出血,出血量大于5ml,伴神经功能损害,昏迷程度深,保守治疗后意识无明显改善,血压心率暂稳定,家属有强烈手术意愿,具备立体定向血肿抽吸手术指征。
手术经过
术前规划:两处血肿位置从矢状位上相隔较远,呈上下分布,如单靶点单通道穿刺,通道经过脑干腹侧,容易损伤中脑核团及皮质脊髓束。另一方面,为兼顾术中无菌要求,尽量减少框架的调整,故采用俯卧位,将靶点设置于脑干血肿中心,采用两条穿刺路径。定位:靶点设置:X 87 Y 71 Z 117。入路1:穿刺丘脑血肿,入颅点尽量靠前避开运动区,穿刺路径避开侧脑室。,定向:弓形架偏转角85度,拖板偏转角56度。血肿的浅深点分别位于靶上40mm及靶上20mm,术毕置管于靶上20mm(图2A)。入路2:穿刺脑干血肿,从后颅窝偏右侧穿入,定向:弓形架偏转角190度,拖板偏转角56度。术毕置管于靶点(图2B)。
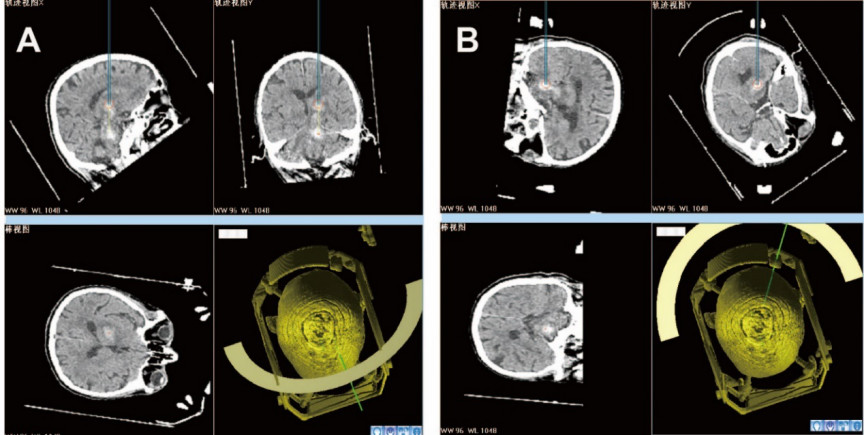
图2. A.避开侧脑室穿刺丘脑血肿,可见在入路中两处血肿均在穿刺路径上,但为减小对皮质脊髓束影响,故采用入路2进行脑干穿刺。B.入路2经小脑到达靶点抽吸脑干血肿。
全麻后取俯卧位,依据术前设置两条路径进行穿刺:1.经额路径:共抽吸丘脑血肿约3.5ml。置管于靶上20mm。2.经小脑路径:共抽吸脑干血肿7ml后,有液体混入(丘脑冲洗的盐水),置管于靶点。双管置入后,进行对流冲洗,直至冲洗液清,双管均通畅。术毕设置血肿腔压力:平卧位设为20-30cm水柱(图3)。
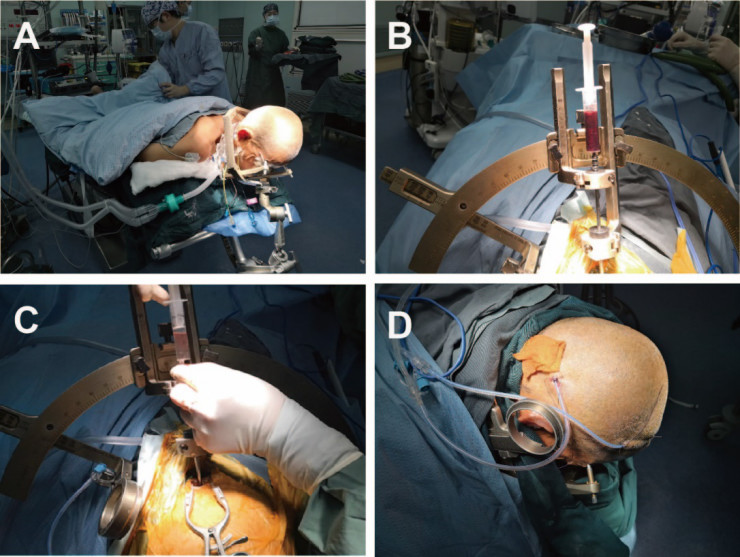
图3. A.取俯卧位,兼顾两条通路穿刺。B.穿刺脑干血肿。C.术中双管对冲后,冲洗液基本清亮。D.术后置管情况。
术后情况
患者术后送监护室治疗,收缩压保持在120-140mmhg。术后1天行CT复查,显示引流管位置精准到位,丘脑及脑干血肿清除率均满意。(图4 )。
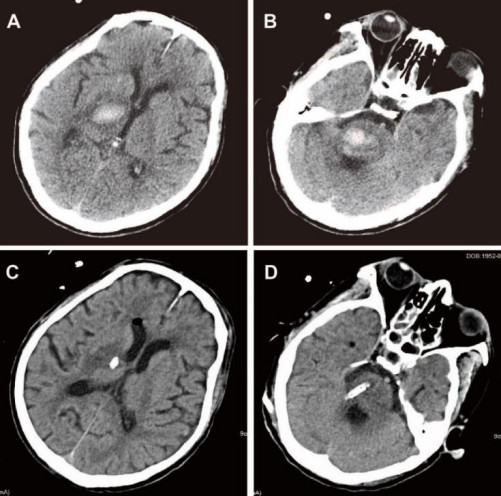
图4. A,B 术前CT血肿最大层面。C,D 术后CT相对应的层面可见血肿达到90%清除。
术后6天患者意识GCS评分2+T+4,气管切开,脱离呼吸机,刺痛肢体躲避,强刺激可睁眼,术后6天转康复医院治疗。
术后1月:GCS 3+T+4,能够部分遵嘱,完成简单指令性动作,右侧肢体肌力4级,左侧肢体肌力1-2级。GOS3级。
患者术后1月恢复情况,遵嘱伸舌。
讨论
原发性脑干出血(primary brainstem hemorrhage,PBH)合并颅内其他部位出血并不多见,既往有文献报道多发脑出血主要和淀粉样变,出凝血障碍,静脉窦栓塞,服用抗凝及抗血小板药物等有关[1]。多发脑出血在所有脑出血中约占 0.7–2.8%[1-2]。目前文献报道,多发脑出血的预后更为不佳。Yen等[3]的回顾性研究发现,双侧苍白球或丘脑出血是多发脑出血最常见的一种类型,而合并脑干出血的患者仅占4.8%,且多发脑出血组较单个部位脑出血组相比预后不佳。另有文献报道,幕上合并幕下自发性脑出血患者的GCS评分较单发血肿患者显著降低,且3个月时MRs评分均超过4分,提示预后不良[4]。脑干出血具有发病急、迅速恶化、并发症多、预后差等临床特点,病死率约47-80%[5],若合并其他部位出血,则病死率更高。Ozgur[6]报道了一例丘脑大量出血破入脑室合并脑干出血破入四脑室的病例,该病例保守治疗2天后死于急性脑积水。目前针对多发脑出血多采用保守治疗,尚未有手术治疗脑干出血合并其他部位脑出血的报道。
“单靶点,多通道”是基于立体定向技术的一种拓展,我科在基底节出血的立体定向血肿抽吸手术中已经积累广泛的经验。在这一技术的临床应用中,我们通过术前规划,将所要穿刺的多个血肿腔或其长轴的延长线重合在一个点上,从这一靶点出发设计多条通路,个性化地拟合血肿的形态与周围的解剖结构,设计出多条穿刺通路,穿刺不同血肿。从而避免了更换靶点所带来的再次消毒铺巾等多余步骤,提高了手术的效率。同时,在丘脑出血,脑干出血等血肿破入脑室的出血过程处理中,应用多通道技术可以在清除血肿的过程中进行脑室外引流。建立多通道后,可以利用不同通道的引流管进行对冲,能够很好地清除脑室积血及残余血肿,同时也有利于颅内压的再平衡。我科自2014年探索开展立体定向精准抽吸治疗原发性脑干出血,并提出了相应的浙二分型。经过120余手术病例持续实践,积累了一些经验与教训。
该例患者血肿属于浙二分型中的“2B型血肿”,此型血肿位于脑干背侧,横跨脑干中线两侧,但未同时越过两侧3/4交界线;该患者脑干血肿量中等,但存在丘脑出血,两处位置出血的占位效应叠加使得患者在7天后意识情况仍未改善。Takeuchi S[7]总结了212例PBH病例,发现发病时的GCS评分≤8,脑积水,性别和血肿量均显着与三个月的死亡率有关,而3个月时的预后不佳与GCS评分≤8 亦密切相关,提示意识障碍在预后中扮演非常重要的角色。Lan等[8]统计了286例PBH病人,其中手术组的六个月死亡率为14/46(30.4%),而保守组为169/240(70.4%)。同时,手术组中恢复良好(13.1% VS 5.9%)及轻度残疾(19.6% VS 7.9%)的比例均较保守组高。我们认为意识障碍较重继发的全身并发症是导致保守治疗全因死亡率增高和预后不佳的原因之一。因此,该患者保守治疗7天后意识仍未改善,血肿占位效应明显,结合血肿分型,适合行立体定向手术。手术规划中可见矢状位上血肿呈上下分布,本可通过前额叶单靶点单通道穿刺两处血肿,达到一石二鸟的目的。但是考虑到该通道经过脑干腹侧,容易损伤中脑核团及皮质脊髓束,故选用“单靶点,双通道”从后颅窝穿刺脑干血肿,同时从前额部穿刺丘脑血肿。另一方面,双侧通道到位后,可以进行引流管内对冲,兼顾术后第四脑室内血性脑脊液引流与血肿廓清。从术后CT来看,血肿清除效果满意,既减轻了内囊后肢受压,又清除了脑干血肿。术后患者意识逐渐转清,脱离呼吸机,转入康复病房治疗,表明手术对患者的意识状况改善及全身并发症的纠正与预防起到了至关重要的作用。
参考文献



