
NEXUS是基于美国神经外科医师协会,CNS (Congress of Neurological Surgeons),由Barrow Neurological Institute的Peter Nakaji医生和克利夫兰诊所的Nicholas C. Bambakidis医生组织建立的网站(http://www.cns.org/nexus)。网站完全免费开放,无需任何注册,网站主体基于病例的收集与归类,完美适配移动设备,旨在帮助神经外科医生迅速找到类似病例,并且学习世界各地的神经外科医生如何处理该病例。同时,每一个神经外科医生都可以上传自己的病例,在全世界的神经外科医生面前展示自己的技巧。
双侧丘脑VIM脑深部电刺激 (DBS) 治疗顽固性特发性震颤
Nestor D. Tomycz MD, Allegheny General Hospital,Pittsburgh,PA
编译:
胡柯嘉 上海交通大学医学院附属瑞金医院
审校:
该病例展示了基于框架技术VIM-DBS治疗难治性特发性震颤,教学要点是患者选择、手术计划、包括术中微电极记录和刺激技术的细微之处,以及术者的经验和教训。
58岁女性,渐进性上肢和头部震颤20年。
经由神经内科医生诊断为特发性震颤。
既往病史:高胆固醇血症。
手术史:阑尾切除术、子宫切除术。
患者既往接受多种药物治疗,包括扑米酮和普萘洛尔,均未能缓解症状。
目前震颤显著干扰生活质量,如进食和书写。
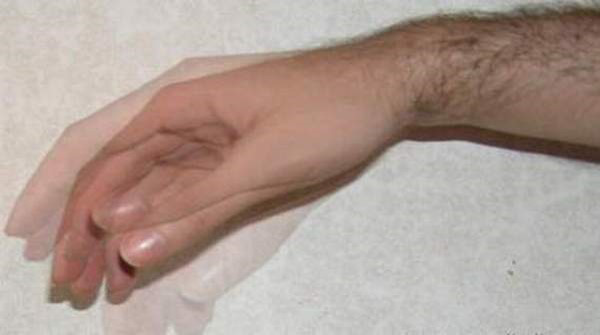
神经系统检查显示头部震颤和上肢双侧姿势性和意向性震颤。
震颤发生在手臂伸出对抗重力时(姿势性震颤)。
震颤的幅度和频率随着有目的运动而加重,如试图触摸检查者的手指(意向性震颤)。

术前 MRI 检查采用矢状位 T2 和轴向多平面重建(1-mm层厚),检查时采用气管内插管全身麻醉,以减少运动伪影。

基于框架的立体定向手术。
带头架后的CT 与术前MRI融合。
无框架DBS技术。
全身麻醉。
术中磁共振下手术。
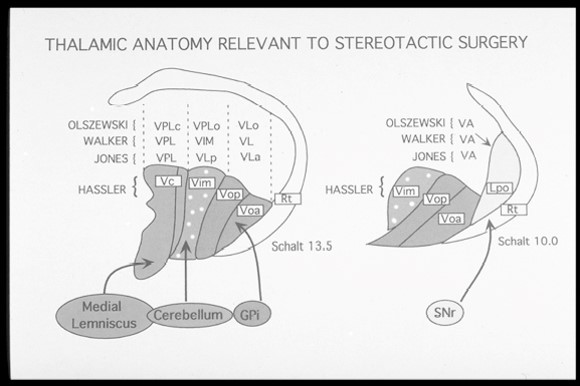
Hassler丘脑分区中的腹中间核(VIM)是目标靶点。
丘脑亚核有多种不同的分类方法。
病人仰卧位。
头架连接至 Mayfield 适配器。
术中不使用镇静剂,因为它可能干扰微电极记录和术中震颤评估。

围绕C臂机铺巾。
保证患者的手臂可以自由活动以配合进行术中震颤测试。
冠状缝旁作双侧切口。
有些医生认为应始终行单侧Vim手术,第二侧需要分期重新手术。
计划软件。
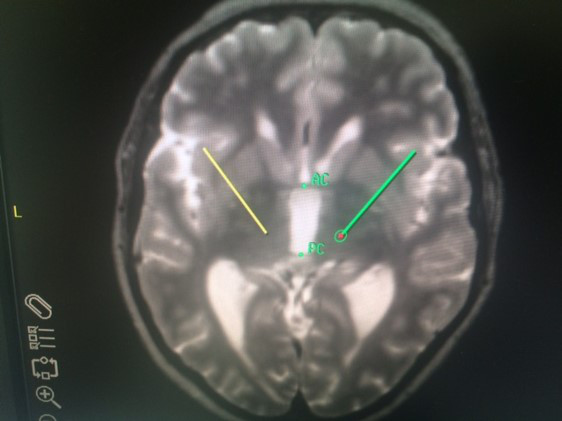
参考AC(前连合)和PC(后连合)间接定位靶点。
AC较容易辨认(在穹窿前)。
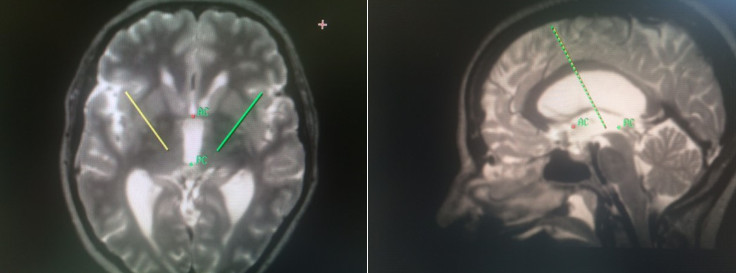
PC较难识别,它位于上丘的前方和上方,松果体的下方。
大多数患者的AC-PC间距为22-28mm。
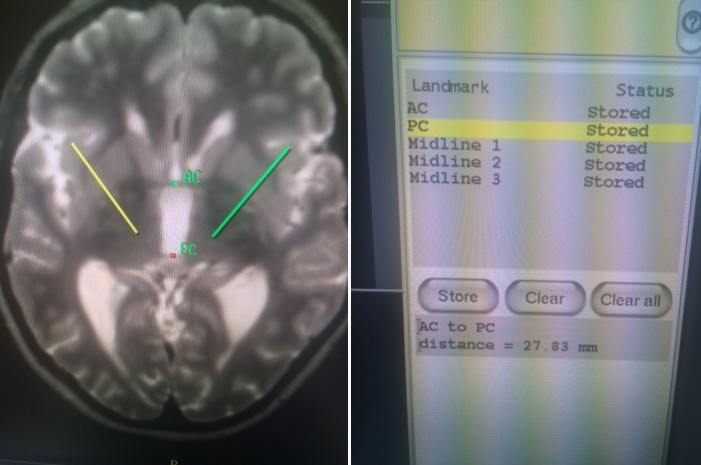
VIM的x,y,z坐标。
x坐标:第三脑室的1/2宽度+11.5mm(有些外科医生定位于脑室壁外侧10.5-12mm)。
y 坐标:PC前方AC-PC间距的25% (约6mm)。
z 坐标:AC-PC平面。
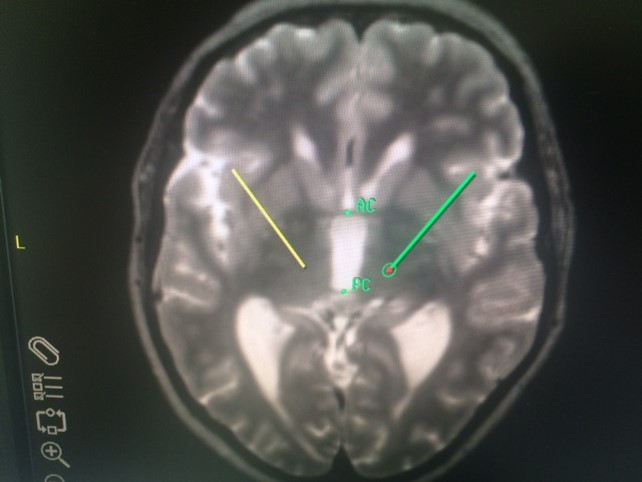
在冠状缝线上钻孔。
电极植入轨迹与 AC-PC间线的角度为 60-70 度。
避免电极经过脑沟和脑室,以降低颅内出血风险。
探针视图(Probe’s Eye)有助于观察植入轨迹未穿过脑沟或脑室。

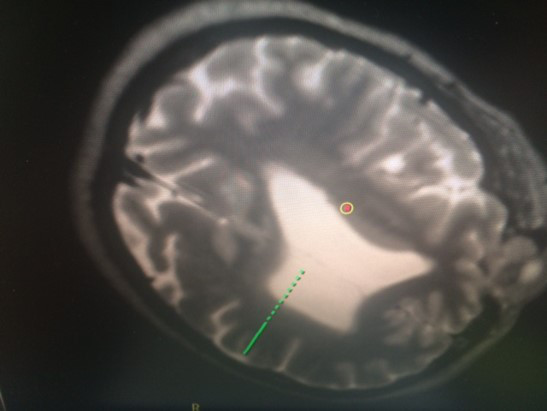
安装头架。
立体定向CT。
使用计划软件将CT和术前 MRI融合。
在CT上识别基准点。
计算左侧和右侧VIM靶点的坐标(左右、前后、垂直)。
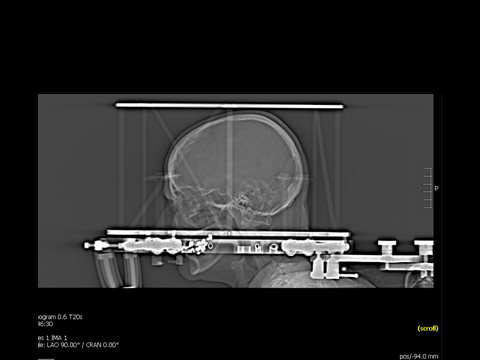
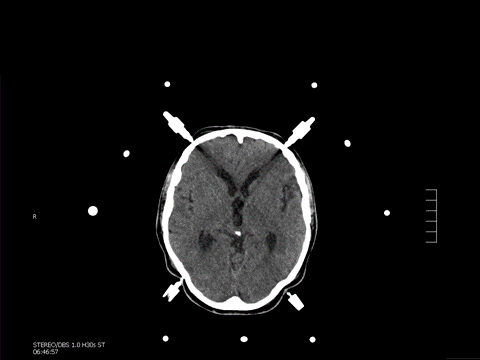
检查骨孔帽锁定装置是否正常。
使用Tisseal™纤维蛋白胶用于防止脑脊液流出。
麻醉师应维持收缩压<140。

手术从左侧开始。
在模型上验证左侧VIM的坐标。
用1%利多卡因加肾上腺素局部麻醉。
使用小型Weitlaner牵开器。
使用14-mm颅骨钻头钻孔。
骨孔锁定装置安装到骨孔上。

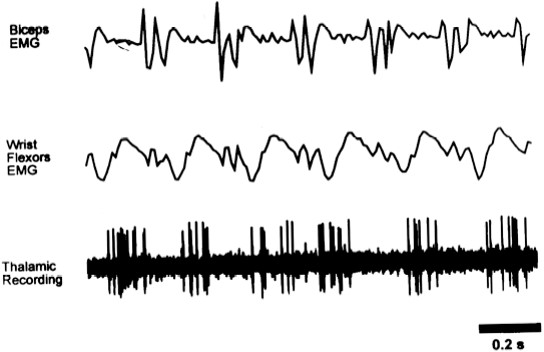
可以使用该技术来更准确地定位靶点。
用钨或铂铱微电极 “监听”神经细胞放电,使用微型推进器移动电极。
VIM 中可识别到震颤细胞。
与其他DBS靶点相比,MER对VIM靶点的帮助较小。
MER可能增加出血风险,随着神经导航技术的进步,MER的使用正在减少。

植入DBS电极。使用宽间距或窄间距的电极取决于外科医生的偏好。
宽双极模式(触点0设置为负极,触点3正极)。
频率135Hz,脉宽60微秒。
让患者画阿基米德螺旋线进行评估。
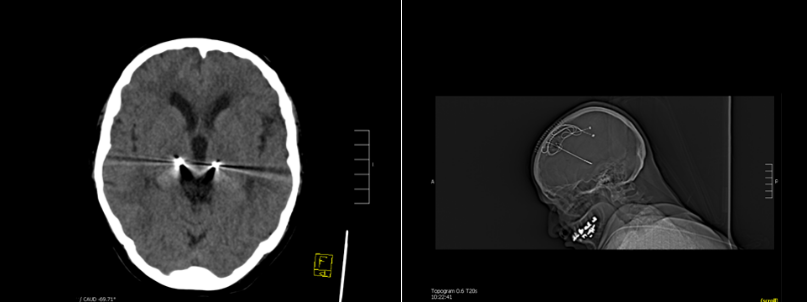
行头部CT检查排除颅内出血。
患者在1周后接受II期手术,植入双侧延伸导线和锁骨下脉冲发生器。
在II期手术后2周,患者接受初次程控,双侧上肢和头部震颤控制良好。
收缩压<140,以降低颅内出血风险。
仔细规划以避免电极经过脑沟和脑室。
减少脑脊液流出,以减少脑移位。
VIM DBS最常见的副作用(尤其是双侧VIM DBS)是步态/平衡和言语障碍。程控需要在疗效和副作用之间取得平衡。
出现伤口裂开或感染可能需要取出植入物。建议谨慎缝合切口并在局部使用抗生素(如万古霉素粉末)。
单侧VIM DBS是FDA批准用于药物难治性特发性震颤的疗法,安全有效。
有多种方法可用于实施DBS;然而,团队协作、仔细的术前计划和术后程控能降低风险并改善结局。
Putzke JD, et al. J Neurol Neurosurg Psych (2005).
Blomstedt P, et al. Br J Neurosurg (2007).
Borretzen MN, et al. BMC Neurol (2014).




