来自德国慕尼黑工业大学诊断和介入神经放射科的Benjamin Friedrich等人开展研究,评估椎基底动脉连接部巨大梭形动脉瘤治疗后的血流改变,并将它与临床结局相关联。
——摘自文章章节
【Ref:Sindeev S, et al. Biomed Eng Online. 2019 Jul 24;18(1):82. doi:10.1186/s12938-019-0699-1.】
研究背景
梭形动脉瘤是指血管的周围扩张,直径超过正常血管直径的1.5倍,且瘤颈无法检测,后循环(占动脉瘤的40%)较前循环(仅占15%)更常见。此外,后循环动脉瘤的破裂风险大约是前循环动脉瘤的4倍(分别为1.8%和0.49%),血管内治疗后的完全闭塞率却仅为71.2%;后循环梭形动脉瘤最常见的部位是椎基底动脉交界处。椎基底动脉系统梭形动脉瘤相对少见,与囊状动脉瘤相比其治疗后闭塞率低,同时治疗的严重并发症风险较高。多项研究显示后循环动脉瘤的手术治疗和血管内治疗,其预后均较差。对于非囊状的后循环动脉瘤,使用血流导向装置需要复杂的置入技术,并且具有高死亡率和高致残率。因此,需要进一步研究明确支架置入术对此类动脉瘤治疗后血流动力学的影响。来自德国慕尼黑工业大学诊断和介入神经放射科的Benjamin Friedrich等人开展研究,评估椎基底动脉连接部巨大梭形动脉瘤治疗后的血流改变,并将它与临床结局相关联,相关结果发表在2019年7月的《Biomedical Engineering Online》上。
研究方法
研究者通过3D血管造影获取患者特异性的影像学数据,通过开源软件3D Slicer4.8.1分割数据,之后用血管建模工具包1.3(Vascular Modeling Toolkit 1.3)建立动脉瘤模型(动脉瘤形状和尺寸见图1)。
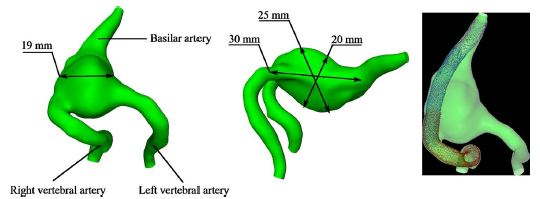
图1. 椎基底动脉连接处巨大梭形动脉瘤(左侧和中间);3个血流导向装置串联置入(右侧),不同支架用不同颜色表示。
由于所研究的巨大梭形动脉瘤无法通过单一密网支架进行治疗,因此使用3枚血流导向装置SILK(4.5×40,5×40和5.5×40 mm)以标准释放技术沿基底动脉和右侧椎动脉串联置入,支架重叠约30%。
研究者根据说明重建临床应用血管导向装置的几何模型,并使用虚拟支架技术快速展开。随后在真实血流条件下进行治疗前后基于图像的血流模拟。在治疗前后,对流速、壁面剪应力分布、流线和WSS衍生参数进行评估。
研究结果
图2显示收缩期峰值和舒张末期的比较图像,使用一组五个横截面定性比较治疗前(基线)和治疗后梭形动脉瘤内的速度分布,结果提示仅在收缩期峰值时刻有少量血流流入血流导向装置之间的孔隙内,但并不影响最终观察到动脉瘤区域内的流量减少(图2,图3)。
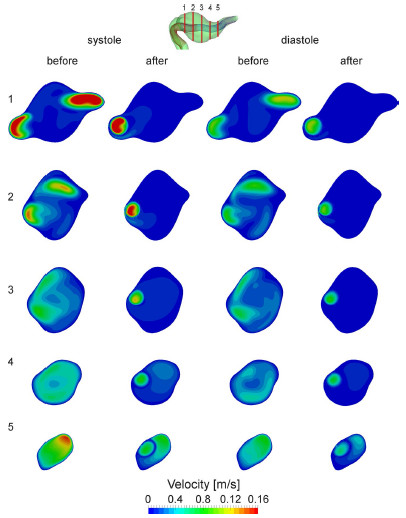
图2. 收缩期峰值(ts=0.18 s)和舒张末期(td=1 s)在治疗前后的五个动脉瘤横截面流速分布

图3. 治疗前后收缩期峰值横截面上的空间平均速度
此外计算出的速度流线显示动脉瘤内的血流模式发生实质性变化,血流沿血流导向装置重新分布,没有血流通过重叠的支架(图4)。
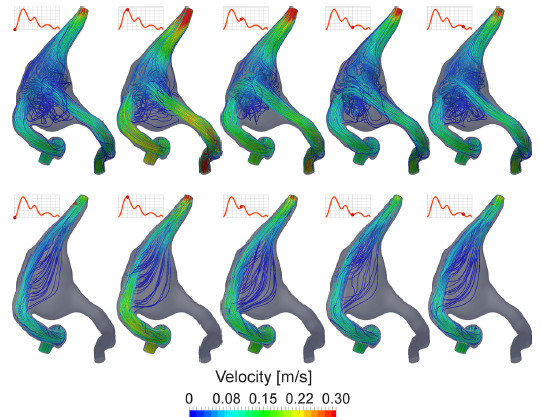
图4. 支架置入前(第一排)和置入后(第二排)不同时间点以流线显示的动脉瘤内血流结构:t=0,0.2,0.4,0.6和0.8s
流量减少86%足以促血进栓形成。与基线相比,闭塞的左侧椎动脉和动脉瘤瘤顶的血流相对滞留时间显著升高(6.2倍),表明动脉瘤内血流停滞,并促进血栓形成,导致动脉瘤闭塞;同时平均壁面剪切应力减少87%,也有助于在随访期间观察到理想的治疗结果。
研究结论
最后作者指出,数值模拟表明支架重叠置入术可有效治疗基底动脉的巨大梭形动脉瘤,血流不会从相邻支架间的重叠区域流入动脉瘤。治疗后血流动力学参数的细微变化会促进动脉瘤内血栓形成。此外研究者也指出数值预测的流量改变与最后的治疗结果之间存在相关性。这显示临床上的图像模拟,可用于治疗计划的制定,以及评估后循环梭形动脉瘤支架置入术的相关风险。




