
NEXUS是基于美国神经外科医师协会,CNS (Congress of Neurological Surgeons),由Barrow Neurological Institute的Peter Nakaji医生和克利夫兰诊所的Nicholas C. Bambakidis医生组织建立的网站(http://www.cns.org/nexus)。网站完全免费开放,无需任何注册,网站主体基于病例的收集与归类,完美适配移动设备,旨在帮助神经外科医生迅速找到类似病例,并且学习世界各地的神经外科医生如何处理该病例。同时,每一个神经外科医生都可以上传自己的病例,在全世界的神经外科医生面前展示自己的技巧。
神经内镜下切除三脑室胶样囊肿一例
Constantinos Hadjipanayis, MD
Eliza Hersh, MD Candidate
编译:
苏燕东 厦门大学附属翔安医院
审校:

通过本病例展示神经内镜下切除三脑室胶样囊肿的高效与安全性。相较于传统显微手术,神经内镜入路能够缩短手术时间、住院时间和恢复时间。

患者为42岁女性,存在间断头痛症状,既往史无殊。MRI检查提示室间孔水平、大小约1.0cm的胶样囊肿伴梗阻性脑积水(如下图)。患者选择接受全神经内镜下手术。
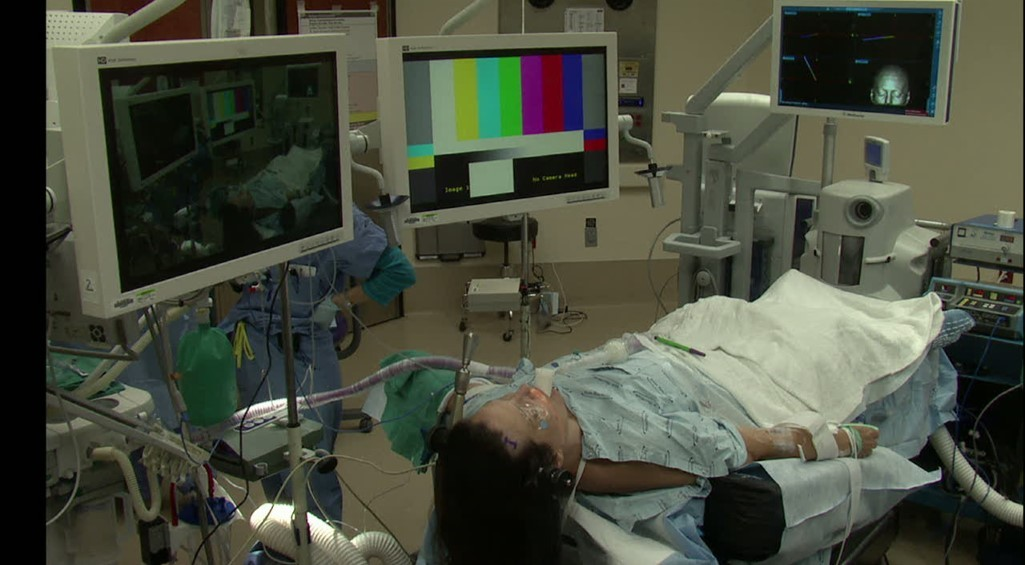
患者仰卧于手术床,头部取中立位。

体位摆放完成后进行神经导航注册。
尾状核会阻碍术者对同侧室间孔和三脑室前上部的观察,采用神经内镜下前外侧入路能够有效避开尾状核的阻挡,进入侧脑室额角。

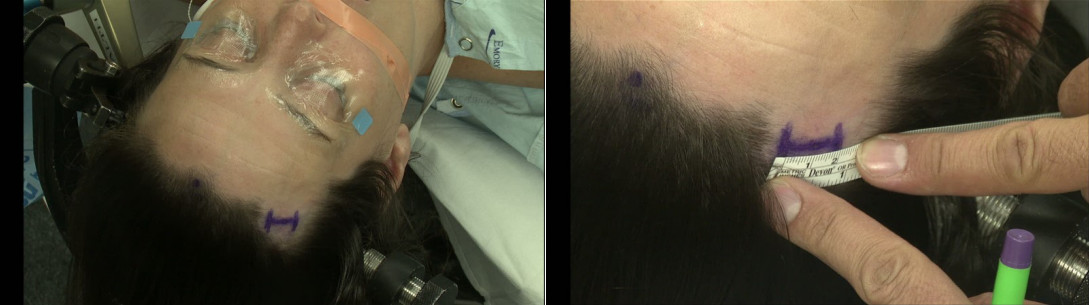
于眉间后方8cm、中线右侧旁开5-7cm做2cm的头皮切口。(详情请参考Sribnick E et al. World Neurosurgery 2014)

钻一7mm骨孔,使用19.5F(6mm)的带鞘trocar穿刺侧脑室以便于器械进出。
识别脉络丛并沿此前寻便可找到室间孔,此时胶样囊肿清晰可见。

内镜双极灼烧室间孔和胶样囊肿上方的脉络丛可以牵开脉络丛扩大室间孔更好地暴露胶样囊肿,随后灼烧囊肿缩小体积以利于将其与周围的穹窿、透明隔和丘纹静脉复合体分离开,最终此例胶样囊肿被完整切除。
烧灼胶样肿囊(手术片段1)
完整切除胶样囊肿(手术片段2)
仔细检查术区确保胶样囊肿及其内容物已被完全切除。


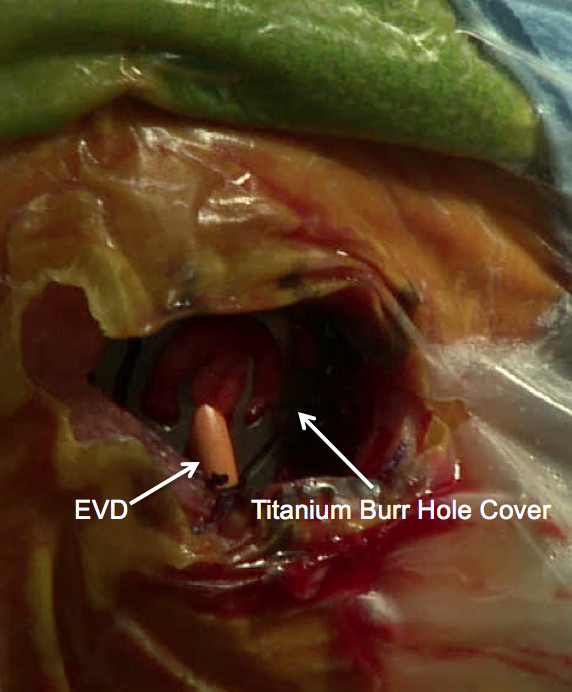
于同侧侧脑室置入带抗生素涂层的脑室外引流管,拔除trocar外鞘。 一片预留脑室外引流管开口的钛板封闭骨孔。 3-0铬鞣肠线对合头皮。 患者于手术室清醒拔管。
术后入神经重症监护室,2天内逐渐减少脑脊液引流量随后拔除引流管,患者于术后第3天出院。
术中探查、术后CT和随访MRI均未见囊肿残留,患者于术后4周恢复日常工作。


有些文献报导相比于显微镜下手术,神经内镜下切除胶样囊肿具有更高的残留率或复发率。
直径较大的胶样囊肿(>3cm)可能更适合于显微开颅手术,但是经神经内镜常规是能够全切大多数胶样囊肿的。
其他手术入路包括:开颅显微镜下经皮层入路、开颅显微镜下经胼胝体入路、开颅显微镜下经胼胝体-穹窿间入路、开颅显微镜下经胼胝体-脉络裂入路、开颅立体定向管状牵开器下经皮层入路、显微镜辅助入路、脑脊液转流术和立体定向引流术。 神经内镜下切除胶样囊肿是一项能够替代显微镜手术的微侵袭、安全技术,具有切口小、无脑组织牵拉、手术快、住院时间短、恢复快和患者满意度更高等优点,其并发症发生率不高于显微镜手术。
Sribnick EA, Dadashev VY, Miller BA, Hawkins S, Hadjipanayis CG: Neuroendoscopic colloid cyst resection: a case cohort with follow-up and patient satisfaction. World Neurosurg 81(3-4):584-93, 2014.
Hadjipanayis CG. Zeiss Endo Press Tuttlingen 2014.





