研究结果表明,初始血管造影成像阴性的自发性SAH患者的研究和管理存在着很大的差异性。与non-PnaSAH患者队列相比,PnaSAH患者队列中良好功能结局的患者比例较高;non-PnaSAH患者队列的延迟阳性诊断率较高。然而,值得注意的是,由于在初始和延迟神经血管成像策略方面存在差异性,因此将延迟诊断归因于患方单方面因素(临床或影像学)是很困难的。
————摘自文章章节

【Ref: Mohan M, et al.(2019). Acta Neurochir (Wien). 2019Oct;161(10):2013-2026. Doi: 10.1007/s00701-019-04025-w.】
一
研究背景
自发性蛛网膜下腔出血(subarachnoid hemorrhage, SAH)是一种危及生命的疾病,最常见的原因是颅内动脉瘤破裂。一旦确诊SAH,就应立即进行脑血管成像以确定是否存在潜在的血管异常,及早发现血管异常对指导及时治疗非常重要。在高达15%的自发性SAH患者中初始血管成像未能发现出血的结构性原因,这类患者被描述为发生了非动脉瘤性SAH(non-aneurysmal SAH, naSAH)。
该组患者有多种类型,可根据初始CT平扫中的血液分布分为3个亚组:(1)中脑周围型(Perimesencephalic, PnaSAH):定义为“存在于中脑前方的血液,伴或不伴向前方环池或外侧裂基底部扩展,且未完全充盈半球间裂或延伸至外侧裂外侧”;(2)非中脑周围型(non-PnaSAH):CT扫描可见急性出血,不局限于PnaSAH区域;(3)放射学阴性:CT扫描无急性出血,通过分光光度法检测腰椎穿刺(LP)脑脊液中的胆红素峰值进行诊断。
虽然普遍认为naSAH患者的临床病程“优于”动脉瘤性SAH患者,但关于此类患者的功能结局和并发症尚不完全清楚。来自英国伦敦伦敦大学医学院儿童健康研究所及大奥蒙德街医院神经外科的Aswin Chari等人开展了此项研究,旨在系统性评估naSAH病例的延迟诊断评估策略和临床结局,结果在线发表于2019年10月的《ActaNeurochirurgica》上。
二
研究方法
研究者通过以下方式总结了有关naSAH研究和治疗的文献(截止2018年4月):(1)迄今为止报告的并发症风险和功能结局的综合评估;(2)整理并比较该队列患者报告的各种神经血管成像策略和延迟诊断率。延迟诊断定义如下:初始血管成像策略未识别血管异常原因,但随后的再次血管成像识别出可诊断动脉瘤或任何其他可解释初始出血的血管异常。初始血管成像则定义为发作72h内进行的一种或多种专用脑血管成像技术(CTA、MRA或DSA)。纳入通过头颅CT或腰椎穿刺诊断为自发性SAH且初始血管成像阴性的成人患者(≥16岁)。排除创伤性SAH。主要结局为发作后6个月时的功能结局,次要结局包括出院时和发作后≥1年的功能结局、延迟诊断(包括发现异常的成像时间和方式)、并发症(再出血、脑积水、血管痉挛、癫痫或血清钠异常)、住院时间等。使用随机效应模型估计主要结局指标的汇总比例。
三
研究结果
结果显示,共纳入58项研究,包括4473例患者。队列分为PnaSAH(49.9%)、non-PnaSAH(44.7%)和腰椎穿刺确诊的放射学阴性SAH(5.4%)。WFNS分级、Hunt-Hess分级和Fisher分级的汇总比例见图1。
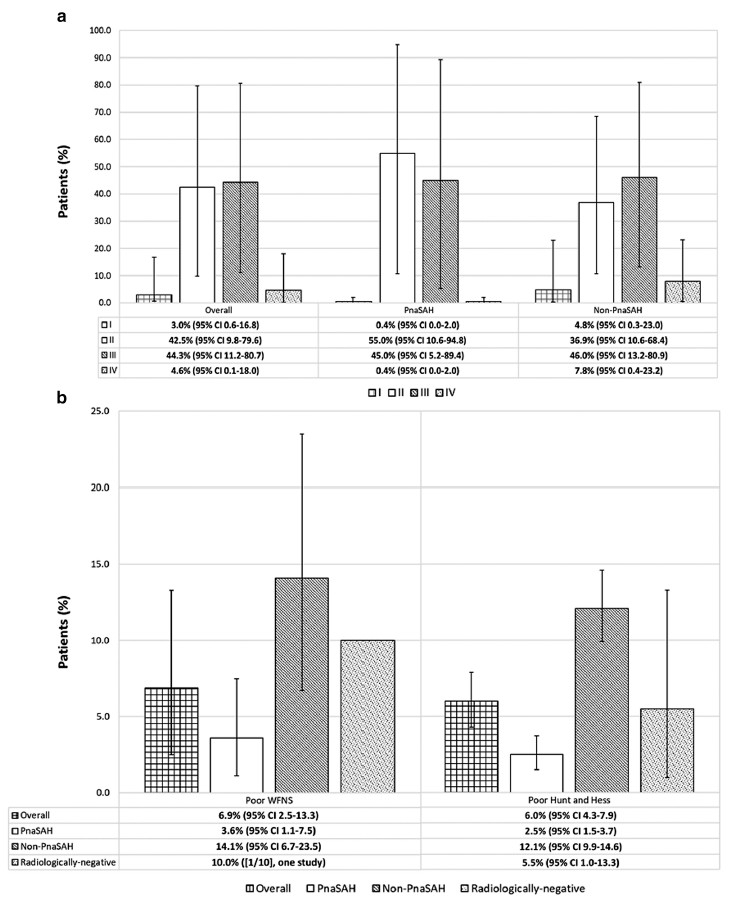
图1. a按出血类型分层的Fisher分级。由3项研究(350例患者)得出汇总百分比。b按出血类型分层呈现WFNS和Hunt-Hess分级。由9项研究(594例患者)得出汇总的WFNS百分比。由19项研究(1545例患者)得出的汇总Hunt-Hess分级的百分比信息
non-PnaSAH患者中临床和放射学分级较差的患者比例较高。报告的初始血管成像策略具有异质性,最常见的初始血管成像模式是数字减影血管造影(64%)。18项研究报道了延迟诊断数据,在总共1965例患者中,有89例在延迟检查时发现血管异常(范围从0-17.3%),比例为3.9%( 95% CI: 1.9-6.6, I²=85.6%)(图2),即3.9%[95%CI: 1.9-6.6]的患者在延迟检查期间发现了血管异常,延迟诊断中最常见的诊断为前循环动脉瘤(60.6%)(表1)。7项研究报道了根据出血模式进行分层的延迟诊断数据,PnaSAH患者的延迟诊断率为3.5%(95%CI:1.0-7.5, I²=28.3%),non-PnaSAH患者则为13.6%(95%CI: 7.4-21.3, I²=74.3%)。
表1. 66例患者的延迟诊断详情


图2. 显示延迟诊断风险的森林图(95%CI)。水平线表示95%CI;实线方块表示每项研究的点估计值,菱形表示延迟诊断的汇总比例(3.9%[95%CI: 1.9-6.6, I²=85.6%])。实心正方形的大小与研究的比重成正比
对延迟检查的时间或方式没有统一的策略。诊断后3-6个月,有利的改良Rankin量表(modifiedRankin Scale, mRS)评分(0-2分)的汇总比例为92.0%[95%CI: 86.0-96.5]。按照出血模式分层时发现non-PnaSAH患者在3-6个月和≥1年时发生不良功能结局的可能性是PnaSAH患者的两倍(图3)。

图3. 按出血类型分层的改良Rankin量表结局
并发症包括再出血(合并风险3.1%[95%CI: 1.5-5.2])、脑积水(合并风险16.0%[95%CI: 11.2-21.4])、血管痉挛(合并风险9.6%[95%CI: 6.5-13.3])和癫痫发作(合并风险3.5%[95%CI: 1.7-5.8])。按照出血模式分层时发现,non-PnaSAH患者发生上述并发症的风险约为PnaSAH患者队列的两倍(表2)。
表2. 按 naSAH 出血模式分层的出血后并发症

综上所述,non-PnaSAH患者的延迟诊断率较高(13.6%[95%CI: 7.4-21.3]),良好功能结局的比例较低(87.2%[95%CI: 80.1-92.9]),并发症风险较高。
四
研究结论
最后,研究结果表明,初始血管造影成像阴性的自发性SAH患者的研究和管理存在着很大的差异性。与non-PnaSAH患者队列相比,PnaSAH患者队列中良好功能结局的患者比例较高;non-PnaSAH患者队列的延迟阳性诊断率较高。然而,值得注意的是,由于在初始和延迟神经血管成像策略方面存在差异性,因此将延迟诊断归因于患方单方面因素(临床或影像学)是很困难的。因此,本系统综述强调需要根据出血的初始模式和临床放射学状态,对该患者队列进行进一步的循证分层,有必要开展一项大规模前瞻性多中心观察性研究从而帮助识别高危患者与低危患者,进一步明确针对该类异质性患者群体的最佳个体化治疗管理策略。





