研究背景
颅内椎基底动脉夹层动脉瘤(intracranial vertebrobasilar dissecting aneurysm, IVBDA)是最常见的颅内动脉夹层之一。较大的IVBDA可能导致脑干受压,可导致神经功能缺损,因此,针对未破裂的大型IVBDA伴脑干压迫患者的治疗应针对动脉瘤破裂的预防和对脑干占位效应的缓解。大型IVBDA通常由于高破裂风险和生长特征而预后不良,伴脑干压迫时在治疗上存在困难,来自韩国天主教大学首尔圣玛丽医院神经外科的Yong Sam Shin等人开展了此项研究,对基于不同方式治疗的未破裂颅内椎基底动脉夹层动脉瘤伴脑干压迫患者的临床和影像学结局进行了评估,结果发表在2019年10月的《AmericanJournal of Neuroradiology》上。
【Ref:Cho DY, et al. AJNR Am J Neuroradiol. 2019 Oct 10.doi: 10.3174/ajnr.A6252.】
研究方法
本研究中,研究者纳入2009年1月至2017年12月收治的28例未破裂颅内椎基底动脉夹层动脉瘤伴脑干压迫患者。治疗方法为观察(n=6)、支架辅助弹簧圈栓塞(n=9)、载瘤动脉闭塞(n=6)和血流导向装置治疗(n=7)。回顾性收集患者基线特征、动脉瘤尺寸变化、再治疗率、卒中发生率和mRS评分变化的数据,其中动脉瘤尺寸变化指根据初始和末次MR成像检查时IVBDA的大小计算尺寸减少的百分比。
研究结果
表1显示了4个不同治疗组患者的基线特征数据,表2显示了4个不同治疗组患者的放射学和临床结局。
表1. 4 个不同治疗技术组患者的基线特征a
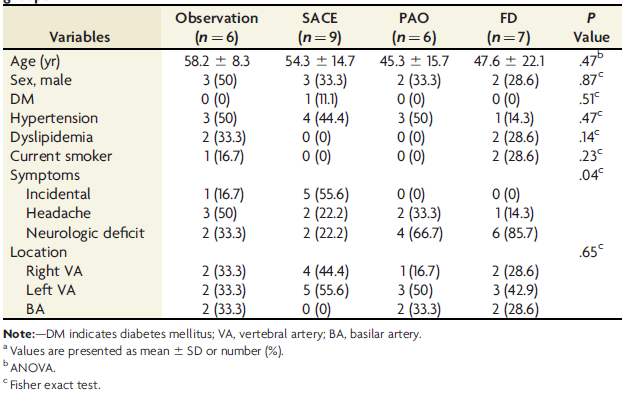
表2. 4个不同治疗技术组患者的放射学和临床结局a
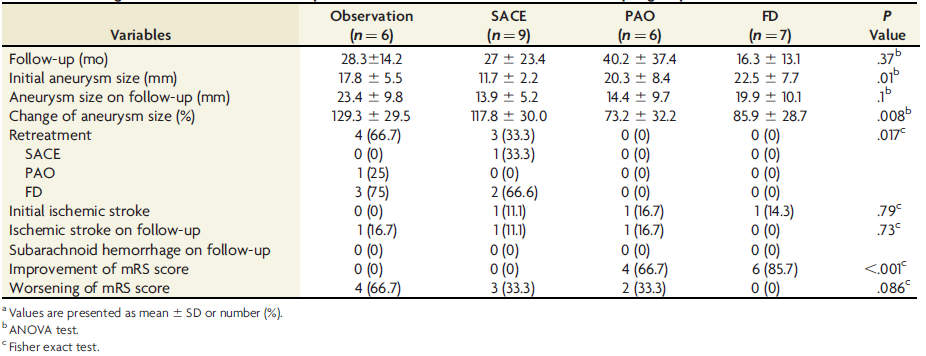
血流导向装置治疗组中夹层动脉瘤的初始尺寸最大(22.5±7.7 mm),其次是载瘤动脉闭塞组(20.3±8.4 mm)、支架辅助弹簧圈栓塞组(11.7±2.2 mm)和观察组(17.8±5.5 mm)(P=0.01)。载瘤动脉闭塞组中动脉瘤尺寸的缩小率最高(26.7±32.1%),其次是血流导向装置治疗组(14.1%±28.7%)、支架辅助弹簧圈栓塞组(-17.9±30.3%)和观察组(-31.5±30.8%)(P=0.007)(图1)。
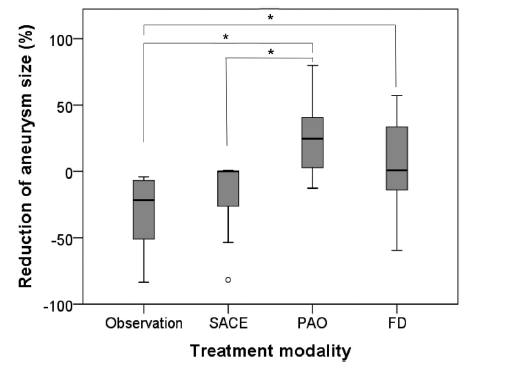
图1. 基于不同治疗方式的椎基底动脉夹层动脉瘤尺寸减小。载瘤动脉闭塞组动脉瘤缩小程度最大,血流导向装置治疗组、支架辅助弹簧圈栓塞组、观察组次之。星号表示P<0.05。
在观察组(4/6,66.7%)和支架辅助弹簧圈栓塞组(3/9,33.3%)因脑干占位效应加重和mRS评分恶化而接受了再次治疗,其他治疗组患者无需额外治疗(P =0.017)。初始和随访卒中发生率在不同治疗组之间均无统计学差异(P=0.79;P=0.73)。随访时,在血流导向装置治疗组(6/7,85.7%)和载瘤动脉闭塞组(4/6,66.7%)共10例患者中观察到mRS评分改善,但在支架辅助弹簧圈栓塞组和观察组中未观察到mRS评分改善(P=0.001)。观察组中mRS评分恶化最常见(4/6,66.7%),其次为支架辅助弹簧圈栓塞组(3/9,33.3%)、载瘤动脉闭塞组(2/6,33.3%)和血流导向装置治疗组(0/7,0%),但mRS评分恶化率之间的差异不具有统计学显著性(图2)。
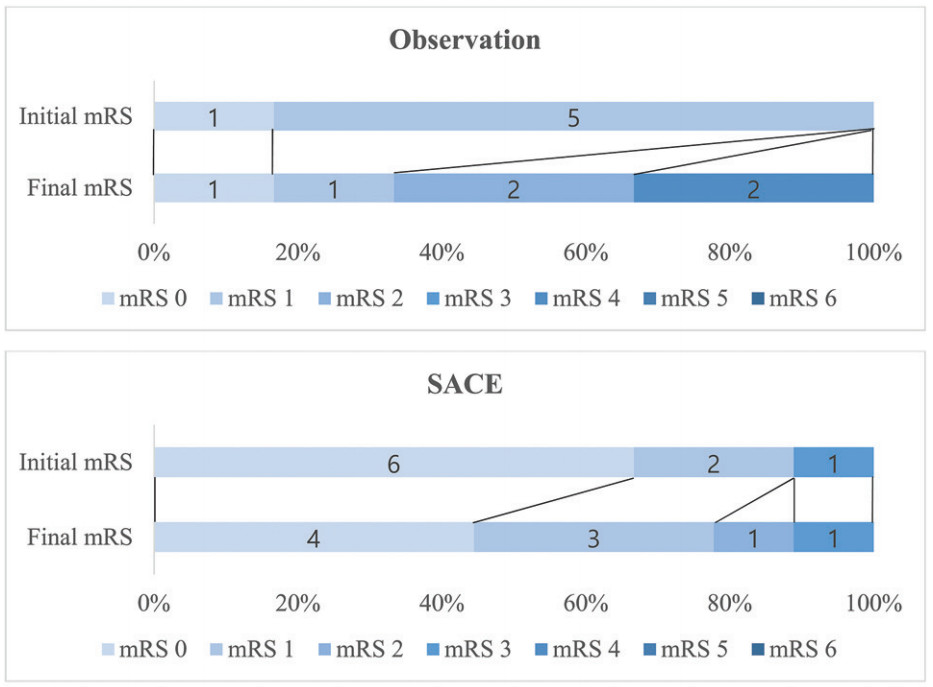
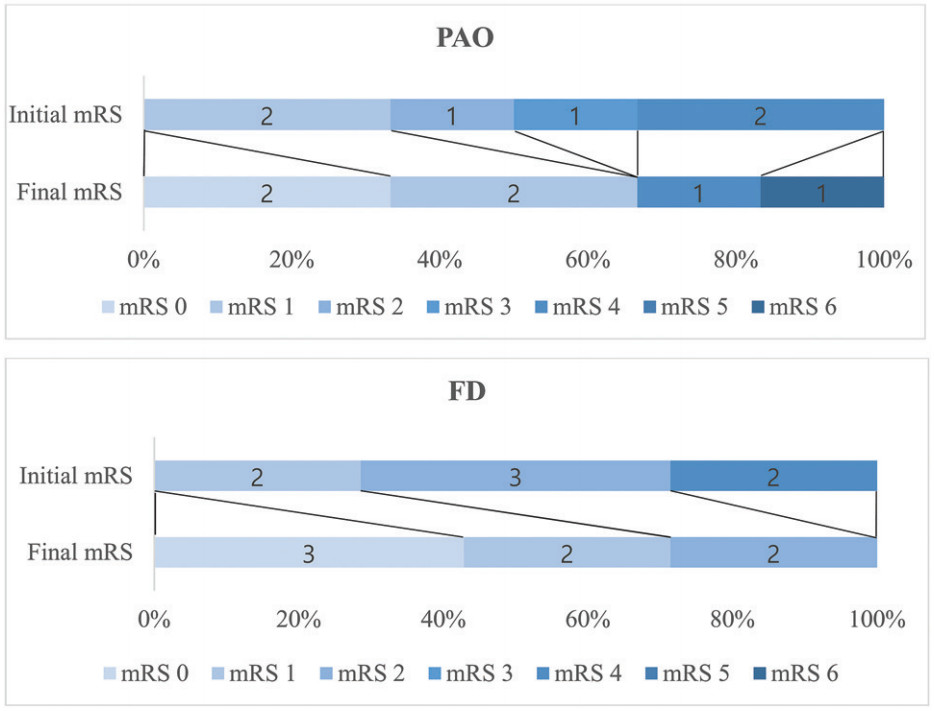
图2. 基于不同治疗方式的mRS评分改变
研究结论
最后,研究结果表明,伴有脑干压迫的未破裂颅内椎基底动脉夹层动脉瘤在未治疗时可加重神经功能缺损和进一步增大。在治疗颅内椎基底动脉夹层动脉瘤伴脑干压迫时,应考虑载瘤动脉闭塞和血流导向装置治疗以减小动脉瘤尺寸,并改善mRS评分。
黄清海教授点评:
本文比较了伴有脑干压迫的椎基底动脉夹层动脉瘤不同治疗方式的临床结局,作者认为载瘤动脉闭塞和FD可能是较好的选择。但由于每一组的病例数较少,且部分包涵了基底动脉夹层动脉瘤,因此其结果及作者的观点不能简单的推广应用。事实上,由于基底动脉中上段穿支血管较多,FD在基底动脉的应用仍有很大争议。在研究后循环动脉瘤治疗时,应该将基底动脉与椎动脉区别对待。





