研究背景
血管内栓塞治疗(endovascular embolization treatment, EVT)是颅内动脉瘤的主要治疗方法之一,在全球范围内日益普及。出血和血栓栓塞事件是EVT后最常见的并发症,但颅内感染性并发症是非常罕见的,到目前为止仅报道了6例动脉瘤EVT后发生脑脓肿的病例。来自土耳其伊斯坦布尔Cerrahpasa大学医学院神经放射科的Naci Kocer等人报道了两例2例动脉瘤EVT后发生脑脓肿的病例,并针对动脉瘤EVT后发生脑脓肿的文献进行了相关回顾讨论,结果发表在2019年7月的《WorldNeurosurgery》上。
【Ref: Dogan SN,et al. World Neurosurg. 2019 Jul;127:199-205. Doi: 10.1016/j.wneu.2019.02.220】
在该病例报道中,作者分别描述了前交通动脉和大脑中动脉动脉瘤弹簧圈栓塞后发生脑脓肿的2例病例。病例1是一名80岁男性患者,影像学检查提示颅内前交通动脉瘤,宽颈伴部分血栓形成(图1)。
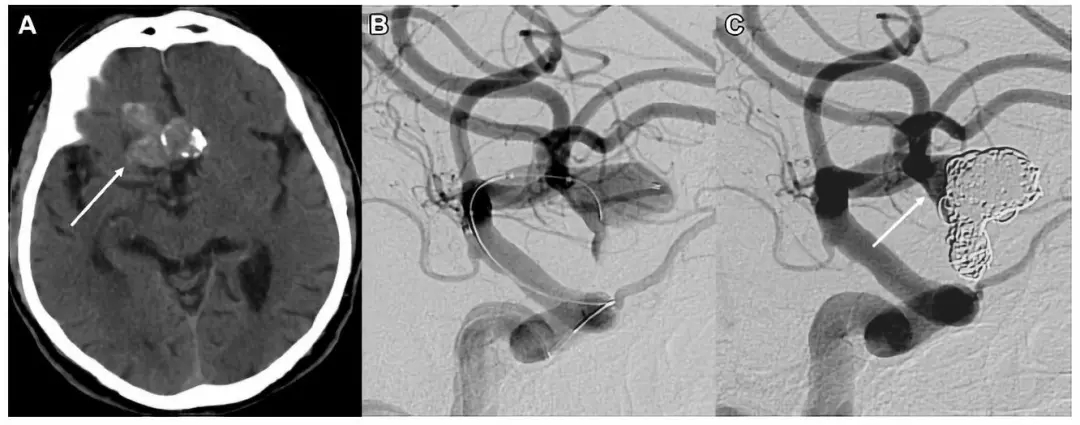
图1. (A)平扫CT(箭头)和(B)血管造影,显示前交通动脉的36×38×25 mm部分血栓形成的动脉瘤。无血栓部分的尺寸为13×11×7 mm。(C)栓塞的动脉瘤在动脉瘤颈部有轻微残留充盈(箭头)。
考虑患者年龄及合并症情况行血管内治疗,术中未使用预防性抗生素,治疗后动脉瘤瘤颈处存在轻微残留充盈,术后10天检查无异常,术后2个月因言语困难、头晕、头痛就诊,伴发热、白细胞增多、CRP升高。血培养阴性,尿检提示中度尿路感染。血管造影提示右侧大脑前动脉A2段重度狭窄伴动脉瘤子囊复发性充盈增加。脑部MRI成像提示新发左侧额叶血管源性水肿,左侧额叶基底及左侧基底节区T2高信号分叶状病灶,环形强化,弥散加权成像显示左侧基底节区弥散受限(图2)。
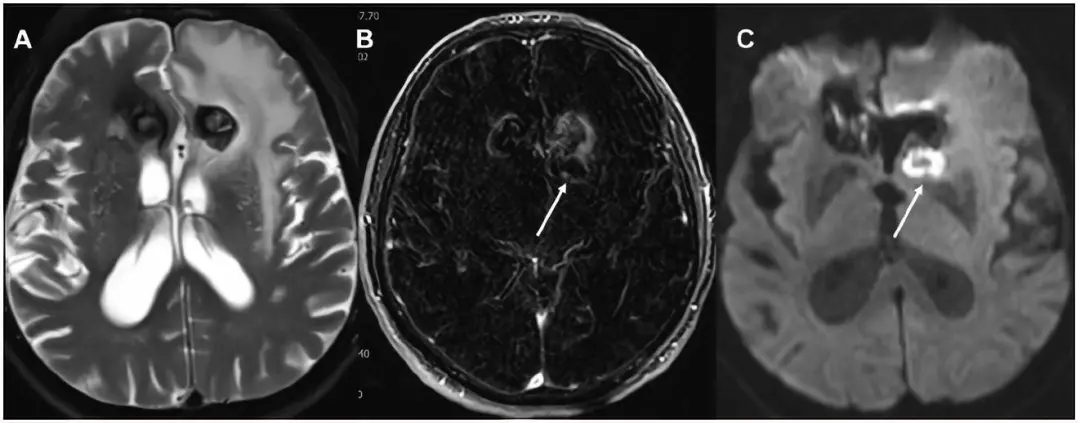
图2. (A)左侧额叶血管源性水肿的磁共振成像。(B)对比增强减影图像和(C)弥散加权图像显示左侧额叶基底部环形强化(箭头)和弥散受限(箭头),提示脑脓肿。
广谱抗生素经验性治疗2周后无好转行手术引流,脑脊液和脑组织培养阴性,但病理学诊断符合脑炎和脑脓肿。术后2周患者完全恢复,MRI提示病灶消退(图3)。
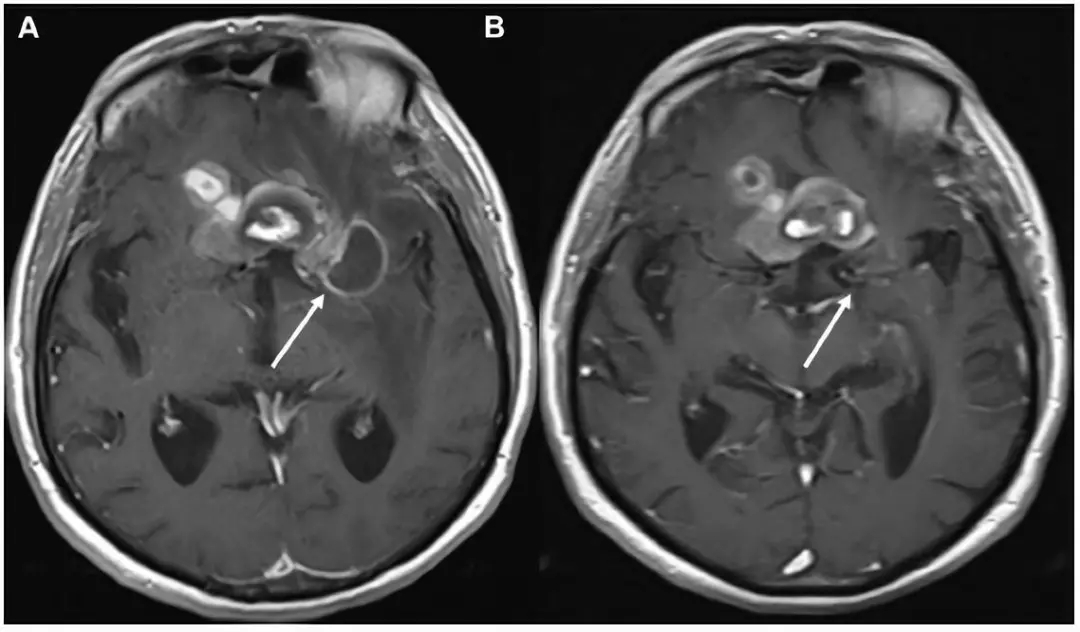
图3. (A)抗生素治疗2周后的对比增强T1图像,显示病变进展(箭头)。(B)磁共振成像显示手术引流后病变增强完全消退(箭头)。
病例2是一名38岁女性患者,初次影像学检查提示MCA分叉部宽颈巨大动脉瘤,患者拒绝手术治疗,1年后血管造影提示动脉瘤转化为尺寸增大的部分血栓形成的蛇形动脉瘤,行EVT治疗(图4)。术中未使用预防性抗生素治疗,患者出现轻度言语困难,MRI提示左侧颞叶MCA下干急性缺血(图4),开始抗凝治疗后症状缓解。
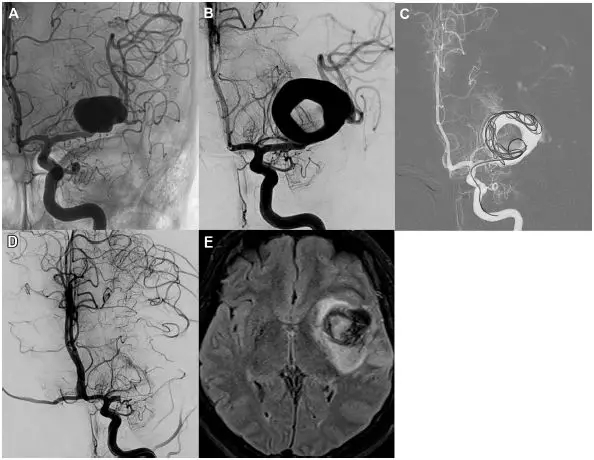
图4. (A)血管造影显示左侧大脑中动脉分叉处巨大动脉瘤,同时累及上、下干。(B)1年后,动脉瘤增大,部分血栓形成和蛇形。(C,D)球囊闭塞试验后,进行载瘤动脉闭塞完全栓塞动脉瘤。(E)治疗后的磁共振成像,显示大脑中动脉下干区域急性缺血,此时患者出现轻度言语困难。
1月后,患者出现语言障碍、意识模糊、头痛、面瘫,复查头部MRI提示脑脓肿病灶,环形强化,弥散受限,轴位血管源性水肿(图5)。
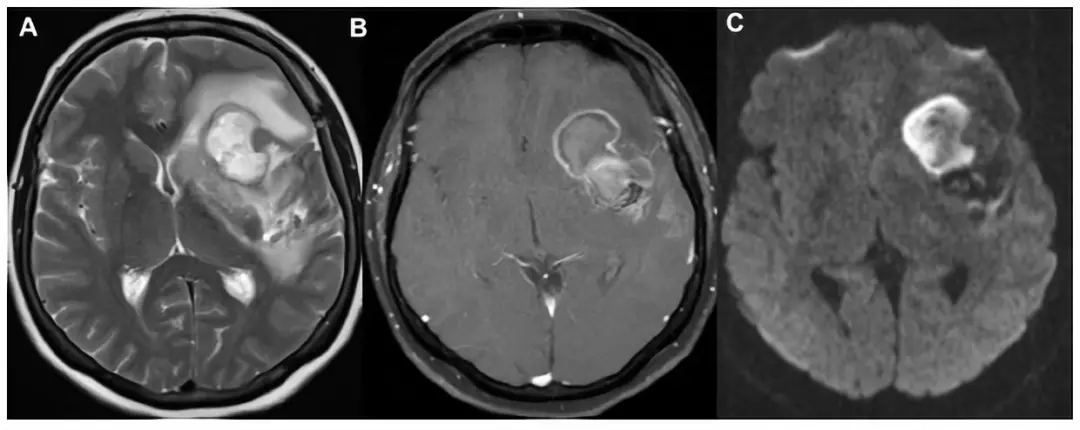
图5. (A-C)磁共振成像显示提示脑脓肿病灶,环形强化,弥散受限,周围血管源性水肿。
外周血白细胞正常,CRP升高,广谱经验性抗生素治疗1周后因脓肿大小及症状未缓解行手术引流,引流后症状缓解出院。3个月后再次因右侧轻偏瘫行MRI检查提示弹簧圈栓塞动脉瘤囊附近新发脓肿需行手术治疗,切除脓肿和栓塞的动脉瘤囊,随后对邻近脓肿进行引流(图6)。脓肿组织培养提示存在耐甲氧西林葡萄球菌分离株,给予美罗培南抗生素治疗。2周后,患者症状缓解出院。出院后2个月行MRI检查未发现脓肿存在(图6)。
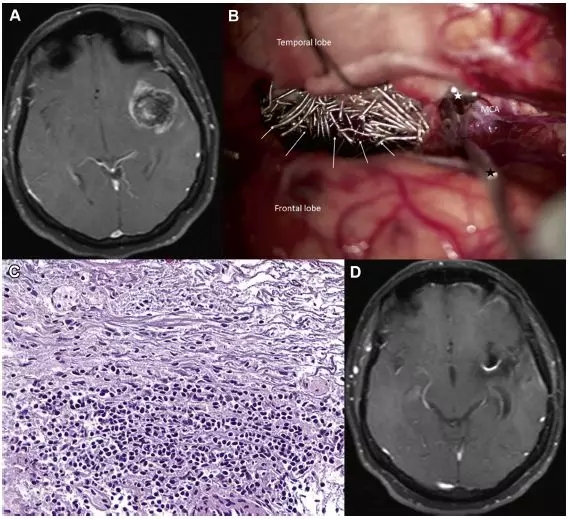
图6. (A)磁共振成像显示栓塞动脉瘤周围新发脓肿。(B)额颞部开颅,暴露外侧裂。随后,广泛分离外侧裂,以便检查既往栓塞的动脉瘤,该动脉瘤位于外侧裂。吸引器(黑星)辅助显露大脑中动脉,在最后穿通动脉后立即用动脉瘤夹(白星)夹闭,留下动脉M1段。打开动脉瘤壁(白色箭头)取出弹簧圈。除致密弹簧圈填塞外,动脉瘤腔内还存在脓液/感染性物质。(C)显示血管壁炎性细胞浸润的显微照片(苏木精和伊红,×400)。(D)2个月后进行的磁共振成像显示无脓肿。
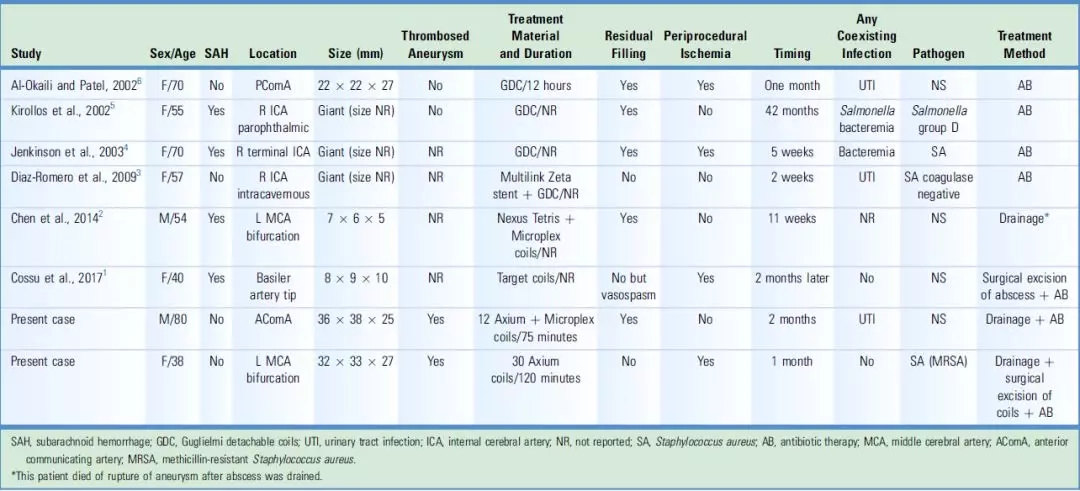
作者在讨论中指出,脑脓肿在开颅手术中发生率为0.5%-0.6%,但是血管内治疗后发生颅内感染非常罕见。诊断性和治疗性血管造影术后可发生菌血症和败血症。然而,神经血管造影手术的感染风险较低,因为当血脑屏障保持完整时,脑实质对感染的抵抗性较强。各种来源的促炎介质可导致血脑屏障破坏和血管源性水肿的产生。动脉闭塞、血管痉挛、栓塞或盗血现象可导致围手术期缺血的发生;这种缺血可导致炎症介质释放和血脑屏障破坏。部分血栓形成的动脉瘤在弹簧圈栓塞和血脑屏障破坏后也可能引起炎症介质的额外释放。当动脉瘤囊完全被弹簧圈栓塞时,纤维蛋白膜将动脉瘤囊与循环隔离。然而,在动脉瘤瘤颈的残留充盈过程中,新生内皮困难。因此,动脉瘤囊内的非绝缘线圈可作为异物并成为污染源。动脉瘤壁上的滋养血管,特别是临近神经实质时,可从软脑膜表面发展。体积较大的动脉瘤释放更多的炎症介质;此外,邻近神经实质或嵌入实质内的动脉瘤,容易从软脑膜表面形成血管通道。在大/巨大动脉瘤中,血脑屏障的破坏和伴随的滋养血管的过度发育可能导致感染性病原体在菌血症期间传播到邻近的神经实质。大多数已发表动脉瘤EVT后颅内感染的病例涉及大和巨大动脉瘤,如表1所示。
表1. 动脉瘤血管内治疗后发生脑脓肿病例的文献综述
综上所述,各种因素可导致动脉瘤EVT后形成脑脓肿,包括以下几点:第一,由于围手术期缺血或促炎症介质从部分血栓形成和栓塞的动脉瘤中释放所导致的血脑屏障(blood-brain barrier, BBB)受损;第二,栓塞动脉瘤的动脉壁中滋养血管的形成;第三,动脉瘤颈部残留充盈,动脉瘤囊未从循环中阻断;第四,动脉瘤生长时动脉瘤尺寸的增加会增加促炎症介质的释放;第五,手术持续时间延长和发生败血症。弹簧圈栓塞动脉瘤后几天,募集的血小板释放炎症介质。
总之,血脑屏障的破坏和伴随的滋养血管的过度发育可能允许全身性感染因子传播到邻近的神经实质并导致脑脓肿,尤其是在涉及大动脉瘤和巨大动脉瘤的病例中。如果发生这种情况,预防败血症至关重要。因此,必须严格遵守灭菌规则和指南。值得注意的是,预防性抗生素可能对长期预防感染无效,除非是涉及围手术期菌血症的病例。





