
NEXUS是基于美国神经外科医师协会,CNS (Congress of Neurological Surgeons),由Barrow Neurological Institute的Peter Nakaji医生和克利夫兰诊所的Nicholas C. Bambakidis医生组织建立的网站(http://www.cns.org/nexus)。网站完全免费开放,无需任何注册,网站主体基于病例的收集与归类,完美适配移动设备,旨在帮助神经外科医生迅速找到类似病例,并且学习世界各地的神经外科医生如何处理该病例。同时,每一个神经外科医生都可以上传自己的病例,在全世界的神经外科医生面前展示自己的技巧。
神外资讯每周末定期推送一期NEXUS的精选文章,与全中国的神经外科同道分享,共同学习进步。更多更新病例查看与投稿,欢迎登陆NEXUS官网。
右额ICP监测
编译:
杜倬婴 复旦大学附属华山医院
审校:
雷 霆 首都医科大学三博脑科医院
这一病例展示的是脑实质ICP监测的病例。患者是一位50岁女性,GCS 7分,机动车相撞致伤。
患者,50岁女性,机动车相撞致伤,送入创伤中心。撞击时患者佩戴头盔。患者在现场即昏迷,伴有呕血。急救人员予以现场紧急插管。
体格检查:
GCS 7T(E1M5V1T)。
双瞳孔等,对光反应存在,角膜反射,咳嗽反射存在。
右上肢刺痛定位,左上肢刺痛收缩。
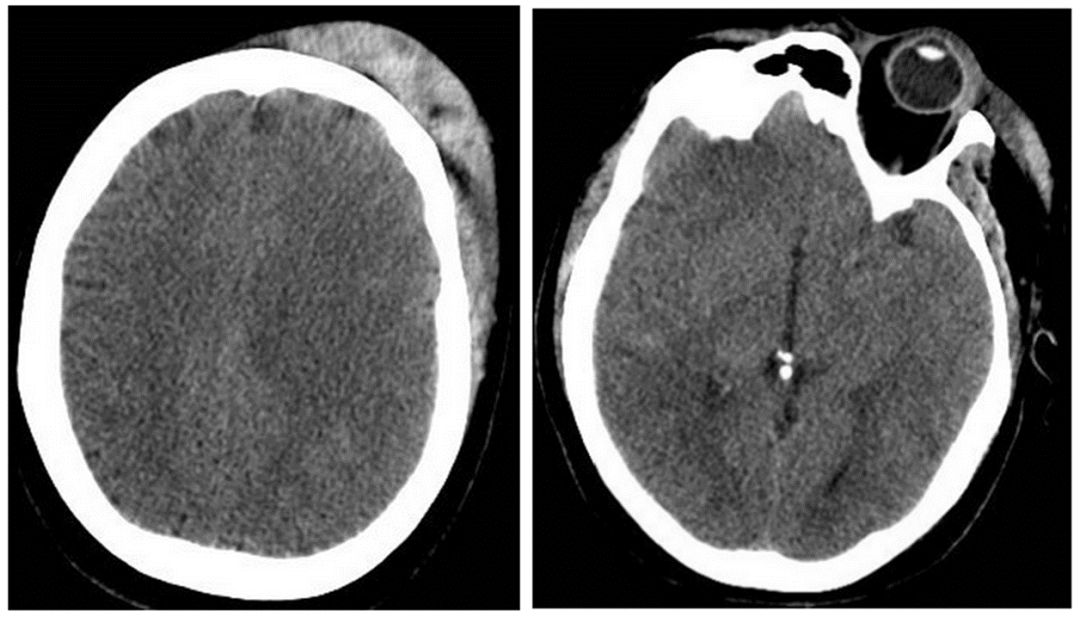
CT显示左侧头皮和眼眶挫裂伤,右侧颞叶脑沟中少量蛛网膜下腔出血。
患者GCS≤8分,且存在头颅CT异常,因此予以行右侧经额ICP监测。
虽然颅脑创伤基金会的指南建议重型颅脑损伤患者实行ICP监测,但也可以考虑在连续观察的情况下予以药物保守治疗。
如果需要行治疗性脑脊液外引流时,可以考虑在ICP监测的基础上再行脑室外引流(EVD)。
CT显示少量蛛网膜下腔出血,且脑池通畅,因此使用ICP监测而不是EVD。
ICP监测探头可以放置在多种部位:
硬膜外
硬膜下
脑实质
蛛网膜下腔
仰卧位。
床头抬高30-45°。
偏转:正中位,头部无需偏转。
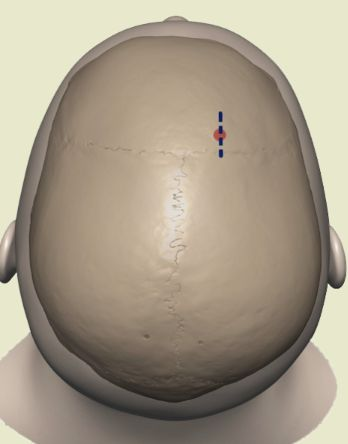
Kocher's点附近直切口。
冠状缝前方1cm,瞳孔中线处。
避免损伤中央前回运动区。
如果需要同时放置ICP以及EVD,切口可以在Kocher's点略偏前方或者外侧放的位置。
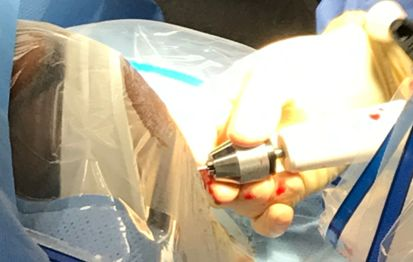
使用10#刀片行额部直切口。
将颅骨骨膜向两边分离。
使用曲钻小心依次钻通外层骨皮质、板障以及内层骨皮质。钻孔时,瞄准同侧内眦和同侧外耳道方向,垂直颅骨钻入。
使用钝头穿刺针小心打开硬脑膜。

固定螺栓从钻好的骨孔内拧入,以手指的力量拧紧,随后移除内芯。
连接前置放大器与传感器。
将Camino ICP监测仪的近端传感器(Integra LifeSciences corporation,Plainsboro,NJ)悬空,并使用套件内部的调零工具进行零点校准。
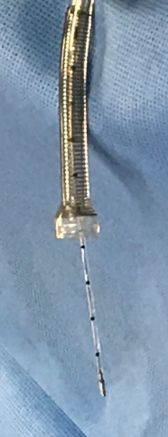
换能器通过螺栓插入,并略微进入右额叶的实质。
将传感器稍回退,旋紧加压帽。
小心将减张器安装在螺栓上,确认红色深度指示器低于减张器的顶端。
用含碘消毒液浸润的纱布包裹螺栓和减张器。
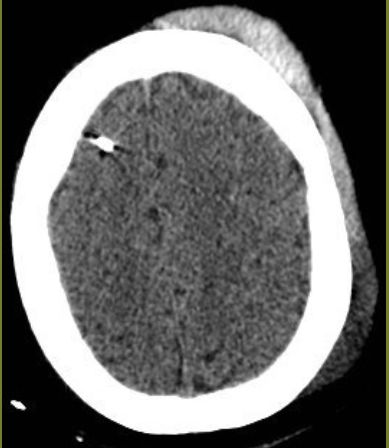
患者复查头颅CT提示蛛网膜下腔出血缓解。
体格检查提示GCS上升至11T(E4M6V1T)。
监测装置在术后3天时拔除。
患者出院转入脑外伤康复中心。
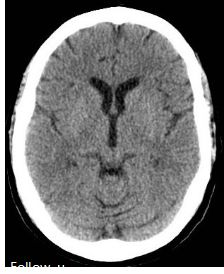
3个月随访时,患者恢复至GCS 15分,总体情况良好。遗留有轻度认知功能障碍。
放置ICP监测前行影像检查,避开颅骨骨折以及轴外(颅内脑组织外的部位)大出血。
虽然Kocher's点最常使用,但如果需要同时放置同侧EVD时,ICP应该放置在Kocher's点的前方或者外侧。
在ICP探头置入脑实质前记得调零。
由于“漂移”现象的存在,ICP监测值的可靠性通常在3天后开始降低;此时可以考虑拔除ICP,改行EVD。
一些ICP监测设备不兼容MRI,在影像检查前需进行确认。
重型颅脑损伤诊疗指南,第4版:
IIB推荐:对严重TBI患者建议使用ICP监测,以减少住院和伤后2周死亡率。
第3版指南中予以推荐,但第4版指南不予支持的建议:
所有可挽救的TBI患者(复苏后GCS 3-8)伴头颅CT异常,均应行ICP监测。异常头颅CT发现包括:血肿、挫裂伤、肿胀、脑疝或基底池受压。
sTBI患者头颅CT正常,但伴有下述2项或以上特征者应行ICP监测:年龄>40岁,单侧或双侧运动姿势异常,或SBP<90mmHg。
Carney N, Totten AM, O'Reilly C, et al. Guidelines for the Management of Severe Traumatic Brain Injury, Fourth Edition. Neurosurgery. 2017 Jan 1;80(1):6-15.
Piper I, Barnes A, Smith D, Dunn L. The Camino intracranial pressure sensor: is it optimal technology? An internal audit with a review of current intracranial pressure monitoring technologies. Neurosurgery. 2001 Nov;49(5):1158-64; discussion 1164-5.





