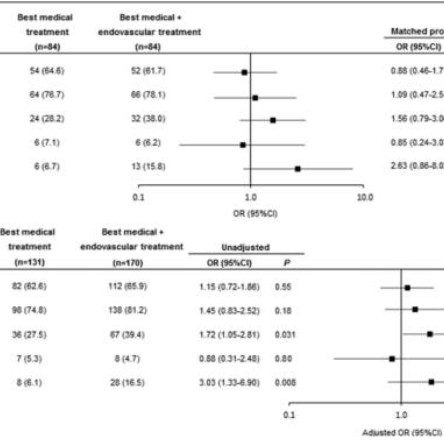
![]()
来自新加坡国立大学的Yeo教授等通过综述的方式讨论了目前关于血栓病理特性、血管通路问题、卒中发病机制、栓塞并发症、手术失败和术前成像等问题,有助于优化治疗决策。
————摘自文章章节
【Ref:Yeo LLL, et al. Clin Neuroradiol 2019 Mar . Doi: 10.1007/s00062-019-00777-1.】
血栓切除术是一项完全改变了急性缺血性脑卒中(AIS)治疗的革命性技术,通过现有的介入器械可以在特定的病人群体中实现 90% 以上的再通率。然而,尽管血栓切除术具有一定的有效性,但仍有一部分患者未能实现受累血管区域的再灌注,更有一部分患者尽管成功血管再通,但功能结局预后较差。迄今为止,暂未有如何处理术中血栓切除失败的相关指南。为了进一步了解血栓切除术失败的原因,来自新加坡国立大学的Yeo教授等通过综述的方式讨论了目前关于血栓病理特性、血管通路问题、卒中发病机制、栓塞并发症、手术失败和术前成像等问题,有助于优化治疗决策。
作者通过回顾文献后得出以下影响血栓切除术失败的若干因素:
一、血栓成份
1、血栓成份是决定其对机械取栓方法敏感性和成功再通机会的关键因素。血栓成份取决于其来源和病因,但一般由纤维蛋白和红细胞以及少量的白细胞组成(图1)。
2、血栓中的纤维蛋白/红细胞比例决定了其物理性质以及对血栓切除术的反应。无论采用何种取栓技术,低密度、富含纤维蛋白的血栓的血运重建率均降低。
3、径向力增大的新一代取栓支架可能更有效地取出富含纤维蛋白的坚固血凝块。
4、非典型来源的血栓,如钙化斑块或肿瘤性血栓更加难以清除。
5、在未来,有可能根据不同的凝块位置、凝块成分和患者因素对血栓切除器械和技术进行个性化定制。

图1. a.富含红细胞的血栓 b.富含纤维蛋白的血栓
二、血管通路
1、血栓切除术失败或放弃手术的常见原因是血管通路困难(图2、3)。
2、如果患者股动脉钙化或不通畅,主动脉弓扩张或颈部血管迂曲,则很难进入颅内循环。扩张的主动脉可能使得导管难以抵达,其他变异(例如牛型弓)可能使手术更具挑战性。
3、某些闭塞血管有时可通过替代入路抵达;常见的例子是基底动脉闭塞,桡动脉入路可作为其替代入路。颈动脉壁血肿形成发生术后栓塞并发症风险较高。
4、在对存在动脉粥样硬化病变的患者进行血栓切除术时,除支架取栓器外,通常还需要其他辅助器械,这将大大延长手术时间(图4)。
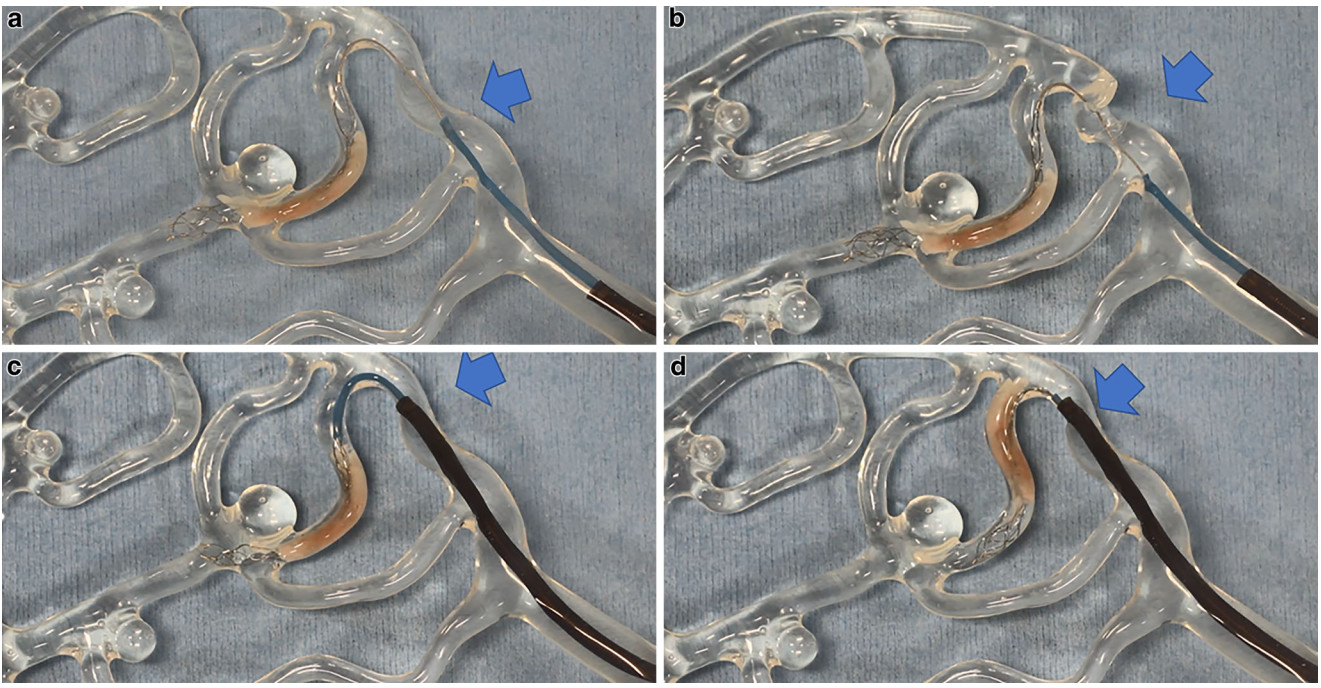
图2. 血管模型,证明中间导管在迂曲血管的重要性;a.在血管拐弯处未使用中间导管的支架回收导管;b. 在回撤时,摩擦力引起血管牵拉和变形,但拉动血凝块;c. 使用了中间导管的支架回收导管;d. 力方向的改变可使血凝块回撤而不使血管变形
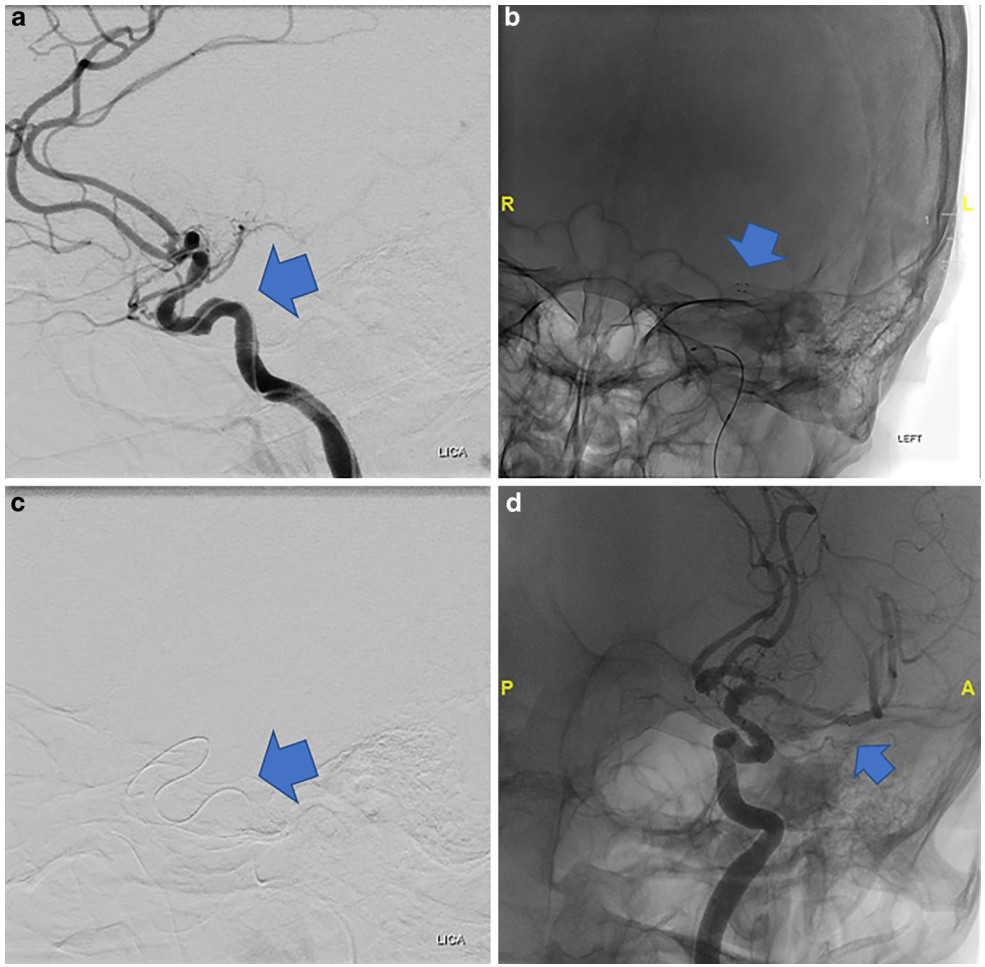
图3. 侧位 (a、c) 和正位 (b、d) 数字减影血管造影;血管的 S 形弯和导丝所在的迂曲路径;在支架取栓过程中,支架与管壁之间的高摩擦力导致支架意外脱离(c 和 d 中的箭头)
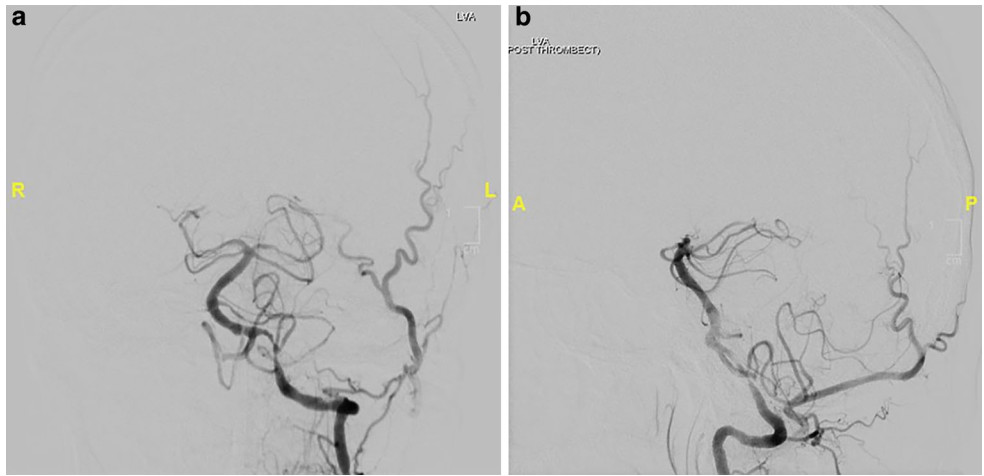
图4. 尝试取栓后,血管造影片上观察到潜在的基底动脉中段动脉粥样硬化性狭窄
三、远端栓塞和无效血运重建
1、当进行血栓切除术时,尽管血管再通良好,但可能得到更差的功能结局,原因是原始血栓脱落导致远端血管闭塞从而影响先前未受影响的大脑区域(图5)。
2、几项研究表明,在血栓切除术过程中使用球囊指引导管建立血流停滞状态可降低栓塞风险,从而获得更好的功能结局。后循环闭塞的远端栓塞较前循环为更多,这可能部分是由于缺乏血流阻断措施,因为球囊导引导管大多不用于此类手术。
3、清醒镇静手术的远端栓塞发生率高于使用全身麻醉的手术,这可能归因于血栓切除术过程中患者身体的移动及其他因素。
4、这些微小的栓子可以阻塞到可挽救缺血半暗带的侧支血流,诱发毛细血管的炎性损伤,甚至在以前未受影响的供血区域引起梗死,已证实这些碎片化血凝块的存在与临床结局较差相关。
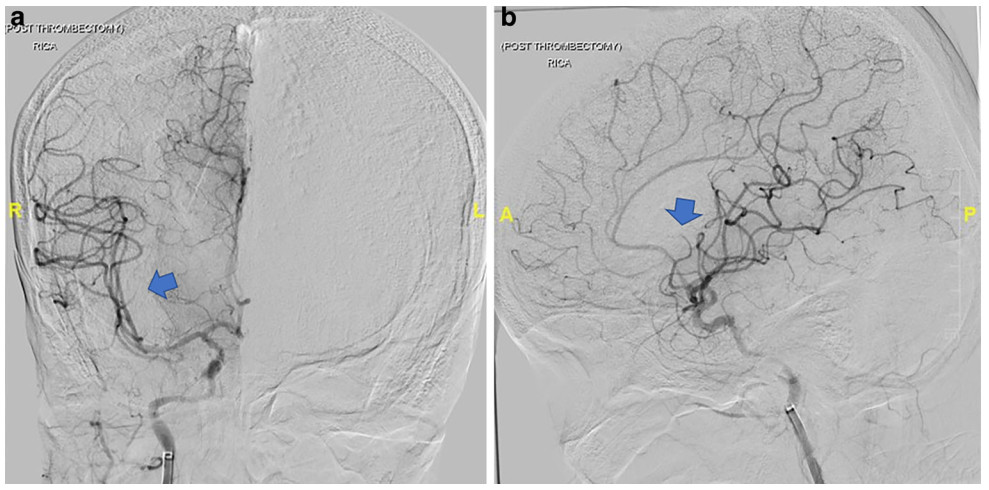
图5. 正侧位DSA提示直接抽吸血栓后,M3 段中存在远端栓子(箭头)
四、影像学提示血栓切除术后的预后
1、无论是 CT 血管造影 (CTA) 还是 MR 血管造影 (MRA),术前成像对操作者快速计划血栓切除术策略至关重要。它可以预先确定血管入路的最佳途径,并预测外科医生可能面临的任何问题。
2、大脑中动脉 (MCA) 高密度征可见于非增强 CT 扫描,与含有较高红细胞含量的血栓密切相关(图6)。
3、较大且位置较近的血栓经静脉溶栓的再通率较低,因此临床结局较差,并发症发生率较高。相反,对于时间较长的血栓,与静脉溶栓相比,抽吸血栓切除术的再通率更好。因此,识别和了解血栓负荷非常重要,因为其影响治疗决策。
4、MRI上更长和弯曲的易感血管体征也与再灌注治疗的有效性降低相关。良好的侧支循环与较好的静脉溶栓再通相关,但也可能有助于在机械血栓切除术中清除血栓。
5、动脉主干内的血凝块与潜在颅内动脉粥样硬化病变相关,前者可能在后者基础上形成血栓(图7)。
6、CT 扫描上血栓对造影剂的渗透性可通过造影前和造影后Hounsfield 单位 (HU)的变化来确定。与初始 HU 较低的富含红细胞血凝块相比,富含纤维蛋白的血凝块似乎具有渗透性,在给予造影剂后 HU 的增加较高。这具有临床意义,因为一些最近的文献表明,造影剂给药后 HU 增加与较小的梗死、更好的再通和静脉溶栓后更好的功能结局相关。
7、早期静脉显影可能与已梗死的组织相关,尤其是涉及基底节的组织(图8)。
8、软脑膜侧支循环持续时间长于静脉期也与梗死面积和不良功能预后相关(图9)。
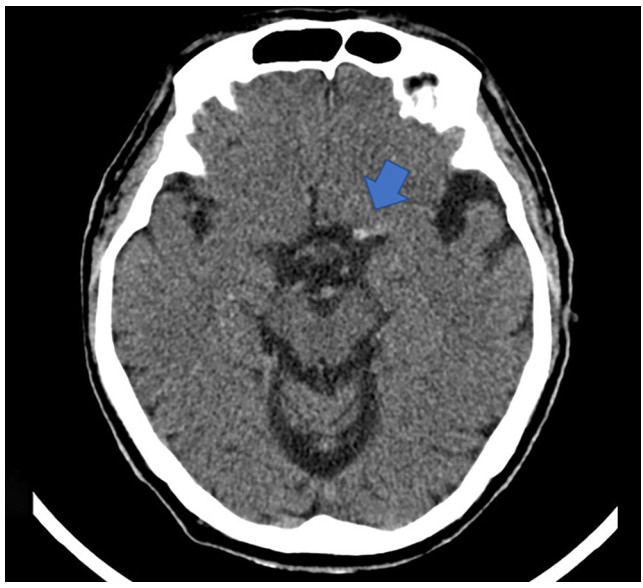
图6. 头颅CT提示大脑中动脉高密度征
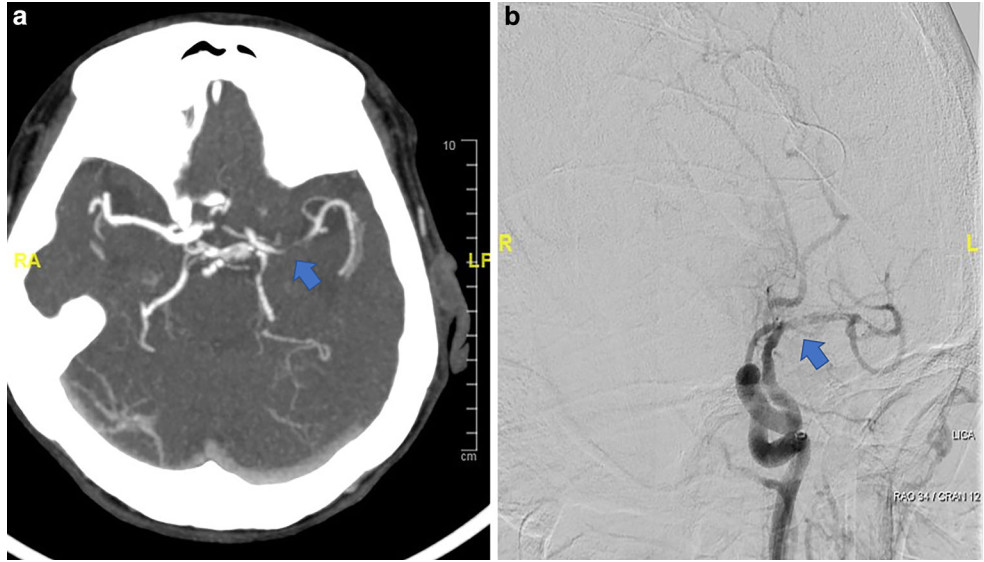
图7. a. CTA显示MCA主干闭塞(箭头),可见 MCA 分叉的分支。b.血栓切除术后DSA显示潜在的动脉粥样硬化病变(箭头)
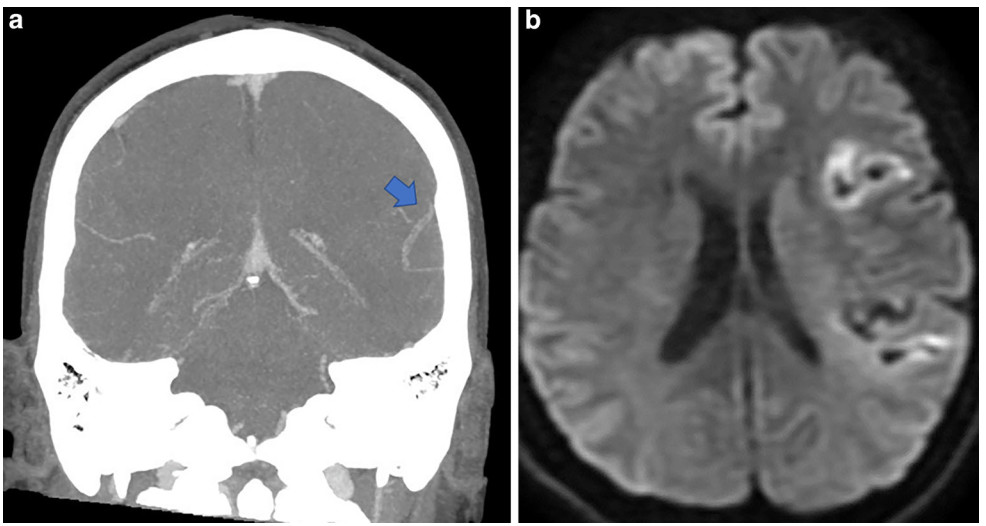
图8. CTA可观察到的早期静脉分流,显示 Labbe 静脉(a,箭头);尽管 TICI分级为 3,血栓切除术后血管再通,但已经存在梗死区域 (b)
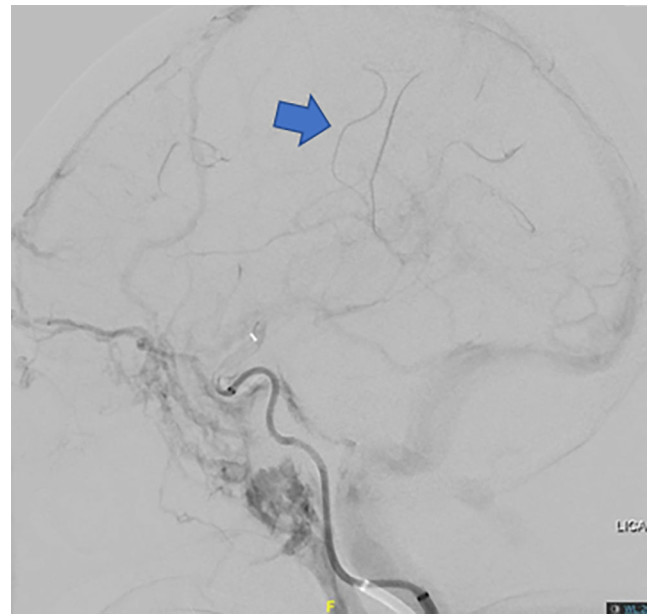
图9. DSA提示静脉引流晚期后可见软脑膜皮质血管(箭头),这与梗死组织和较差结局相关
小结:
AIS血栓切除术的失败与不良预后相关,神经功能缺损发生率高。本文介绍了当今神经介入医生所共同面临的关键问题和挑战,未来的研究工作需要集中在这些领域,需开发出解决这些问题的相应器械。