【Ref: Brown CE,et al.N Engl J Med. 2016 Dec 29;375(26):2561-9. doi: 10.1056/NEJMoa1610497.】
胶质母细胞瘤(GBM)恶性程度非常高,尤其是在对于治疗效果敏感的各种标记物皆为阴性的情况下,有效的治疗手段有限。CAR-T疗法多用于治疗血液系统肿瘤,而对实体肿瘤,尤其是胶质母细胞瘤的疗效有待证实。美国希望城贝克曼研究所的Christine E. Brown等在2016年12月的《N Engl J Med》杂志上发表论文,报道应用CAR-T疗法成功延缓胶质母细胞瘤复发的临床研究。
50岁男性,右颞额叶胶质母细胞瘤患者。肿瘤经手术切除,分子病理学检查发现,MGMT无甲基化和IDH1-R132H野生型。手术后辅助放疗和替莫唑胺化疗,但术后6个月MRI和PET-CT等影像学检查,发现肿瘤复发。随后患者转入靶向IL13BBζ的CAR-T疗法临床试验(NCT01975701),肿瘤不减反增,进展迅速,双侧大脑半球均出现多发性病灶。因此,该患者参加希望城癌症研究中心开展的靶向IL13Rα2的CAR-T疗法临床I期研究。通过插入共刺激分子CD137和IgG4-Fc突变体,减少CAR-T治疗过程中Fc-受体相互作用的脱靶效应。
首先,手术切除右侧颞叶、枕叶(T1)以及右侧额叶(T2-T7)的大部分复发肿瘤,再通过导管连续输入免疫T细胞至右侧颞叶和枕叶(T1)的瘤腔内。经过6周期治疗后,该局部肿瘤未见明显复发,而右侧额叶(T2-T7)处肿瘤复发(图1)。与此同时,患者出现下肢麻痹;全脊髓MRI发现肿瘤脊柱椎管转移,其中2处脊髓肿瘤直径为18mm和4mm。此后,改变给药途径,由局部给药改为脑室内系统性给药,将免疫T细胞持续注入患者右侧脑室,共进行10个周期。至治疗的第133天,发现颅内和脊髓内所有肿瘤均缩小;治疗的第190天时缩小达77%;再继续该治疗至MRI或PET-CT检查中无法辨认颅内和脊髓的转移性肿瘤(图2)。与此同时,内源性免疫细胞和炎症因子,包括IFN-γ、TNF-α、IL-2、IL-10和CXCL9等,迅速增加。治疗持续7.5个月,肿瘤无进展,提示通过脑室给靶向IL13Rα2药物的CAR-T疗法是一项有效的治疗措施。但治疗后第228天,在与原肿瘤不相邻的、甚至远隔处出现新发病灶。
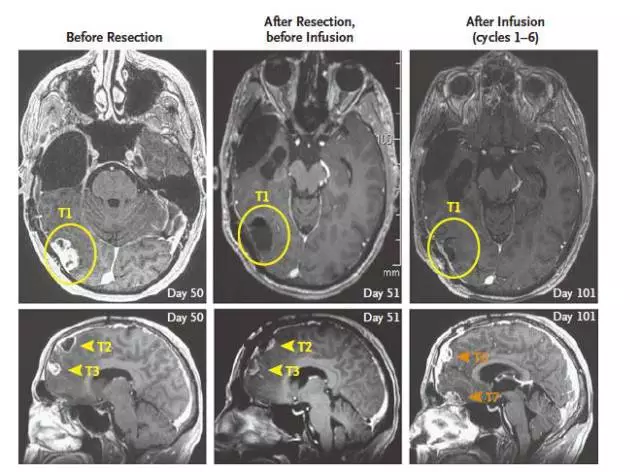
图1. 右侧颞叶、枕叶的T1处复发GBM部分切除后瘤腔内给以输入免疫T细胞治疗,发现T1局部未见肿瘤明显进展,而右额叶T2-T7处的肿瘤增大。
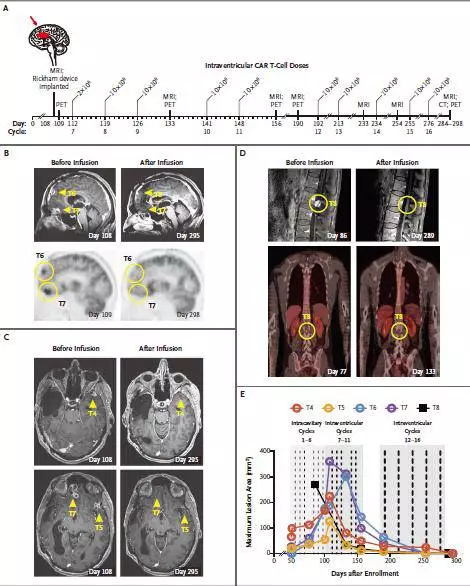
图2. 经脑室内靶向IL13Rα2药物的CAR-T疗法后,颅内复发GBM(B-C图)和脊髓转移GBM(D图)均明显缩小。
总之,该患者的治疗结果提示,CAR-T疗法不失为治疗恶性胶质瘤的有效手段;为胶质母细胞瘤患者提供新的希望。
(复旦大学上海医学院张海波编译,复旦大学附属华山医院陈灵朝博士审校,《神外资讯》主编、复旦大学附属华山医院陈衔城教授终审)




