
神外资讯【中华神外】专栏,每周发布一篇精选文章,今天刊登的是,由首都医科大学附属北京地坛医院神经外科冯恩山、梁庭毓、曹杨、李培亮、梁博、王小永、陈世超、孙际典、王芳在《中华神经外科杂志》2018年第六期“临床论著”上发表的“中枢神经系统真菌感染的临床诊治”,欢迎阅读。
摘要
目的
探讨中枢神经系统真菌感染的临床特点、诊断及手术治疗情况。
方法
回顾性分析2011年2月至2016年10月首都医科大学附属北京地坛医院神经外科收治的40例中枢神经系统真菌感染患者的临床表现、影像学特征、手术方式及治疗效果。40例患者均予以抗真菌药物治疗,其中新型隐球菌感染致高颅压23例,降颅压治疗无效后予以分流术治疗;颅内占位病变17例,其中2例采用立体定向活检术,15例采用开颅病变切除术。
结果
新型隐球菌感染致高颅压的23例患者中,21例为艾滋病患者,2例因合并其他疾病致免疫功能下降,实施分流术后高颅压症状消失18例,改善5例,未造成新型隐球菌感染扩散。随访6个月,19例无明显临床症状,3例原有症状明显改善,1例因肺部严重感染后死亡。颅内占位病变的17例患者中,16例为艾滋病患者,1例为开颅手术后真菌感染,其中行立体定向活检术确诊的2例患者予抗真菌治疗后症状明显改善;行开颅病变切除术后的15例患者症状改善良好,无神经功能缺失,仅1例因合并脑室内铜绿假单胞菌感染及脑积水后死亡。
结论
中枢神经系统真菌感染多发生于免疫缺陷的患者,主要表现为脑积水或颅内占位性病变,可发生于颅底、脑实质及脑室系统,影像学无特异性。治疗采用分流术或病灶切除术,并结合抗真菌药物治疗。
治疗结果
中枢神经系统真菌感染相对少见,多发生于免疫功能缺陷的人群。近年来,随着艾滋病发病率的增高、免疫抑制剂应用的增多、器官移植术后患者生存期的延长和恶性肿瘤化疗药物的应用以及糖尿病患者的增多等,导致该病有明显增加的趋势[1-2]。目前,该类疾病尚无公认的治疗规范,但本病易引起高颅压症状,严重威胁患者的生命安全,部分患者需要手术干预。因此,详细了解中枢神经系统真菌感染的临床特点、病变部位、易感因素、治疗和预后,对提高诊疗水平以及改善患者的预后至关重要[3]。本文回顾性纳入2011年2月至2016年10月首都医科大学附属北京地坛医院神经外科收治的40例中枢神经系统真菌感染的患者,对其临床特点、诊断流程及手术治疗情况进行分析、总结,旨在提高该病的诊疗水平。
资料与方法
1.临床资料:
本组40例患者中,男37例,女3例;年龄为18~69岁,平均(45.0±13.0)岁。包括隐球菌性脑膜炎23例,分别有头痛、头晕、恶心、呕吐、视盘水肿等高颅压症状;颅内占位病变17例,其临床表现取决于病变部位。其中37例为艾滋病患者,1例为枕叶血管畸形开颅切除术后合并中枢神经系统真菌感染患者,2例为糖尿病史14年的患者。
2.实验室检查:
23例新型隐球菌感染致高颅压的患者均通过腰椎穿刺术证实,颅内压力>300 mmH2O(1 mmH20=0.0098 kPa),白细胞数为15~200×106/L,蛋白为20~1 214 mg/L,脑脊液墨汁染色阳性。
3.影像学资料:
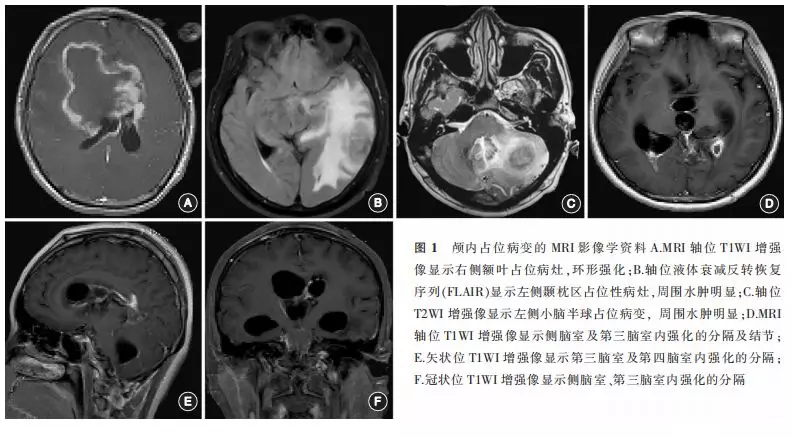
在23例新型隐球菌感染致高颅压患者中,头颅MRI和(或)CT明确脑积水,疑似不完全梗阻性脑积水者5例,脑室大小正常甚至体积减小者18例。17例颅内占位病变的患者影像学表现无特异性,与其他炎性反应及肿瘤难以区分,位于脑实质内的表现为T1WI呈等或低信号,T2WI呈高或等信号,病灶一般呈环形强化,周围脑组织水肿明显(图1 A~C);脑室内多发囊性占位者可见强化的分隔及脑室扩大、室旁水肿(图1 D~E)。
4.治疗方法:
40例患者均予以两性霉素B、氟康唑、伏立康唑及5-氟胞嘧啶单一或联合抗真菌治疗;艾滋病患者中有17例同时行高效抗反转录病毒治疗。23例隐球菌感染的高颅压患者均为甘露醇、利尿剂等降颅压治疗无效后予以分流术治疗,脑室大小正常甚至体积减小的18例患者实施腰大池-腹腔分流术,脑室扩大疑似不完全梗阻性脑积水的5例患者实施侧脑室-腹腔分流术。分流管均配有体外可调压分流泵,术前分流泵压力均设为110 mmH2O。颅内占位的17例患者中,位于丘脑及基底核区和颅内多发病灶的2例患者采用立体定向活检术,其余病例行开颅手术切除肉芽肿或脓肿。位于前颅底部的肉芽肿质地坚硬,伴骨质明显破坏;位于脑实质内或脑室内的肉芽肿质地较软,易于吸除。
结果
23例新型隐球菌感染致高颅压的患者中,经腰大池-腹腔分流术治疗后18例患者术后高颅压症状均得到缓解或完全消失,其中3例术后第1天始视力明显改善;2例术后出现坐位、立位头晕,予以分流泵压力调至180 mmH2O后缓解,考虑术后患者颅内压力变化过快所致;3例术后出现头晕,与体位变化无明显相关性,调整分流泵压力后头晕症状变化不明显,约1周后头晕症状好转。随访6个月,19例患者无明显临床症状,3例患者的原有症状明显改善,1例因肺部严重感染后死亡。5例疑似不完全梗阻性脑积水患者经侧脑室-腹腔分流术后高颅压症状均明显改善。所有患者术后1个月内随访无新型隐球菌感染扩散证据。
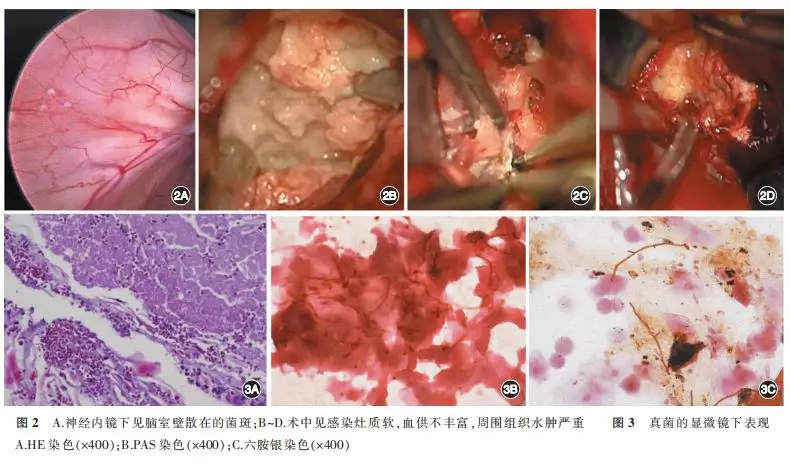
颅内占位病变的17例患者中,2例行立体定向活检术确诊为真菌性占位的患者给予抗真菌治疗后症状明显改善。15例采用开颅占位切除术的患者术后症状改善良好,无神经功能缺失,仅1例因合并脑室内铜绿假单胞菌及脑积水后死亡。3例侧脑室内多发囊性占位者神经内镜下可见脑室壁多发菌斑结构(图2A),位于颅底、脑实质及脑室系统的肉芽肿血供不丰富,周围组织水肿严重(图2 B~D)。所有确诊为真菌感染的病例,炎性反应的实体部分镜下可见明显的孢子、菌丝等真菌典型结构(图3 )。
讨论
中枢神经系统真菌感染可见于任何年龄,多发于30~50岁[4],感染途径主要有以下4种[1,5]:
(1)直接感染:如开放性外伤;
(2)血行播散:如肺部、肠道等的真菌感染血源性播散至颅内;
(3)邻近感染:如颅面部(鼻旁窦、眼眶等)真菌感染;
(4)隐源性:感染途径不明确。常见易感人群为免疫力低下患者。
由于致病真菌的特点不同,可引发不同病证。本组的40例中枢神经系统真菌感染主要表现为隐球菌性脑膜炎和颅内占位性病变,现将引发的临床病证和治疗方法分述如下。
一、临床病证
1.脑膜炎、脑膜脑炎及脑积水:
引起此类临床表现的真菌体积较小,可进入脑组织微循环中种植,引起脑膜炎或脑膜脑炎[6]。本组23例真菌性脑膜炎或脑膜脑炎均为新型隐球菌引起。真菌的渗出液积聚于蛛网膜下腔池引起软脑膜炎性反应,使脑组织顺应性下降,影响了脑脊液循环,也可引起交通性或梗阻性脑积水。其病程一般为慢性发展,少见亚急性表现。临床表现为:头痛、恶心、呕吐、视力障碍、视盘水肿、颈部僵硬、发热、人格改变、癫痫发作、意识状态恶化、脑神经麻痹和脑积水等。
最常见的真菌性脑膜炎或脑膜脑炎为新型隐球菌引起,约有1/10的艾滋病患者伴发隐球菌脑膜炎[6]。大量酵母多聚糖在蛛网膜粒水平阻碍脑脊液吸收,可能是导致高颅压、脑积水的原因[7]。而部分患者虽然有显著的高颅压,但脑室形态基本正常,并无脑积水表现。有学者认为,是多聚糖覆盖脑表面、进入脑实质内及血管周围间隙,使脑组织顺应性下降,脑室形态不能随颅内压升高、脑脊液增多而改变[8]。
2.颅内占位病变:
颅内真菌性占位病变可表现为肉芽肿、脓肿或囊肿[9]。本组中有42.5%(17/40)的患者为颅内占位病变。颅内真菌直径一般大于20 μm,足以使颅内微小动脉堵塞,从而引起局部缺血及梗死,组织坏死及高毒力的真菌感染会迅速在脑组织形成微小脓肿。这种真菌性脓肿一般由念珠菌病、曲霉菌病、隐球菌病、分支孢子菌病及毛霉菌病引起。富含真菌的脓肿一般发生于免疫抑制状态的患者,脓肿一旦形成,病情可迅速恶化而致死亡[10]。少数患者通过血液播散至顶叶、后颅窝或脑室系统[1]。这种肉芽肿在影像学上并无特异性,需要与颅内结核瘤、转移瘤、脑膜瘤、胶质瘤、淋巴瘤等鉴别。肉芽肿的质地与发生部位相关,一般由颅面部扩散至颅内的肉芽肿质地较硬,而脑实质内或脑室内的肉芽肿质地较软[1]。
3.急性脑血管意外:
较少见,多以缺血性卒中形式出现,有时也表现为出血性卒中[1]。引起此类真菌体积均较大,并有分枝样菌丝,一般感染颅脑临近区如副鼻窦、眼眶、口腔等,并能长期定植[6]。当机体免疫力低下时,真菌可侵犯临近颅骨、脑膜结构、颅底的静脉窦等结构而进入颅内,侵犯颅内中等或大动脉,菌丝堵塞血管致动脉栓塞或闭塞,进而导致脑梗死,患者一般表现为缺血性卒中发作[11]。随着病情的进展,可表现为出血性脑梗死、脑脓肿或肉芽肿。在极少数情况下,定植于血管内的真菌栓子可发展为动脉瘤,如果动脉瘤破裂,可表现为急性蛛网膜下腔出血[11]。
二、手术治疗
1.立体定向活检术:
适用于肿块位于丘脑、脑干、基底核区等较深区域或功能区,以及不能耐受全身麻醉者[12]。本组有2例位于丘脑和基底核区的颅内多发病灶均行立体定向活检术,以明确诊断。建议取活检时要同时取肿块周边组织,因为真菌菌丝有时可能仅存在于肿块周围[2]。尽管手术的目的是明确诊断及获取组织培养,但如能在病变区直接注入两性霉素B可以减少药物对全身的不良反应,并能通过血脑屏障,可明显提高疗效[2]。
2.开颅手术切除术:
适用于非功能区肿块,特别是患者的颅内压过高时,手术切除在降低颅内压的同时获取足够的病变组织以明确诊断。本组颅内占位病变的17例患者中,有15例采用开颅占位切除术。手术切除肿块后,将术区覆盖一层用两性霉素B浸泡过的明胶海绵可以增强抗真菌的疗效[2]。若肿块增长或水肿导致严重的高颅压、脑疝时,应积极行去骨瓣减压术。
3.脑脊液分流术:
本组23例隐球菌性脑膜炎均行分流术治疗,无感染扩散病例,与既往报道相符[8,13]。可能的原因为进行分流术治疗的同时,患者正接受全身抗真菌感染治疗,同时脑脊液分流促进了脑脊液循环代谢,有助于病情缓解并减少药物的不良反应[14-15]。对于脑室扩张的脑积水患者采用脑室-腹腔分流术;对该病所致非脑积水性高颅压的治疗,腰大池-腹腔分流术有其独特的优势:能避免脑组织穿刺损伤、脑室端置管困难,对脑室缩小者此优势更显著;减小术野显露,缩短穿刺路径和手术时间,降低感染的风险;减少脑组织置管后异物的排斥反应;降低分流管阻塞的概率;手术失败后拔出分流管较容易,并避免拔管继发的颅内出血。但腰大池-腹腔分流术也有其潜在的弊端:如脑脊液过度分流导致枕骨大孔疝[15],故术中应缓慢放液;分流术前、后患者颅内压力变化较大,部分患者术后短期难以适应此种变化。笔者认为,可应用体外可调压分流管增加患者对颅内压波动的适应能力。
三、抗真菌药物治疗
手术切除、明确诊断和足量使用抗真菌药物,是治愈中枢神经系统真菌感染的重要手段[16]。术后抗真菌治疗应早期、足量、足够疗程、联合用药;残留和复发的中枢神经系统真菌肉芽肿需要长期治疗。根据病变的部位和范围,抗真菌治疗的疗程有所不同,累及中枢神经系统则使用两性霉素B结合5-氟嘧啶治疗。
综上,中枢神经系统真菌感染多发生于免疫缺陷的患者,主要表现为脑积水或颅内占位性病变,影像学表现无特异性,需要与其他颅内占位性病变相鉴别。根据隐球菌脑膜炎所致高颅压患者的临床表现以及影像学特征选择不同的分流术式,可以显著降低颅内压,为抗真菌药物治疗争取充足的时间。颅内占位性病灶多发生于颅底、脑实质及脑室系统,应积极实施开颅手术切除或立体定向活检术,在明确诊断的同时降低颅内压,结合足疗程、足量的抗真菌药物治疗可获得较好的治疗效果。
参考文献
[1]Sharma BS, Khosla VK, Kak VK, et al. Intracranial fungal granuloma[J]. Surg Neurol, 1997,47(5):489-497.
[2]Siddiqui AA, Shah AA, Bashir SH. Craniocerebral aspergillosis of sinonasal origin in immunocompetent patients: clinical spectrum and outcome in 25 cases[J]. Neurosurgery, 2004,55(3):602-611; discussion 611-613.
[3]张忠,江涛,陈宝师.颅内真菌性肉芽肿三例及文献复习[J].中华神经外科杂志,2007,23(3):208-210.DOI:10.3760/j.issn:1001-2346.2007.03.018.
[4]Marcinkowski M, Bauer K, Stoltenburg-Didinger G, et al. Fungal brain abscesses in neonates: Sonographic appearances and corresponding histopathologic findings[J]. J Clin Ultrasound, 2001,29(7):417-421.
[5]Dubey A, Patwardhan RV, Sampth S, et al. Intracranial fungal granuloma: analysis of 40 patients and review of the literature[J]. Surg Neurol, 2005,63(3):254-260; discussion 260.DOI: 10.1016/j.surneu.2004.04.020.
[6]Scully EP,Baden LR,Katz JT.Fungal brain infections[J]. Curr Opin Neurol, 2008,21(3):347-352. DOI: 10.1097/WCO.0b013e3282fee95b.
[7]欧阳宛炯, 陈雅芳, 林友榆,等. 脑室-腹腔分流术治疗隐球菌性脑膜炎[J].中国神经精神疾病杂志,2014,40(5):288-292.DOI: 10.3936/j.issn.1002-0152.2014.05.007.
[8]Davis LE. Fungal infections of the central nervous system[J].Neurol Clin, 1999,17(4):761-781.
[9]del Brutto OH.[Central nervous system mycotic infections][J].Rev Neurol, 2000,30(5):447-459.
[10]Nadkarni T, Goel A. Aspergilloma of the brain: an overview[J]. J Postgrad Med, 2005,51 Suppl 1:S37-41.
[11]Middelhof CA, Loudon WG, Muhonen MD, et al. Improved survival in central nervous system aspergillosis: a series of immunocompromised children with leukemia undergoing stereotactic resection of aspergillomas. Report of four cases[J]. J Neurosurg, 2005,103(4 Suppl):374-378. DOI: 10.3171/ped.2005.103.4.0374.
[12]Perfect JR, Dismukes WE, Dromer F, et al. Clinical practice guidelines for the management of cryptococcal disease: 2010 update by the infectious diseases society of america[J]. Clin Infect Dis, 2010,50(3):291-322. DOI: 10.1086/649858.
[13]Abassi M, Boulware DR, Rhein J. Cryptococcal Meningitis: Diagnosis and Management Update[J]. Curr Trop Med Rep, 2015,2(2):90-99. DOI: 10.1007/s40475-015-0046-y.
[14]Hamill RJ. Amphotericin B formulations: a comparative review of efficacy and toxicity[J]. Drugs, 2013,73(9):919-934. DOI: 10.1007/s40265-013-0069-4.
[15]龚瑾, 叶卓鹏, 秦峰, 等. 腰大池腹腔分流术治疗新型隐球菌性脑膜炎合并脑积水[J].中国医师杂志,2013,15(9):1227-1229.DOI: 10.3760/cma.j.issn.1008-1372.2013.09.024.
[16]Sundaram C, Umabala P, Laxmi V, et al. Pathology of fungal infections of the central nervous system: 17 years' experience from Southern India[J].Histopathology, 2006,49(4):396-405.DOI: 10.1111/j.1365-2559.2006.02515.x.
【中华神外】往期回顾
2018年第六期“专家共识” | 肌张力障碍脑深部电刺激疗法中国专家共识
2018年第五期“临床论著” | 不断挑战复杂难治性颅内动脉瘤
2017年第六期“功能神经外科”丨PET-MRI影像融合技术在药物难治性癫痫术前评估中的价值
2017年第六期“临床论著”丨血管超声在颈动脉内膜切除术前风险评估中的价值
2017年第五期“名医讲堂” |精准医学时代带给脑干胶质瘤治疗的新模式





