今天为大家分享的是由吉林大学第一医院侯坤医师编译,吉林大学第一医院于金录教授审校的:夹闭栓塞失败的动脉瘤手术策略与技巧,欢迎观看、阅读!
Recurrent PICA aneurysm
Recurrent PCoA aneurysm
Partially coiled ACoA aneurysm
Partially coiled PCoA aneurysm
颅内动脉瘤的治疗已经过渡到由显微神经外科医生和介入神经外科医生组成的专家团队的综合治疗。这种团队可根据患者的最大受益而不是医生的专业偏好,提供最佳的治疗方案。
自20世纪90年代开始,血管内技术的持续改进使得血管内治疗成为越来越多颅内动脉瘤患者的首选治疗方法。
血管内治疗的持续增加催生出另一个具有挑战性的手术领域。动脉瘤栓塞不全有导致动脉瘤再生长和再破裂的风险,因而需要显微手术干预。鉴于夹闭栓塞后复发或残留动脉瘤的复杂性和技术独特性,笔者在本章节回顾本人和其他人在处理此类情况的经验。
手术指征
现存文献证实动脉瘤不完全栓塞和复发均是再出血的危险因素。因此,未完全栓塞则提示需要进一步治疗。对于有一定生存预期的患者,弹簧圈压缩和动脉瘤复发均提示需特殊关注。
与动脉瘤栓塞后残留/复发或弹簧圈压缩相关的因素包括:宽颈,大型/巨大型动脉瘤,瘤内血栓形成。尤其瘤内血栓形成是动脉瘤栓塞后再通的危险因素。
与最初行显微夹闭的患者相比,经弹簧圈栓塞的动脉瘤患者更可能有合并疾病或动脉瘤的部位手术难以到达。因此,一般来说,选择弹簧圈栓塞的病例应当慎重,以避免栓塞后复发时再次手术处理所面临的风险。因为此类患者手术风险较大。
有些行弹簧圈栓塞的复发患者适合行显微夹闭治疗。其手术适应症包括:
1. 由于动脉瘤形态特点或缺少开颅专家而不适当地行弹簧圈栓塞的患者;
2. 栓塞或再栓塞失败;
3. 因入院时症状较重,合并脑组织严重水肿而刻意行次优栓塞(仅栓塞破裂囊泡)以避免开颅手术的患者;
4. 弹簧圈导致动脉瘤扩大或占位效应的患者。
需要注意的是,栓塞后动脉瘤腔的轻微残留出血风险小,因此应慎重行显微夹闭。
术中考虑
弹簧圈的占位效应对术前规划有较大影响,笔者有如下三点考量:
1. 在行临时或永久夹闭时,必须考虑到弹簧圈/支架对血管的潜在损伤;
2. 弹簧圈通常限制暴露瘤颈,因而显著增加放置瘤夹的技术复杂性,甚至需要多个瘤夹的载瘤动脉重建;
3. 最重要的是,弹簧圈导致的炎症反应破坏周围血管壁的弹性,夹闭过程中瘤颈破裂/撕裂的风险增高。
笔者建议应避免打开瘤囊并不计代价地取出弹簧圈。然而,罕见情况下,为了在不危及载瘤动脉的情况下更好地夹闭,需要打开瘤囊并部分取出弹簧圈。
当存在以下情况时需切开瘤囊并部分取出弹簧圈:弹簧圈突向载瘤动脉;动脉瘤轻微复发(显微手术的指征应受到质疑);弹簧圈的占位效应已导致周围神经结构(包括颅神经)的压迫症状。相反地,当残颈是瘤夹宽度的1.5到2倍时,不需要打开瘤囊即可关闭瘤颈。
术中,笔者发现弹簧圈已经跨血管移位并部分进入蛛网膜下腔,诱发其周围神经血管结构的炎症反应,因而增加了分离的难度。这是PCoA动脉瘤栓塞后手术探查的相对常见问题。动眼神经本身或其周围炎症反应明显。最佳的处理措施是锐性断开弹簧圈与神经的粘连并将其切除。
当打算显微夹闭时,初次栓塞与本次夹闭的时间间隔是另一个需要考虑的问题。弹簧圈栓塞后急性期瘤颈的脆性需要特殊关注。栓塞后瘤颈的活动度明显减小,在夹闭时瘤颈撕裂的风险增加。笔者通常会做术中突发情况的预案,包括广泛暴露以增加夹闭操作的活动度,准备搭桥和棉垫夹闭技术。
手术解剖
颅内各部位动脉瘤最佳手术入路的相关解剖可见于相应章节。栓塞后可能需要手术夹闭的动脉瘤亚型包括:
1. 大脑前动脉远端动脉瘤;
2. 大脑中动脉分叉处动脉瘤;
3. 眼动脉动脉瘤;
4. 基底动脉尖动脉瘤。
如前所述,弹簧圈诱发的炎症反应导致动脉瘤基底与周围结构粘连。标准手术入路和正常分离平面可能需要术中修正以明确和暴露异常的解剖结构。
开颅和入路
夹闭先前栓塞过的动脉瘤可能需要更大范围的暴露和灵活的工作角度。如果术前预计需补救性血运重建,则应作好搭桥的相关准备。开颅准备完毕,笔者会尝试在动脉瘤近侧和远端临时阻断血流。由于可能需要孤立动脉瘤并取出弹簧圈和血栓,因此必须充分分离载瘤动脉。
硬膜下操作
分离瘤颈
必须彻底松解蛛网膜粘连和栓系含动脉瘤脑叶的蛛网膜带,以确保充分的手术操作空间。在瘤颈撕裂和汹涌出血时,额外扩大的操作空间可以让术者实施多种应急方案。
探查瘤颈和瘤顶,并将其自周围结构松解。必须将弹簧圈与组织的粘连处安全分离。此步骤应在高功率显微镜下锐性分离,如果会损伤神经则不主张分离。松解弹簧圈和瘤顶可避免夹闭时牵拉瘤颈。
若弹簧圈已导致症状性占位效应,大幅度移动弹簧圈则不可避免。如果穿支血管与弹簧圈关系密切,则应当机立断。如果夹闭风险太大,笔者不会犹豫,然后放弃操作。
切开瘤顶
有两种情况需要切开瘤顶并取出弹簧圈:1)弹簧圈导致占位效应;2)弹簧圈突入瘤颈和载瘤动脉内,阻碍放置瘤夹。
大部分栓塞后复发的动脉瘤再夹闭时不需要取出弹簧圈。取出弹簧圈风险较大,可导致瘤颈和载瘤动脉损伤。
笔者在基底部与载瘤动脉长轴平行的方向切开动脉瘤。有两种重建瘤颈的方法可辅助放置永久夹。
笔者用钝剥离子探查至瘤颈,沿弹簧圈与瘤壁界面将弹簧圈从瘤顶移动/取出,弹簧圈不能刺破瘤壁。自动脉瘤近端及远端临时阻断血流。轻轻将弹簧圈拖至基底部。然后,当用剥离子将弹簧圈自瘤颈移开时,于瘤颈处放置一永久夹。最后,撤除临时夹,确认载瘤动脉通畅。
如果上述方法无效,可考虑第二种取弹簧圈的方法。笔者试图取出部分可达到并能取出的弹簧圈,以使瘤颈部分再通或软化,进而夹闭。额外切除弹簧圈会延长临时阻断载瘤动脉时间,增加患者不必要的缺血风险。
然后,于瘤颈部将弹簧圈横断。建议用强力有齿显微剪刀。
切口应当起自弹簧圈头端,继而环形切开。最初的切口可轻微延伸,以切除瘤颈部弹簧圈。除非瘤颈内弹簧圈已经完全分离,不必强行移除弹簧圈残部。牵拉意面形的弹簧圈会导致瘤颈和载瘤动脉无法挽回的损伤。最后,虽有少许弹簧丝残留,可用两枚动脉瘤夹关闭瘤颈。
在取出弹簧圈时有一些关键点需要明确。手术目标是瘤顶而不是瘤颈。首先,应将瘤顶和突出的弹簧圈自周围神经血管组织分离。位于基底内的弹簧圈可用有齿显微剪刀切除。为避免不必要损伤,有些嵌入的弹簧丝可留在原位。
夹闭
夹闭栓塞过的动脉瘤具有独特的技术要求,因瘤夹需要夹闭一小部分载瘤动脉壁,因此有导致载瘤动脉轻度狭窄的可能。
由于栓塞后相关血管结构弹性减退,瘤夹放置位点的可选择性受限。瘤夹能放于何处与术者想把瘤夹放于何处之间的矛盾可能会导致瘤颈过渡区(弹簧圈末端和瘤颈-载瘤动脉交界区)撕裂。完美夹闭是灾难性出血的良药,瘤颈未充分准备前试图夹闭可能导致灾难性的后果。
通常需要多枚动脉瘤夹。动脉瘤的微小充盈可以接受。
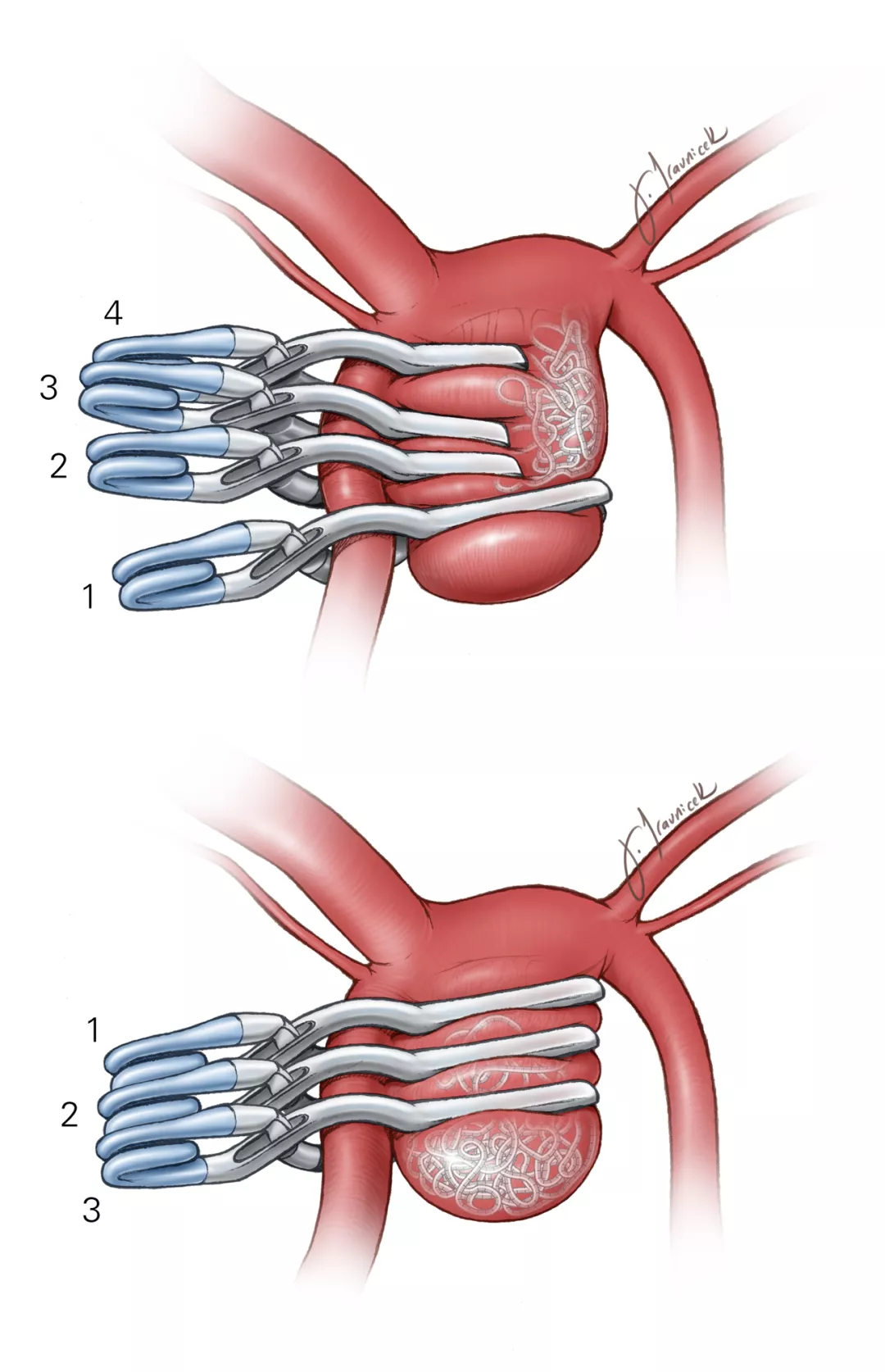
图1:夹闭一部分栓塞的ACoA动脉瘤。多个短开窗夹叠瓦状排列,将弹簧圈孤立于动脉瘤一侧。以一个长夹将瘤顶残腔关闭。这些瘤夹按从1到4的向上叠加的顺序放置(上图)。用三个长开窗夹按向下叠加的顺序将动脉瘤完全阻断(下图)。弹簧圈位于瘤夹之间。更多细节详见永久夹闭 章节。
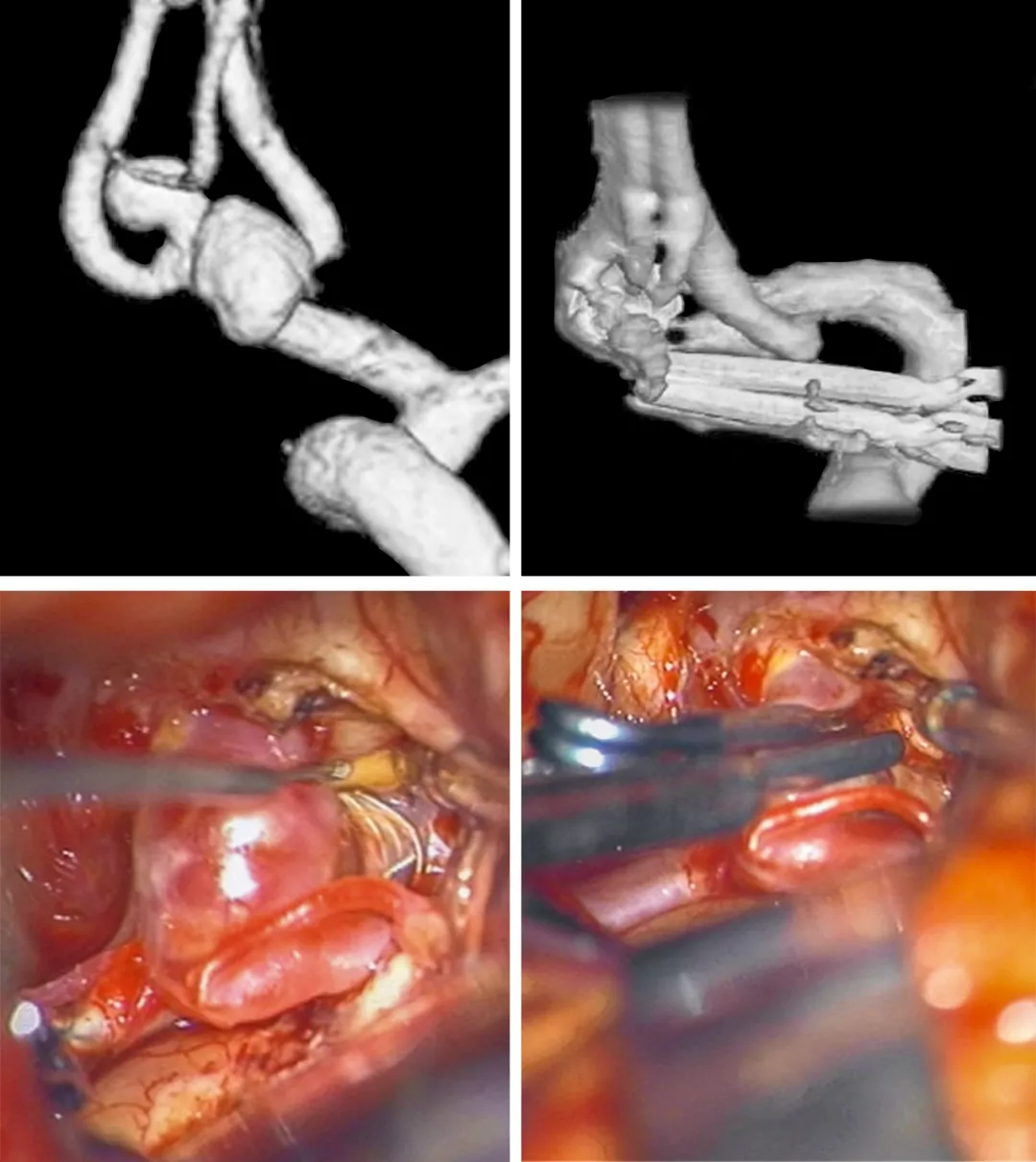
图2:女,56岁,因广泛SAH来诊,出血主要集中于大脑纵裂。由宽颈多叶ACoA动脉瘤破裂导致(左上)。由于入院时一般状态差(Hunt-HessⅢ级),仅栓塞最可能的出血分叶(朝上方的叶)。单独栓塞没有完全闭塞整个动脉瘤。介入专家故意未栓塞其他分叶和宽瘤颈。此患者恢复非常好,3个月后行开颅夹闭动脉瘤残留部分(剩余图片)。注意两个动脉瘤叶共用一个宽瘤颈。
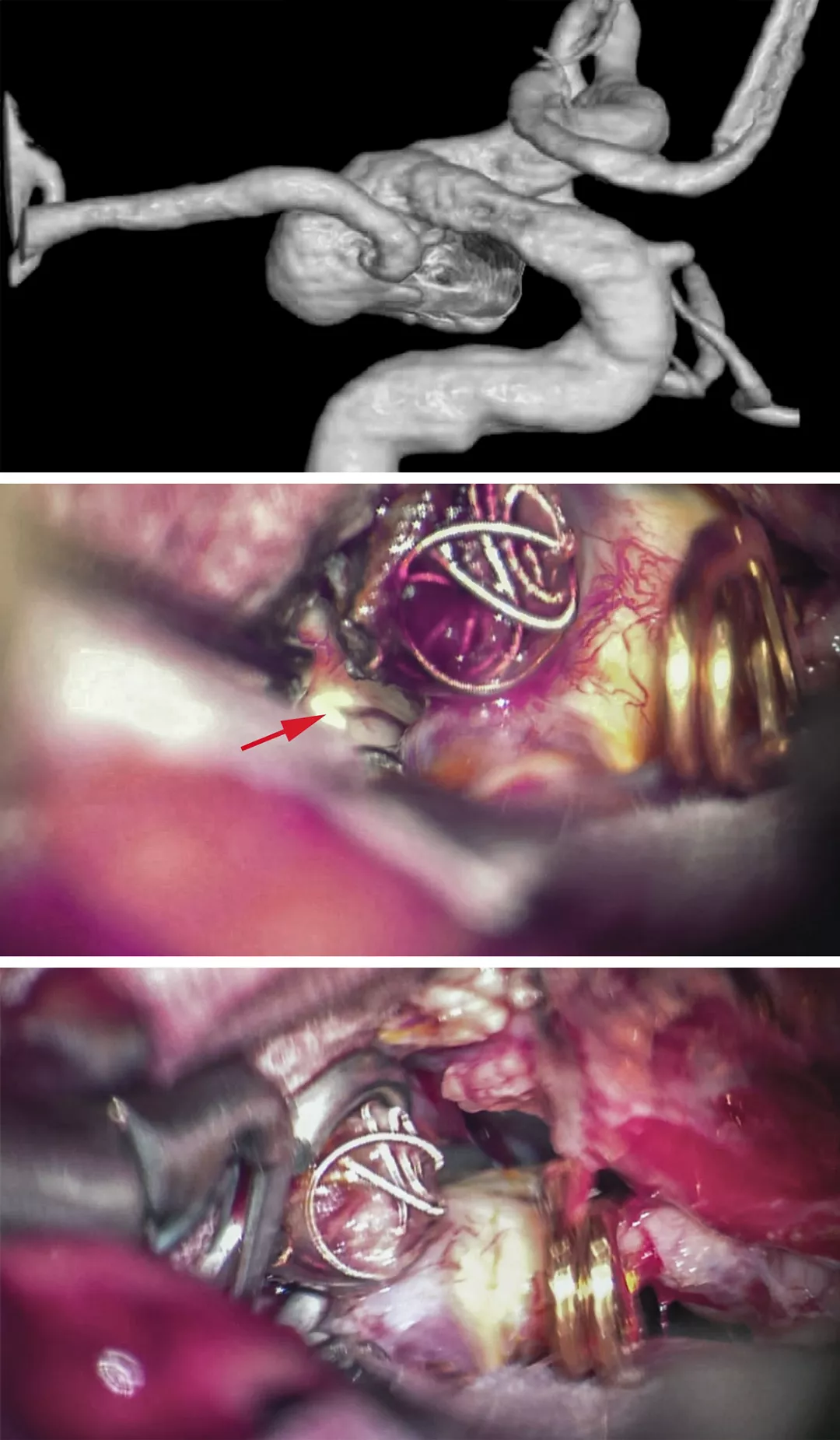
图3:女,62岁,由于在外单位就诊时无显微神经外科医生,遂行左侧破裂多叶宽颈PCoA动脉瘤部分栓塞术。此患者有胚胎型PCA(上图)。随后,被转诊到我院。不确定栓塞的是否为责任瘤分叶。因此,行左侧翼点开颅,暴露瘤颈和未治疗瘤分叶(中图,箭头)。两枚开窗夹关闭瘤颈,保留PCoA(下图)。
其他注意事项
有些患者行栓塞是由于就诊时临床状态差,为避免开颅术中恶性脑肿胀。此种情况,必须由开颅和介入专家直接沟通,以确保栓塞的是瘤顶责任区域或责任瘤分叶,进而后续可以行残瘤夹闭。
结扎载瘤动脉近端,孤立/血运重建是不适合初始夹闭的部分栓塞性动脉瘤的重要应急方案。
点睛之笔
• 对于栓塞后复发的动脉瘤,血管内治疗通常优于开颅夹闭。
• 先前栓塞过的动脉瘤,由于弹簧圈导致瘤颈弹性减退,开颅手术最常见的并发症是部分栓塞的瘤颈与载瘤动脉的交界处撕裂。
• 尽可能避免取出弹簧圈。
编译:侯 坤
审校:于金录
DOI: https://doi.org/10.18791/nsatlas.v3.ch01.20
中文版链接:
http://www. medtion.com/atlas/ 2226 .jspx
参考文献
Rubino PA, Mura J, Kitroser M, Bottan JS, Salas E, Lambre J, Chiarullo M, Bustamante J. Microsurgical clipping of previously coiled aneurysms. World Neurosurg. 2014;82: e203-e208.
Samson DS, Batjer HH, White J, Trammell JT, Eddleman CS: Intracranial Aneurysm Surgery: Basic Principles and Techniques, 1st Ed. New York, Stuttgart: Thieme Medical Publishers, 2011.
相关链接



