今天为大家分享的是由宁夏医科大学总医院李信晓医师翻译,海军军医大学附属长征医院神经外科徐涛医师审校的:脑室周围动静脉畸形切除策略(Periventricular AVMs),欢迎观看、阅读。
1. Posterior atrial splenium AVM-Transfalcine
2. Anterior peri-atrial AVM-Transfalcine approach
3. Medial atrial AVM-Transfalcine approach
4. Peri-Atrial AVM-Superior parietal lobule approach-Diffuse-Bleeding
相关回顾
脑室和脑室周围动静脉畸形(AVMs)起源于脑室系统的室管膜表面血管,涉及脉络丛及脑室壁的皮层下结构。
脑室病变切除手术不同于实质性的AVMs切除,因为不必对周围的脑组织进行解剖。由于该类型的AVMs缺乏实质性支持,在理论上有很高的出血风险。因此,积极的外科治疗理念可能是合理的。
深入了解脑室和脑室周围的解剖结构和解剖学标志对安全处理和完全切除这些复杂性病变至关重要。处理脑深部白质供血动脉是一项特殊挑战,因为其周围神经组织对缺血敏感。手术部位深在和操作区域狭窄都增加了AVMs切除的技术难度。
手术解剖
脑室系统由侧脑室、第三脑室及第四脑室组成。侧脑室分别通过各自的室间孔(Monro 孔)汇入第三脑室。第三脑室通过中脑导水管连接第四脑室。第四脑室通过双侧Luschka孔和Magendie正中孔(译者注:即第四脑室孔)引流入小脑延髓池。欲了解更多详情,请关注后续章节:脑室系统解剖学(Anatomy of the Ventricular System)。
侧脑室分为五部分:前角、体部、房部、颞角及枕角。脉络丛位于体部、房部和颞角处,与第三脑室顶毗邻,向后延伸至松果体区。
进行脑室和脑室周围手术时,密切关注与脑室周围系统相毗邻的神经结构至关重要。对于侧脑室手术,这些重要结构包括胼胝体、穹隆体及尾状核。
胼胝体分为四部分:嘴部、膝部、体部和压部。胼胝体是构成脑室壁系统最大的单一结构,位于侧脑室上内侧缘。尾状核由尾状核头部、体部和尾部三部分组成。
侧脑室侧壁沿尾状核头部和体部与尾状核相邻,尾状核尾部与颞角顶部相毗邻。穹隆由伞部和体部两部分组成。作为边缘系统和边缘系统环路的一部分,穹隆包含海马乳头体,其通过前部双侧穹窿柱起于海马止于乳头体。
脉络膜裂位于穹隆和丘脑之间,是一呈C型的解剖学间隙,脉络丛通过侧脑室体部、房部和颞角附着于此。侧脑室体部的脉络膜裂通过室间孔进入第三脑室顶和中间帆。
第三脑室是位于两侧丘脑和下丘脑之间居正中的结构。其通过室间孔、中脑导水管分别与侧脑室和第四脑室相通。第三脑室顶包含穹隆体、脉络组织、后内侧的脉络膜动脉和大脑内静脉(ICVs)。第三脑室内的脉络组织由中间帆隔开,软脑膜内陷反折形成两层。
幕上脑室系统的主要供血动脉为脉络膜动脉前部和后部的分支。这些动脉分支在脑室周围AVMs形成中起到重要作用,具体讨论如下。
脉络膜前动脉作为颈内动脉(ICA)床突上段最重要的分支位于后交通动脉起点和颈内动脉止点之间,分为脑池段和脑室段两部分。
1. 脑池段:起源于ICA,脉络膜前动脉(AChA)沿视束后内侧及下内侧走形,进入大脑脚和钩回之间的大脑脚池。从海马沟附近入脉络膜裂。该段动脉对视束、大脑脚中间1/3、内囊后支、外侧膝状体、苍白球和视辐射的血供起到非常重要作用。
2. 脑室段或脉络丛段:该段起始处动脉进入脉络膜裂和颞角(下脉络点)供应毗邻的脉络丛。其走行沿脉络丛内侧缘与脉络膜动脉后外侧分支相吻合(讨论如下)。与脑池段动脉相比,该段血供很少有重要结构。
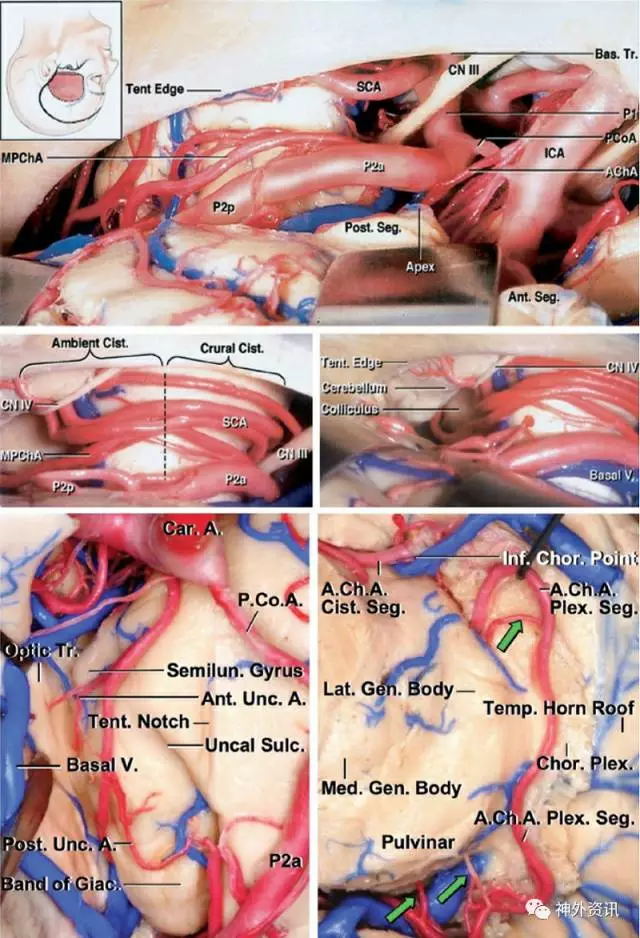
图1.脉络膜前动脉(AChA)的显微解剖。最上两幅图为左侧颞下入路显示AChA起源,注意脉络膜后内动脉(MPChA)位置。底部图示为外侧颞叶皮质去除后的下脉络点。脉络丛段相关解剖的下面观及对应的穿支血管如图所示(绿色箭头)(图片由AL Rhoton, Jr馈赠)。
脉络膜后内侧动脉和脉络膜后外侧动脉组成:
1. 脉络膜后内侧动脉(MPChA):其通常起自大脑后动脉(PCA)后交通段(P2)的大脑脚部,或者是四叠体段(P3)。走形于中脑周围,向前与上丘相邻,继续沿第三脑室顶前行进入中间帆,形成第三脑室脉络丛,并通过室间孔进入侧脑室与脉络丛连接。该动脉发出的重要分支通过其走行范围供应一些重要的神经结构。该动脉是累及脉络丛AVMs最重要的参与血管。
2. 脉络膜后外侧动脉(LPChA):其通常起自PCA后交通段(P2)的周围部,然后通过环池直到颞后角/侧脑室房部,从该部位进入脉络膜裂。与脉络膜前动脉一样,该动脉与脉络膜后内侧动脉存在一些吻合支。

图2. 请参阅图1获得更多MPChA和LPChA解剖详情。最上矢状图为MPChA与第三脑室的解剖关系。中间图为通过左侧颞角显示更多LPChA近心端解剖关系,下图为下面观显示MPChA解剖与第三脑室的关系(图片由AL Rhoton, Jr馈赠)。

图3. 进一步显示MPChA和LPChA的显微解剖关系。在脑室壁上通常可以见到这些吻合支动脉。
术中脑室静脉系统可以提供重要的解剖学标志,主要相关的静脉如下:
1. 透明隔静脉:前、后透明间隔静脉引流侧脑室额角内侧血液并与ICVs吻合。
2. 尾状核静脉:前、后尾状核静脉引流侧脑室额角外侧血液并与丘脑纹状体静脉吻合。
3. 丘脑纹状体静脉:其走形于尾状核和丘脑之间,在室间孔后缘(血管造影的静脉角)进入中间帆,与起源于ICVs的脉络膜上静脉吻合。
4. 大脑内静脉:这些成对的静脉走形于中间帆,起源于室间孔,并与Rosenthal基底静脉和来自于Galen静脉(译者注:大脑大静脉)的小脑中央前静脉相吻合。
5. 脉络膜静脉:脉络膜前动脉走形于侧脑室的脉络丛内,与起自ICVs的丘脑纹状体静脉吻合。脉络膜下静脉跨过颞角与杏仁核静脉吻合,随即引流入Rosenthal基底静脉。
6. 房静脉:房部内、外侧静脉分别引流侧脑室房部内、外侧壁血液。内侧房静脉引流入ICVs,外侧房静脉引流入Rosenthal基底静脉。

图4. 文中涉及的静脉如上图所示。最上和中间图为穹隆体去除后图像,底部为室间孔高倍镜放大后图。穹窿柱来自于室间孔的前、上壁(图片由AL Rhoton, Jr馈赠)。
脑室/脑室周围AVM切除
脑室AVM的分类众多,笔者将按照由Lawton教授提出的胼胝体AVMs,脑室体部、房部和颞角的AVMs展开探讨。
胼胝体AVMs
胼胝体AVMs是脑室/脑室周围AVMs最常见的亚型。该病变通常仅表现为胼胝体占位,但也可以向上延伸至扣带回或者向下挤压侧脑室。
患者体位和手术操作准备阶段详见 经纵裂入路开颅手术(Interhemispheric Craniotomy) 章节。笔者先将患者置于仰卧位或侧卧位(右侧位或非手术侧朝下),然后将头部转向90度使大脑镰与地面平行。在上矢状窦处开颅去除骨瓣,移除骨瓣时切口向前延伸2/3,冠状缝后延伸1/3以避开中央小叶胼胝体前部的AVMs。经纵裂扩大入路可以处理中线病变。幸运的是,矢状窦引流静脉不会使手术通路受限,因为引流静脉主要向下、向后引流汇入病灶了。

图5. 经纵裂入路患者体位。注意患者对侧肩下的垫肩,以缓解颈部过度扭曲。
一旦大脑纵裂的蛛网膜和扣带回发生粘连需要大胆的进行松解,靠大脑重力的收缩作用暴露胼胝体AVM。这种无牵拉入路沿大脑镰暴露胼胝体,显示其前、后供血动脉,需与胼周动脉鉴别。
基于这种观点,外科医生应该留意与胼胝体AVMs有关的脑血管组成。位于沿胼胝体方向从前到后的AVM决定了大脑前动脉(ACA)和大脑后动脉(PCA)发展为AVM的稳定性。
对于胼胝体前部AVMs,主要的动脉血供起源于ACA分支,包括胼周动脉。胼胝体病变中,引流静脉包括深部脑室静脉系统,其中有透明隔静脉、尾状核静脉、丘脑纹状体静脉、ICVs和Galen静脉。
接下来,检查AVM前缘和后缘大型皮质和胼胝体的供血动脉,精细的解剖分离这些进入病灶的动脉,然后切断。鉴别双侧胼周动脉及保护其穿通支血管。

图6. 经纵裂入路显示AVM。注意胼周动脉的轮廓及AVM的供血血管。

图7. 典型的胼胝体AVM血管构筑。注意AVM周围边缘走形于脑室的引流静脉。术中进行AVM周围解剖分离血管时,这些血管不应故意损伤或电凝。通过手术通道初始观察到的AVM表面仅仅是AVM很小的一部分。如果血管畸形部分向脉络丛方向延伸,则还会涉及到脉络丛的供血血管。
笔者继续对隐匿在脑沟内的供血动脉进行分离。操作过程中,注意AVM螺旋形的大供血动脉和小动脉,要与非供血血管鉴别。穿通动脉形态正常且形体小。如果ACA和PCA的主要供血血管没有早期分离,则在接下来的操作中难度很大及有明显相关的大量失血。
按照顺序依次通过胼胝体继续分离病灶周围血供,鉴别供血血管并电凝。基于CT血管造影(CTA)的术中导航或影像引导为指导血管分离计划实施和避免不慎误入病灶提供了另一种途径。
如果AVM延伸进入扣带回,有必要移动该部分病灶。当笔者继续解剖分离白质周围血供时,进入脑室并找到室管膜供血血管,迅速电凝以防脑室内出血。过度盲目牵拉AVM血管团会导致室管膜和脉络丛组成血管撕脱,因此不建议盲目牵拉。
直到到达脑室内AVM边缘才能见到深部引流静脉。语言表达能力通常不是这些病变切除的限制因素,但胼胝体压部过度分离可导致离断接综合征。
对以上操作进行改良,包括后纵裂入路开颅暴露胼胝体压部AVMs。

图8. 胼胝体压部AVM大量出血。侧位CTA显示ACA供血动脉和引流静脉汇入Galen静脉。通过非优势侧(第一行图)行后纵裂入路。及早发现并处理大的胼胝体周围供血动脉分支(第二行图)。排除皮质扣带回和对侧胼胝体周围供血血管(第三行图)。最终横断PCA供血血管及离断汇入Galen静脉的主要引流静脉。
脑室体部AVMs
脑室体部AVMs是脑室AVMs少见的亚型,位于邻近的脑实质结构交界面,沿侧脑室体部的中线内。这类AVMs的发生部位包括透明隔、穹隆体、中间帆、侧脑室体部或第三脑室的脉络丛。

图9. 典型脑室体部AVM。注意从脉络丛和中线透明隔处发出的大量供血血管。畸形部常延伸至室间孔。

图10. 脉络丛的供血血管和直接汇入ICVs的引流静脉。
与胼胝AVMs处理类似,通过经纵裂-胼胝体入路选择右侧(非优势侧)单侧开颅切除病变。欲获得更多该入路操作详情,请关注后续章节:经纵裂-胼胝体入路(Interhemispheric Transcallosal Approach)。

图11. 对处理从外侧延伸至中线的病变,笔者喜欢选择经对侧胼胝体入路以减少同侧大脑半球牵拉且可以扩大到达病变外侧的范围。尾状核部的AVMs也选择该入路操作。
通过 经胼胝体扩大室间孔静脉入路(transcallosal expanded transforaminal transvenous approach) 处理第三脑室周围病变也是安全的。术中一旦暴露中间帆,即可鉴别ICVs和脉络膜后内侧动脉。丘脑纹状体静脉可以指导术者发现并保护位于中间帆内的ICVs。
ICVs和脉络膜后内侧动脉分别是脑室体部AVMs重要的引流静脉和动脉供血来源。位于沿透明隔处的病变血供动脉可以起源于胼周动脉。依次分离病变周围血管暴露位于AVM后缘和中间帆近心端的脉络膜后内侧动脉。前交通动脉复合体和丘脑穿通动脉也可能参与AVM病灶,形成令人胆怯难以处理的白质供血血管。
术中一旦识别证实的血管和确认血管终末端的血供都已闭塞,在病灶周围进行分离解剖,再确认汇入ICVs的主要静脉分离,将病灶取出。
穹隆与这些病变关系密切,想要安全切除富有挑战性。穹隆部的过度操作可导致永久性认知障碍和记忆力衰弱。
侧脑室三角区AVMs
侧脑室房部或三角区AVMs是侧脑室/脑室周围AVMs第二常见的亚型病变。顾名思义,其病变常位于侧脑室房部,最常见于房部内侧壁。
(译者注:根据Rhoton教授的描述,侧脑室房部[Atrial]指位于胼胝体和穹隆交界处的后方,缘上回和角回深部,颞叶上部和中部的后方,枕回中部的前方。与通常所说的侧脑室三角区[The trigoneof the lateral ventricle]有一定重叠,但两者解剖关系是否属于同一结构,目前仍无定论。为尊重原著,本文中采用直译的方式,统一将Atrial译为房部)
已有很多手术入路可以处理房部内侧壁和三角部的病变。包括前-下颞叶切除、后-下颞叶切除、海马旁回切除、后正中旁顶叶切除、矢状窦切除、扣带回切除。经对侧后纵裂-大脑镰-楔前叶入路(PITTA)切除房部病变有许多优势,包括开阔的手术通道、减少对同侧大脑的操作,更便于术中导航。
其他的入路有侧裂前入路、经皮层后/胼胝体后入路、颞外侧入路或颞下入路。经侧裂前入路处理高难度病变时,手术通道狭窄,有损伤该部位运动纤维束和视辐射的风险。选择同侧后纵裂经皮层/胼胝体入路需要明显的脑组织牵拉才能到达病变的外侧极。经颞入路有损伤位于三角部外侧壁视辐射的危险。基于这些原因,笔者喜欢选择PITTA入路处理侧脑室房部周围病变。
另外一种到达房部常用的手术入路为通过顶上叶经皮层入路。患者取侧卧位,旋转头部使矢状缝与地面平行,颈部屈曲横向抬高顶结节。术中导航下开颅并经皮层入路。
通过相应的脉络丛,这些病变的主要供血动脉网包括位于病变下方的脉络膜后外侧动脉及病变上方的脉络膜动脉和脉络膜后内侧动脉。房部的主要静脉与Rosenthal基底静脉和ICVs相吻合。

图12.典型的房部AVMs血管解剖示意图。注意起源于前部末梢和脉络膜后动脉的供血血管。该病变与脉络丛关系密切,由于血管增多,AVMs切除过程中可导致出血过多。房部脑室壁受占位影响最小。

图13. 笔者喜欢选择经对侧后纵裂-大脑镰-楔前叶入路(PITTA)到达房部周围病变。本图为左侧顶上叶经皮层入路手术视野示意图。注意侧脑室体部位于图中的下方。脉络膜后外侧动脉和后内侧动脉是病变的主要供血动脉。
借助PITTA或经顶叶皮层入路进入房部,以病灶的下缘作为目标,鉴别、电凝和分离脉络膜后外侧动脉。将AVM向外侧移动,确定深部穿支血管和静脉。该部位发生的病变严重,因为其与丘脑内侧、外侧穹隆脚及内囊后肢相邻。视辐射排列于房部外侧壁,对未受影响的脉络丛积极电凝可能导致室管膜缺血和视野缺损。
经纵裂-大脑镰入路和PITTA,有助于暴露AVMs和及早控制脉络膜血管近心端,使正常脑组织损伤降到最小。此外,PITTA提供了更多手术操作视角处理病变血管,而无需固定牵开器。
经纵裂入路通道,不如经皮层入路可以为临近病变结构提供手术定位的解剖学标志。经颞入路和其他经皮层入路有更多潜在的风险,部分原因是术者在手术早期对血管出血处理的掌控能力有限。

图14. 采用PITTA处理位于房部内侧壁及延伸至房部的AVMs(最上图)。患者侧卧位,头部旋转45度指向地面(第二行图)。选择经右侧后纵裂-大脑镰入路。注意位于吸引器尖部外侧镰幕硬脑膜小叶内的直窦(第三行图)。切开楔前叶皮质,迅速确定胼胝体的主要引流静脉(第四行图)。切除房部AVM及其周围病灶(底部图)。
颞角AVMs
颞角AVMs部分或大多数位于脑室内,最佳的入路为限制性(从颞尖3.5cm处)切除颞前(颞中回和颞后回)新皮质。特别注意Meyer环到颞角的解剖学关系。视辐射走形于颞角顶部,如果颞叶从颞尖切除超过3.5cm,很容易损伤视辐射。欲了解更多信息,请关注后续章节:前内侧颞叶切除(Anteromedial Temporal Lobectomy)。
在颞角内,按照从前到后的手术路线进行,到达病变的后极。通过脉络膜裂,直到暴露病变深部及其内侧极,再确认病变的引流静脉和主要供血动脉。

图15. 处理颞角AVMs技术上具有挑战性,因为病灶上覆有来自于脉络膜裂内脉络膜前动脉的供血血管。笔者通过控制脉络膜供血血管尽可能安全的松解病灶。累及脉络膜前动脉时,使用术前栓塞并不安全。
脉络膜前动脉脑室段或脉络丛段是该部位病变的主要供血血管。脉络膜后外侧动脉也参与了病变的形成。主要的引流静脉系统包括脉络膜下静脉及通过脑室下静脉吻合进入的Rosenthal基底静脉。
暴露颞角后,确认畸形的边界,笔者常小心的松解AVMs并分离脉络膜裂,显露供应病灶的脉络膜前动脉近心端和脉络膜后外动脉的远心端。在笔者经脉络膜从近心端至远心端解剖分离过程中,无论如何首先确认病灶供血血管,然后再依次电凝直至深部引流静脉。
这些措施实施过程中,将病灶向上移动以便识别起源于PCA近心端的内侧供血动脉。对于汇入Rosenthal基底静脉的AVMs静脉,可以进行栓塞,也可以随病灶切除。颞角AVMs通常不侵犯海马,选择最佳解剖平面入路有助于手术预后,尽管有许多重要的颞叶内侧结构与此毗邻。
通过精细解剖和仔细甄别病变供血血管,以保留脉络膜前动脉穿通支末梢段,因为损伤穿通支段血管可导致术后偏瘫。

图16. 术中暴露左侧颞角AVM。病变通过脉络膜裂扩展,与脉络丛密切相关。通过脉络膜裂识别过度生长的脉络膜前动脉血供(插图示)。
DOI:https://doi.org/10.18791/nsatlas.v3.ch02.6
参考文献
Lawton MT. Seven AVMs: Tenets and Techniques for Resection. New York, Stuttgart: Thieme Medical Publishers, 2014.
Rhoton AL. The supratentorial arteries. Neurosurgery. 2002;51[Suppl 1]:53-120.
Spetzler RF. Comprehensive Management of Arteriovenous Malformations of the Brain and Spine. Cambridge: Cambridge University Press, 2015.
(神外资讯编辑、宁夏医科大学总医院李信晓医师翻译,第二军医大学附属长征医院神经外科徐涛医师审校)




