


普定县人民医院神经外科介入团队从2019年9月开始首先在普定县开展神经介入工作。一直得到省市各医院知名专家、同仁的关心爱护,一直得到医院领导班子大力支持及杨涛主任的领导。
截止本月(2020年10月),开展神经介入手术及造影手术170例,其中颅内动脉瘤介入栓塞治疗5例,急性脑缺血性卒中急诊腔内接触性动脉溶栓5例,急性缺血性脑卒中急诊支架取栓(含抽吸取栓)12例,颅内动脉狭窄球囊扩张支架植入3例,明确诊断烟雾病10例。
病例一:急性大血管闭塞性脑卒中抽吸取栓,原位狭窄一期球囊扩张。
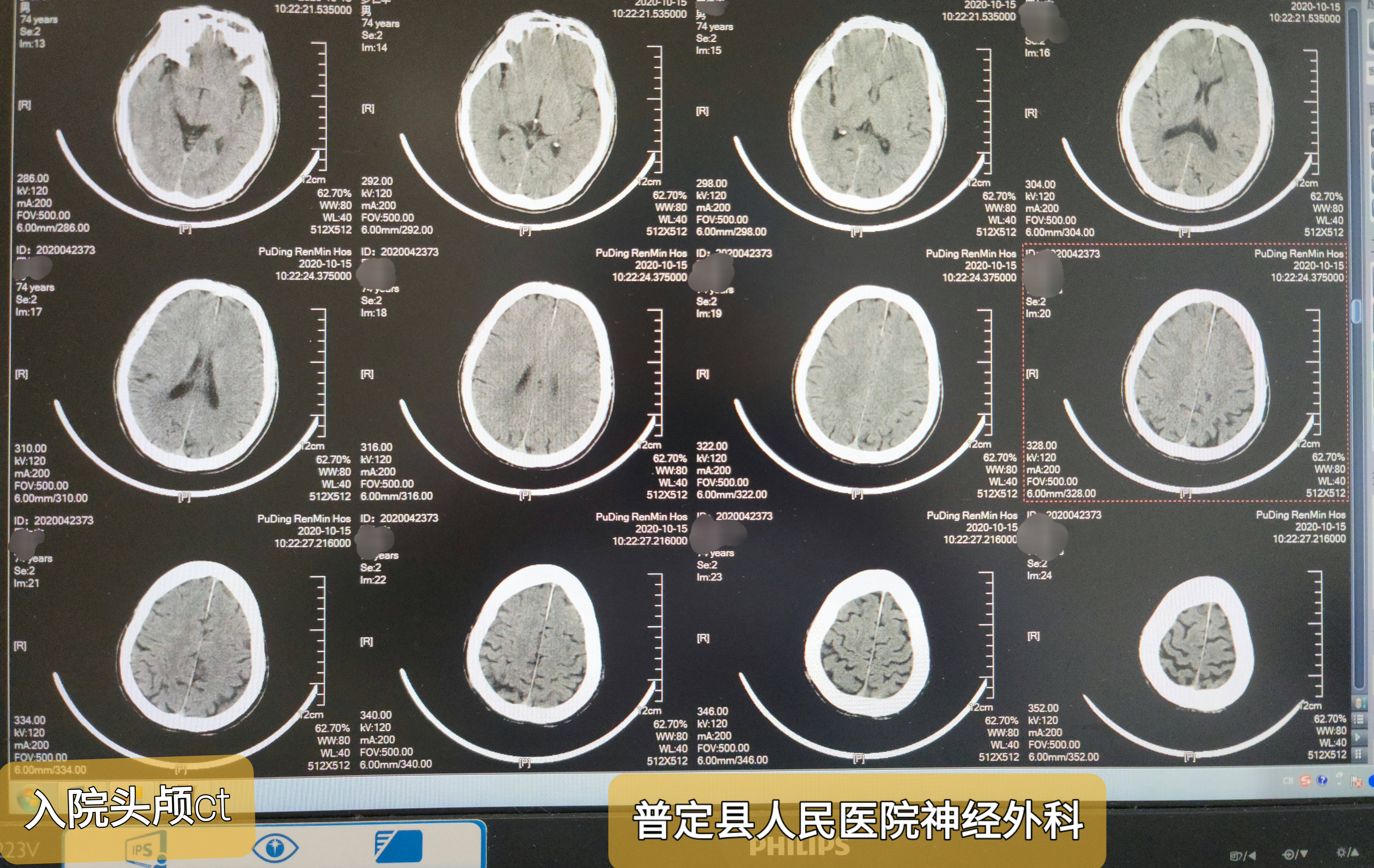
外地老年男患,因“突发意识不清30分钟”就诊我院。发病当日乘车途径我县发病。同行朋友立即送入我院急诊,急诊头颅CT除外出血性脑卒中,我科会诊并绿色通道办理住院。入院查体:T36.3℃ P78 次/分 R18次/分 BP159/86mmHg 昏睡,查体不合作,刺痛睁眼,不能言语,刺痛左上肢回缩,GCS7分,NIHSS 评分21分(意识2 水平提问2 水平指令2 注视2 面瘫2 右上肢4 右下肢4 语言3),双瞳1.5 MM,光反射迟钝,右鼻唇沟变浅,口角左歪斜,伸舌不配合,左侧肢体自主活动,左侧肢体肌张力正常,右侧肢体肌张力稍高,生理反射存在,右侧巴彬斯基征(+)。既往史等病史均无法采集。
因发病后有呕吐咖啡色胃液,故不考虑静脉溶栓,考虑诊断:1急性大面积脑梗死(TOAST分型 大动脉粥样硬化型);2.急性消化道出血;3.高血压病。患者NIHESS >6分,高度怀疑急性大血管闭塞性脑卒中可能,但因家属在外地,同行朋友有很多顾虑,我科医师立即拨打家属电话并充分告知病情及手术风险等情况,电话中家属同意急诊介入血管内治疗并电话授权患者朋友签字,同时将情况及时汇报院领导。急诊科完善术前准备及检查后立即送入介入室。
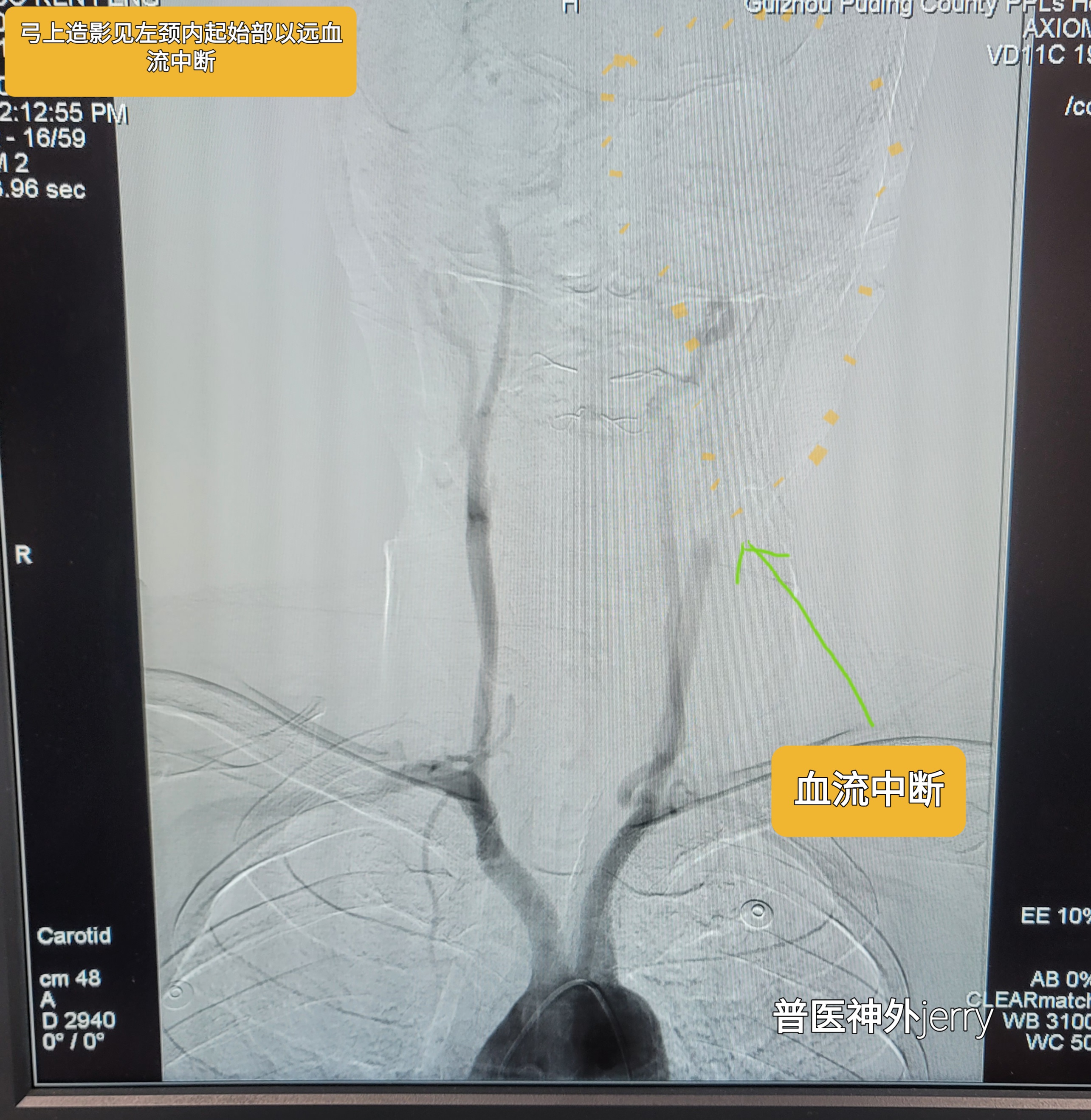
弓上造影
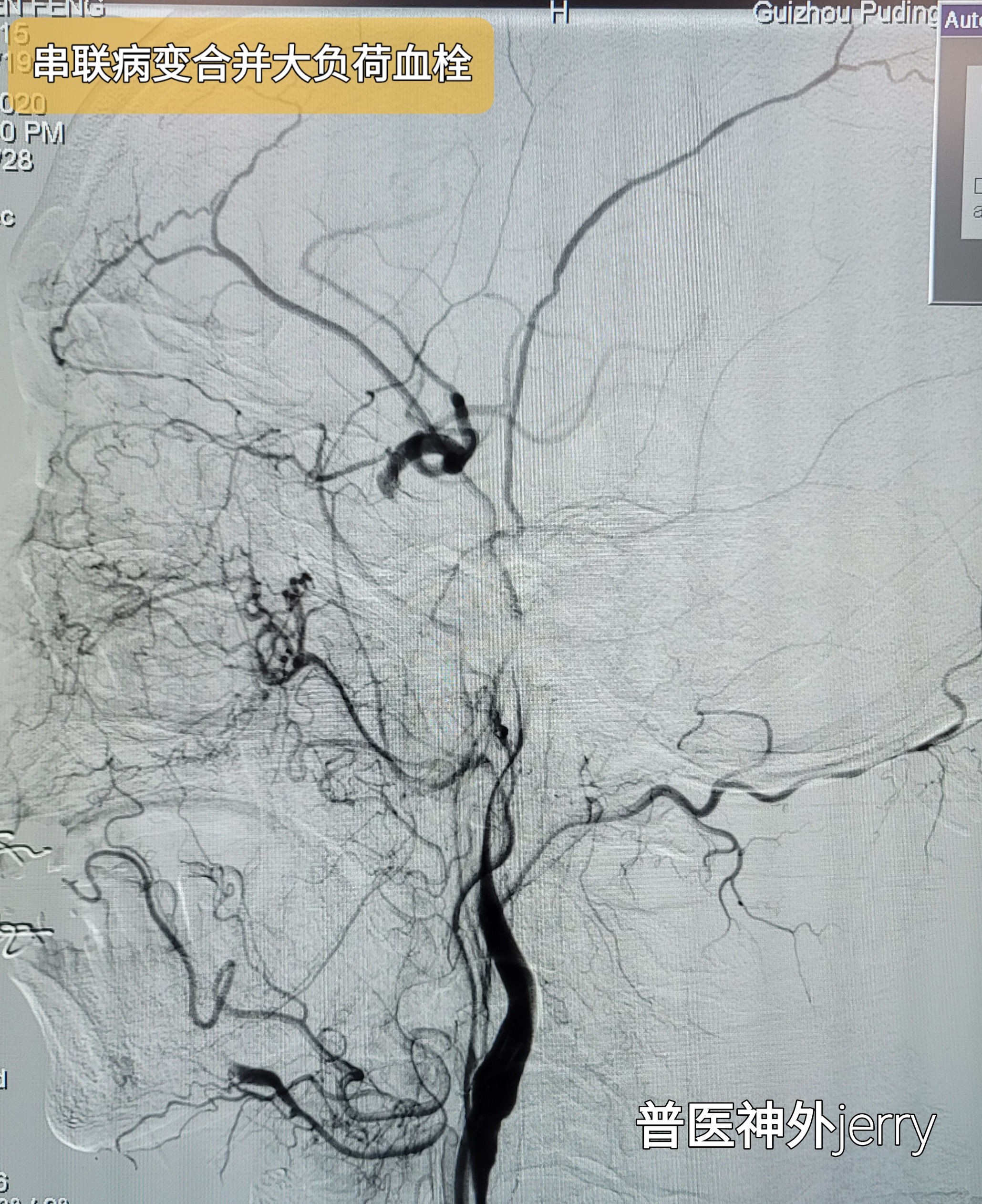
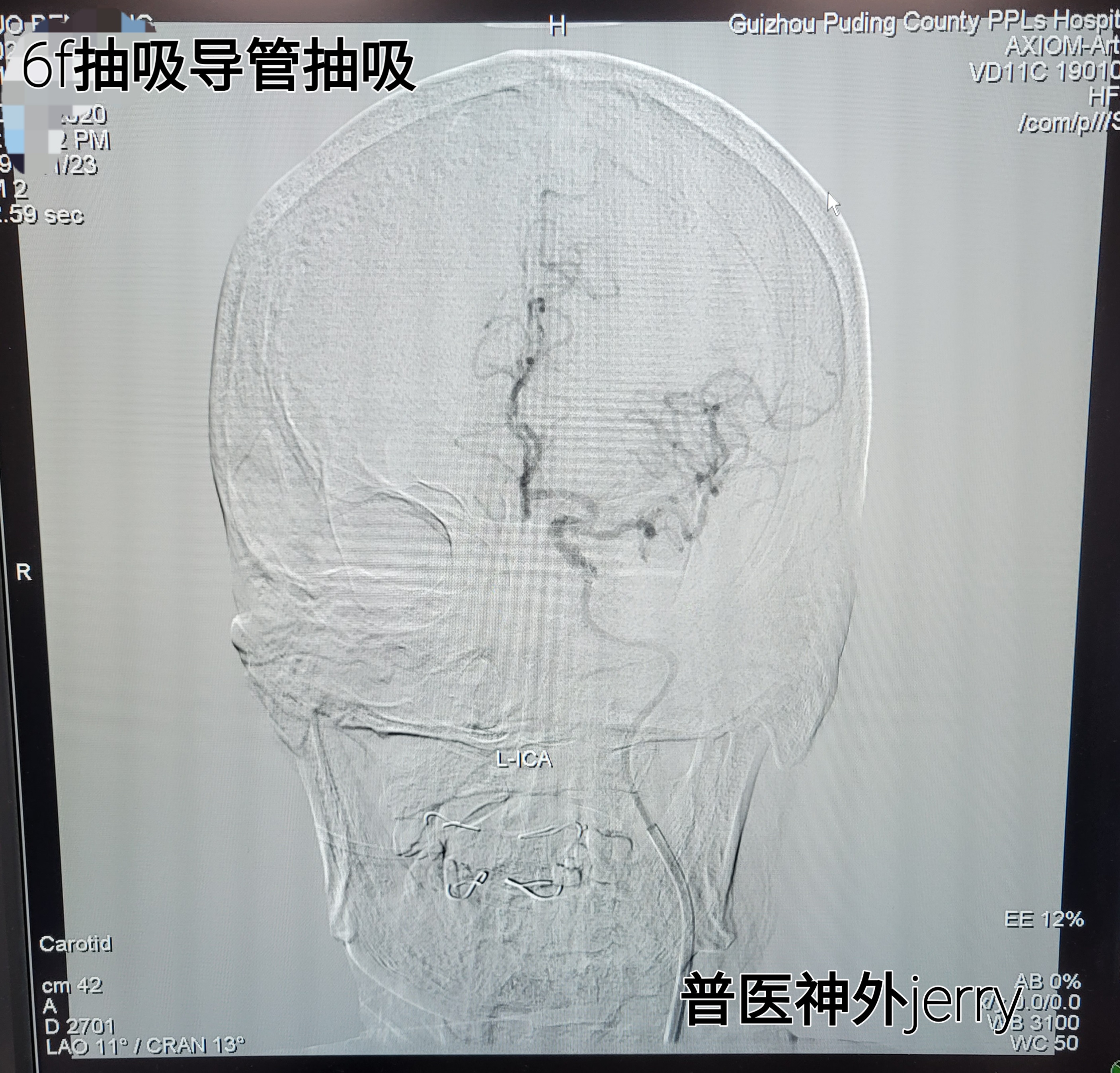
术中见左颈内C1起始部中度狭窄,C1-C6不显影,同侧M1、A1已远显影延迟,考虑急性大负荷血栓或闭塞后血管痉挛可能。拟抽吸取栓,再次电话中获得家属同意,更换8F 导引导管,6F抽吸导管抽吸后血管再通。
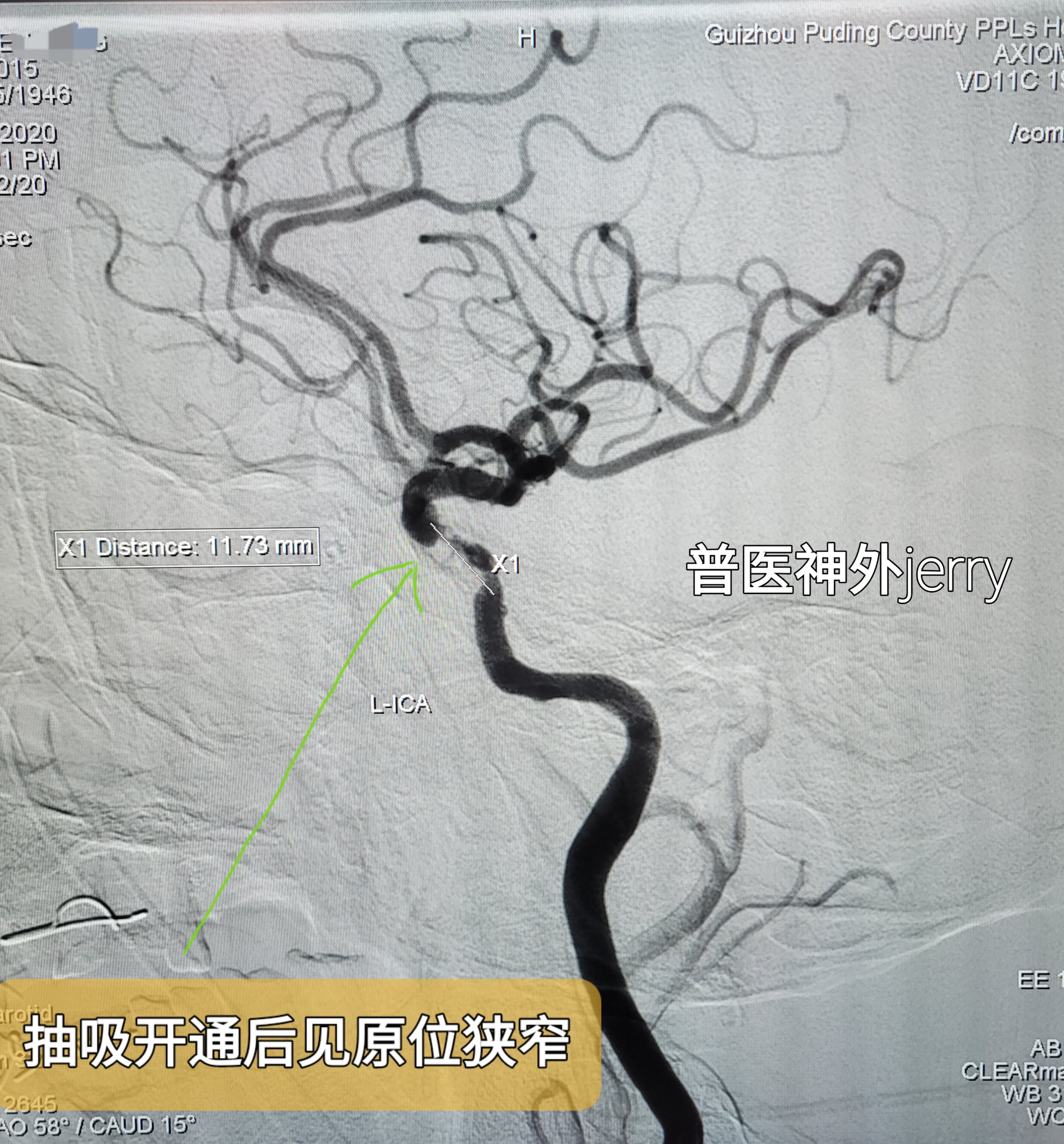
血管开通后见左颈内动脉C4-C6原位重度狭窄,前向血流2级。
担心狭窄部位再次闭塞,故考虑一期球囊扩张并血管成型。
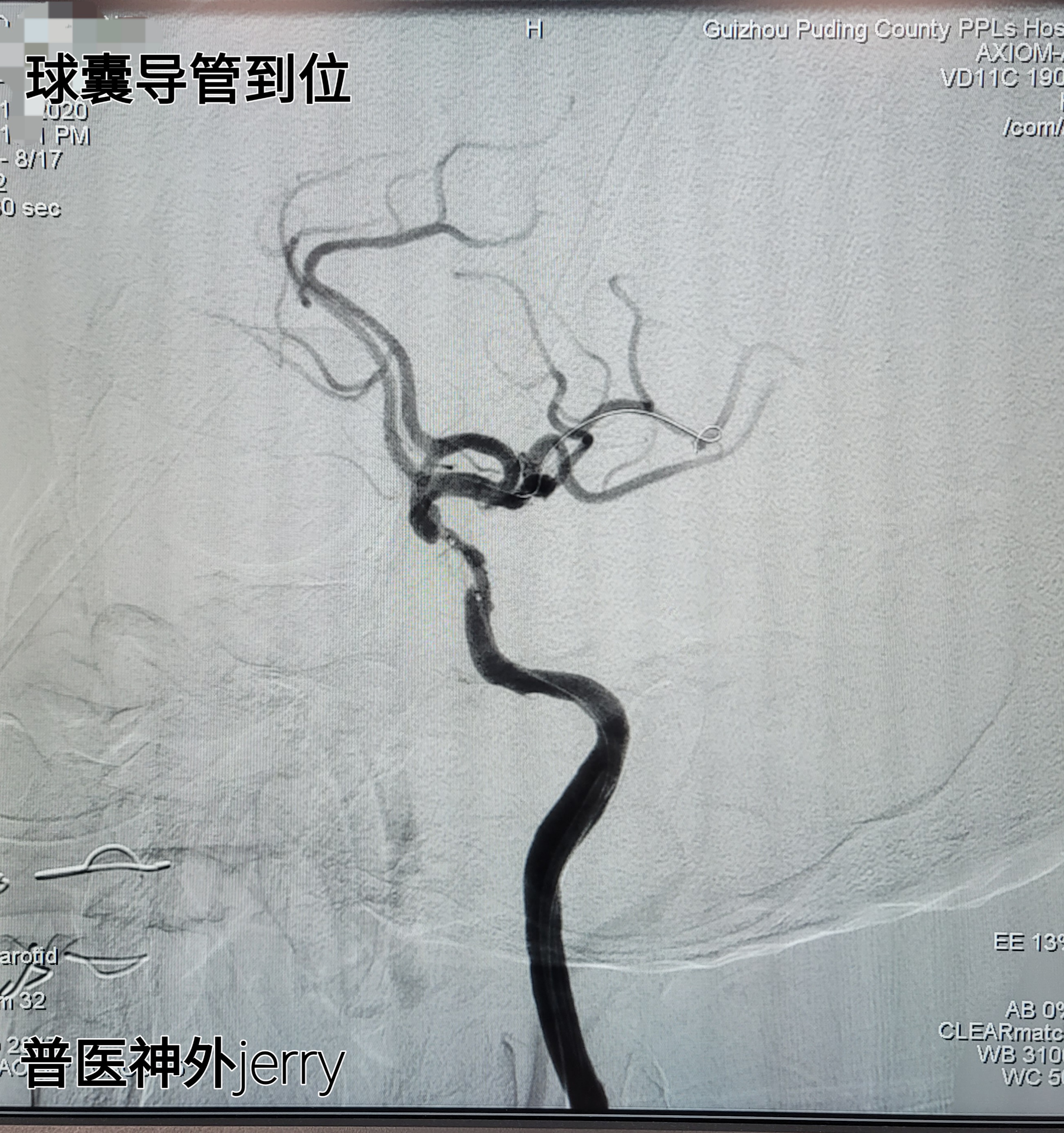
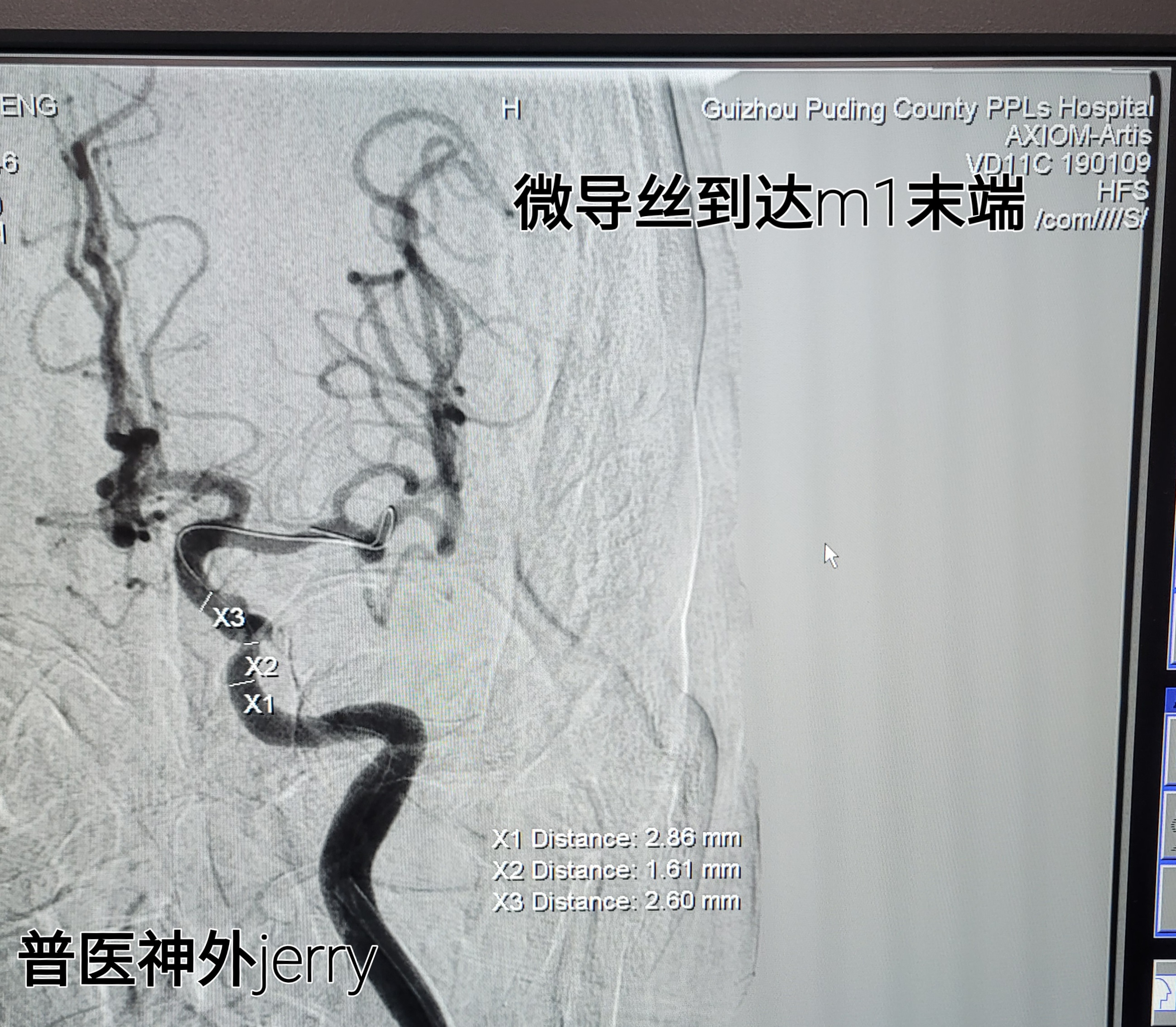
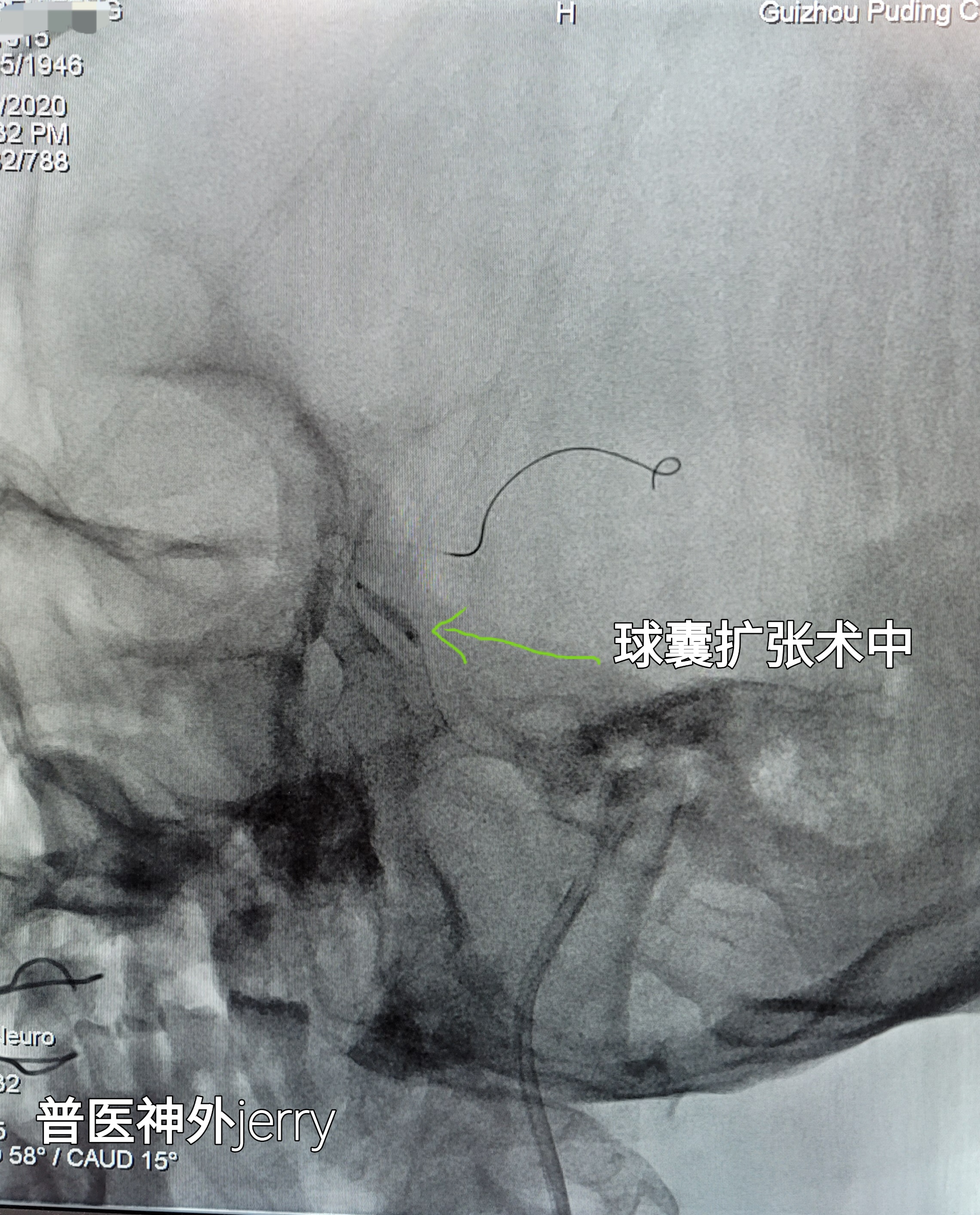
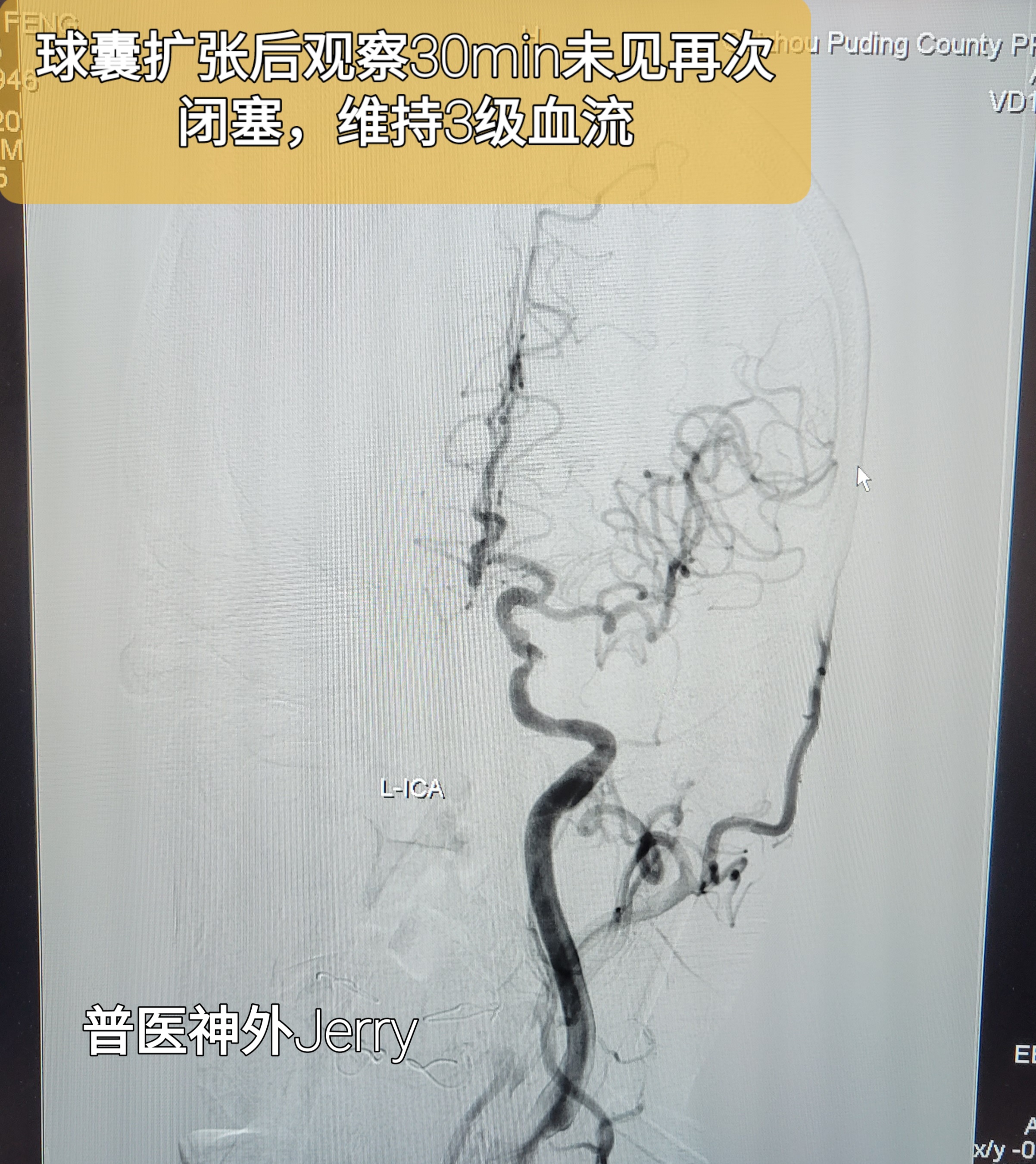
微导丝到达M2段,造影远端显影好,球囊2*10MM及2.5*10MM 球扩,狭窄改善,3级血流维持,观察30分钟,血流无变化,替罗非班泵入。
术后查体:GCS评分15 NIHSS 11分,较术前改善。此时患者家属已到达医院,充分交代病情后立即复查头颅CT后送入我科NICU病房。
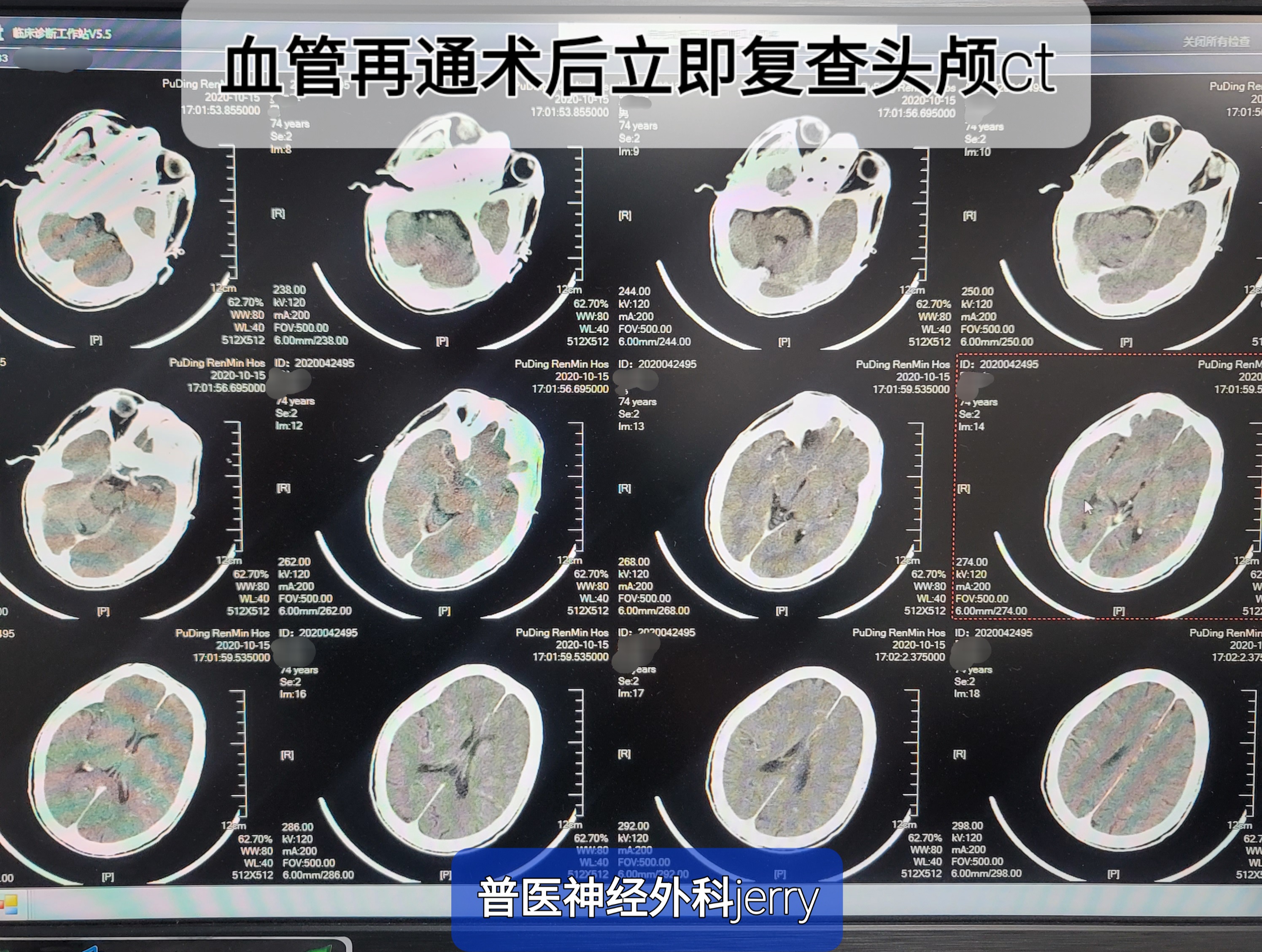
及时复查头颅CTA及头颅CT。
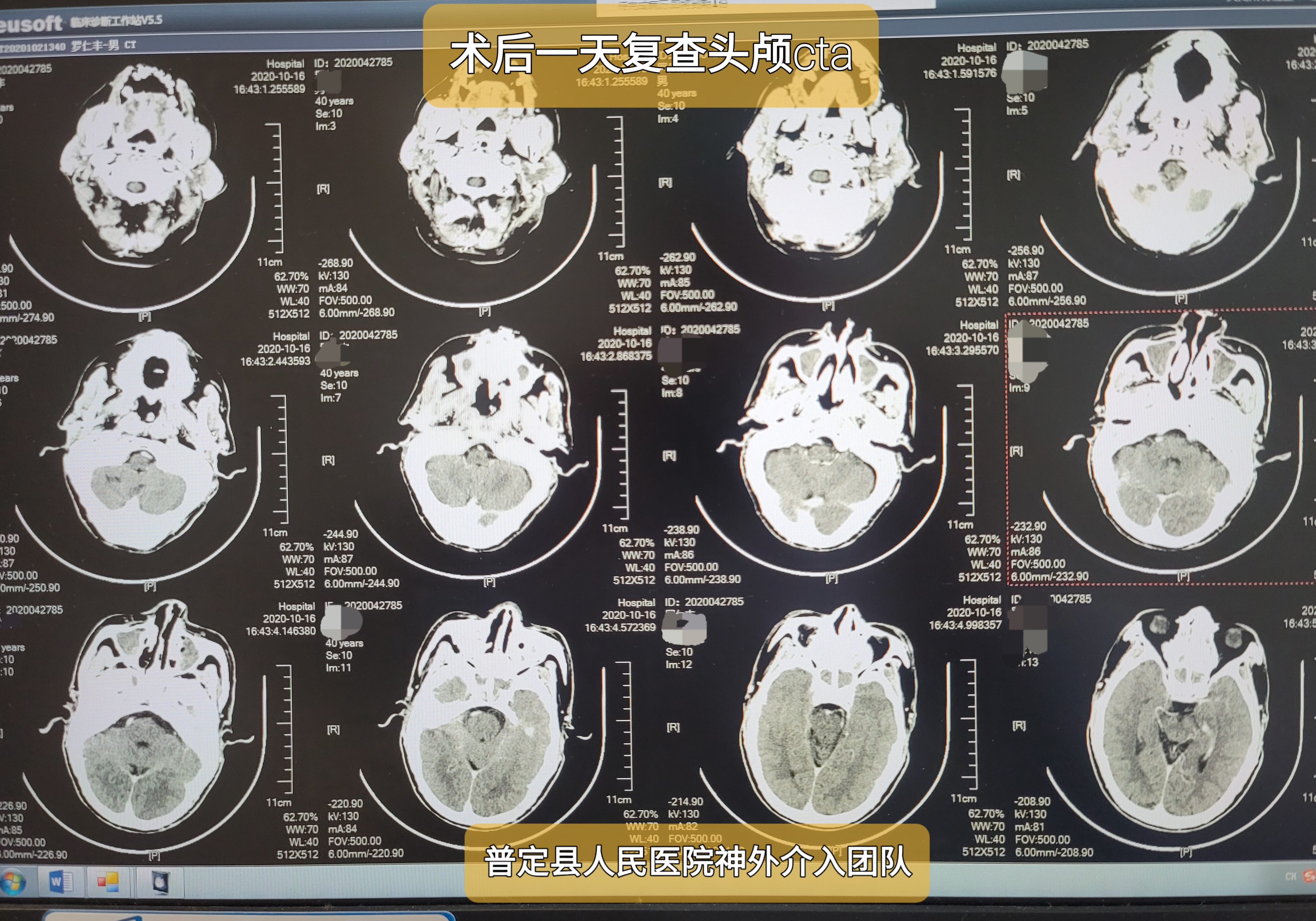
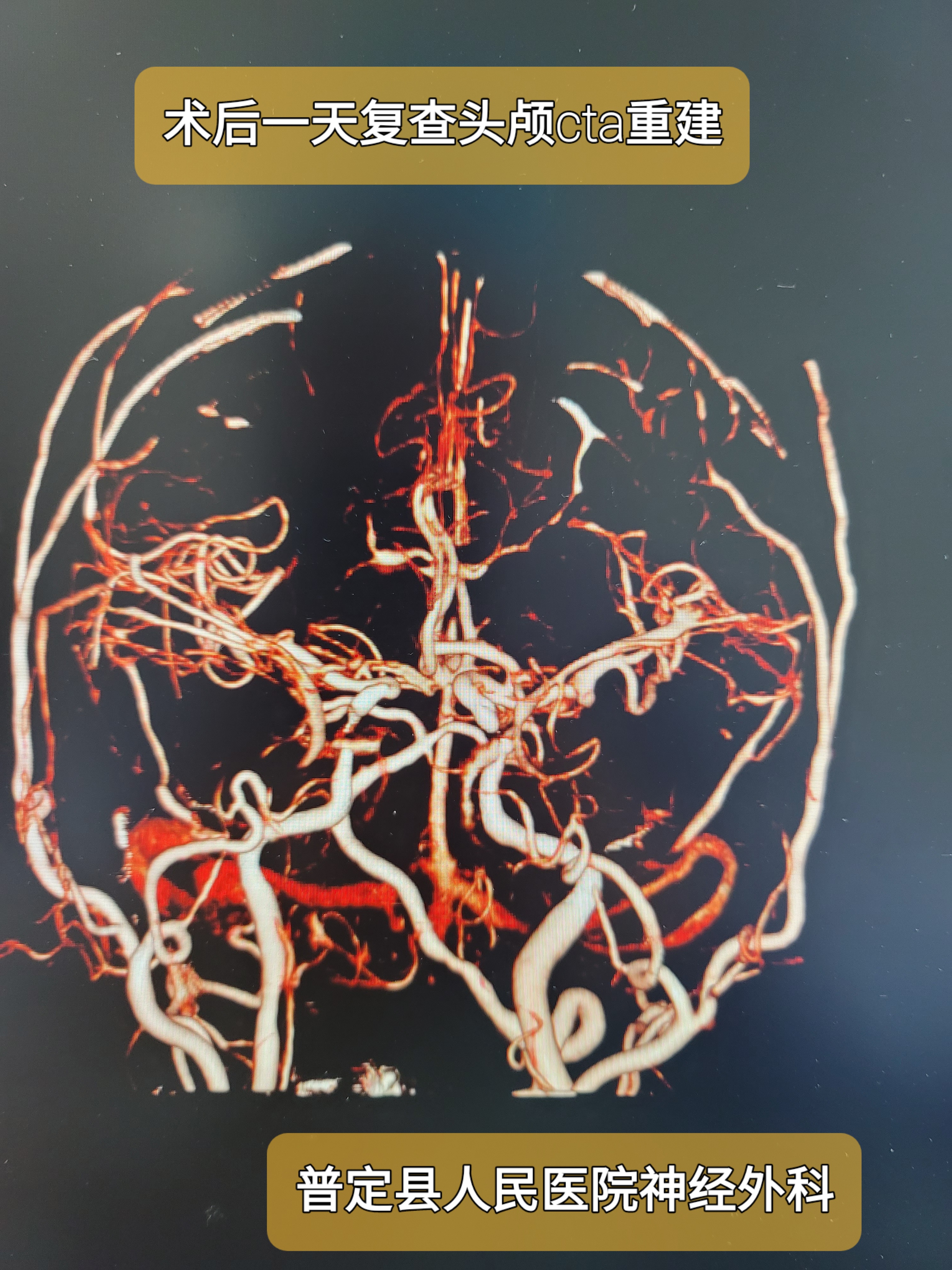
CTA见远端属支及分支显影良好。
术后16小时: GCS评分15 NIHSS 5分(右上肢2 构音1 面瘫1 感觉1)查体:双瞳2.0 右鼻唇沟变浅,口角稍左歪斜,伸舌不偏,颈软,左肢体5级,右上肢4级,右下肢4+级,生理反射存在,病理征(-)。
术后40小时: GCS评分15 NIHSS 2分(构音1 面瘫1)
术后第4天:NIHSS评分0分,后一直情况稳定。
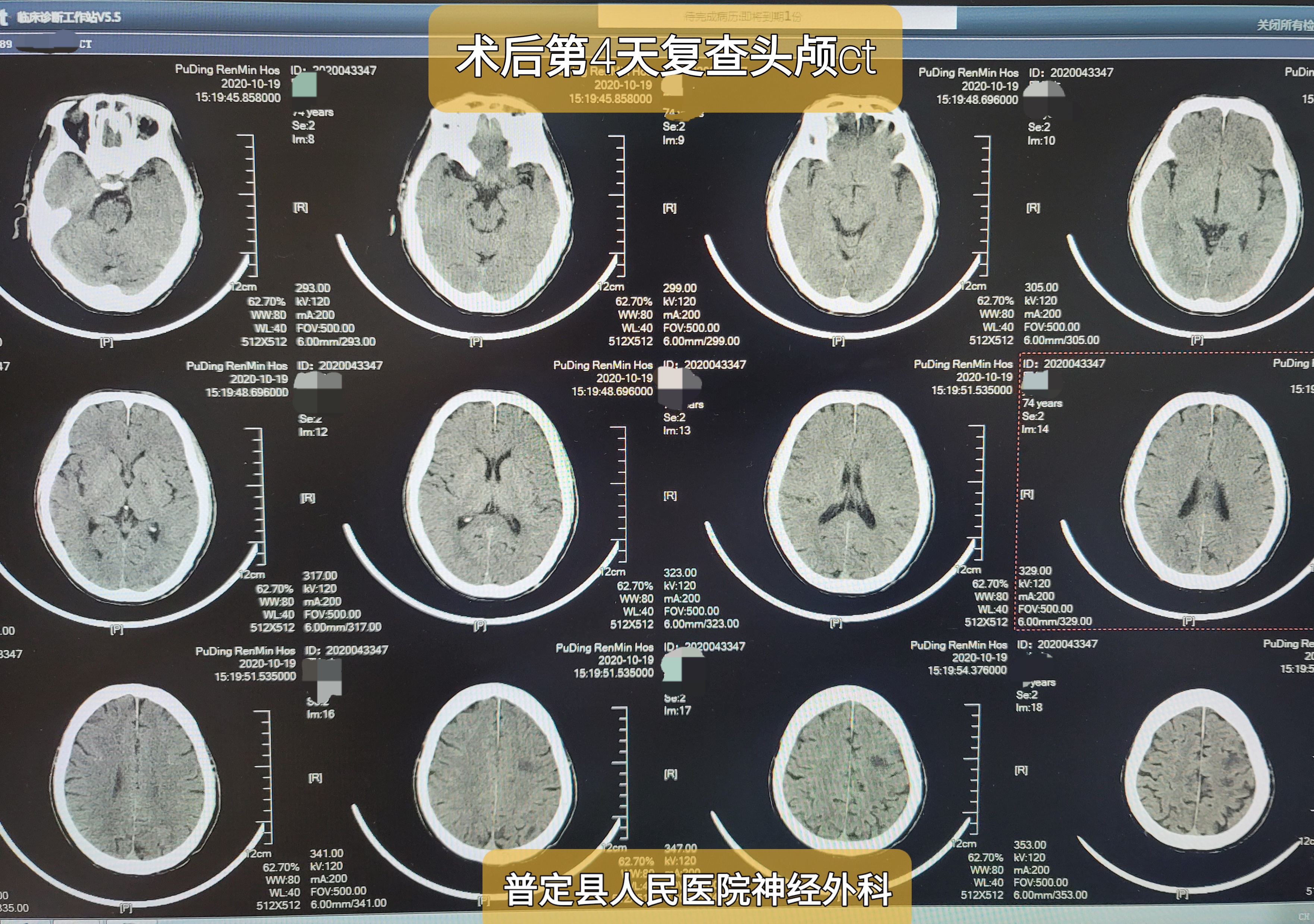
术后4天至今,病情稳定,NIHSS评分0分。拟下一步处理:术后1月复查造影,评估双侧颈内动脉狭窄程度,决定是否择期颅内支架植入。
病例二:右侧后交通破裂动脉瘤急诊介入弹簧圈栓塞
老年女患,因“突发剧烈头痛6+小时。”于近日入院我科。无诱因突发剧烈头痛,伴呕吐,伴右眼睁眼困难及视物模糊。联系救护车送入急诊内科。急诊头颅CT检查考虑蛛网膜下腔出血。收住我科。既往史:3年前因“突发右侧肢体无力”就诊我院神经内科,治疗后症状缓解,长期服用阿司匹林及阿托伐他丁,3年前住院期间发现血压高,口服硝苯地平缓释片,血压未监测。
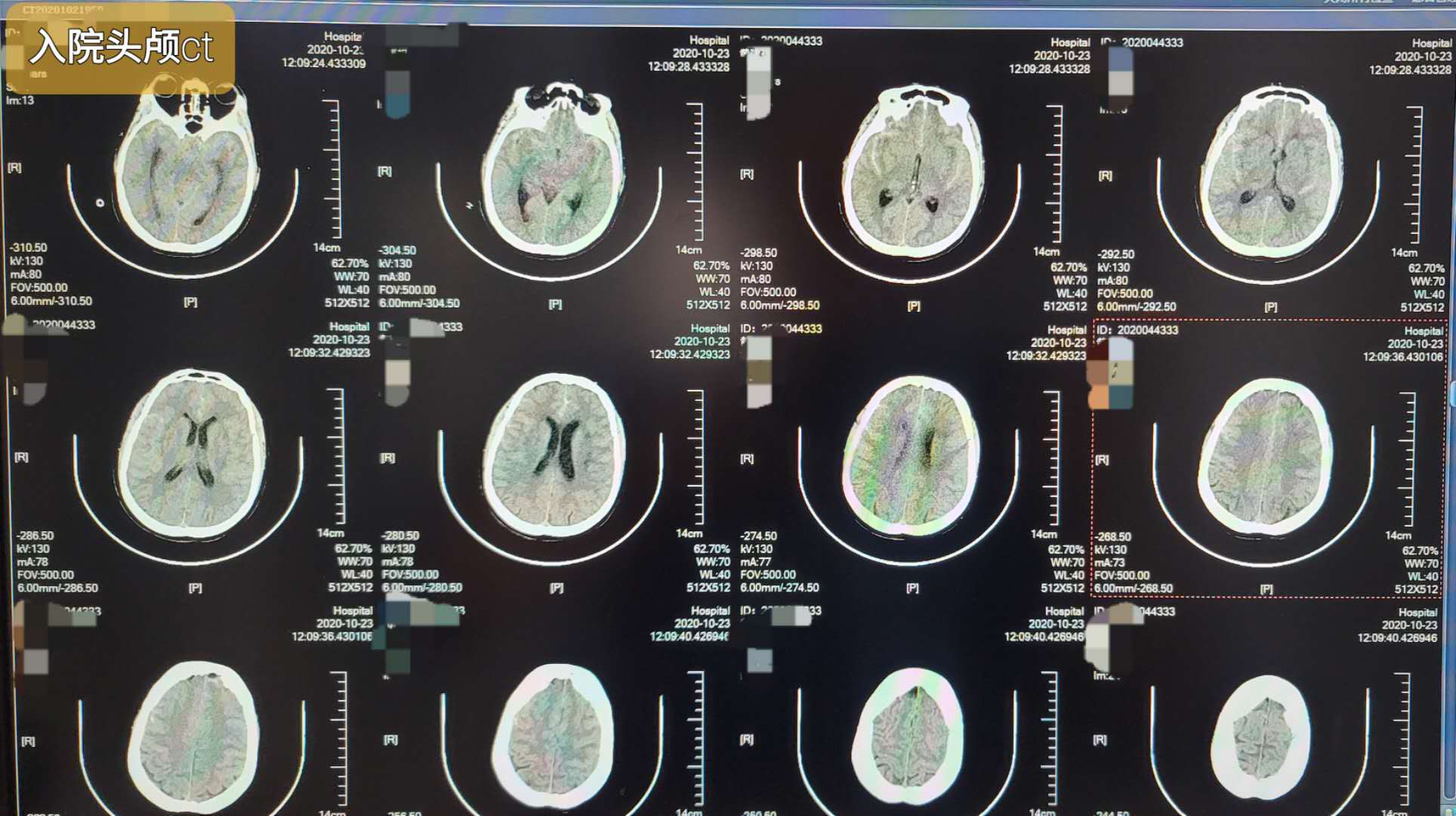
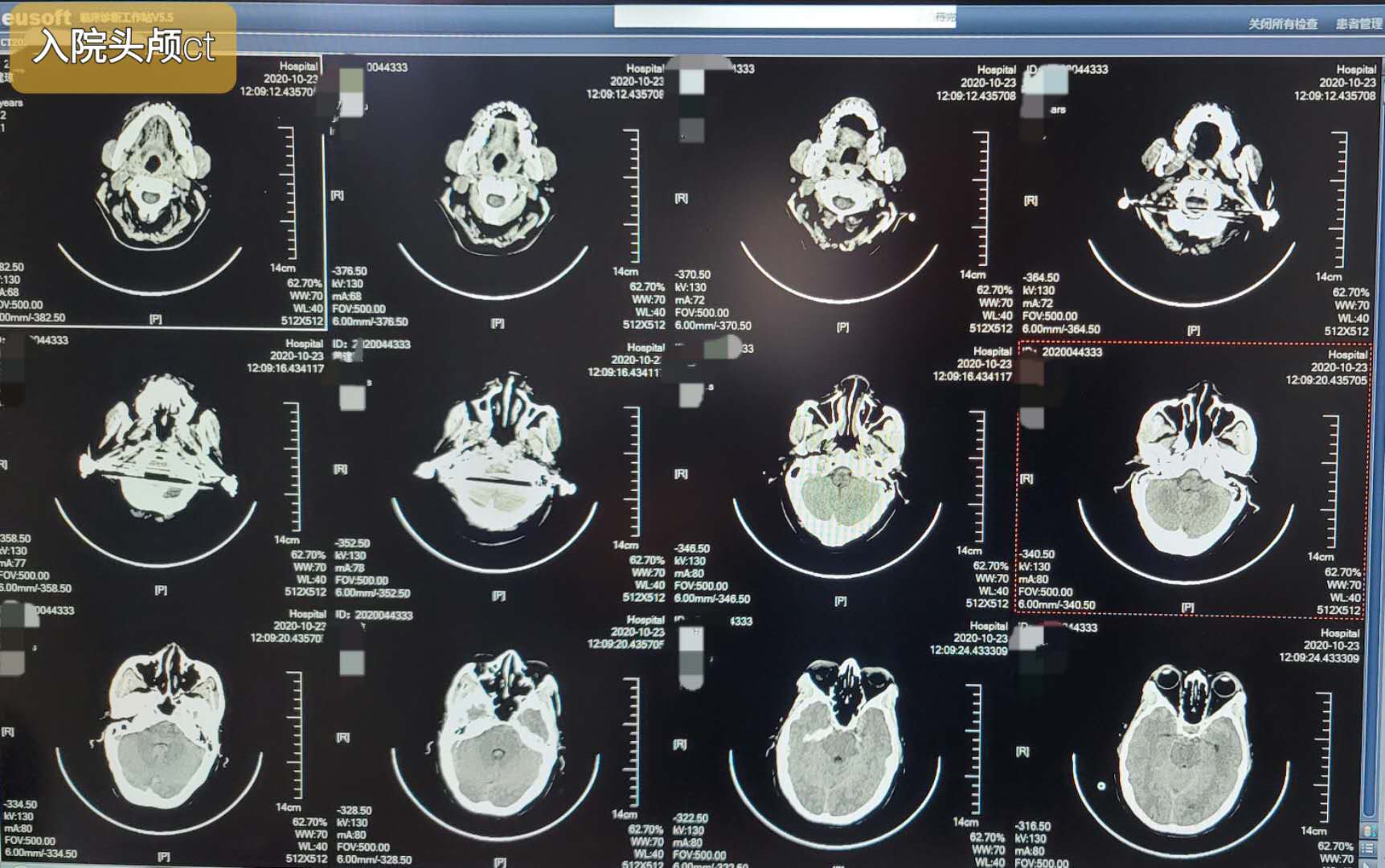
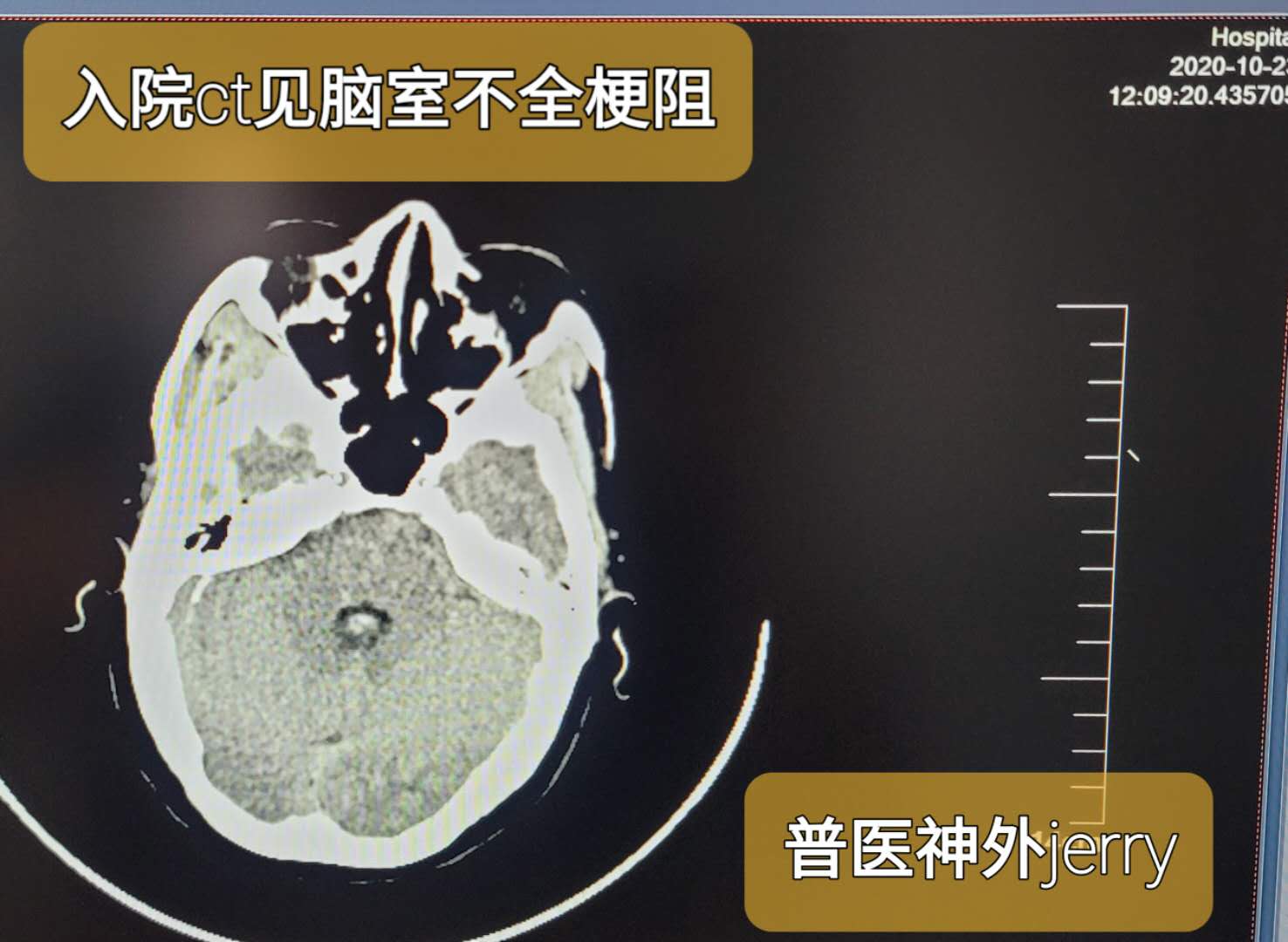
入院头颅CT考虑环池,侧裂池蛛网膜下腔出血,部分出血破入四脑室,脑室不全梗阻。
头颅CT高度怀疑动脉瘤性蛛网膜下腔出血,急诊头颅CTA检查明确。
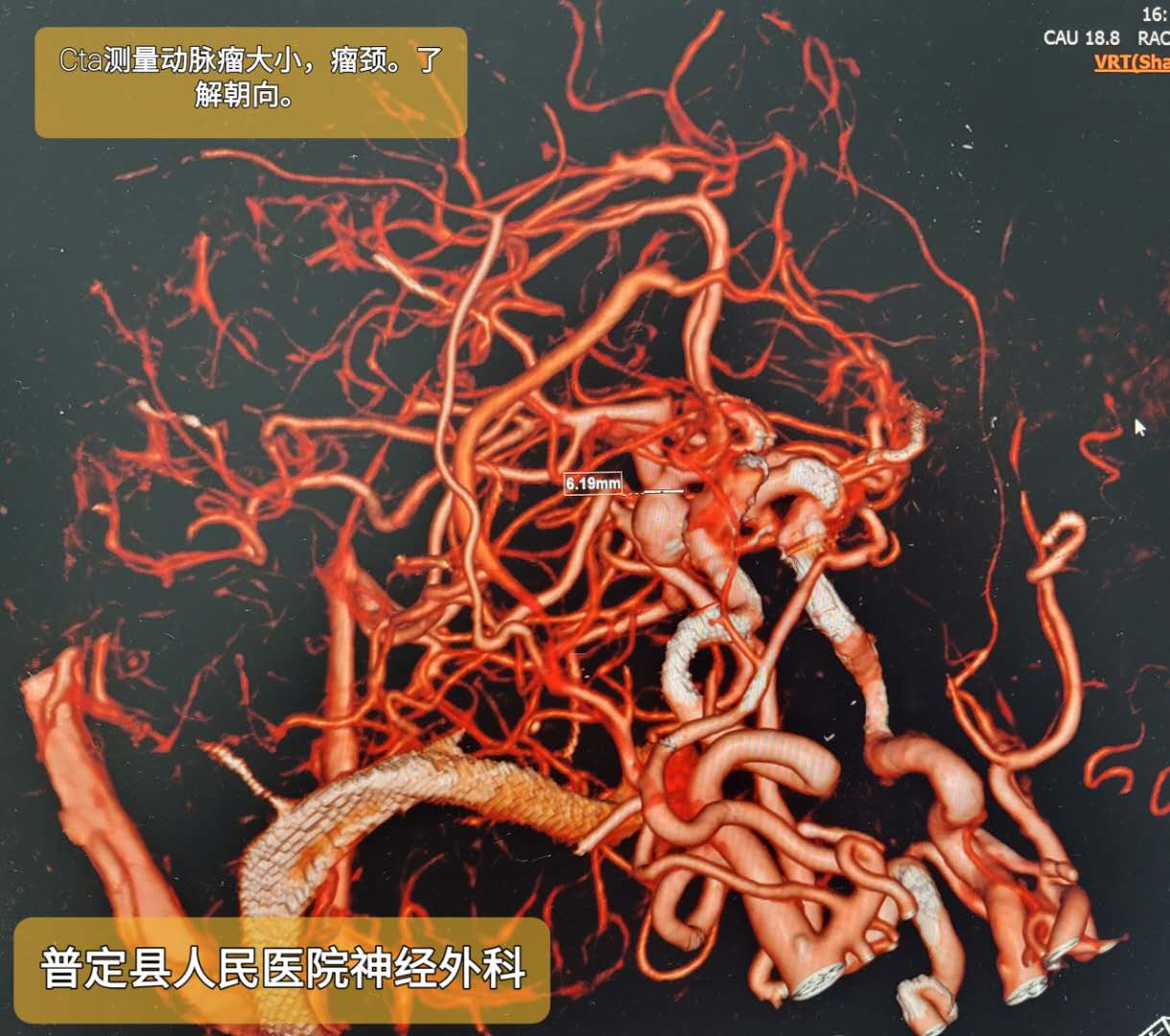
头颅CTA 三维旋转见右后交通动脉瘤。
入院急诊CTA后初步诊断:1、自发性蛛网膜下腔出血(Hunt-Hess分级II级);2、右侧后交通动脉瘤破裂出血(责任动脉瘤);3.脑室内积血并脑室不全梗阻;4.动眼神经功能障碍;5.高血压病3级(极高危组)。
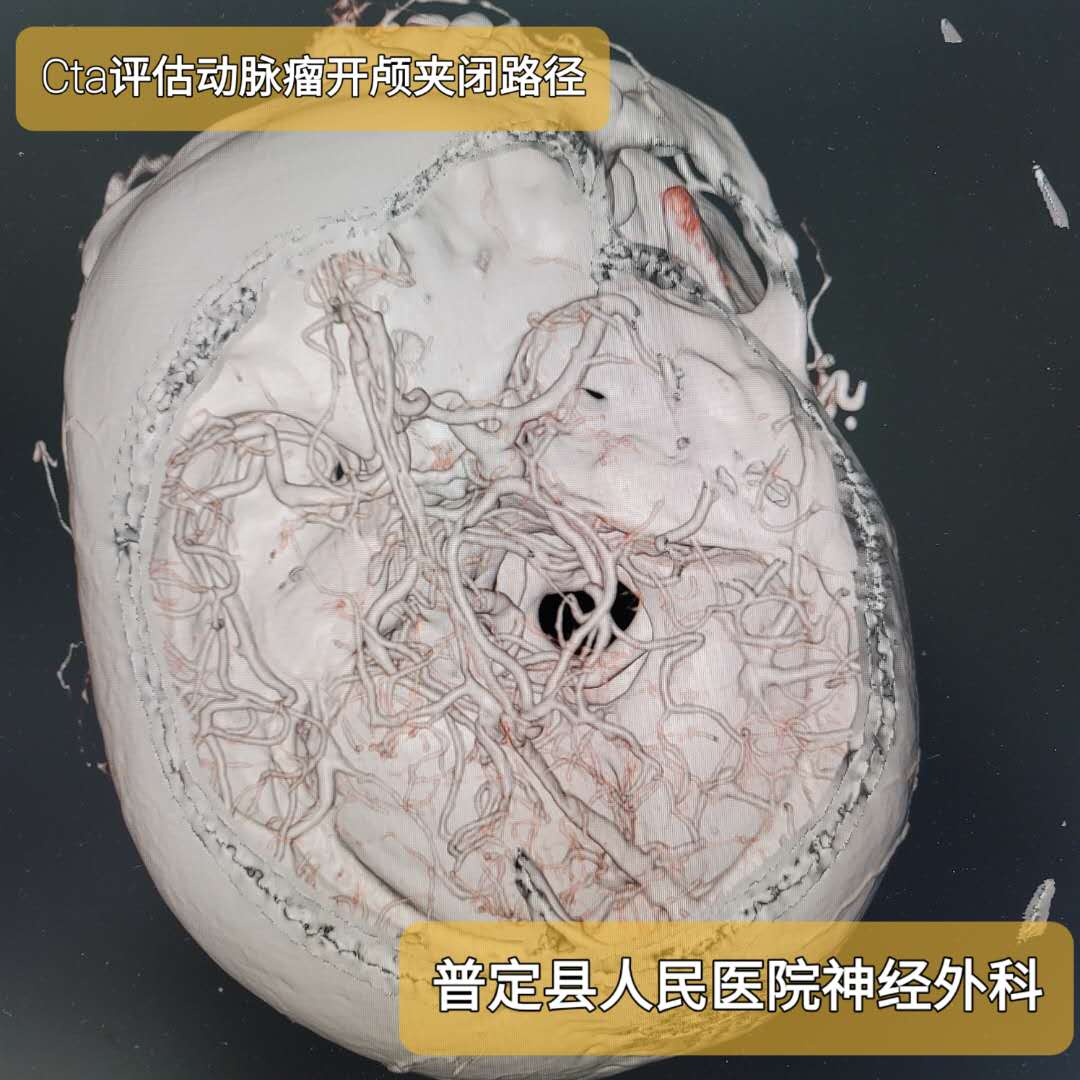
手术方案:1、右翼点入路开颅动脉瘤夹闭(急诊全麻、术中根据情况决定是否去除骨板)
2.动脉瘤弹簧圈介入栓塞(急诊全麻、术中备支架辅助可能)。
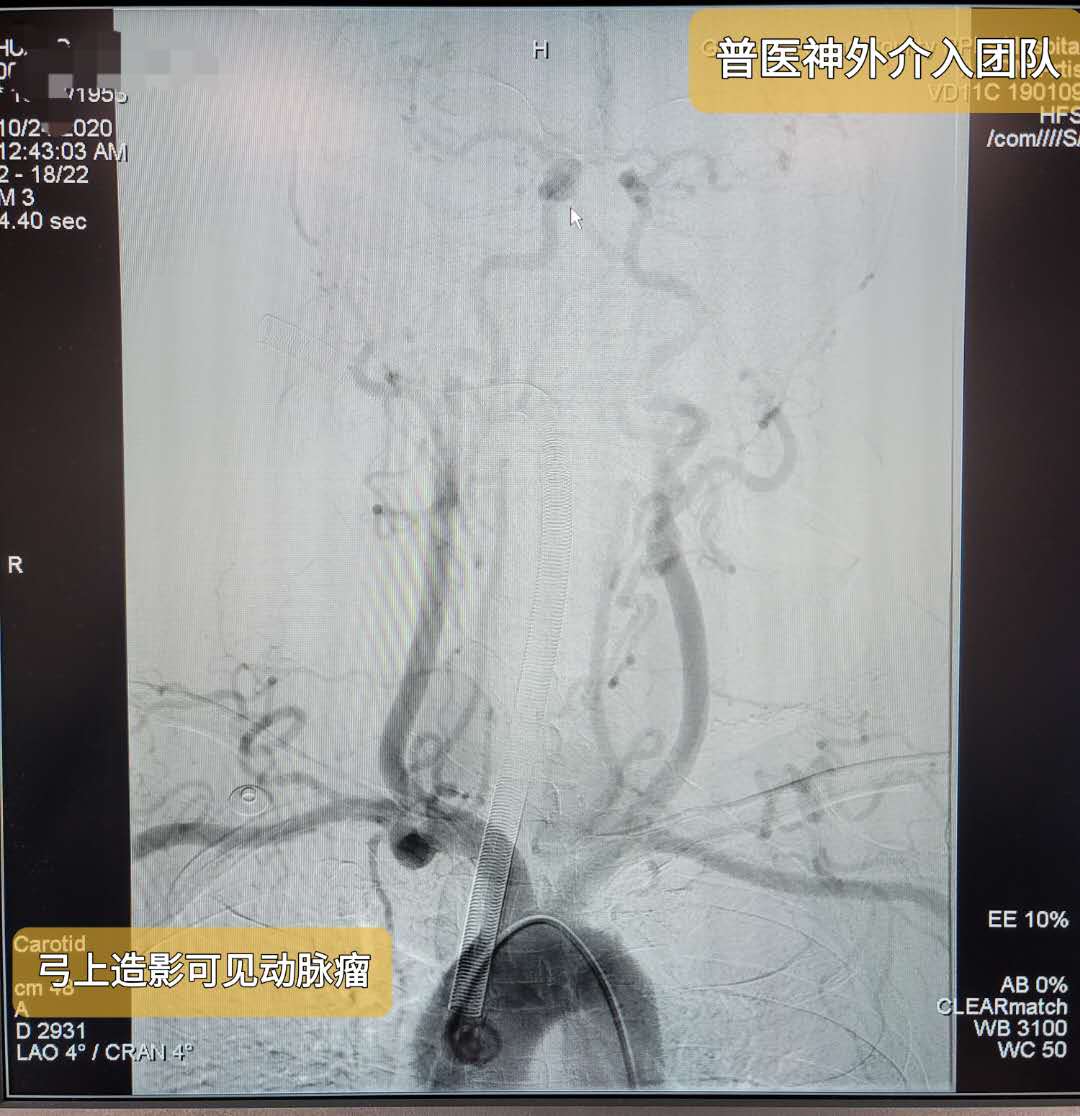
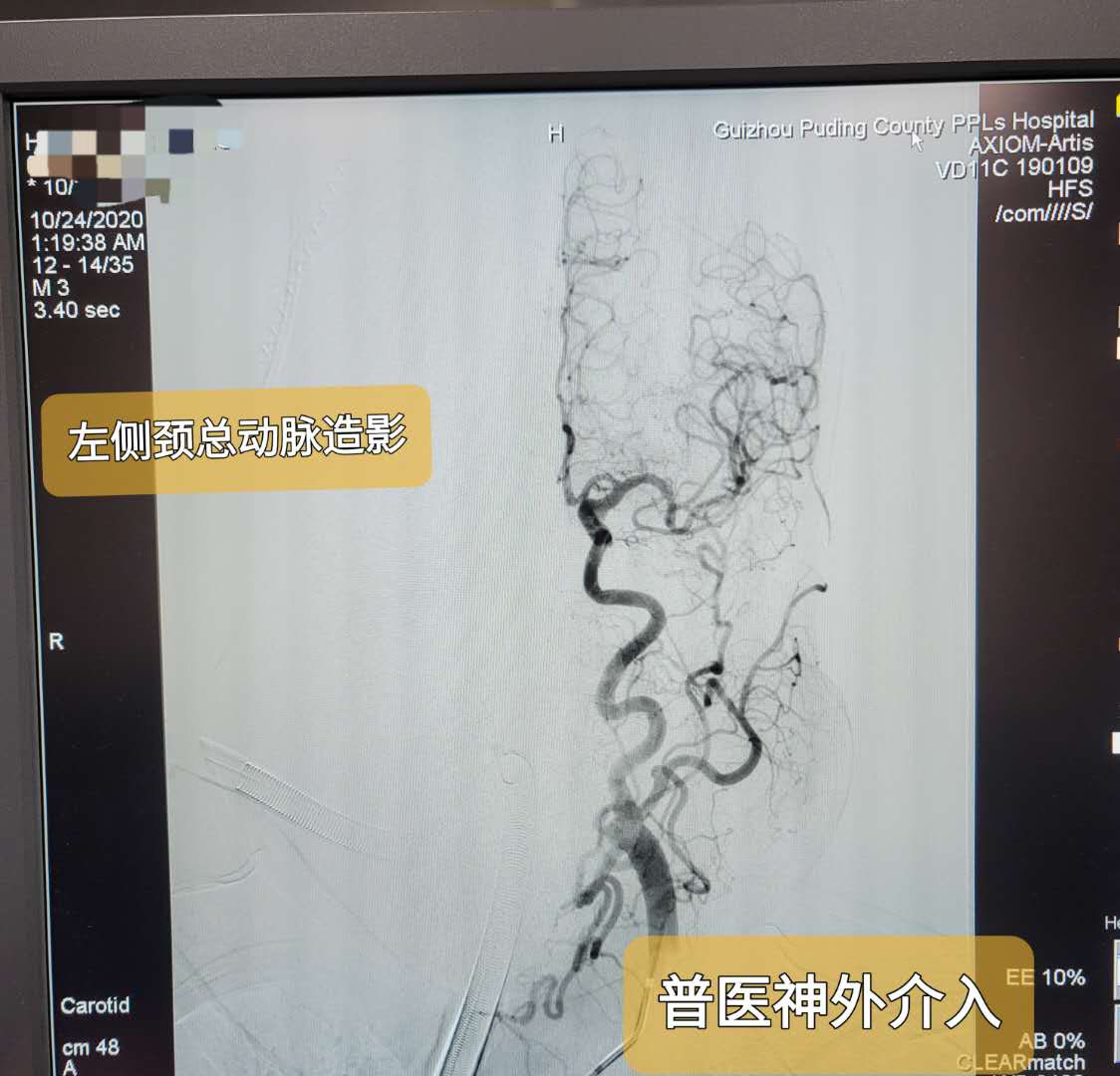
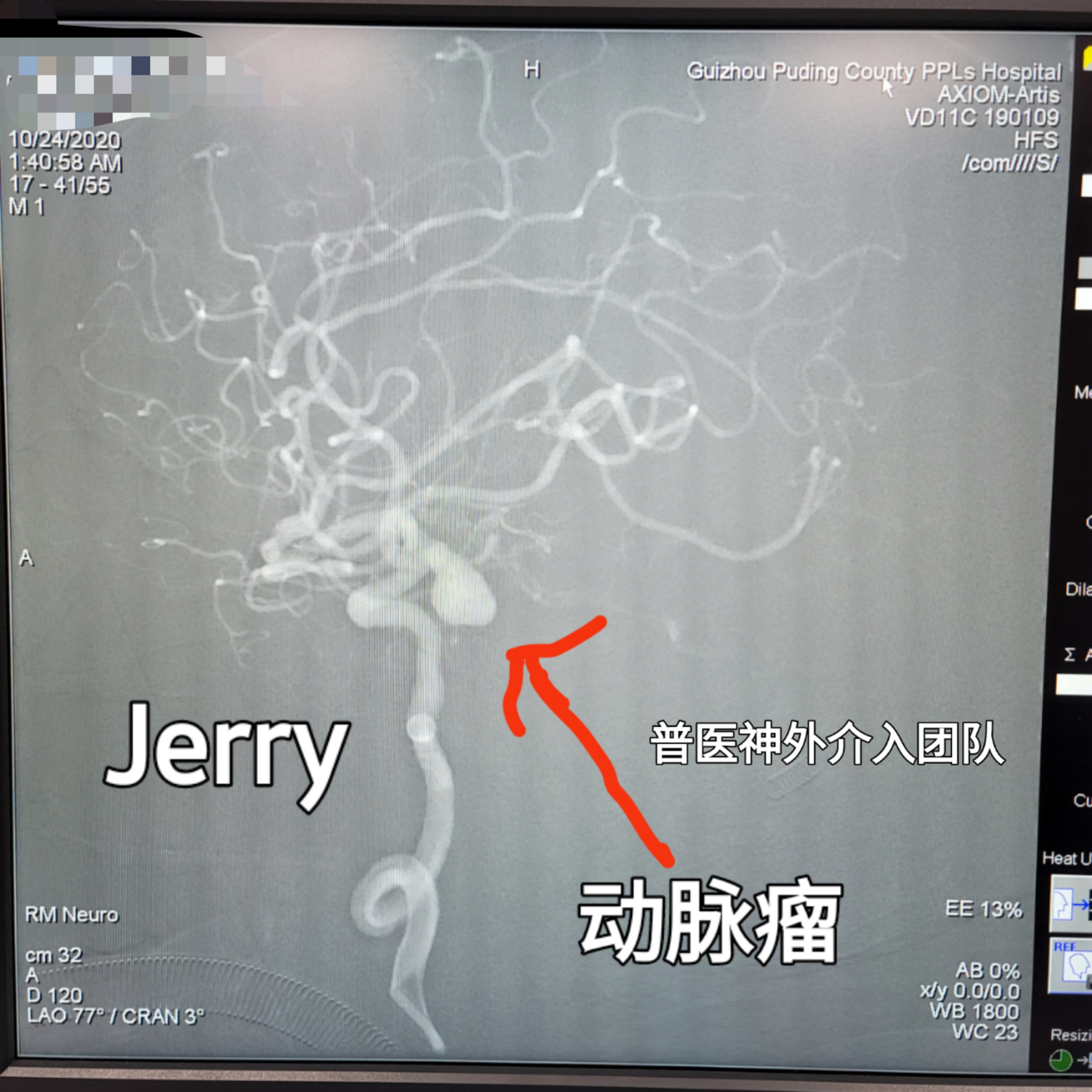
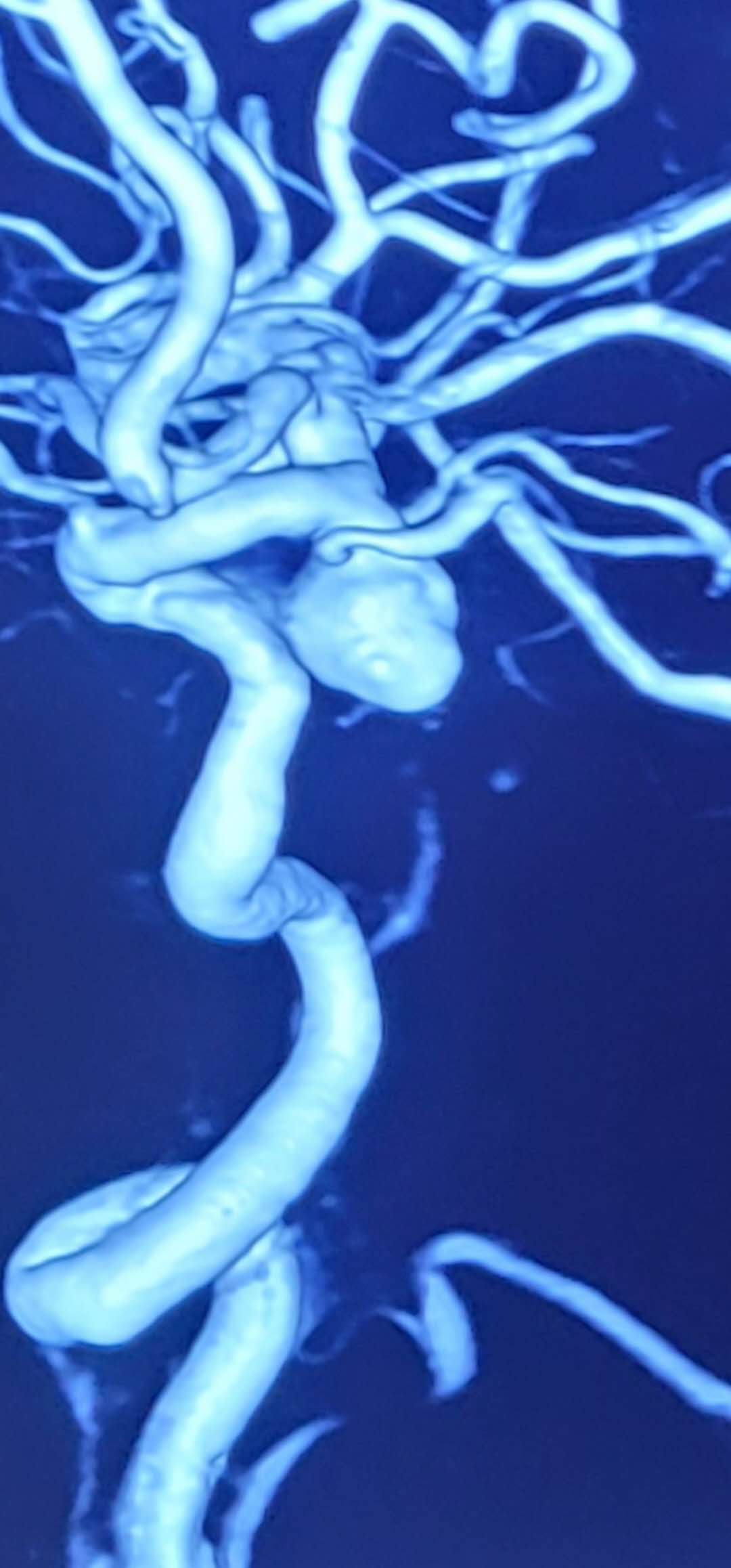
术中双侧颈内动脉3D造影及双侧椎动脉造影仅见右颈内动脉后交通段动脉瘤,大小10.47MM*7.4MM,瘤颈约4.5MM,瘤体朝向后外侧,瘤体上可见2处破裂小疱,右侧后交通动脉自瘤颈处发出,同侧椎动脉及大脑后动脉纤细。双侧颈内动脉C1段明显迂曲。
右颈内3D
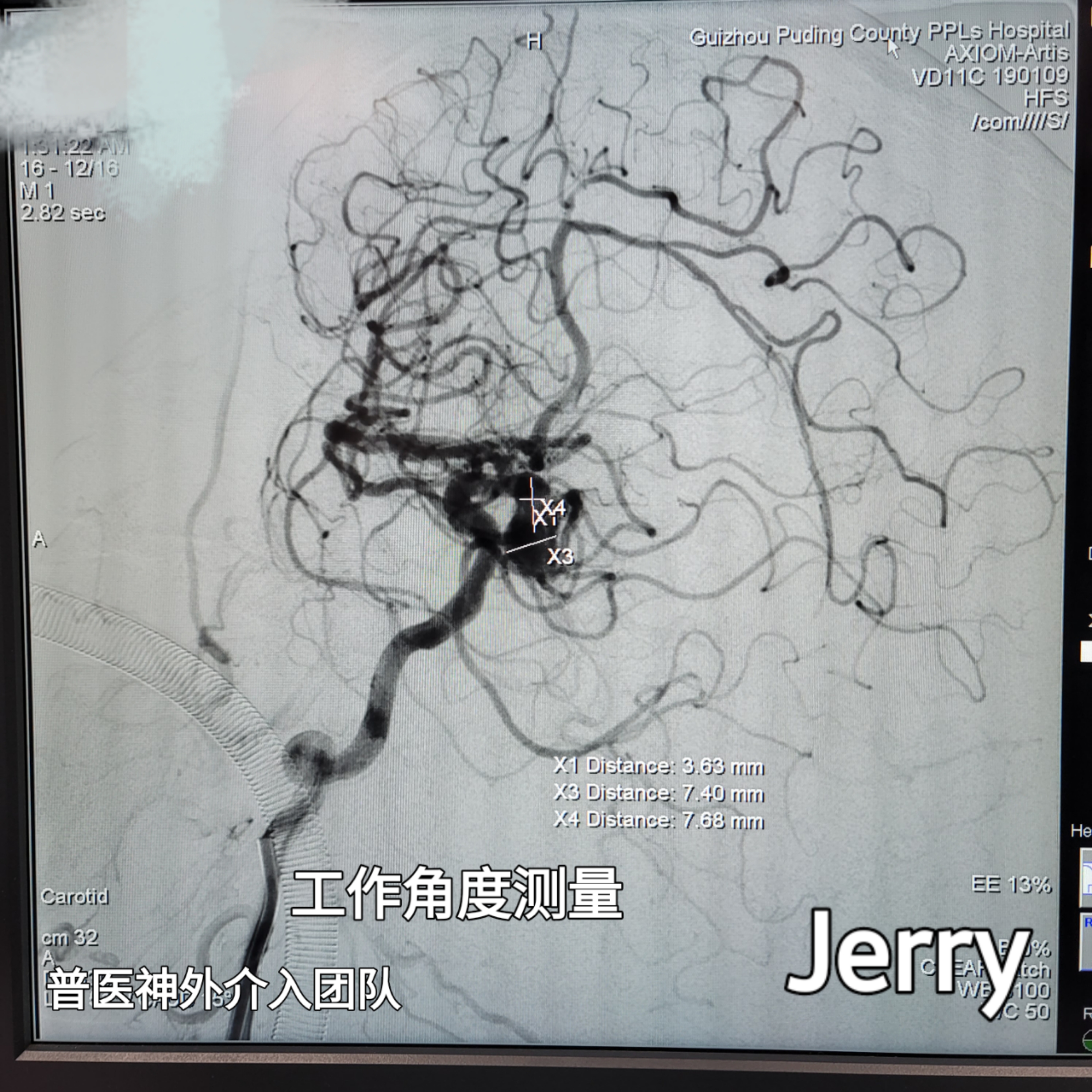
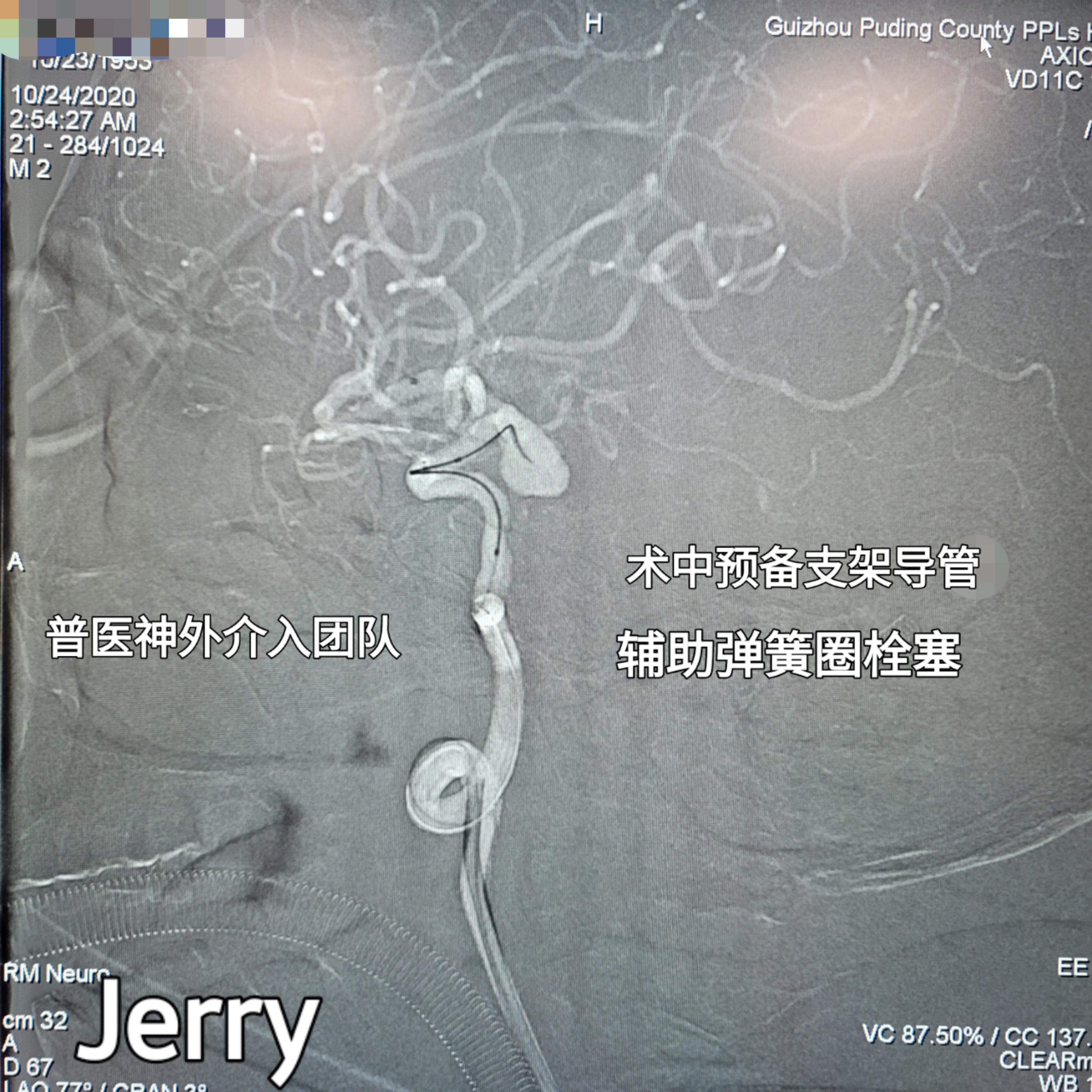
选取工作角度再次测量,更换6F 导引导管,导丝引导放置右侧颈内动脉迂曲部近心端,路途下导丝引导支架导管预先放置同侧MCA M1段,微导管塑性“C”型并放置瘤颈部,头端进入瘤腔。
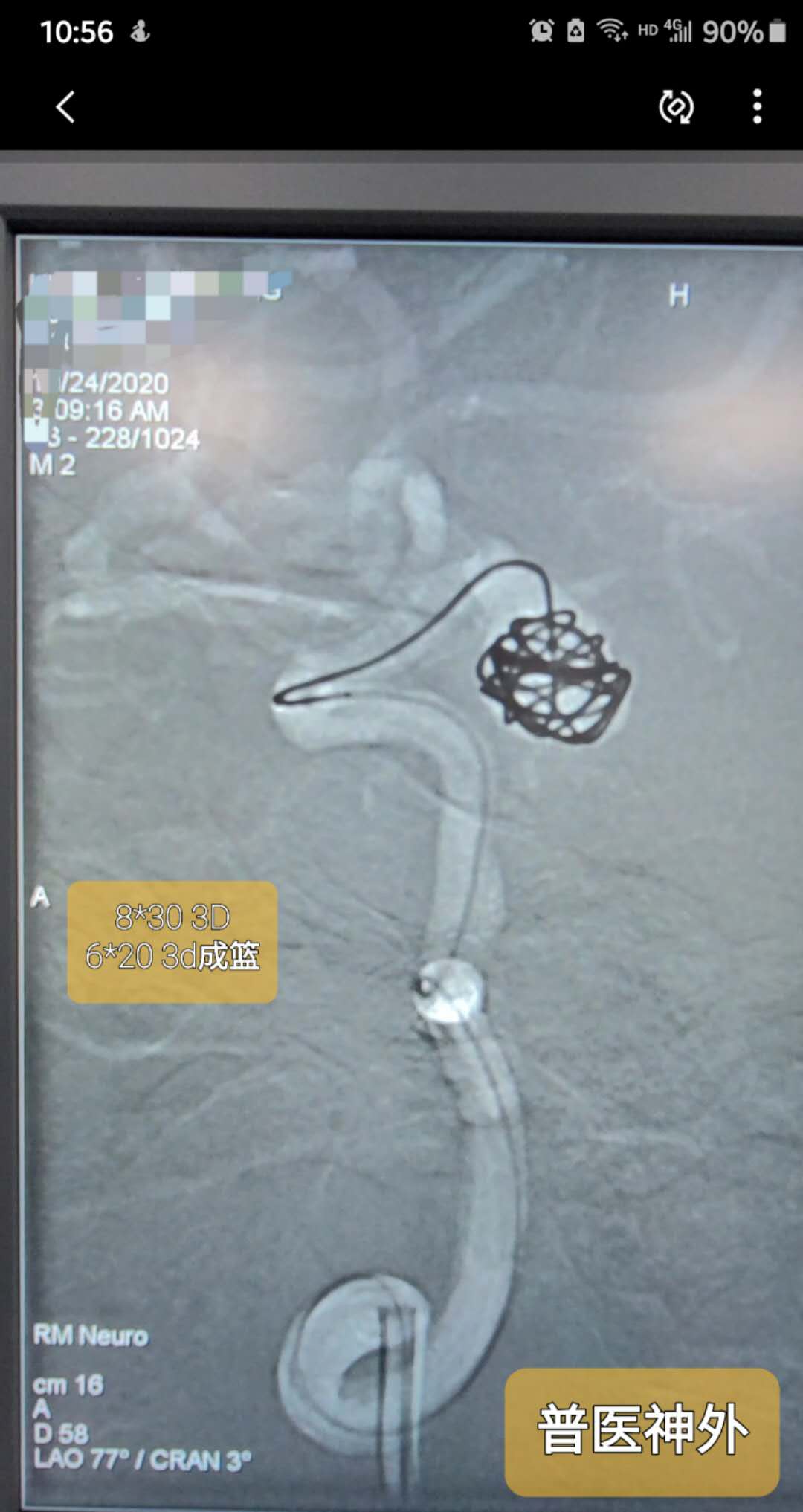
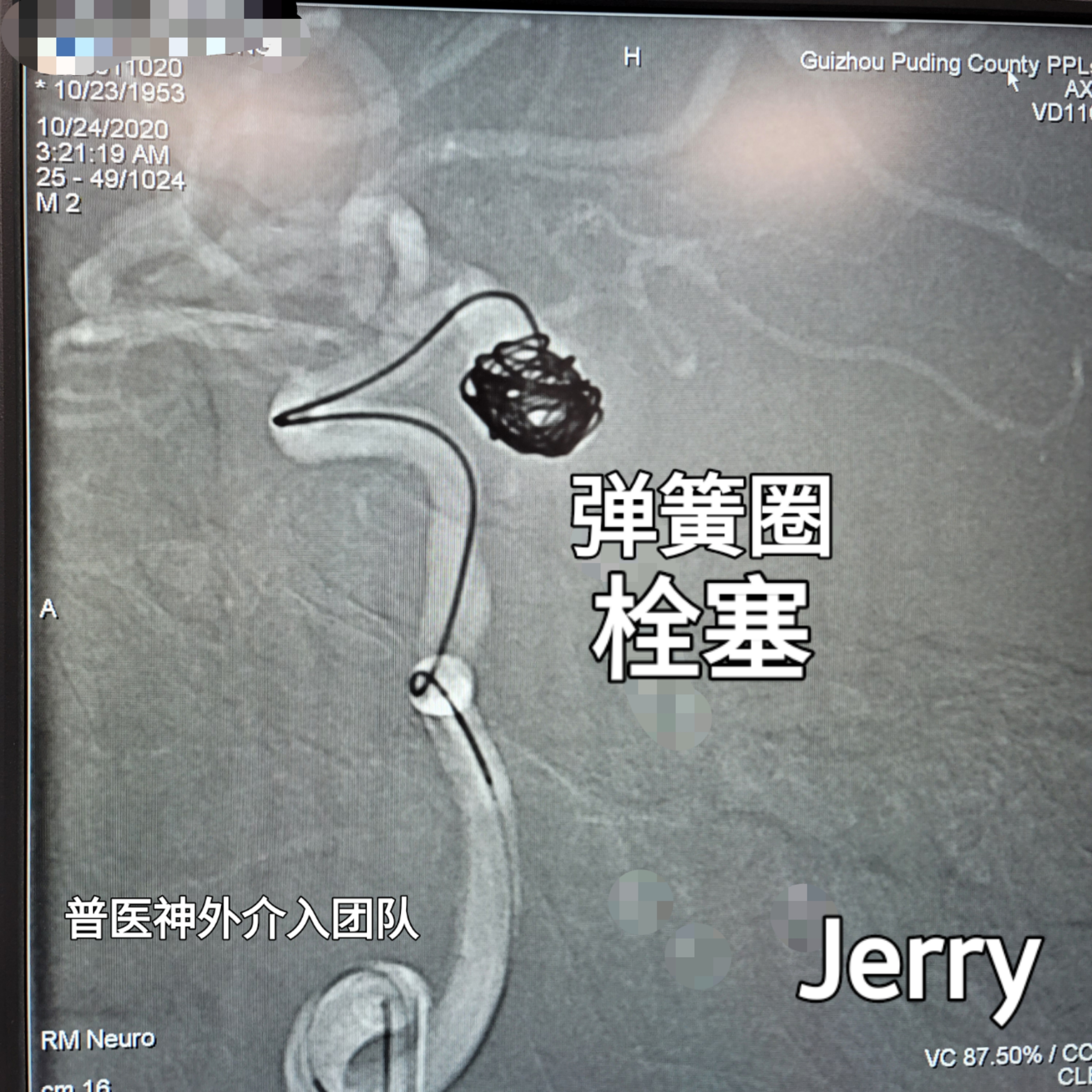
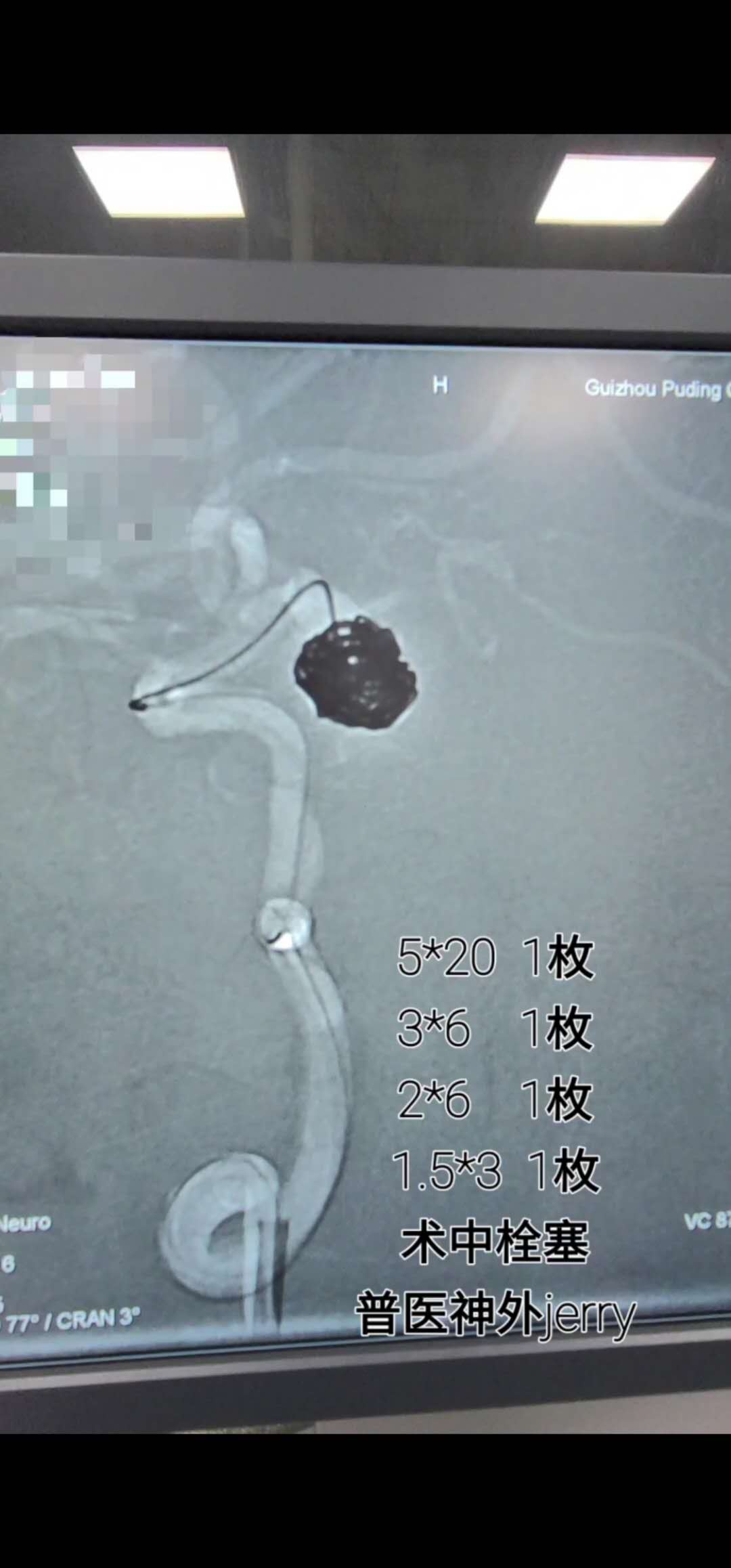

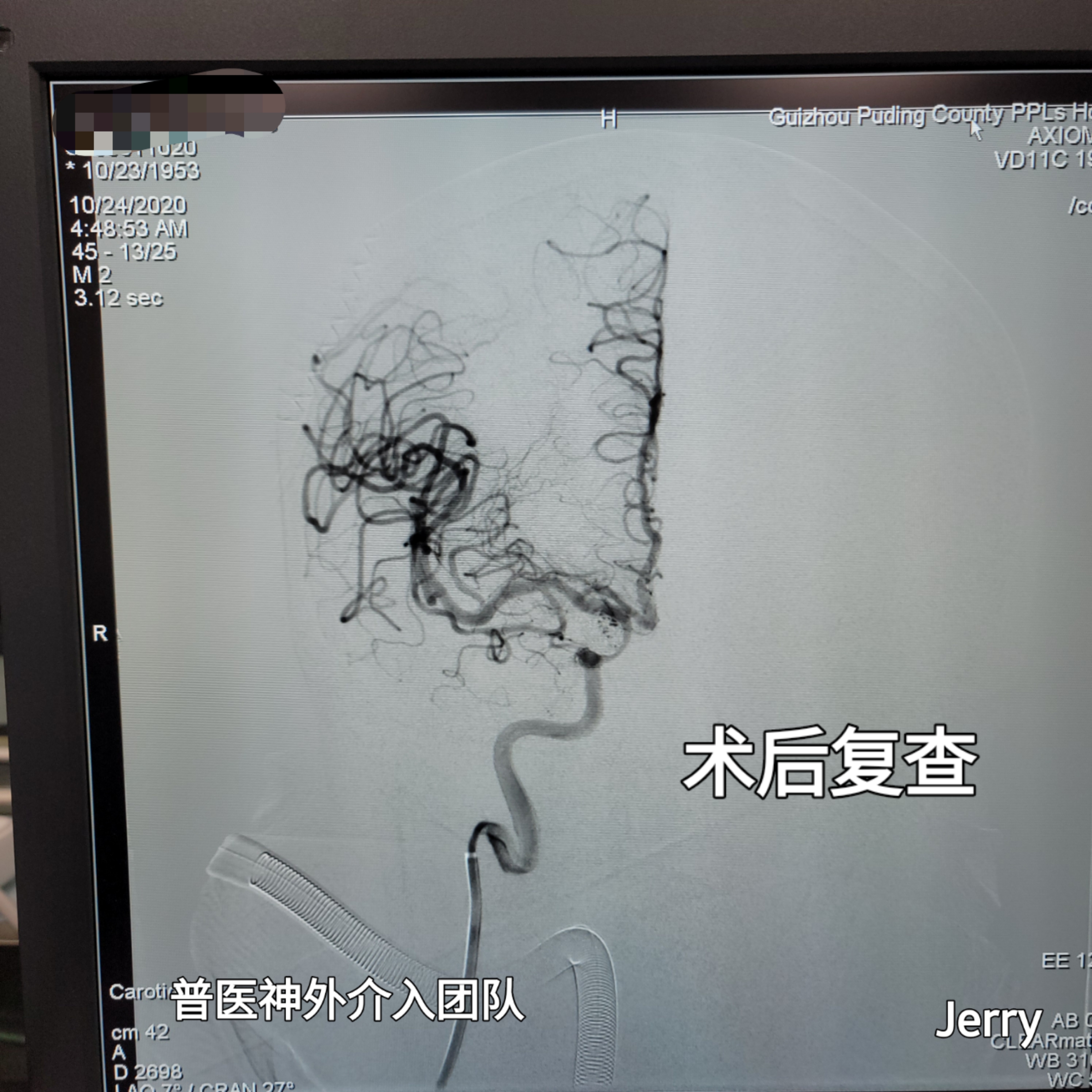
造影明确后,6枚弹簧圈填塞,解脱成功,并多次造影及多角度评估。后单纯栓塞,未使用支架辅助。

填塞后观察30分钟造影未见载瘤动脉闭塞,动脉瘤未见显影,手术结束,保留股鞘返回科室NICU,予以重症监护,血压控制,缓解血管痉挛等处理。
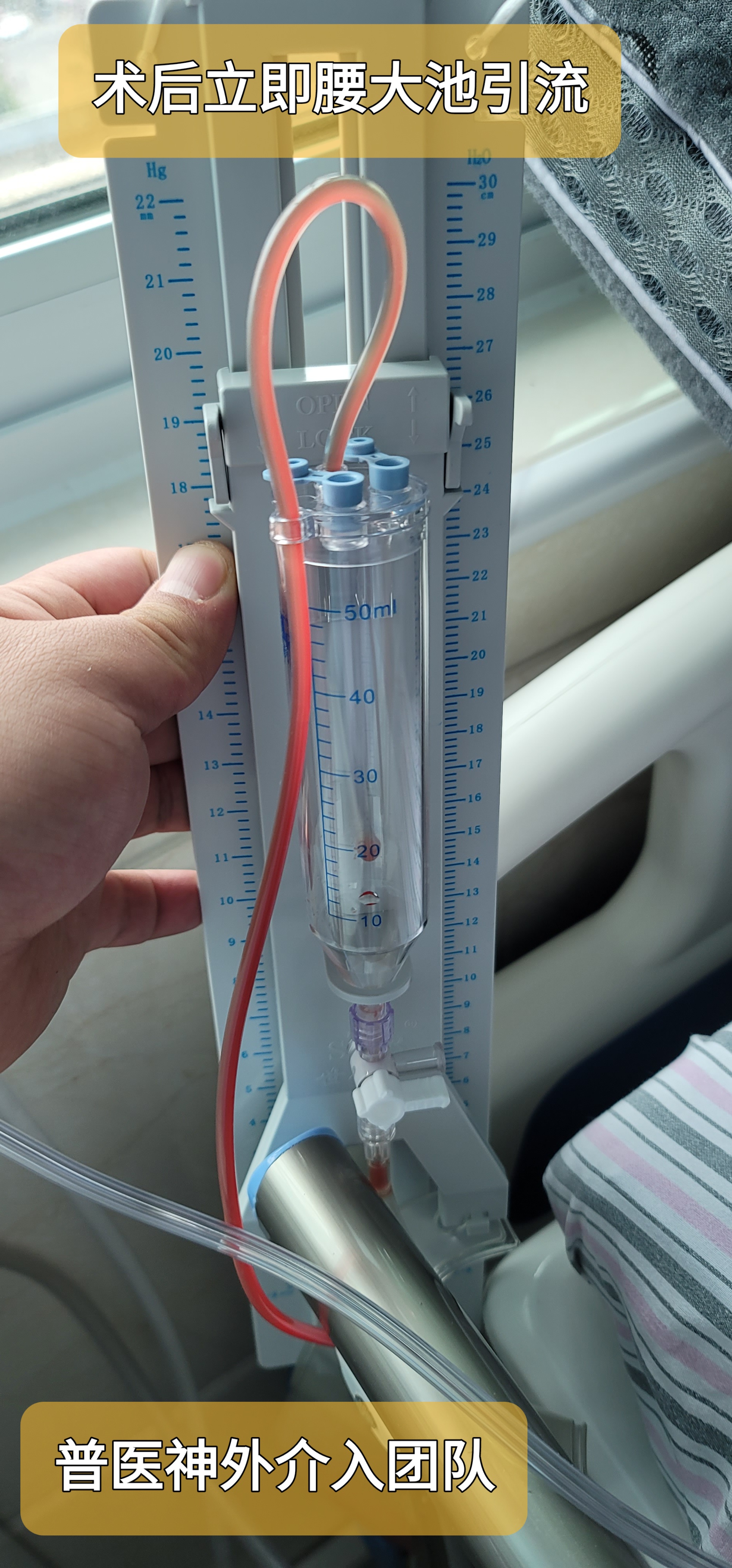
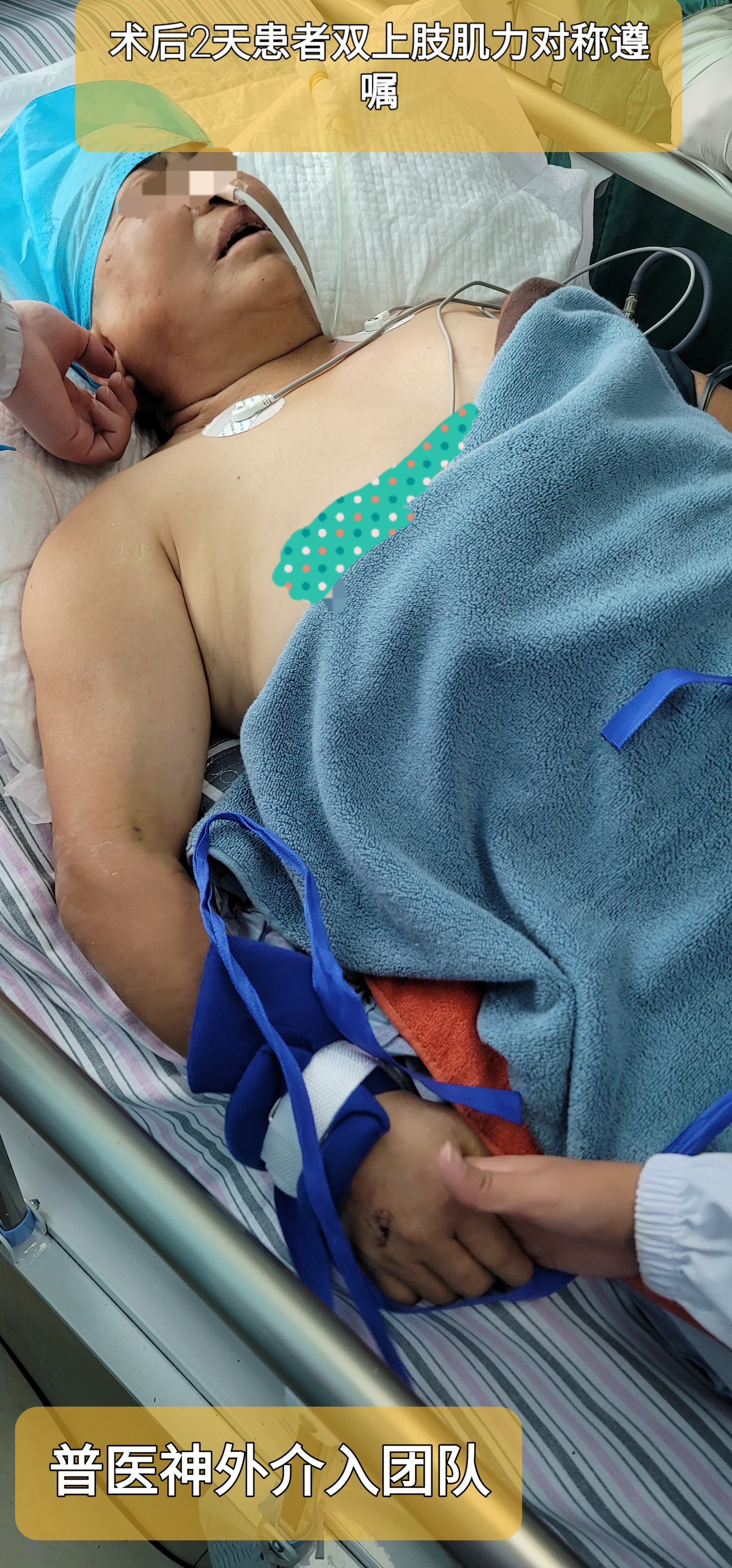
术后6小时患者苏醒,脱呼吸机,简单遵嘱动作,双侧上肢肌力对称,约4-级。复查头颅CT及CTA检查,后行腰大池置管及脑脊液置换。
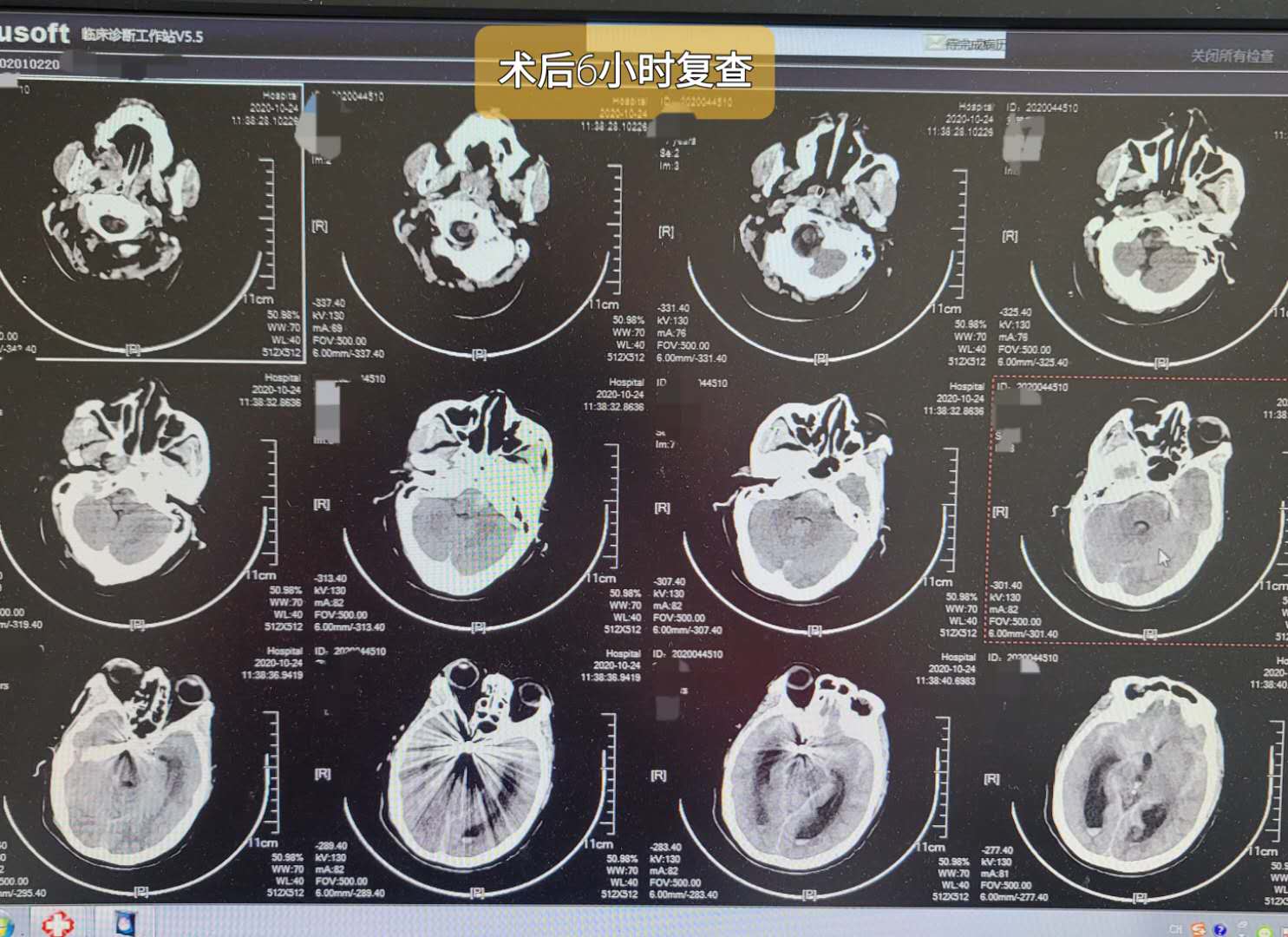

拟患者渡过围手术期后进一步造影复查,了解瘤颈处有无复发。
小结:
1、患者发病家属不在现场,患者朋友不敢签字,神外团队电话联系家属并电话授权非直系亲属签字并录音。立即上报分管院长,相关科室通力合作,尽量争取时间并保证卒中绿色通道畅通;
2、卒中识别及溶栓禁忌需熟练掌握;
3、围手术期血压管理,并发症处理等是该类患者影像学再通后良好预后的基础;
5.急诊取栓武器要尽量备齐(抽吸导管、取栓支架、球囊、保护伞、长鞘等等),只有这样术者在台上才不会心慌。





